Аллергические заболевания поллинозы атопический дерматит бронхиальная астма

Аллергические заболевания сейчас очень распространены среди пациентов разного пола и возраста. Их довольно часто диагностируют у деток. И при отсутствии адекватной терапии подобные недуги могут провоцировать грозные осложнения.
Бронхиальная астма

Медики уверяют, что около сорока процентов населения планеты сталкиваются с аллергическими реакциями различной степени выраженности. При этом одним из наиболее грозных и в то же время распространенных состояний считается бронхиальная астма.
Такой недуг совершенно не зря классифицируется, как заболевание, способное нести угрозу жизни. И развитие современной медицины позволило выявить методики:
- Терапии бронхиальной астмы.
- Снижения частоты приступов у астматиков.
- Достижения стойкой ремиссии.
- Профилактики данного заболевания.
В частности, ученые пришли к выводу, что аллергический дерматит, который часто фиксируется у деток раннего возраста — это один из основных факторов риска прогрессирования бронхиальной астмы в педиатрической практике.
Атопический дерматит
Данное заболевание считается одним из максимально распространенных недугов аллергического типа у деток, чей возраст еще не достиг одного года. В подавляющем большинстве случаев атопический дерматит впервые проявляет себя на протяжении полугода после выписки малыша из роддома, лишь в десяти – пятнадцати процентах случаев его симптомы возникают позже.Проведенные исследования обнаруживают четкую связь между таким недугом и вероятностью проявления бронхиальной астмы, а также аллергического насморка.
Дерматит и астма
Путь от аллергического дерматита до первых проявлений бронхиальной астмы называют аллергическим маршем. Как показывают данные исследований:
- Симптоматика атопического дерматита большей частью фиксируется до годовалого возраста.
- После этого выраженность таких проявлений снижается, но возрастает количество случаев аллергического насморка.
- Параллельно увеличивается частота случаев свистящих хрипов.
Ученые в течение многих лет наблюдали за детками с атопическим дерматитом, на основании чего пришли к выводу, что:
- Наличие кожных симптомов аллергии способствует возникновению гиперреактивности бронхолегочной системы.
- Атопический дерматит – это своеобразные «входные ворота» для других системных аллергических недугов.
- Адекватная терапия атопии у деток способствует снижению риска развития бронхиальной астмы либо хотя бы снижению степени ее тяжести.
Можно сделать вывод, что у детей присутствует довольно-таки тесная связь между кожной аллергией (атопическим дерматитом) и случаями затрудненного свистящего дыхания. Риск развития бронхиальной астмы увеличивается при тяжелой форме дерматита в раннем возрасте.
Сочетание заболеваний

Особенную опасность представляет состояние, при котором у больного развивается одновременно кожная и респираторная (дыхательная) аллергия – бронхиальная астма и атопическая экзема. Для него даже изобрели специальный термин – «дермореспираторный синдром». Эта патология характеризуется:
- Сочетанным воспалением покровных тканей – кожных покровов и слизистых оболочек, выстилающих дыхательные пути.
- Тяжелым течением.
- Эпизодическими обострениями дерматита и астмы с непродолжительными ремиссиями.
- Существенным ухудшением качества жизни.
Считается, что вероятность возникновения дермореспиратрного синдрома увеличивается при:
- Наследственной предрасположенности.
- Наличии в семье недугов пищеварительного тракта.
- Перенесенных вирусных инфекциях.
- Наличии в анамнезе пневмонии (особенно в раннем детстве).
- Недостаточно благоприятной зоне проживания.
- Высокой аллергенной нагрузке.
Дермореспираторный синдром очень опасен, ведь у пациентов с такой патологией быстро расширяется список веществ, которые провоцируют аллергические реакции. Недуг протекает тяжело и часто сопровождается непрерывными рецидивами.
Лечение

Коррекция синдрома, при котором сочетаются проявления атопического дерматита и бронхиальной астмы, должна быть продолжительной и комплексной. При подборе оптимальных методик терапии врачи сталкиваются с затруднениями, ведь у пациентов часто фиксируется непереносимость лекарств, а выбранные медикаменты должны сочетаться друг с другом. Терапевтическая программа должна включать в себя:
- Изменения окружающей среды и контроль над факторами окружения.
- Диетотерапию.
- Лекарственную коррекцию обострения бронхиальной астмы.
- Медикаментозную коррекцию обострения дерматита.
- Базисную коррекцию этих заболеваний (направленную на профилактику обострений и нейтрализацию вялотекущего воспаления).
- Терапию сопутствующих недугов.
- Терапию в санаторно-курортных учреждения и реабилитацию.
- Образовательную работу с пациентом и членами его семьи.
Комплексный подход позволяет достичь успеха при терапии большинства пациентов, у которых сочетается атопический дерматит и бронхиальная астма.
Источник
Атопический дерматит у детей – это кожное заболевание воспалительного характера, возникающее на фоне повышенной чувствительности организма к контактным и пищевым аллергенам. Проявляется патология зудом, высыпаниями на коже, образованием корок и другими симптомами. С атопическим дерматитом преимущественно сталкиваются дети юного возраста, что делает болезнь довольно опасной для их неокрепшего организма.
Для диагностирования атопического дерматита у детей проводится анализ кожных проб, специфических IgE и другие процедуры. При подтверждении диагноза назначается физиотерапия, лечебное питание и применение медикаментов (системных и местных). Также ребенку оказывается психологическая помощь для усиления терапевтического эффекта.
Описание патологии
Атопическая форма дерматита у детей представляет собой хроническую болезнь аллергической природы. В медицине существуют и другие названия данной патологии — диффузный нейродермит, синдром атопического дерматита и атопическая экзема. Но все это одно и то же заболевание, возникновение которого детерминировано такими факторами, как негативное воздействие окружающей среды и генетическая предрасположенность.
Атопический дерматит у младенцев и детей
Обратите внимание! С признаками атопического дерматита зачастую сталкиваются пациенты юного возраста, поэтому болезнь должна рассматриваться в условиях педиатрической практики. По статистике, с дерматологическими заболеваниями хронического характера в последнее время преимущественно сталкиваются представители детского населения.
Причины
Генетика – это далеко не единственный фактор, который может спровоцировать развитие дерматита у детей. Существуют и другие причины:
- заболевания органов ЖКТ;
- несоблюдение режима питания (ребенок кушает слишком часто или слишком много);
- реакция организма на какую-то пищу;
- воздействие косметический средств или бытовой химии, с которыми ребенок контактировал;
- аллергия на лактозу.
Причины атопического дерматита у детей
Если во время вынашивания ребенка мама часто употребляла вредные продукты, в состав которых входят потенциальные аллергены, то атопический дерматит может возникнуть у новорожденного малыша. Самостоятельное излечение, как показывает статистика, происходит примерно в 50% клинических случаев. Вторая половина детей вынуждена страдать от признаков патологии на протяжении многих лет.
Факторы риска развития атопического дерматита (АД) у детей
Классификация
В медицине различают несколько видов заболевания, проявляющиеся в разных возрастных категориях:
- эритематозно-сквамозный дерматит. Возникает у детей возрастом до 2 лет, сопровождаясь при этом экскориацией, повышенной сухостью кожи, зудом и папулезной сыпью;
- экзематозный дерматит. Диагностируется данная разновидность дерматита преимущественно у детей до 6 лет. Экзематозный атопический дерматит сопровождается сильный зудом, папулезно-везикулезной сыпью и отеком кожного покрова;
- лихеноидный дерматит. Распространенная форма патологии, с которой чаще всего сталкиваются пациенты школьного возраста. Кроме стандартных симптомов, таких как зуд кожи, появляется отекание и уплотнение пораженных участков кожного покрова;
- пруригоподобный дерматит. Проявляется в виде многочисленных папул и экскориации. Диагностируется пруригоподобная разновидность атопического дерматита у подростков и детей более зрелого возраста.
Локализация атопического дерматита у детей
Игнорирование болезни может привести к неприятным последствиям, поэтому при появлении подозрительных симптомов у ребенка нужно как можно скорее обратиться к детскому врачу.
Стадии протекания
Врачи разделяют 4 основные стадии:
- начальная. Сопровождается отечностью пораженных участков кожи;
- выраженная. Возникают дополнительные признаки, например, кожные высыпания, шелушение. Выраженная стадия патологии может носить хронический или острый характер;
- ремиссия. Постепенное уменьшение выраженности симптомов вплоть до их полного устранения. Длительность данного периода может составлять от 4-6 месяцев до нескольких лет;
- выздоровление. Если рецидивы не наблюдались более 5 лет, то он может считаться клинически здоровым.
Рабочая классификация атопического дерматита у детей
На заметку! Правильное определение стадии атопического дерматита – это важный этап проведения диагностического обследования, ведь данный фактор влияет на выбор терапевтического курса.
Характерные симптомы
Независимо от вида патологии или возраста пациента, дерматит сопровождается следующими симптомами:
- воспаление кожи, провоцирующее сильнейший зуд. Больной начинает бесконтрольно расчесывать все пораженные участки кожи;
- покраснение более тонкий областей кожного покрова (на шее, на коленных и локтевых суставах);
- гнойничковые образования на коже и угревая сыпь.
Симптомы атопического дерматита у детей
Наиболее опасным признаков атопического дерматита у детей является зуд, ведь он заставляет больного ребенка интенсивно расчесывать пораженное место, из-за чего появляются маленькие ранки. Через них в организм проникают различные бактерии, провоцирующие развитие вторичной инфекции.
Пройдут ли симптомы дерматита с возрастом?
В большинстве случаев, примерно в 60-70%, признаки атопического дерматита у детей со временем исчезают, но в остальных болезнь сохраняется у ребенка и сопровождает его на протяжении всей его жизни, периодически возобновляясь. Тяжесть протекания патологии напрямую зависит от периода ее возникновения, поэтому при раннем дебюте дерматит протекает особенно тяжело.
Проходит ли атопический дерматит у детей с возрастом
Врачи утверждают, что если параллельно с атопическим дерматитом у детей будет развиваться другое заболевание аллергического характера, например, бронхиальная астма или поллиноз, то симптомы будут проявляться практически постоянно, что значительно ухудшит качество жизни больного.
Особенности диагностики
При первых подозрительных признаках атопического дерматита у детей, ребенка нужно сразу же отвести к врачу для обследования. Диагностикой занимается аллерголог и детский дерматолог. В ходе осмотра оценивается общее состояние кожи пациента (дермографизм, степень сухости и влажности), локализацию сыпи, яркость выраженности признаков патологии, а также площадь пораженного участка кожного покрова.
Критерии диагностики атопического дерматита у детей
Для постановления точного диагноза одного лишь визуального осмотра будет недостаточно, поэтому врач назначает дополнительные процедуры:
- копрограмма (лабораторный анализ кала на гельминтоз и дисбактериоз);
- общий анализ мочи;
- общий и биохимический анализ крови;
- выявление возможных аллергенов с помощью провокационных (через слизистую носа) или кожных скарификационных (через небольшую царапину на коже) проб.
Методы диагностики атопического дерматита у детей
Обратите внимание! В ходе диагностики важно отличить детской атопический дерматит от других заболеваний, например, от розового лишая, псориаза, микробной экземы или себорейной формы дерматита. Только после дифференцирования врач сможет назначить соответствующий курс терапии.
Методы лечения
Главной задачей терапии атопического дерматита у детей является десенсибилизация организма, ограничение провоцирующих факторов, устранение симптомов и предотвращение развития серьезных осложнений или обострений патологии. Комплексная терапия должна включать прием медикаментов (применение местных и системных препаратов), соблюдение специальной диеты, а также средств народной медицины.
Цели лечения атопического дерматита у детей
Аптечные препараты
Чтобы облегчить симптомы атопического дерматита, ребенку могут назначить следующие группы препаратов:
Цели наружной терапии при атопическом дерматите у детей
- антигистамины – обладают противозудными свойствами. Применяются такие средства, как «Зодак», «Цетрин» и «Финистил»;
- антибиотики – назначаются в тех случаях, если болезнь сопровождается бактериальной инфекцией («Дифферин», «Левомиколь», «Бактробан» и другие);
- антимикотики и противовирусные средства – требуются при диагностировании дополнительных инфекций. Если присоединилась вирусная инфекция, то врач может назначить «Госсипол» или «Алпизарин», а при развитии грибковой инфекции применяются «Низорал», «Пимафуцин», «Кандид» и т.д.;
- иммуномодуляторы – используются при атопическом дерматите, если к симптомам патологии прибавились признаки иммунной недостаточности. Это сильнодействующие препараты, поэтому подбирать их должен только лечащий врач;
- препараты для нормализации работы органов ЖКТ;
- глюкокортикостероиды – стероидные гормоны, предназначены для устранения ярко выраженных симптомов дерматита. Применяются в редких случаях из-за большого количество противопоказаний и побочных эффектов.
Препараты от атопического дерматита у детей
Чтобы ускорить регенеративные функции организма и восстановить пораженные участки кожи, врач может назначить специальные мази, стимулирующие регенерацию. Самым эффективным препаратом является «Пантенол».
Питание
Над темой лечения атопического дерматита у детей много трудится небезызвестный доктор Комаровский, который посвятил много лет данному вопросу. Он рекомендует организовать питание при подтверждении диагноза у ребенка (см. питание при себорейном дерматите). Это позволит ускорить процесс выздоровления и предупредить повторные проявления болезни.
Диета для ребенка при атопическом дерматите у детей
Для этого следует соблюдать несколько простых правил по питанию:
- не перекармливать ребенка, ведь это приведет к нарушению обменных функций, что чревато не только ожирением, но и развитием кожных болезней;
- снизить по возможности процент жирности грудного молока. Для этого кормящая мама тоже должна соблюдать специальную диету, не злоупотреблять жирной пищей и пить достаточное количество жидкости;
- при кормлении малыша в соске нужно сделать маленькое отверстие, замедлив тем самым этот процесс. Такая манипуляция способствует нормальному перевариванию пищи.
Особенность диетотерапии при атопическом дерматите у детей
Также Комаровский советует поддерживать температуру в помещении не более 20C. Это позволит снизить уровень потливости у ребенка.
Народные средства
Если болезнь была диагностирована у ребенка старше 3 лет, то в качестве терапии многие родители используют средства народной медицины, которые по эффективности ничем не уступают синтетическим препаратам. Но перед их применением нужно обязательно проконсультироваться с лечащим врачом.
Таблица. Народная медицина при атопическом дерматите у детей.
Применение гомеопатических средств способствует нормализации работы ЖКТ, а также восстанавливает иммунную и нервную систему ребенка.
Дополнительные рекомендации
Дополнять традиционные методы лечения многие врачи советуют гипербарической оксигенацией, рефлексотерапией и методами фототерапии. Это позволит ускорить процесс выздоровление, укрепить организм ребенка и снизит вероятность повторного развития патологии.
Гипербарическая оксигенация (барокамера) при атопическом дерматите у детей
Нередко при диагностировании атопического дерматита детям требуется помощь не только дерматолога, но и психолога.
Возможные осложнения
Неправильное или несвоевременное лечение атопического дерматита у детей может привести к развитию серьезных осложнений, которые, в свою очередь, делятся на системные и местные. К системным осложнениям относятся:
- психологическое расстройство;
- крапивница;
- бронхиальная астма;
- аллергическая форма конъюнктивита и ринита;
- развитие лимфаденопатии – патологии, которая сопровождается увеличением лимфоузлов.
Осложнения атопического дерматита у детей
К местным осложнениям атопического дерматита у детей относятся:
- лихенификация кожного покрова;
- развитие вирусной инфекции (как правило, у пациентов возникает герпетическое или папилломатозное поражение);
- кандидоз, дерматофитозы и другие грибковые инфекции;
- инфекционное воспаление, сопровождающееся пиодермией.
Чтобы избежать подобных осложнений, болезнь нужно лечить своевременно, поэтому при первых подозрительных симптомах ребенка нужно как можно скорее показать врачу.
Меры профилактики
Чтобы ребенок впредь не сталкивался с неприятными симптомами атопического дерматита, нужно соблюдать следующие рекомендации:
- проветривайте детскую комнату, поддерживайте в ней прохладный климат;
- регулярно гуляйте с ребенком на свежем воздухе, желательно не по городских улицах, а на природе;
- соблюдайте питьевой режим, особенно в летний период;
- следите за рационом малыша – он должен содержать достаточное количество питательных веществ;
- не переусердствуйте с гигиеной. Слишком частые ванные процедуры могут навредить коже малыша, нарушив ее защитный липидный барьер;
- покупайте одежду исключительно из натуральных материалов, которая удобная и не сковывает движений. специалисты рекомендуют отдавать предпочтение изделиям из хлопка;
- используйте только «детский» порошок для стирки.
Профилактика атопического дерматита у детей
Атопический дерматит у детей – это серьезное заболевание кожи, требующее повышенного внимания. Болезнь способна периодически исчезать, а потом появляться снова, поэтому только своевременная терапия и выполнение профилактических мероприятий позволит избавиться от дерматита навсегда.
Видео — 10 правил лечения атопического дерматита у детей
[Всего голосов: 10 Средний: 4.7/5]
Источник

Аллергическая астма – самая распространенная разновидность бронхиальной астмы, встречающаяся как у детей, так и у взрослых. На долю аллергической формы заболевания приходится три четверти случаев диагностики патологии бронхов. Опасность ситуации заключается в том, что на начальной стадии симптоматика выражена слабо.
Признаки астмы часто совпадают с клинической картиной болезней легких и не сразу попадают в поле зрения врачей. Важно знать, как проявляется астма и как ее лечить. Это позволит избежать развития серьезных осложнений и вовремя купировать опасные симптомы.
Что такое аллергическая бронхиальная астма
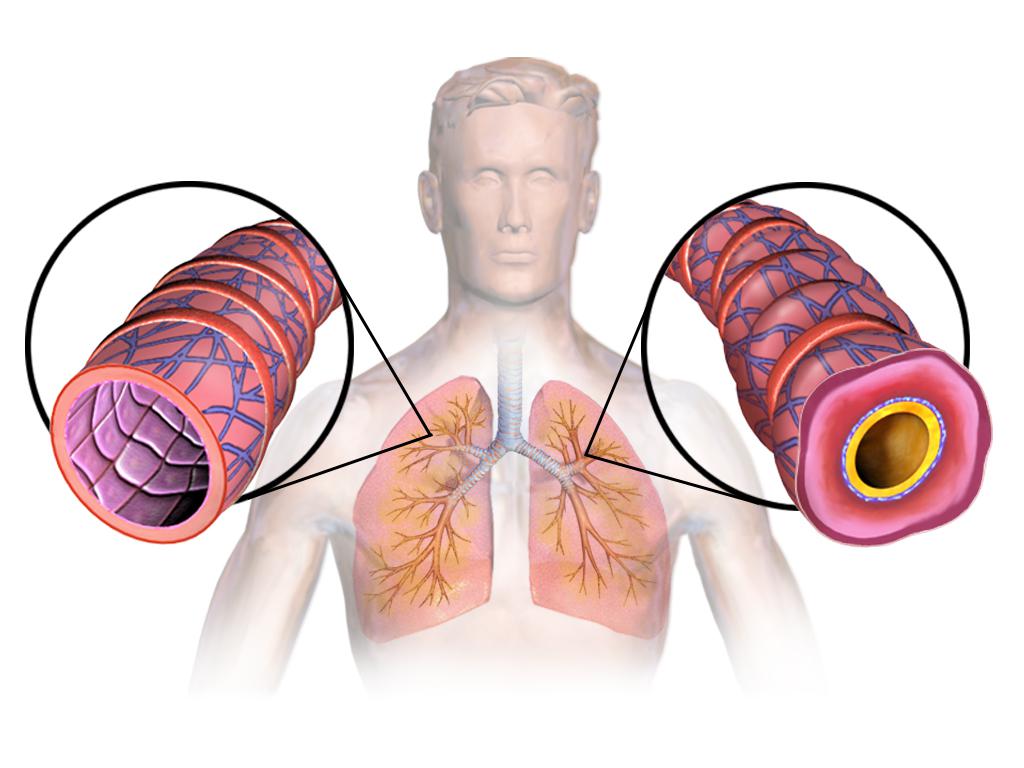
Аллергическая форма бронхиальной астмы (атопическая астма) – это ответ бронхолегочной системы на воздействие аллергенов. Попадая в организм, эти раздражители вызывают воспалительную реакцию, которая приводит к сужению и отеку бронхов. Заболевание проявляется приступами кашля и удушья, частота которых увеличивается по мере развития обструкции бронхов.
Период обострения заболевания связан с развитием аллергии. Приступы появляются после контакта с определенным видом аллергена. Реакция организма возникает незамедлительно. Состояние больного ухудшается. Тяжелая стадия воспалительного процесса вызывает серьезные осложнения, приступ астмы может стать причиной летального исхода.
Механизм развития и причины аллергической астмы

Патогенез бронхиальной аллергической астмы до сих пор вызывает вопросы у специалистов. Ответный воспалительный процесс со стороны бронхов формируется с участием многих клеточных структур под воздействием аллергена.
Когда в организм попадает раздражающее вещество, активизируются отдельные клетки крови. Они вырабатывают вещества, которые отвечают за воспалительные процессы в организме. Рецепторы мышечных клеток бронхов откликаются на любые воздействия активных веществ.
Гладкая мускулатура бронхов сокращается. Возникающий спазм приводит к уменьшению просвета дыхательных путей. Больной испытывает трудности с дыханием, особенно на выдохе. Появляется одышка, приступ удушья, исход которого невозможно предсказать.
В зависимости от того, какой тип аллергена вызвал нарушения, выделяется несколько форм аллергической астмы:
Бытовая

Организм чувствителен к компонентам, содержащимся в домашней пыли. Это могут быть пылевые клещи, фрагменты тел насекомых, слюна и шерсть домашних животных, частицы эпителия и волосы человека, бактерии, волокна ткани.
Период обострения приходится на зимнее время. Приступ длительный. Облегчение наступает после устранения источника аллергии. Аллергическая реакция на пыль может спровоцировать также развитие хронического бронхита. Эта один из самых распространенных аллергенов, справиться с которым очень сложно.
Помещение должно содержаться в идеальной чистоте. Ежедневная влажная уборка с использованием минимального количества чистящих средств является обязательным условием жизни аллергика. Бытовая астма часто сопровождается аллергией на химические вещества, входящие в состав средств для уборки.
Пыльцевая

Обостряется во время цветения растений. Сначала появляется насморк, затем удушье. Избежать аллергии в весенний период невозможно, так как аллерген распространен во вдыхаемом воздухе.
В некоторых случаях приступы появляются и в другое время года при нахождении рядом любых цветущих растений. У больного с пыльцевой формой аллергического заболевания всегда должно быть под рукой лекарство. Важно не доводить до проявления приступа удушья и вовремя принять препарат.
Грибковая
Повышена чувствительность к спорам плесневых грибков. Аллергия возникает в любое время года. В зимний период чувствуется облегчение. Приступы часто происходят ночью и в дождливое время. Это самый труднодиагностируемый вид заболевания.
Долгое время пациент даже не догадывается, что провоцирует реакцию организма. Причиной данной формы астмы может стать плесень, образовавшаяся во влажных местах. Поэтому необходима тщательная уборка мест в жилом помещении, где наблюдается повышенная влажность.
Независимо от того, что стало причиной аллергии, в какой форме она проявляется, астма может вызвать серьезные осложнения в работе других систем органов.
Среди причин, вызывающих воспалительный процесс в бронхах, следует отметить:
- хронические инфекционные заболевания органов дыхания;
- длительный прием лекарственных препаратов, которые оказывают влияние на органы дыхания;
- плохую экологическую обстановку в зоне проживания человека, когда окружающий воздух содержит раздражающие слизистую бронхов частицы;
- профессиональную деятельность, связанную с химическим производством или взаимодействием с химическими веществами (часто это болезнь людей, занятых в парфюмерном и фармацевтическом бизнесе);
- несбалансированный рацион, в который входят продукты с большим содержанием консервантов и других веществ (многие пищевые добавки, например в полуфабрикатах, продуктах фастфуда могут быть аллергеном);
- наследственную предрасположенность (если среди родственников есть случаи заболевания астмой, вероятность развития недуга выше).
Если большинство причин, способствующих формированию астматического воспалительного процесса, можно устранить, то наследственный фактор вызывает изменения на клеточном уровне. Патология может проявиться у новорожденного ребенка. В этом случае потребуются комплексные меры по устранению опасной симптоматики. Важно не допустить развитие астматического статуса.
Аллергическая астма у ребенка развивается быстрее, так как иммунная система не может справиться с возникшей реакцией организма. Заболевание в детском возрасте требует особого подхода к лечению с учетом индивидуальных особенностей и невозможностью применения в детском всего спектра лекарственных средств.
К факторам риска можно отнести табакокурение (активное и пассивное), дым от фейерверков, свечи, ароматические вещества в составе духов, туалетной воды, освежителей воздуха. Аллергическая реакция может возникнуть из-за сильного психоэмоционального потрясения.
Степени тяжести заболевания

В зависимости от выраженности симптоматики в медицинской науке выделяют 4 степени тяжести заболевания:
- 1 ступень – интермиттирующая форма астмы.
Приступы беспокоят больного редко: днем – раз в 7-10 дней, ночью – раз в две недели. Период обострения длится недолго и обычно не ограничивает жизнедеятельность человека;
- 2 ступень – легкая персистирующая форма астмы.
Частота проявления приступов увеличивается: до 5-7 случаев в месяц в дневное время, более 2 случаев в месяц в ночной период. При этом снижается активность больного, приступы не дают уснуть;
- 3 ступень – персистирующая астма средней степени тяжести.
Кашель и приступы удушья возникают каждый день. Ночное обострение беспокоит раз в неделю. С переходом болезни на 3 ступень больной вынужден отказаться от привычного образа жизни. Он сильно ограничен в физической активности, во время обострения ночью невозможно спать;
- 4 ступень – персистирующая астма в тяжелой форме.
Приступы удушья беспокоят больного днем и ночью. Их количество увеличивается до 8-10 раз в сутки. Человек испытывает затруднения при движении, теряет способность полноценно осуществить вдох и выдох, что может привести к потере сознания.
Лечение астмы тяжелой степени с помощью традиционных методов не приносит результата. Во времена обострения может понадобиться срочная медицинская помощь.
Симптомы проявления
Симптомы аллергической формы астмы у взрослых не имеют особенностей. При неаллергической астме больной испытывает те же ощущения.
Проявления аллергической астмы выражаются в следующем:
- трудности при вдохе и выдохе. При этом выдох сделать сложнее, чем вдох;
- сильная одышка, которая появляется спустя пару минут после контакта с аллергеном;
- хрип и свист при дыхании. Медленное прохождение воздуха через суженые пути дыхания вызывает характерные звуки;
- приступообразный кашель с выделением вязкой мокроты. Иногда этот единственный симптом не принимается во внимание или интерпретируется как признак простудного заболевания;
- специфическая поза больного во время приступа, когда он упирается руками о горизонтальную поверхность.
Приступы при аллергической форме астмы могут быть разной степени выраженности. При тяжелом обострении высока вероятность астматического статуса. Это состояние, когда человек испытывает затяжное удушье, и медикаментозная терапия не приносит облегчения. На фоне кислородного голодания больной может потерять сознание и даже умереть. Требуется немедленная госпитализация в отделение стационара.
Перед началом приступа состояние больного изменяется. Существуют первые признаки, свидетельствующие о приближении приступа и прогрессировании заболевания:
- кашель, особенно проявляющийся в ночное время;
- бессонница;
- учащение дыхания;
- при физической нагрузке — одышка, слабость и усталость;
- симптоматика простудных заболеваний (насморк, слезотечение, головная боль).
Данные симптомы напоминают начало респираторных заболеваний. Больной не обращает внимания на характерный кашель и начинает принимать лекарства от простуды, усугубляя состояние.
Диагностика
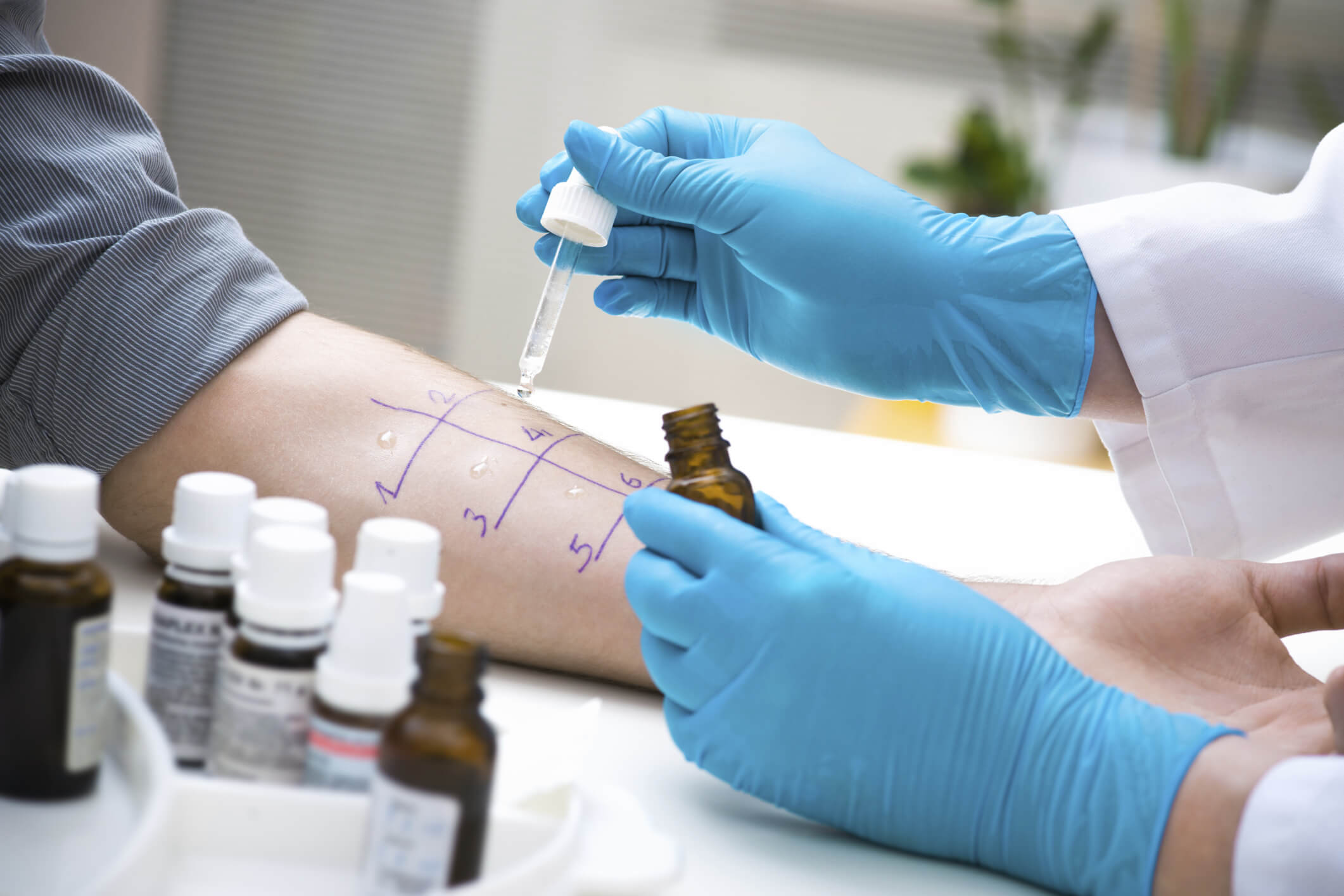
Диагностике заболевания уделяется особое внимание, так как его легко спутать с другими патологиями. Врач учитывает жалобы пациента, характерную симптоматику.
Об аллергической астме могут дать информацию следующие методы исследования:
- спирометрия (исследуется функция дыхания);
- цитологическое исследование мокроты;
- тесты на определение вида аллергена;
- рентгенографическое исследование области груди;
- анализ крови на биохимические показатели.
Выяснив, какое вещество стало возбудителем аллергии, врач назначает соответствующее лечение. Его главная цель – минимизировать реакцию на аллерген.
Лечение

Ограничение контакта с аллергеном - главный принцип лечения аллергической бронхиальной астмы. Чтобы предотвратить или минимизировать случаи появления приступов, назначаются лекарственные препараты. Они позволяют держать под контролем симптомы и справляться с ухудшением состояния.
Симптоматическое лечение включает прием лекарств разного спектра действия — бронхолитических, противовоспалительных, антигистаминных, модификаторов лейкотриенов.
- Бронхолитические препараты
Основной механизм действия связан с расслаблением гладкой мускулатуры бронхов и их расширением.
Бронхолитики применяются с целью снять приступ и бывают длительного или короткого действия. Обычно препараты данной группы используются для кратковременного приема. Они лишь облегчают симптоматику и должны быть всегда под рукой. Постоянный прием препаратов этой группы снижает эффективность терапии.
- Противовоспалительные препараты.
Лечебный эффект достигается за счет воздействия на вещества, участвующие в процессе развития воспаления. В результате снижается чувствительность органов к раздражителям.
Данные лекарственные средства нужно принимать каждый день, пока не появится стойкий терапевтический эффект.
- Антигистаминные препараты.
Применяются для устранения симптомов аллергии. Они уменьшают реакцию организма на гистамин, который участвует в механизме развития основных аллергических проявлений.
- Модификаторы лейкотриенов.
Лейкотриены представляют собой вещества, которые вырабатываются
в нашем организме. Из-за их воздействия сужается просвет дыхательных путей. При этом продуцируется излишнее количество слизи. Модификаторы тормозят эти процессы, предотвращают бронхоспазм.
Ингаляционные средства

Большой популярностью в лечении у взрослых и детей пользуются ингаляционные препараты. Их длительное применение позволяет контролировать проявления астмы за счет уменьшения чувствительности бронхов.
В состав ингаляторов могут входить разные вещества:
- Глюкокортикоиды. Препараты используются в лечении тяжелой формы астмы. Они имеют побочные эффекты и назначаются врачом с учетом индивидуальной непереносимости организмом компонентов лекарственного средства. Ингаляционные препараты отличаются большей эффективностью.
- Симпатомиметики. Основное действие направлено на увеличение просвета бронхов. Моментальная нейтрализация приступа и быстрое выведение препарата из организма — главные характеристики препаратов данной группы.
- Метилксантины. Применяются в период астматического обострения. Блокируя адренорецепторы, препараты снимают спазм гладкой мускулатуры, что облегчает дыхание больного.
Лечить аллергическую астму необходимо при первых признаках заболевания.
Если у больного бронхиальной астмой имеются также хронические нарушений работы сердечно-сосудистой системы, необходимо предупредить об этом врача. Многие препараты, назначаемые при сердечных болезнях, противопоказаны при астме.
Дыхательная гимнастика
