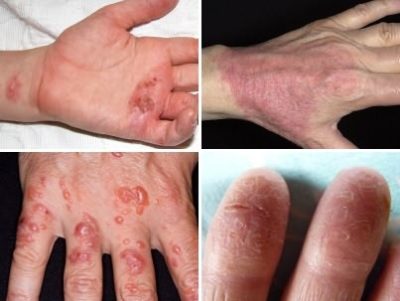
Атопический дерматит показания к госпитализации
Атопический дерматит показания для госпитализации
У некоторых пациентов с тяжелым генерализованным воспалением нет реакции на проводимое лечение, а иногда заболевание обостряется после местной терапии. Такие пациенты, как правило, нуждаются в госпитализации. В условиях стационара обычно удается купировать заболевание, отличающееся длительным нестабильным течением. Программа «домашней госпитализации» представлена ниже.
Домашняя госпитализация (кратковременное интенсивное лечение) при атопическом дерматите:
— Делегируйте члену семьи или другу функции домашней медсестры.
— Все назначения выполняет только домашняя медсестра.
— Напишите назначения для домашней медсестры.
— Лечение начинается вечером в пятницу и заканчивается утром в понедельник.
Назначения:
1. Строгий постельный режим и отдельная ванна.
2. Полутемная комната.
3. Никаких посетителей, кроме медсестры.
4. Хлопчатобумажное постельное белье; животных и пыли в комнате быть не должно.
5. Температура 20-21 С.
6. Влажность 70%.
7. Диетическое питание без алкоголя, специй, кофеина.
Местное лечение:
1. Ванна с теплой водой и специальным маслом (например, маслом для ванн Keri Bath Oil), 20 мин 2 раза вдень.
2. Кожу после ванны подсушивают похлопывающими движениями, а затем на еще влажное тело накладывают простой смягчающий (увлажняющий) крем.
3. Высыпания на коже туловища и конечностей смазывают 2 раза в день кортикостероидным кремом или мазью группы V.
4. Высыпания на лице смазывают 2 раза в день гормональным кремом или мазью группы V.
5. Поражение волосистой части головы лечат ежедневным применением шампуня с последующим нанесением кортикостероидного масляного лосьона (например, Derma-Smoothe F/S).
Системное лечение:
1. Антибиотики: например, цефадроксил по 500 мг 2 раза в день; диклоксациллин по 250 мг 4 раза в день.
2. Седативные антигистаминные препараты: например, гидроксизин 10-25 мг 4 раза в день; доксепин 10-25 мг 4 раза в день или другие препараты.
3. Фенотиазины для пациентов с перевозбужденной нервной системой, например хлорпромазин (Аминазин) по 25 мг 4 раза в день.
4. Перед госпитализацией можно назначить инъекцию короткодействующего кортикостероида (например, дексаметазон 8 мг внутримышечно или бетаметазон 6 мг внутримышечно).
Использованные источники: dommedika.com
СМОТРИТЕ ЕЩЕ:
Дерматит на одной щеке
Атопический дерматит и масло черного тмина
Госпитализация при атопическом дерматите
Какие показания являются обязательными для госпитализации неосложненного атопического дерматита?
Отвечает к.м.н., доцент Яковлев Алексей Борисович
Тяжелое течение, резкая невротизация личности, ребенок не может учиться. Кожа никогда не очищалась дома — это тоже тяжелое течение. Пусть неосложненный фолликуярным муцинозом, пиодермией, фурункулезом — просто тяжелое течение: поражение более 60% кожного покрова с лихенификацией, везикуляция, зуд, от которого пациент не спит ночами. Это надо купировать! Есть еще одно состояние, о котором мы не говорили — атопическая эритродермия Хилла. Это угрожающее жизни состояние! Диффузный атопический дерматит в состоянии эритродермии. У маленьких детей возможен респираторный дистресс-синдром. В таких случаях нужна госпитализация в реанимацию.
Использованные источники: www.skinexperts.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Дерматит на одной щеке
Нодулярный дерматит лекарство
Показания к госпитализации при атопическом дерматите
Пациенты с тяжелым генерализованным воспалением, не реагирующие на лечение, пациенты, давшие вспышку заболевания сразу после применения местных стероидов или имеющие клиническую картину эритродермии, являются кандидатами на госпитализацию.
Госпитализация защищает пациента от аллергенов и стрессовых факторов. В условиях стационара выполнение пациентом режима лечения практически гарантировано, а его просвещение по поводу заболевания более эффективно. Можно проводить требующие значительного времени лечебные процедуры и комбинировать различные виды терапии. Период лечения в стационаре можно также использовать для точного определения потенциальных аллергенов.
Под редакцией А.Д. Кацамбаса, Т.М. Лотти
«Показания к госпитализации при атопическом дерматите» статья из раздела Дерматология
Использованные источники: www.primamunc.ru
СМОТРИТЕ ЕЩЕ:
Дерматит на одной щеке
Атопический дерматит и масло черного тмина
Чем лечить и как не допустить атопический дерматит у ребенка
Сегодня аллергия стала практически бичом современного человека. Ежедневное ухудшение экологии, использование в быту химических соединений, синтетических материалов приводит к тому, что все больше людей страдают какими-либо проявлениями аллергических реакций. С каждым годом растет число детей-аллергиков. Как свидетельствует статистика, на первом месте по распространенности среди аллергических заболеваний у детей находятся атопический дерматит и аллергический ринит. В статье мы предлагаем детально познакомиться с симптомами атопического дерматита у детей и способами его лечения.
Что это и стоит ли опасаться?
Для начала предлагаем разобраться со значением понятий: что такое утопический дерматит, и насколько это заболевание опасно для детей. Если перевести термин «дерматит», то это объединение двух слов: одного древнегреческого — «кожа», второго латинского — «воспаление». Атопия на греческом языке обозначает странность, что-то необычное. Таким образом, атопический дерматит (АД) — это воспаление кожи, которое вызывается каким-либо аллергеном и имеет хронический характер. Данное заболевание еще называется атопической экземой, диффузным нейродермитом, диатезом. Аллерген может попадать в организм человека тремя способами:
- через пищу;
- через дыхательные пути;
- при непосредственном контакте с кожей.
Где проявляется?
Атопический дерматит у ребенка проявляется сначала зудом, а затем высыпаниями, шелушением, покраснениями на коже. У детей они чаще всего появляются на щеках, лбу, голове, локтях, коленях, ягодицах.
Есть ли опасность?
О том, что ребенок склонен к атопическому дерматиту, в 90% случаев родители узнают до того момента, когда ему исполнится два года. Как правило, в это время симптомы заболевания хотя бы один раз, но проявляются. Если вовремя обратить на них внимание и начать грамотную терапию, то к пяти годам болезнь полностью проходит и больше не возвращается. По статистике 60% деток «перерастают» это заболевание. Если же лечение не проводить, то возможен переход в тяжелую и хроническую форму, которая будет сопровождать человека всю жизнь. Болезнь будет то обостряться, то переходить в стадию ремиссии. Заболевание не передается при контакте от человека к человеку.
Причины появления
Основными причинами появления атопического дерматита у детей являются:
- один либо оба родителя относятся к атопикам;
- употребление мамой во время вынашивания малыша продуктов-аллергенов в большом количестве;
- предрасположенность ребенка к аллергии (как правило, более подвержены аллергии дети со светлой кожей и слабой иммунной системой);
- наличие особо чувствительной кожи к действию раздражителей.
- к второстепенным причинам развития данного заболевания относят:
- неблагоприятную экологическую ситуацию;
- частые стрессы;
- пассивное курение;
- употребление продуктов, содержащих химические пищевые добавки;
- болезни пищеварительного тракта.
Первые симптомы атопического дерматита
Развитие у ребенка атопического дерматита можно заподозрить при наличии следующих симптомов:
- зуд некоторых участков кожи;
- покраснения на коже, чаще всего появляющиеся в местах, где она наиболее тонкая и нежная, например, на сгибах локтей и в месте сгибов коленей, на шее, в кожных складках;
- высыпания, в том числе гнойные;
- отечность.
В младенческом возрасте дерматит может начинаться с появления долго не пропадающих опрелостей в кожных складках, «молочной корки» на голове. Наиболее опасным из этих симптомов является зуд, поскольку ребенок расчесывает зудящие участки, на которых образуются ранки. Это грозит тем, что в расчесанные места может попадать бактериальная либо грибковая инфекция. Обычно зуд усиливается в вечернее время. В дальнейшем у маленьких детей на месте покраснений могут возникать мелкие пузырьки с жидкостью в середине, которые постепенно лопаются, в результате чего кожа покрывается коркой.
Диагностика заболевания
При появлении первых симптомов нужно незамедлительно обратиться к педиатру либо аллергологу. Лишь специалист может поставить диагноз и назначить грамотное лечение, которое поможет быстро устранить проблему и позволит избежать ее появления в дальнейшем. Обращение к врачу важно еще потому, что у данного заболевания имеются схожие симптомы с другими недугами. После того, как доктор соберет анамнез и осмотрит ребенка, он предложит пройти малышу аллергические пробы — скарификационные кожные тесты. Пробы, как правило, проводят в конце осени для достижения достоверных результатов. Также ребенку нужно будет сдать анализ крови на содержание специфических иммуноглобулинов Е (IgE), общие анализы крови и мочи, анализ кала. К сожалению, нередкими бывают случаи, когда точно установить аллерген, который становится причиной обострения дерматита, выявить не удается. По показаниям педиатр назначит консультационную помощь таких специалистов:
- аллерголог;
- дерматолог;
- диетолог;
- гастроэнтеролог;
- ЛОР;
- инфекционист.
Лечение
После постановки и подтверждения диагноза у детей, выявления причины дерматита, нужно переходить к его лечению. Конечно же, главное, что необходимо сделать в первую очередь — это устранить контакт с аллергеном (если удалось его обнаружить), затем нужно снять воспаление.
Немедикаментозное
Первым делом малышу будет прописана диета, исключающая продукт, который содержит аллерген и вызывает повышенную чувствительность иммунных клеток в организме. Если после сдачи анализов такой продукт не выявлен, то исключают все продукты, которые могут провоцировать аллергию. Если ребенок грудной и кормится матерью, то ей также советуют придерживаться диеты во избежание попадания аллергена в грудное молоко. По достижении им возраста в шесть месяцев, когда можно вводить прикорм, новые продукты вводятся с интервалом в две недели малыми порциями. При выявлении аллергии на какое-либо блюдо оно сразу же изымается из рациона. Маме нужно будет вести пищевой дневник.
Также врач порекомендует постоянно увлажнять кожу малыша, почаще проветривать помещение, поддерживать необходимую влажность и температуру во избежание перегревания и потения тела малыша, соблюдать правила личной гигиены. Купать малыша нужно будет в травяных отварах, которые способны подсушивать кожу (из ромашки, череды), в растворе крахмала. Одним из способов немедикаментозного лечения является физиотерапия. При АД советуют воздействие на кожу ультрафиолетовыми лучами (разрешено с шестилетнего возраста). Курс лечения — 20-25 сеансов. Из физиотерапевтических методов применяют также лечение грязями, парафином, озокеритом, диадинамотерапией, электросном, морскими и солевыми ваннами, электрофорезом.
Медикаментозное
При постановке диагноза «атопический дерматит» у детей врач обязательно пропишет, чем мазать пораженные аллергией участки. Это будут увлажняющие мази, которые наносятся дважды в день. Орально нужно будет принимать антигистаминные средства, разрешенные для возраста ребенка, например, Кларитин, Телфаст, Эриус, Ксизал, Зиртек и другие. Наружно применяют кортикостероидные мази, например, Локоид, Адвантан, Афлодерм, Элоком, гидрокортизоновая мазь и другие. Современная фармакология разработала ряд нестероидных противовоспалительных препаратов, которые также успешно помогают при АД. Для очищения организма от токсинов будет прописана схема приема детоксикационного препарата, например, Энтеросгеля, активированного угля, Смекты и т.п. Если будут выявлены проблемы с кишечником (дисбактериоз), то придется принимать пробиотики, например, Линекс, Бифиформ, Энетерожермина, йогурт в капсулах и другие. На пораженные высыпаниями участки тела рекомендуется накладывание компрессов, примочек, использование «болтушек». Для общего укрепления организма врач порекомендует прием витаминных комплексов, фитопрепаратов.
Показания к госпитализации
Немедленно обратиться за медицинской помощью необходимо при наблюдении следующих симптомов:
- отсутствие эффекта при проведении стандартной схемы лечения;
- обострение АД, сопряженные с ухудшением общего состояния ребенка;
- осложнения, вызванные вторичным инфицированием и увеличением области распространения аллергической реакции;
- рецидив кожных инфекций.
Все вышеперечисленные ситуации являются поводом для госпитализации ребенка.
Возможные осложнения
Осложнения могут проявляться присоединением бактериальной (пиодермия), грибковой (кандидоз) либо вирусной (герпес, бородавки) инфекции, атрофией кожи. При выявлении вторичных инфекций потребуется применение дополнительных препаратов, например антибиотиков при бактериальном инфицировании, противогрибковых либо противовирусных лекарственных средств.
Профилактика
Врачи выделяют несколько способов профилактики дерматита:
- кормление грудным молоком как минимум до трех месяцев — есть мнение, что исключительно естественное вскармливание малыша до этого возраста может отстрочить появление АД на несколько лет;
- введение первого прикорма лишь в том случае, если малыш абсолютно здоров и только после шести месяцев;
- диетическое кормление ребенка до трех лет, при это необходимо избегать продуктов-аллергенов;
- при подозрении на АД либо риске его появления исключение из меню ребенка продуктов, которые могут провоцировать его обострение (яйца, молоко, орехи, рыба, морепродукты, цитрусовые, шоколад);
- проживание ребенка в помещении, где поддерживается температура воздуха не выше +23°С и влажность не ниже 60%;
- удаление из комнаты ребенка пылесборников (ковров, книг);
- ежедневные влажные уборки при наличии в доме грудничка;
- контроль за тем, чтобы в комнате и ванной не было плесени;
- замена перьевых подушек на синтетические;
- использование лишь безопасных моющих средств;
- ношение натуральной одежды либо синтетической поверх натурального нижнего белья;
- купание в специальных детских средствах;
- слежение за тем, чтобы малыш ежедневно опорожнял кишечник, поскольку скапливание токсинов и аллергенов будут повышать риск проявления АД;
- исключение лечения медпрепаратами, содержащими синтетические красители и ароматизаторы;
- отсутствие домашних животных;
- избегание пересыхания кожи.
Атопический дерматит — распространенное заболевание у маленьких детей с характерными симптомами в виде сильного кожного зуда и высыпаний, которое в случае отсутствия своевременного лечения ребенка может приводить к серьезным осложнениям и оставаться у человека на протяжении всей жизни. Поэтому родителям необходимо знать о том, как проявляется этот недуг, как можно помочь малышу его пережить и в каких случаях необходима экстренная медицинская помощь. Важно помнить, что лечить детей самостоятельно категорически запрещено.
Использованные источники: agu.life
Источник
Показаниями к госпитализации ребёнка с АтД является обострение атопического дерматита с нарушением общего состояния; распространением кожного процесса, сопровождающегося вторичным инфицированием; неэффективностью стандартной противовоспалительной терапии.
Принципы лечения.
При лечении требуются усилия не только педиатра, но и аллерголога, дерматолога, диетолога, гастроэнтеролога, отоларинголога, а также настойчивость и терпение самих родителей, полное доверие между родителями, врачами и медицинской сестрой.
I. Диетотерапия: должна обеспечивать физиологические потребности ребенка в основных пищевых ингредиентах, энергии, витаминах. минеральных веществах, микроэлементах аллергенов. Продолжительность диеты индивидуальна. Расширение осуществляется осторожно и постепенно под контролем общего состояния ребенка. Для установления причинно-значимого аллергена необходимо ведение «Пищевого дневника» не менее 1 мес., в котором отмечают все получаемые ребенком продукты питания, время их введения, количество. качество (свежие, консервированные, длительность хранения и др.). Врач-педиатр анализирует результаты и проводит исключение подозреваемого пищевого аллергена. Подробнее о кормлении больного ребёнка рассказано в соответствующей главе ниже.
II. Создание гипоаллергенного быта.
Установлено, что бытовые, эпидермальные. пыльцевые и другие аллергены окружающей среды играют определенную роль в развитии обострений и хронизации АтД.
III. Медикаментозная терапия:
- антигистаминные препараты (супрастин, диазолин и др.)
- мембраностабилизирующие препараты
- средства для лечения заболеваний желудочно-кишечного тракта
- витамины
- иммуномодулирующие препараты
- препараты, регулирующие функцию нервной системы
- препараты, содержащие ненасыщенные жирные кислоты
- антибиотики
- системные кортикостероиды (по специальным показаниям)
IV. Наружная (местная) терапия для восстановления эпидермиса. устранения субъективных ощущений и воспалительной реакции кожи. лечения и профилактики вторичной инфекции: примочки, эмульсии. лосьоны, болтушки, пасты, кремы, присыпки, мази. гели.
Профилактика атопического дерматита — важнейшее звено в общем комплексе лечебно-профилактических мероприятий при этом заболевании. Знание современных аспектов этиологии и патогенеза АтД позволило нам сформулировать основные принципы профилактики АтД, основанные на учении о факторах риска. Среди них выделяют эндогенные и экзогенные факторы, а также фоновые состояния выступающие в роли усугубляющих действие этих факторов риска атопического дерматита. Основные принципы профилактики АтД предусматривают выделение первичной и вторичной профилактики.
Первичная профилактика АтД состоит в предупреждении сенсибилизации ребёнка, особенно в семьях, где есть наследственная предрасположенность к аллергическим заболеваниям
Вторичная профилактика основывается на предупреждении манифестации заболевания и/или его обострений у сенсибилизированного ребёнка. Профилактика АтД состоит также в адекватном лечении детей с начальными проявлениями заболевания (подробнее см. в Приложении 1).
1.8. Сестринский уход за больным ребёнком
Возможные проблемы пациента:
ü Нарушение питания.
ü Нарушение целостности кожи, слизистых.
ü Дискомфорт из-за зуда.
ü Нарушение сна.
ü Высокий риск присоединения вторичной инфекции.
ü Психоэмоциональная лабильность.
ü Высокий риск развития аллергических заболеваний.
Возможные проблемы родителей:
ü Дефицит информации о заболевании.
ü Трудность в создании и поддержании гипоаллергенного быта
ü Организация и обеспечение ребенка гипоаллергенной диетой.
ü Чувство бессилия и вины.
ü Страх за ребенка, неуверенность в благополучном исходе заболевания.
ü Ошибки воспитания (потворствующая гиперопека).
Сестринский процесс при атопическом дерматите будет включать в себя 5 этапов.
1 этап. Сбор информации о пациенте.
Субъективные методы обследования.
Характерные жалобы: беспокойство, нарушение сна, нарушение аппетита, кожный зуд, сухость. шелушение, различные высыпания, отеки, локальные или распространенные. гиперемия на коже: упорные опрелости (у детей первых месяцев жизни).
Анамнез заболевания: начало острое или постепенное, чаше в грудном возрасте. Анамнез жизни: заболевший ребенок из группы риска, наличие аллергических заболеваний у родителей и/или родственников.
Объективные методы обследования.
Осмотр: ребенок беспокойный, раздражительный, кожный зуд. Опрелости в области ягодиц и промежности: гнейс на бровях и волосистой части головы, гиперемия и шелушение, мелкие чешуйки на коже щёк: мокнущие трещины, эрозии; полиморфные высыпания, пятна, везикулы, папулы, мелкая узелковая сыпь, наполненная серозным содержимым.
Результаты методов диагностики: общий анализ крови — эозинофилия, лейкоцитоз, лимфоцитоз; скарификационные кожные пробы — выявляются причинно-значимые аллергены.
2 этап. Выявление проблем больного ребенка.
Существующие проблемы. Кожный зуд (обусловлен аллергическим воспалением кожи и слизистых оболочек). Патологические изменения на коже (отек, гиперемия, мокнутие или сухость, высыпания). Обильные слизистые выделения из носа. Неустойчивый стул, метеоризм.
Потенциальные проблемы. Прогрессирование заболевания в более тяжелое течение; риск вторичного инфицирования.
3-4 этапы. Планирование и реализация ухода за пациентом в условиях стационараЦель ухода: не допустить развития выраженной клинической картины заболевания, появления осложнений; обеспечить максимальный комфорт больному ребенку.
Сестринский уход при атопическом дерматите представлен в таблице 1.
Таблица 1. Сестринский уход при атопическом дерматите
| План сестринских вмешательств | Обоснование |
| 1. Информировать родственников о заболевании, возможных последствиях | · Обеспечивается право родственников на информацию · Родственники понимают целесообразность выполнения всех мероприятий ухода |
| 2. Научить маму вести «пищевой дневник» | · С его помощью можно выявить индивидуальный аллерген ребёнка и в последующем устранить его |
| 3. Исключить возможный контакт ребёнка с пищевыми и другими видами аллергенов | · При атопическом дерматите дети склонны к аллергии |
| 4. Ограничить употребление ребёнком соли и жидкости | · Профилактика и схождение отёков. Дети склонны к задержке жидкости в организме. |
| 5. Следить за строгим соблюдением гигиены кожи и слизистых оболочек ребёнка. | · «Шок-органом» при АтД являются кожа и слизистые оболочки, следовательно, они часто и значительно поражаются. |
| 6. Обучить родственников ребёнка проводить дополнительные гигиенические мероприятия при развитии кожных проявлений заболевания | · Дополнительные мероприятия ухода обеспечивают максимальный комфорт больному ребёнку, предохраняют от присоединения гнойничковых заболеваний кожи. |
| 7. Организовать ребёнку охранительный режим. | · У детей повышена нервная возбудимость. |
| 8. Провести мероприятия по профилактике присоединения инфекционных и простудных заболеваний. | · Дети, страдающие АтД, относятся к группе часто болеющих детей в связи со значительным снижением иммунитета. |
Таблица 2. Примерная схема заполнения «пищевого дневника».
| Время приема пищи | Продукты (какие, сколько) | Симптомы со стороны кожи | Изменение характера стула | Нарушение общего состояния |
5 этап. Оценка эффективности ухода.
При правильной организации сестринского ухода наступает улучшение общего состояния ребенка.
Список рекомендаций больному ребёнку после выписки можно посмотреть в Приложении 2.
Питание
Грамотное питание детей при атопическом дерматите — залог их выздоровления.
Если у ближайших родственников ребенка наблюдается аллергия в какой-либо форме, то будущей матери нужно позаботиться о здоровье еще не родившегося малыша, а именно начать соблюдать специальную диету. Это позволит сократить риск рождения ребенка, которому будет поставлен диагноз атопический дерматит.
В рационе будущей, так и кормящей мамы должны присутствовать кисломолочные продукты. Они поддерживают микрофлору, укрепляют иммунитет, нормализуют пищеварение. Из мяса отдают предпочтение крольчатине, индейки, телятине и говядине. Растительное масло лучше использовать оливковое или рапсовое. Каши варят на воде, овощных бульонах или не жирном молоке (можно молоко разбавлять водой). Ягоды, фрукты и овощи рекомендуется употреблять зеленых и белых сортов. Желательно исключить продукты красной и ярко оранжевой окраски. Если у малыша на грудном вскармливании наблюдается жидкий стул, то ягоды и овощи подвергают тепловой обработке. Исключить из рациона копчёности, острые и жареные блюда, сладости, цитрусы, кофе, крепкий чай, спиртные напитки.
Диета для детей до 1 года.
Именно грудное молоко является лучшей пищей для малыша. Благодаря естественному питанию у ребенка повышаются защитные силы организма, возрастает сопротивляемость к инфекциям. Если же потребность в дополнительном вскармливании все же возникла, прикорм ребенку нужно вводить, соблюдая основные правила и под присмотром педиатра.
Рекомендованные прикормы: Первый прикорм вводится с 4,5 — 5 месяца, это монокомпонентное овощное пюре из кабачков, белокочанной капусты, патиссонов, цветной капусты, брокколи, тыквы светлоокрашенной и других овощей зеленой и белой окраски. К овощному пюре добавляется растительное масло (оливковое, кукурузное, подсолнечное):
Второй прикорм вводится с 5,5 — 6 месяцев в виде безмолочной каши из гречневой, кукурузной, рисовой, ячневой, овсяной крупы. Каши разводятся водой или получаемыми молочными смесями. Кашу давать 1 раз в день, и каждый раз из разной крупы: с 5,5 — 6 месяца вводится мясное пюре из дважды вываренного мяса (говядина); третий вводится с 8 — 9 месяца в виде второго овощного пюре или овощекрупяного блюда (кабачки с рисовой крупой, цветная капуста с гречкой). Мясной бульон противопоказан. Супы лучше готовить вегетарианские. Соки только из зеленых сортов яблок.
Большие трудности возникают при наличии аллергии к коровьему молоку у детей раннего возраста. Как альтернатива коровьему молоку и смесям на его основе для кормления детей первого года жизни могут быть использованы питательные смеси на основе изолята белка сои ( «Беллакт-соя» (Беларусь), «Нутрилаксоя» (Россия) и пр.). Из питания ребенка с аллергией к коровьему молоку важно исключить не только молочные продукты в любом виде (молоко, творог, сыр, молочные йогурты, а также сорта хлеба, выпечки и макароны с добавлением молока), но и говядину, телятину, говяжью печень, ограничить сметану, цельное сливочное масло.
Диетотерапия у детей старше 1 года.
Из рациона детей исключаются причинно-значимые аллергены и назначается индивидуальная диета — безмолочная, беззлаковая, без яиц и т. д.
Из гипоаллергенной диеты должны исключаться экстрактивные вещества, острые приправы, горчица, хрен, перец, соленые блюда, так как они вызывают реактивную гиперемию слизистой оболочки желудочно-кишечного тракта и повышают проницаемость ее для пищевых аллергенов. Исключить экстрактивные вещества можно путем замены мясных бульонов супами на овощных отварах, жареных овощей и мяса — вареными и приготовленными на пару. Важно исключить из неспецифической гипоаллергенной диеты блюда и продукты, в состав которых входят консервированные продукты, копчености, сладкие творожные сырки с добавлением ванилина. Не обладая специфической аллергенной активностью, ряд пищевых добавок (красители, консерванты, специи) вызывают аллергоподобные симптомы путем неспецифической либерации биологически активных веществ (гистамина, серотонина, кининов) из тучных клеток. Важно не включать в питание продукты содержащие красители, фруктовые эссенции (фруктовые напитки, торты, пирожные), не следует разрешать детям жевать жевательные резинки.
Неспецифическая гипоаллергенная диета назначается в начале обследования ребенка до получения клинических и лабораторных данных и предусматривает исключение облигатный и предполагаемых аллергенов. Индивидуальная диета строится на основе неспецифической гипоаллергенной диеты с исключением выявленных причинно-значимых и облигатных аллергенов поддерживающих клинические проявления пищевой аллергии и вызывающих обострение болезни.
В период клинических проявлений АтД диета должна быть максимально строгой, элиминация не только причинно-значимых, но и перекрестно реагирующих аллергенов. В стадии ремиссии рацион ребенка постепенно расширяется за счет ранее исключенных продуктов и блюд.
Адекватно подобранное питание на начальных стадиях атопической экземы ускоряет ремиссию, а при тяжелом течении способствует улучшению состояния ребенка. Иногда целесообразно придерживаться строгой диеты длительное время: от несколько месяцев до двух лет.
Заключение
Изучив данную тему, можно сделать вывод, что атопический дерматит – это описание состояния кожи, описание некоего симптома, к появлению которого могут привести разные причины, разные заболевания или состояния организма. Атопический дерматит встречается во всех странах, у людей разного возраста, чаще болеют женщины. В последнее время отмечается рост заболеваемости детей атопическим дерматитом. Связано это и с загрязнением окружающей среды, и с продуктами питания, и психоэмоциональными нагрузками. Другими причинами называют укорочение сроков грудного вскармливания, искусственное вскармливание, токсикоз и погрешность питания матери во время беременности и периода лактации, а так же, вредные привычки. Атопический дерматит может возникнуть как следствие неблагоприятных метеорологических факторов (недостаточного облучения светом, резкого перепада температуры, влажности воздуха и др.).
На медицинской сестре лежит обязанность научить родителей правилам ухода за детьми с атопическим дерматитам. Если действия медицинской сестры будут последовательны и грамотны, то улучшение состояния ребёнка и его выздоровление будут неизбежны. Исходя из выше сказанного, чтобы уберечь себя и своих близких от данной проблемы, необходимо следовать некоторым правилам и рекомендациям, соблюдая которые, можно избежать множество физических, моральных и материальных проблем.
Цели и задачи данной курсовой работы мною выполнены. Рассмотрены этиология, факторы риска, клинические проявления, диагностика и профилактика заболевания атопический дерматит, а также разработаны профилактические мероприятия для предотвращения появления осложнений.
Список литературы
1. Сергеев Ю.В. Атопический дерматит (руководство для врачей). − М., 2002. — 183 с.
2. Аллергология и иммунология. Клинические рекомендации для педиатров / Под общей редакцией А. А. Баранова и Р. М. Хаитова. − Москва, 2008. — 233 с.
3. https://ru.wikipedia.org. — Википедия. Свободная энциклопедия.
4. Атопический дерматит: новые подходы к профилактике и наружной терапии.Рекомендации для врачей /Под ред. Ю.В. Сергеева — М.: Медицина для всех, 2005. — 64 с.
5. Иванов О.Л., Львов А.Н., Миченко А.В. Атопический дерматит: современные представления. // Русский Медицинский журнал. 2007. — №19. — С.1362
6. https://www.medcectre.ru/ — Сайт-блог для медицинских сестёр.
7. https://sestrinskoe-delo.ru/ Статьи и учебные материалы для студентов, обучающихся по специальности — Сестринское дело.
8. Тульчииская В. Д. Сестринское дело в педиатрии / В. Д. Тульчинская, Н. Г. Соколова, Н. М. Шеховцова; под ред. Р. Ф. Морозовой. − Изд. 20-е, испр. − Ростов н/Д: Феникс, 2015. — 383 с.
9. Атопический дерматит у детей. Руководство для врачей/ Под ред. Н.Г.Короткого. — Тверь: Триада, 2003. — 238 с.
10. Караулов А.В., Сидоренко И.В., Захаржевская Т.В. и др. Пищевая аллергия и ее влияние на развитие и течение атопического дерматита у детей // Успехи клин иммунол. М., 2001. — Т.2. — С.97-108.
11. https://lechimsya-prosto.ru/dieta-pri-atopicheskom-dermatite — Медицинский портал.
Приложение № 1.
«Программа профилактики для больных атопическим дерматитом»
Приложение № 2.
Рекомендации больному ребёнку после выписки
- Соблюдать гипоаллергенную диету.
- Поддерживать в помещении температуру воздуха не выше +23 °C и относительную влажность не менее 60 %.
- Удалить источники пыли из комнаты больного (ковры, книги, перьевые подушки), минимум мебели. Ежедневная влажная уборка.
- Удалить очаги возможного образования плесени (швы в ванной, линолеум, обои, растения в горшках).
- Удалить всех домашних животных (при невозможности — мыть животных еженедельно).
- Ограничить или полностью прекратить использование различных раздражающих средств (стиральные порошки, синтетические моющие средства, растворители, клеи, лаки, краски и т. п.).
- Прекратить носить одежду из шерсти и синтетических материалов (или носить её только поверх хлопчатобумажной).
- Ограничить интенсивные и чрезмерные физические нагрузки.
- Стараться не нервничать, нивелировать стрессовые ситуации.
- Не расчёсывать и не растирать кожу (у маленьких детей полный запрет расчёсывания может привести к психическим травмам).
- Применять для купания слабощелочное или индифферентное мыло (ланолиновое, детское) и высококачественные шампуни, не содержащие искусственных красителей, отдушек и консервантов.
- Использовать при купании мягкие мочалки из ткани.
Date: 2016-05-15; view: 458; Нарушение авторских прав
Источник