Что характерно при себорейном дерматите
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 января 2016;
проверки требуют 7 правок.
Себорейный дерматит — хроническое воспалительное заболевание, поражающее те участки кожи головы и туловища, на которых развиты сальные железы, возбудителем дерматита являются дрожжеподобные грибы вида Malassezia — Malassezia restricta, Malassezia furfur и особенно Malassezia globosa.
Причины заболевания[править | править код]
В настоящее время известно, что эти дрожжеподобные липофильные грибы являются постоянным компонентом нормальной микрофлоры кожи более чем у 78 % населения. Грибы концентрируются вокруг сальных желез и используют их секрет как источник жирных кислот, необходимых грибам для роста и развития. При использовании в качестве питательной среды триглицеридов кожного сала, Malassezia globosa выделяет ненасыщенные жирные кислоты, компоненты которых вызывают раздражение, воспаление и шелушение кожи, а также ослабляет барьерную функцию кожи. После чего олеиновая кислота, которая входит в состав кожного сала, начинает сильно раздражать кожу.
При определенных условиях организм теряет способность контролировать рост грибов Malassezia и удерживать их в сапрофитном состоянии. При этом, если в норме микрофлора волосистой части головы содержит 46 % Malassezia, то при перхоти (слабой форме СД) она на 74 % состоит из них, а при СД количество грибов достигает 83 %. Таким образом, установлено, что при клинически выраженном СД наблюдается бурный рост Malassezia.
Отмечено также, что Malassezia обладает липазной активностью за счет действия липолитических ферментов, расщепляющих кожное сало на свободные жирные кислоты, которые, с одной стороны, необходимы для его роста, а с другой стороны — провоцируют воспаление кожи в областях его колонизаций. Существует точка зрения, что СД является воспалительной реакцией на этот микроорганизм, однако считается, что это предположение еще требует доказательств.
Факторы[править | править код]
В настоящее время выявлено большое число факторов, способствующих гиперактивации грибковой микрофлоры и, как следствие этого, возникновению СД. Необходимо отметить, что по своей природе эти факторы в основном являются нейрогенными, гормональными, иммунными.
Внутренние факторы[править | править код]
Общеизвестно, что обострения СД нередко связаны с нервными стрессами. Отмечено также, что пациенты с заболеваниями центральной нервной системы, болезнью Паркинсона, параличами черепных нервов, параличами туловища обладают определенной предрасположенностью к развитию СД, который в данной ситуации имеет склонность к развитию распространенных поражений кожного покрова. У этих пациентов заболевание часто имеет торпидное течение и с трудом поддается лечению. Высказано предположение, что СД у данного контингента больных — результат чрезмерного скопления кожного сала на коже вследствие значительного ограничения двигательной активности пациентов. Влияние гормональных факторов на развитие СД доказывают многие факты. Примером подобного влияния могут быть те ситуации, когда СД наблюдается в неонатальном периоде жизни и обычно исчезает в возрасте 6-12 месяцев. По-видимому, в данном случае СД может рассматриваться как реакция на стимуляцию материнскими гормонами. Кроме того, СД часто поражает лиц в постпубертатном возрасте. При этом дополнительные данные о гормональном влиянии подтверждают научные исследования, показывающие, что себоцит человека реагирует на андрогенную стимуляцию. И действительно, у мужчин СД наблюдается чаще, чем у женщин, что согласуется с предположением о контролировании андрогенами деятельности сальных желез.
Ярким доказательством влияния иммунных факторов на развитие СД служат данные о распространенности СД у пациентов с иммунодефицитами: если СД встречается в 8 % случаев, то у ВИЧ-инфицированных он наблюдается в 36 %, а у больных СПИДом — в 80 %. Точный механизм, под действием которого вирус иммунодефицита способствует атипичному и взрывному началу СД и других распространенных воспалительных заболеваний кожи, неизвестен. Для его уточнения исследовано много факторов, включая определение СД4+ Т-лимфоцитов, плотность дрожжей Malassezia
Внешние факторы[править | править код]
В качестве возможных причин, играющих определенную роль в возникновении СД рассматриваются генетические, метаболические факторы и влияние внешней среды. В числе этих факторов учитываются наличие СД в семейном анамнезе, зимнее время года, избыточная потливость, повышенная выработка кожного сала, стресс, использование щелочных моющих средств, употребление алкоголя.
Разновидности[править | править код]
Себорейный дерматит бывает врождённым, когда генетическая предрасположенность приводит к тому, что сальные железы в избытке вырабатывают кожное сало. Бывает приобретённым — в этом случае дисфункцию сальной железы могут спровоцировать проблемы с желудочно-кишечным трактом и сосудами головного мозга, нарушения иммунной системы.
С самого начала нужно оценить происхождение заболевания. С врождённым себорейным дерматитом бороться практически невозможно. А с приобретённым можно, установив причину болезни и устранив её. Часто себорейный дерматит возникает у подростков в период полового созревания из-за того, что в этот период в их организме активизируется выработка гормонов, и это провоцирует дисфункцию сальных желез.
Клинические проявления[править | править код]
СД в типичных случаях поражает те участки кожного покрова, которые характеризуются значительным развитием сальных желез и их повышенной активностью. В качестве характерных клинических симптомов заболевания рассматриваются шелушение и воспаление кожи, сопровождающиеся зудом. Классическим вариантом является симметричное вовлечение в патологический процесс кожи волосистой части головы, границы роста волос, бровей, ресниц, области усов и бороды, носогубные складки, кожа наружных слуховых проходов и заушные области. СД туловища, как правило, локализуется в области грудины, в складках тела, включая подмышечные, паховые, область пупка, кожи под молочными железами и аногенитальной области. В тяжелых случаях СД может иметь характер распространенного эксфолиативного процесса вплоть до эритродермии.
Одной из характерных особенностей СД на коже волосистой части головы является наличие мелких муковидных белых чешуек, хотя в ряде случаев шелушение может принимать и крупнопластинчатый характер. Этот вариант течения СД характеризуется отсутствием островоспалительных изменений на коже и рассматривается как сухая себорея. Многие больные при наличии перхоти предъявляют жалобы на кожный зуд. По мнению ряда пациентов, эти чешуйки появляются из-за сухости кожи, поэтому они предпочитают реже мыть голову, что на самом деле способствует дальнейшему накоплению чешуек и увеличению перхоти и в дальнейшем заканчивается появлением воспалительных изменений кожи. Необходимо заметить, что в ряде случаев воспалительная эритема не всегда визуально определяется на скальпе из-за массивного наслоения.
Более тяжелые проявления СД на волосистой части головы характеризуются эритематозными пятнами и бляшками, покрытыми муковидными или сальными чешуйками, а в отдельных случаях желтоватыми чешуйко-корками и геморрагическими корками, появляющимися вследствие расчесов. У ряда пациентов область поражения может захватывать линию роста волос и кожу лба.
Проявления СД на лице, заушных областях, коже слуховых проходов, как правило, определяются в виде эритематозно-шелушащихся очагов, сопровождающихся зудом. При локализации СД на лице пациенты могут жаловаться на ощущение жжения в участках кожи, пораженных себореей. В ряде случаев на коже щек, лба, носощечных складок могут появляться папулы как результат инфильтрации воспалительных пятен. Себорея часто становится клинически выраженной, когда мужчины, страдающие этим заболеванием, отращивают усы и бороду, и регрессирует, когда удаляются волосы на лице. Если же лечение не проводится, шелушение может стать значительным, при этом чешуйки становятся толстыми, желтыми и сальными и в отдельных случаях присоединяется вторичная бактериальная инфекция.
См. также[править | править код]
- Перхоть
- Себорея
Источник
- О заболеваниях кожи
- Дерматит
- Себорейный дерматит
Себорейный дерматит – это воспаление участков кожи, на которых развиты сальные железы. Чаще всего заболевание возникает у мужчин, подростков во время полового созревания и младенцев. Себорейным дерматитом болеет 2–5 % от всего населения.
Себорейный дерматит на фото
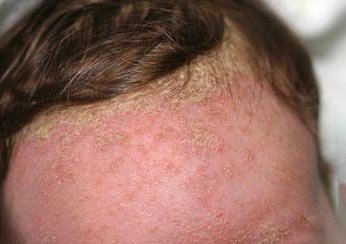
Себорейный дерматит волосистой части головы. Фото 1.
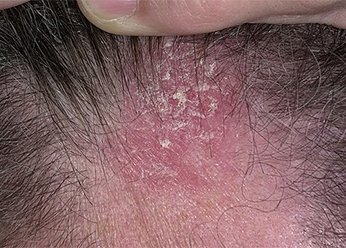
Себорейный дерматит головы. Фото 2.
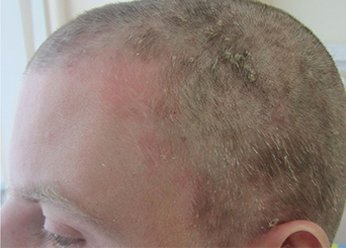
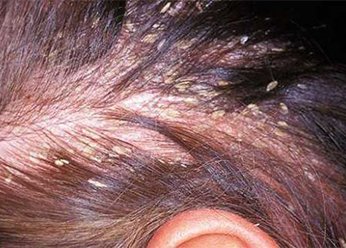
Фото себорейного дерматита до лечения
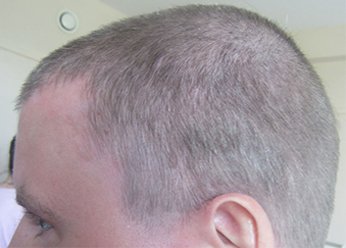
Фото себорейного дерматита после лечения.
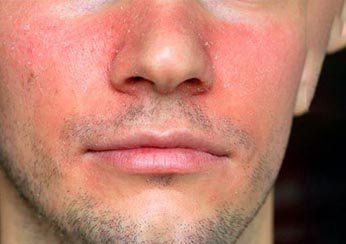
Симптомы себорейного дерматита: покраснение и шелушение

Симптомы себорейного дерматита: появление корочек
Себорейный дерматит на голове и сальные железы
Секрет сальных желез представляет собой смесь липидов и называется кожным салом. Оно необходимо для здорового функционирования кожи: ее увлажнения, поддержания эластичности, создания антимикробного защитного барьера.
Кожный покров покрыт сальными железами неравномерно, на 1 см2 может располагаться от 4 до 380 протоков. Они залегают в срединном слое коже – дерме, между ее сосочковым и сетчатым слоями. Наибольшее количество сальных желез находится на так называемых «себорейных зонах»: на коже лица и тела (спине, шеи, скальпа, лобка, груди, живота, плеч, предплечий, голеней). На коже подошв и ладоней сальные железы отсутствуют.
В большинстве своем протоки сальных желез открываются в устьях волосяных фолликул. В меньшем количестве выводные протоки открываются непосредственно на поверхность эпидермиса – в области век, каймы губ, наружного слухового прохода, ореолов сосков, ануса.
Размер желез и количество отделения липидного секрета зависит от различных факторов: работы эндокринной, нервной, репродуктивной систем организма, возраста. У маленьких детей сальные железы выделяют совсем немного секрета. К подростковому возрасту их работа резко увеличивается, но по мере дальнейшего взросления активность снижается. У взрослых мужчин кожное сало выделяется постоянно примерно в одном и том же количестве, у женщин этот процесс нередко связан с менструальным циклом. В пожилом возрасте количество выделяемого секрета снижается.
Себорейный дерматит. Разновидности
Жирная себорея – наиболее часто встречающийся вид заболевания. Для него характерна повышенная секреция кожного сала и изменение микрофлоры кожи. При жирной себорее наблюдается покраснение кожи либо мелкие красноватые папулы с маслянистым блеском и четко очерченными границами. Жирную себорею, в свою очередь, разделяют на густую и жидкую в зависимости от изменения состава кожного секрета (см. фото себорейного дерматита).
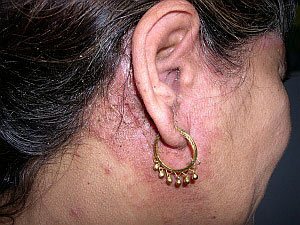
Жирная себорея
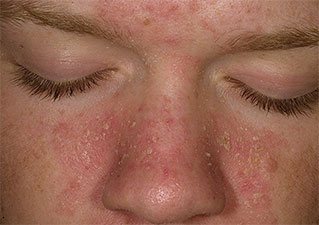
Жирная себорея
При жидкой себорее в кожном сале повышается уровень свободных жирных кислот. Кожа лица становится блестящей, грубой, с расширенными порами. На ней легко образуются комедоны и угри. Если жидкая себорея поражает скальп, волосы выглядят очень грязными, склеиваются в пряди.
При густой себорее наблюдается снижение в составе кожного сала уровня низших и повышение высших жирных кислот. Дисбаланс состава кожного секрета снижает его защитные свойства и провоцирует размножение микроорганизмов. Внешне густая себорея может проявляться гнойничковыми высыпаниями, расширениями устьев протоков сальных желез, комедонами, отделением крупных склеенных между собой желтоватых чешуек.
Сухая себорея – часто наблюдается у маленьких детей, так как у них вырабатывается недостаточное количество кожного секрета. У взрослых сухая форма себорейного дерматита проявляется реже. Она характеризуется уменьшением выработки кожного сала, сухостью, трещинами и чрезмерным шелушением кожи, ощущением стягивания, которое усиливается после контакта с водой. Волосы на голове истончаются, становятся ломкими и секущимися. В некоторых случаях происходит наслаивание чешуек друг на друга, образуя корочки. На коже появляются угри, розовые и красные пятна.
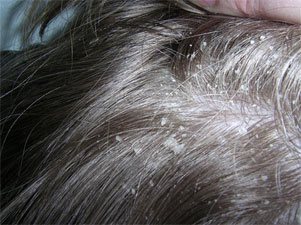
Сухая себорея
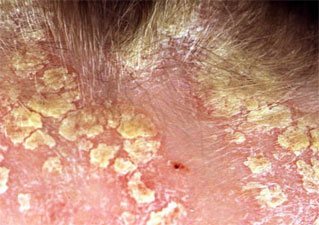
Тяжелая себорея с инфицированием
Смешанная себорея – характеризуется одновременным появлением сухого себорейного дерматита на волосистой части кожи головы и жирного – на лице.
Себорейный дерматит. Симптомы
Себорейный дерматит может развиваться как в области головы, так и на туловище. Себорея головы может проявляться воспалением кожи волосистой части головы, бровей, ресниц, границы роста волос, носогубных складок, наружных слуховых проходов и области за ушами. У мужчин часто локализуется в области роста бороды и усов.
Также себорейная сыпь может поражать грудь и естественные складки тела: подмышки, пах, живот, молочные железы. Себорея лица и тела проявляется красными пятнами, сопровождающиеся зудом и шелушением, ощущением жжения и даже появлением папул, сливающихся в бляшки кольцевидной или гирляндоподобной формы. Бляшки имеют четкие границы, папулы покрыты жирными желтоватыми чешуйками. При прогрессировании болезни отмечается появление ярко-желтых корок на коже, разрастание воспаления на большую площадь поверхности кожи и присоединение бактериальной инфекции.
Себорейный дерматит волосистой части головы характеризуется отслоением белесых чешуек, которые можно принять за крупную перхоть. Однако в отличие от перхоти себорею сопровождает кожный зуд, а очаги поражения отчетливо различимы. Многие пациенты связывают сухость скальпа с появлением «перхоти», поэтому реже моют голову. Увы, такая тактика вместо желаемого результата приводит лишь к накоплению себорейных чешуек, образованию плотных корочек и патологическому воспалению кожи головы и сальных желез. Отказ от лечения приводит к истончению волос и облысению.
Себорея головы у младенцев обычно проявляется в возрасте 3 месяцев. Она представляет собой толстые желтые корки, легко удаляющиеся растительным маслом, и не беспокоит малышей. Однако сочетание кожной сыпи с диареей и недовесом у новорожденных требует срочной медицинской помощи, так как может указывать на наличие такого тяжелого заболевания, как эритродермия Лейнера.
Себорейный дерматит. Причины
Главная причина развития себореи – воздействие на кожу условно-патогенных дрожжеподобных липофильных грибков Malassezia furfur, которые в том или ином количестве присутствуют у большинства людей. Овальная форма грибка (Pityrosporum ovale) ответственна за развитие воспаления кожи волосистой части головы. Поражения на коже тела провоцированы круглой формой Malassezia furfur – Pityrosporum orbiculare. Грибки создают колонии вокруг протоков сальных желез, питаясь липидным секретом, активно размножаются.
Однако себорейный дерматит возникает далеко не у всех. Благодаря иммунной системе здоровый организм сдерживает рост количества грибков. Если обмен веществ в организме нарушается, начинается бесконтрольное размножение Malassezia furfur, которые расщепляют кожное сало на свободные жирные кислоты, что вызывает воспаление.
Развитие патологии может происходить из-за следующих факторов:
- половое созревание – вследствие гормональных изменений у подростков меняется состав кожного сала, а сальные железы начинают работать с большей интенсивностью. В этом случае болезнь проходит самостоятельно по мере взросления пациента;
- наследственная предрасположенность, объясняющая гиперфункцию сальных желез;
- гормональный сбой, при котором наблюдается рост уровня андрогена и прогестерона и снижение уровня эстрогена. Гормонозависимый себорейный дерматит наблюдается у женщин в менопаузе или при заболеваниях яичников, у мужчин с опухолью яичка, при ожирении;
- неправильное питание с обилием острой, соленой и жирной пищи;
- наличие вредных привычек (алкоголь, курение табака);
- инфекционные заболевания, ослабление иммунитета;
- стресс и переутомление;
- неинфекционные заболевания желудочно-кишечного тракта, эндокринной системы и обмена веществ. Болезненные состояния сопровождаются не только усиленной работой сальных желез, но и чрезмерным потоотделением и аритмией сердца;
- психологические и психические заболевания (например, синдром Иценко-Кушинга, шизофрения, эпилепсия, маниакально-депрессивное расстройство), при которых нарушаются функции гипофиза и гипоталамуса.
Но несмотря на обширный список возможных причин, ни одна из них не является абсолютной. Точной причины, способствующей излишне активной жизнедеятельности грибков Malassezia, на данный момент не выявлено.
Себорейный дерматит. Диагностика
Чтобы определить наличие заболевания, врач-дерматолог назначает следующие исследования:
- исследование кожных чешуек под микроскопом, чтобы исключить другие заболевания кожи (атопический дерматит, псориаз, микробные поражения кожи, стригущий лишай) и определить грибок-возбудитель;
- анализ крови для определения гормонального статуса;
- биопсию кожи при необходимости.
Себорейный дерматит. Лечение и профилактика
Так как современная медицина на данный момент не может предложить средства, регулирующие работу сальных желез, лечение себорейного дерматита симптоматическое.
В острый период назначаются противогрибковые препараты внутреннего применения. Продолжительность лечения определяет врач, но чаще оно длится 1–2 недели.
Если у пациента наличествует себорея волосистой части головы, назначаются шампуни с антимикотическими компонентами (кетоконазол, пиритон цинка, деготь, нафталанская нефть). Специальные шампуни борются не только с грибковым заражением, но и с отеком, воспалением и зудом.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.

Себорейный дерматит на лице требует пристального внимания, так как представляет собой не только медицинскую, но и серьезную косметическую проблему. На все время лечения требуется отказаться от использования косметических средств, потому что они могут вызвать раздражение и аллергическую реакцию. Мужчинам, страдающим себореей кожи лица, не рекомендуется бриться лезвиями. Удаление волос должно быть щадящим – производиться 1 раз в 2-3 дня электрической бритвой. Ежедневное умывание лица предпочтительнее заменить на протирание кожу специальными чистящими лосьонами, разработанными специально для людей с заболеваниями кожи. Имея в составе мицеллярную воду лосьоны осуществляют две функции – очищение эпидермиса и ускорение регенеративных процессов.
Терапия должна быть направлена на устранение не только грибковой активности, но и воспалительного процесса, проявляющегося красными пятнами и зудом. С этой целью применяются гели и кремы с гиалуронатом натрия, пиритионом цинка, гиалуронатом цинкасалициловой кислотой, витамином В5.
После того как пройдет острое воспаление, предпочтительно проводить терапию средствами на основе натуральных природных компонентов. Терапия направлена на ликвидацию зуда и шелушения, а также на профилактику заболевания.
К терапевтическим средствам относятся растительные масла (чайного дерева, льняное, оливковое, подсолнечное, миндальное), травяные отвары, а также деготь и нафталанская нефть. Кроме того, пациентам рекомендуется использовать для мытья средства, не содержащие мыла, так как оно нарушает работу сальных желез. Например, для лечения себорейного дерматита на голове можно использовать шампунь «Лостерин», а для тела выбрать гель для душа той же марки. Эти средства не содержат мыла, консервантов, красителей и отдушек. В составе этих препаратов присутствует обессмоленный нафталан, экстракт корня лопуха и софоры японской, растительные масла. Системное использование этих средств уменьшает воспаление и шелушение кожи и снимает симптомы себорейного дерматита.
В некоторых случаях может быть назначен прием гормональных препаратов. Людям с себорейным дерматитом полезно соблюдать специальную диету. Она не отличается строгостью, но помогает нормализовать обмен веществ. Рацион питания строится на основе постного мяса, свежих овощей и молочных продуктов. Пациенту не рекомендуется вовремя лечения употреблять жареную, острую, жирную, соленую пищу, углеводистые продукты, спиртные напитки.
В лечении и профилактике себорейного дерматита используются и средства физиотерапии. К ним относятся криотерапия и криомассаж, магнитная и лазерная терапия пораженных зон, дарсонвализация (воздействие импульсными высокочастотными токами) кожи лица и волосистой части головы. В случае гормонального дисбаланса может быть применена индуктотермия (воздействие посредством магнитного высокочастотного поля) надпочечников.
Окружающая среда также оказывает заметное влияние на состояние кожи, особенно при себорейном дерматите. В жарком и влажном климате сальные железы продуцируют большее количество секрета, что создает лучшие условия для размножения грибков. Дома предпочтительно пользоваться осушителями воздуха. Также пациентам, страдающим себорейным дерматитом, не рекомендуется посещать бани и сауны.
Читайте также
По статистике заболевания, связанные с нарушением работы иммунной системы, с каждым годом диагностируются все чаще. Если раньше многие болезни проявлялись лишь у подростков и взрослых, то сегодня ими болеют и малыши. Атопический дерматит — один из таких недугов. Особый дискомфорт он доставляет ребенку в том случае, если локализован на попе.
Процент людей, страдающих от кожных заболеваний различной степени тяжести, сегодня возрос в разы по сравнению с ситуацией прошлых лет. Некоторые болезни почти не мешают человеку, другие же причиняют серьезные физические и психологические неудобства. Одним из наиболее неприятных заболеваний является себорейный дерматит кожи лица. Он приносит одинаково высокий уровень дискомфорта и женщинам и мужчинам. Первые переживают по поводу невозможности спрятать пораженную кожу под слоем макияжа, а для вторых ситуация усугубляется раздражением, проявляющимся после ежедневного бритья.
В широком смысле дерматит – это воспаление кожи, чаще всего возникающее из-за воздействия химических, биологических или физических факторов. Заболевание характеризуется появлением покраснения, воспаления, зуда, жжения, пузырей повышением температуры пораженного участка. Интенсивность симптомов зависит от тяжести и разновидности заболевания.
В переводе с греческого языка «атопия» означает чужеродный. Именно как незаконное вторжение в свои владения рассматривает наш организм проникновение внутрь него аллергенов. Ответная реакция, которая при этом возникает – активная выработка иммуноглобулина. Внешние проявления этой внутренней «войны» мы и наблюдаем на коже. Появляются вначале припухлости и покраснения, затем начинается зуд, ребенок расчесывает высыпания, что и приводит к образованию трещин и шелушению.
Источник

