Что такое реактивация герпеса
На сегодняшний день известно более 8 типов герпес-вирусов человека. Наиболее актуальны первые 6 типов. Для всех вирусов этой группы характерен сходный инфекционный процесс: при инфицировании ранее не болевшего человека происходит первичная инфекция, она может проявляться в манифестной форме (с выраженными клиническими симптомами), а так же в латентной (стертой) или бессимптомной форме, что можно определить лишь впоследствии по появлению специфических антител.
После первичного инфицирования герпес-вирус остается в организме пожизненно, в «неактивном» состоянии, что также можно назвать латентной или персистирующей инфекцией. При первичной инфекции организм вырабатывает специфические иммуноглобулины класса IgM, которые уходят при стихании первичной инфекции и более никогда не должны появляться. Чуть позже вырабатываются специфические иммуноглобулины IgG, которые остаются на всю жизнь, и их титр может меняться на протяжении жизни.
В редких случаях, в основном при тяжелых иммунодефицитных состояниях может происходить реактивация инфекции и появление симптомов заболевания. В данном случае происходит значительное нарастание титра специфических антител IgG, но иммуноглобулины класса IgM появляться не должны. Их появление в большинстве случаев свидетельствует о несовершенстве метода исследования (чаще всего это иммунофермпентный анализ – ИФА, особенно производимый вручную), и все спорные анализы необходимо проверять референс-методами , например иммуноблотом или ХЛИА.
Вирусы герпеса 1 и 2 типов (Herpes simplex)
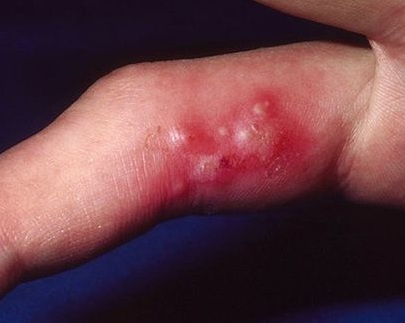
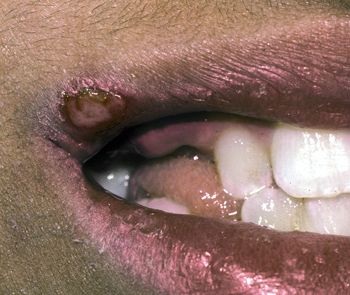
Первичная инфекция протекает в виде известной всем «простуды» — болезненных пузырьковых высыпаний на губах, области носа, или в области гениталий, сопровождающихся жжением и зудом.
Инфекция склонна к самоизлечению. Для ускорения излечения можно использовать препараты группы ацикловира системно.

Для данных вирусов характерны частые реактивакции и рецидивы, что в некоторых случаях является показанием для длительного приема противовирусных препаратов группы ацикловира – супрессивной терапии.
Вирусы опасны для плода и новорожденного в случае, если мать до беременности не перенесла первичную инфекцию и не имела антител класса IgG. Инфицирование беременной, не имеющей антител, на ранних сроках может привести к порокам развития плода, а на поздних — к тяжелым заболеваниям новорожденного – герпетическому менингоэнцефалиту.
Вирус герпеса 3 типа – Varicella-Zoster
Первичная инфекция протекает в виде типичной детской инфекции – ветряной оспы. Реактивация вируса протекает в виде «опоясывающего лишая» (Herpes zoster, герпес зостер).
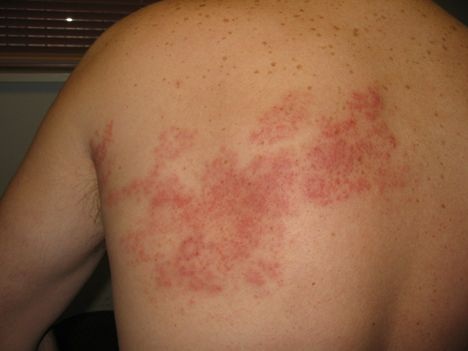
Для профилактики инфекции начиная с детского возраста доступна вакцинация, кроме того, вакцинация контактных с больным ветряной оспой в первые 24-48 часов в подавляющем большинстве случаев предотвращает развитие заболевания.
При развитии заболевания всем взрослым и детям старше 14 лет показано применение противовирусных препаратов группы ацикловира. Лечение ускоряет выздоровление, и предупреждает осложнения инфекции (ветряночный энцефалит, церебеллит). Реактивация инфекции довольно часто встречается у пожилых, снижает качество жизни, может быть причиной хронических болевых синдромов и требует лечения противовирусными препаратами группы ацикловира.
Вирус герпеса 4 типа, или вирус Эпштейна-Барр
Возможны различные варианты первичной инфекции – от латентных, определяемых только по появленю антител, до типичного инфекционного мононуклеоза, у детей первых 3-5 лет первичная инфекция часто протекает в виде затяжной респираторной инфекции, с длительной лихорадкой, иногда с тонзиллитом (ангиной), аденоидитом, увеличение многих групп лимфатических узлов.
В некоторых случаях заболевание затягивается на несколько месяцев, субфебрильная температура и увеличенные лимфатические узлы могут сохраняться до года. У более старший детей, подростков и взрослых заболевание протекает в виде инфекционного мононуклеоза – с высокой лихорадкой, тонзиллофарингитом (ангиной) с выраженным болевым синдромом, аденоидитом иногда с полным отсутствием носового дыхания, увеличением многих групп лимфатических узлов, печени и селезенки. Заболевание протекает доброкачественно, специфической противовирусной терапии не требует и саморазрешается с течением времени.
К вирусу Эпштейна-Барр (ВЭБ) для подтверждения диагноза определяют 4 класса антител:
- IgM VCA – антитела класса IgMк капсидному белку вируса, появляются с первой недели первичной инфекции, далее постепенно уходят. В некоторых случаях могут сохраняться до полугода. Далее никогда появляться не должны.
- IgG VCA – антитела класса IgG появляются в период выздоровления и сохраняются в различных титрах всю жизнь.
- IgG EA – антитела к раннему антигену- появляются в фазу первичной инфекции, немного позднее IgM VCA, далее уходят в течение нескольких месяцев. Их повторное появление свидетельствует о реактивации инфекции.
- IgG EBNA (NA) антитела к ядерному антигену появляются в среднем через 6 месяцев после первичной инфекции и остаются на всю жизнь.
| IgM VCA | IgG EA | IgG VCA | IgG EBNA | |
Нет инфицирования | — | — | — | — |
Первичная инфекция | ++ | +/- | — | — |
Ранняя паст-инфекция (период ранней реконвалесценции) | — | +/- | + | — |
Поздняя паст-инфекция (хроническое носительство) | — | — | + | + |
реактивация | — | + | + | ++ |
Так же вирус можно обнаружить в крови при острой инфекции методом ПЦР. После перенесенной первичной инфекции вирус пожизненно находится в организме и периодически выделяется во внешнюю среду, и может быть обнаружен в различных секретах с помощью ПЦР.
Инфекция, вызванная ВЭБ – самопроходящее заболевание, специфической противовирусной терапии не разработано.
По поводу онкогенности – доказана связь вируса с развитием некоторых лимфом, НО, у лиц о определенной генетической предрасположенностью, в основном у коренного населения Африки.
Вирус герпеса 5 типа, или цитомегаловирус
По аналогии с вирусом Эпштейна-Барр, возможны различные варианты протекания первичной инфекции. Большинство инфицируется цитомегаловирусом в детском возрасте, и у большей части детей первичная инфекция протекает в виде затяжной респираторной инфекции, иногда стерто, в виде длительного субфебрилитета сопровождающегося увеличением лимфатических узлов, иногда – бессимптомно, что выявляется только по появлению специфических антител постфактум. У некоторых – в виде типичного синдрома мононуклеоза, с тонзиллитом, аденоидитом, увеличением печени, селезенки и лимфатических узлов. Иногда заболевание протекает в виде гепатита. Течение первичной инфекции доброкачественное, и в специфическое противовирусной терапии не нуждается.
Цитомегаловирусная инфекция опасна и требует специфической терапии у следующих групп пациентов:
- Лица с ВИЧ инфекцией
- первичными иммунодефицитами
- получающие агрессивную иммуносупрессивную терапию (аутоиммунные заболевания, трансплантация органов).
Так же в отдельных случаях ЦМВ может вызывать инфекцию у новорожденных, рожденных от матерей, не болевших ранее и не имеющих антител класса IgG к ЦМВ. При наличии клинических признаков ЦМВ-инфекции у новорожденного в первые недели жизни (гепатит, пневмонит, поражение ЦНС в виде менингоэнцефалита), хориоретинит – требуется специфическая противовирусная терапия. Для лечения ЦМВ-инфекции у этих групп пациентов используются атипичные нуклеозиды (ганцикловир – Цимевен и валганцикловир – Вальцит), в сочетании со специфическим иммуноглобулином (Неоцитотект), а так же не зарегистрированные в РФ фоскарнет и цидофовир. Терапия ганцикловиром тяжело переносится пациентами, препарат высокотоксичен.
Остальные противовирусные препараты, широко используемые в России, не имеют доказательной базы и не могут быть рекомендованы.
Диагностика цитомегаловирусной инфекции сложна, и даже наличие положительных результатов анализов не всегда можно связать с имеющимся заболеванием, так как носительство ЦМВ после первичной инфекции пожизненное и вирус периодически определяется в секретах (слюна, моча и т.д.).
Вирус можно выявить методом ПЦР в крови, ликворе, слюне и других биологических жидкостях. Так же можно исследовать кровь на специфические антитела к вирусу (IgM, IgG) различными методами, но надо иметь ввиду, что широко распространенный метод иммуноферментного анализа (ИФА) не надежен и может часто давать ложноположительные результаты, поэтому нельзя диагностировать острую инфекцию на основании выявления в ИФА положительных IgM. Существуют референс-методы (ХЛИА, иммуноблот), которыми можно проверить результаты, полученные в ИФА, и только после этого решать вопрос о диагнозе.
У детей, рожденных от матерей, инфицированных ЦМВ до беременности в крови определяются положительные антитела класса IgG, которые могут сохраняться до года и более, что является носительством материнских антител и не является критерием инфекции.
Вирус герпеса 6 типа
Самое известное заболевание, вызываемое этим вирусом – внезапная экзантема (розеола).
Заболевание встречается чаще в возрасте около года ( от 6 месяцев до 2 лет) и характеризуется стойкой трехдневной лихорадкой без других симптомов, что чаще связывается с прорезыванием зубов. В некоторых случаях наблюдаются умеренные катаральные симптомы (насморк, подкашливание, иногда тонзиллит с налетами), почти у всех детей увеличены затылочные лимфатические узлы. На 4 сутки, после снижения температуры до нормальной, появляется типичная пятнисто-папулезная сыпь, которая сохраняется от нескольких часов до 2-3 дней. Сыпь может быть различной интенсивности. В этот период ребенок становится очень капризным, постоянно висит на руках у матери, отказывается от еды. В довольно большой части случаев заболевание может протекать без сыпи, только с лихорадкой. Осложнения очень редки, в основном – фебрильные судороги на фоне лихорадки.
Так же первичная инфекция может протекать в виде синдрома инфекционного мононуклеоза у более старших детей или респираторной инфекции. Иногда, очень редко, этот вирус вызывает энцефалиты. Как и для других герпес-вирусов, после перенесенной инфекции сохраняется пожизненное персистирование вируса в организме.
Диагноз можно подтвердить обнаружением вируса в крови или в других секретах методом ПЦР или ретроспективно по появлению специфических IgG после перенесенной первичной инфекции.
Важно знать, что после первичного инфицирования ВЭБ, ЦМВ, вирусом герпеса 6 типа персистирование вирусов в организме продолжается в течение всей жизни, антитела классов IgG будут определяться так же пожизненно в различных титрах, так же вирусы периодически могут определятся в различных жидкостях (моча, слюна, отделяемое с ротоглотки) организма методом ПЦР, что не является реактивацией вируса и в лечении не нуждается.
Реактивация вирусов происходит очень редко, в основном при развитии иммунодефицитного состояния, ассоциированного или с ВИЧ-инфекцией или с медикаментозной иммуносупрессией.
В настоящее время довольно модно в научных работах связывать персистирующие герпес-вирусные инфекции с довольно широким кругом соматических, аутоиммунных заболеваний, таких, как ревматоидный артрит, гломерулонефриты, воспалительные заболевания кишечника. В некоторых случаях, первичная герпес-вирусная инфекция, как и любая другая вирусная инфекция, может быть триггером, то есть пусковым моментом такого заболевания, но это не означает, что сама инфекция в данном случае нуждается в специфической противовирусной терапии.
Источник
Вирус простого герпеса (ВПГ) – ДНК–содержащий вирус Herpes simplex virus семейства Herpesviridae подсемейства Alphaherpesvirinae. Согласно статистическим данным ВОЗ, инфекции, обусловленные ВПГ, занимают второе место по распространенности среди вирусных заболеваний человека. Различают два серотипа ВПГ – ВПГ-1 и ВПГ-2. Оба типа вируса вызывают инфекционные заболевания человека различной степени тяжести от характерных везикулезных или пустулезных высыпаний на коже и слизистых до поражений ЦНС. ВПГ-1 – причина офтальмогерпеса, протекающего в форме кератита или кератоиридоциклита, реже увеита, в единичных случаях — ретинита, блефароконъюнктивита. Заболевание может привести к помутнению роговицы и вторичной глаукоме. ВПГ-1 — основная причина энцефалита у взрослого населения стран умеренного климата, при этом только у 6–10% больных отмечается одновременное поражение кожи.
В ходе проведения эпидемиологических исследований установлено наличие специфических АТ к ВПГ у 90–95% обследуемых лиц среди взрослого населения, при этом первичная инфекция манифестно протекает лишь у 20–30% инфицированных.
ВПГ характеризуется коротким циклом репродукции в клеточных культурах и оказывает сильное цитопатическое действие. Он способен к репродукции в различных типах клеток, чаще персистирует в ЦНС, преимущественно в ганглиях, поддерживая латентную инфекцию с возможностью периодической реактивации. Наиболее часто вызывает кожно-слизистые формы заболевания, а также поражение ЦНС и глаз. Геном ВПГможет интегрироваться с генами других вирусов (включая ВИЧ), вызывая их активацию, также возможен его переход в активное состояние на фоне развития иных вирусных и бактериальных инфекций.
Пути передачи ВПГ: воздушно-капельный, половой, контактно-бытовой, вертикальный, парентеральный. Факторами передачи ВПГ служат кровь, слюна, моча, везикулярный и вагинальный секрет, сперма. Входными воротами являются поврежденные слизистые оболочки и кожа. По периферическим нервам вирус доходит до ганглиев, где сохраняется пожизненно. При активации ВПГ распространяется по нерву к первоначальному очагу поражения (механизм “замкнутого цикла” – циклическая миграция вируса между ганглием и поверхностью кожи). Может происходить лимфогенная и гематогенная диссеминация возбудителя, что особенно характерно для недоношенных новорожденных и лиц с выраженным иммунодефицитом (в т. ч. при ВИЧ-инфекции). ВПГ обнаруживается на лимфоцитах, эритроцитах, тромбоцитах, при проникновении вируса в ткани и органы возможно их повреждение вследствие его цитопатического действия. Сохраняющиеся в течение всей жизни у человека вируснейтрализующие АТ (даже в высоких титрах), хотя и препятствуют распространению инфекции, но не предупреждают рецидивов.
Выделение ВПГ продолжается значительное время при первичном инфицировании (ДНК выявляется в плазме крови в течение 4–6 недель), при рецидивах – не более 10 дней. Формирование противогерпетического иммунитета происходит как при манифестном, так и при бессимптомном течении инфекции. При первом контакте АГ с клетками иммунной системы в течение 14–28 дней формируется первичный иммунный ответ, который у иммунокомпетентных лиц проявляется образованием интерферонов, выработкой специфических АТ (вначале – IgM, впоследствии – IgA и IgG), повышением активности естественных киллеров – NK-клеток и формированием мощного пула высокоспециализированных киллеров. В случае реактивации или реинфекции возникает повторный контакт клеток иммунной системы с АГ, образуются АТ и Т-киллеры. Реактивация сопровождается продукцией АТ IgM (редко даже при наличии типичных высыпаний), АТ IgА (чаще) и IgG.
ВПГ (преимущественно ВПГ-2) вызывает генитальный герпес – хроническое рецидивирующее заболевание. Клинические проявления первичного эпизода инфекции, вызванной разными типами вируса сходны, однако инфекции, вызванной ВПГ-2, в гораздо большей степени свойственен рецидивирующий характер. Передача вируса происходит при половых контактах, очаг инфекции локализуется на слизистой и коже половых органов и перигенитальной зоны. Размножение вируса в клетках эпителия приводит к образованию очага сгруппированных пузырьков (папул, везикул), в которых содержатся вирусные частицы, сопровождается покраснением, зудом. Первичный эпизод протекает острее (обычно с симптомами интоксикации), чем последующие рецидивы. Часто возникают симптомы дизурии, признаки эрозии шейки матки.
На ранних стадиях ВИЧ-инфекции течение заболеваний, вызванных ВПГ-1 или ВПГ-2, короткое и типичное. Частым признаком углубления иммуносупрессии и перехода латентной стадии ВИЧ-инфекции в стадию вторичных заболеваний служит развитие опоясывающего лишая. Наличие стойких глубоких вирусных поражений кожи, повторный или диссеминированный опоясывающий лишай, локализованная саркома Капоши — одни из клинических критериев стадии вторичных заболеваний ВИЧ-инфекции. У больных с количеством CD4+-клеток менее 50 клеток/мкл отсутствует тенденция к самостоятельному заживлению эрозивно-язвенных дефектов. Частота герпетического энцефалита среди поражений ЦНС при ВИЧ-инфекции — около 1–3%. У больных СПИДом с наличием глубокого иммунодефицита заболевание нередко протекает атипично: болезнь начинается подостро и медленно прогрессирует до тяжелейших проявлений энцефалита.
Герпетическая инфекция даже при бессимптомном течении способна вызвать целый ряд патологий у беременной и новорожденного. Наибольшую угрозу репродуктивной функции представляет генитальный герпес, который в 80% случаев обусловлен ВПГ-2 и в 20% – ВПГ-1. Бессимптомное течение чаще имеет место у женщин и более типично для ВПГ-2, чем для ВПГ-1. Первичное инфицирование или рецидивы во время беременности наиболее опасны для плода, поскольку могут привести к самопроизвольному выкидышу, гибели плода, мертворождению, порокам развития. Заражение плода и новорожденного чаще отмечается при бессимптомном течении генитального герпеса, чем при клинически выраженном типичном течении. Новорожденный может приобрести герпетическую инфекцию внутриутробно, во время родов (в 75–80% случаев), либо постнатально.
ВПГ-2 может проникать в полость матки через цервикальный канал с поражением плода в 20–30% случаев; трансплацентарное инфицирование может происходить в 5–20% случаев, инфицирование во время родов – в 40% случаев. Возможна передача вируса при выполнении медицинских процедур. При типичных клинических проявлениях диагноз герпетической инфекции трудностей не представляет, тогда как при атипичных формах верифицируется на основании результатов лабораторных исследований, при этом приоритетными должны быть исследования, направленные на выявление маркеров текущей (активной) инфекции. Активация инфекционного процесса при герпетической инфекции, даже при наличии клинических проявлений в стадии обострения, редко сопровождается выработкой АТ-ВПГ IgM (чаще – при первичной инфекции либо реинфекции), как правило, при этом отмечают появление АТ-ВПГ IgА.
Целесообразными являются диагностические исследования для обнаружения ВПГ или его маркеров при наличии в анамнезе пациента указаний на рецидивирующую инфекцию либо на дебют герпетической инфекции в период беременности.
Дифференциальная диагностика. При наличии инфекционного синдрома (длительный субфебрилитет, лимфаденопатия, гепато- или гепатоспленомегалия) – токсоплазмоз, цитомегаловирусная инфекция и инфекция, вызванная ВЭБ; контактный дерматит, инфекционные заболевания, сопровождающиеся везикулезными высыпаниями на коже и слизистых оболочках (ветряная оспа, опоясывающий герпес, пиодермия и др.); эрозивно–язвенные поражения гениталий, обусловленные Treponema pallidum, Haemophilus ducreyi; болезнь Крона, синдром Бехчета, фиксированная токсикодермия, менингоэнцефалиты и менингиты неясной этиологии, увеиты и кератоконъюнктивиты неясной этиологии).
Показания к обследованию
- Планирование беременности;
- женщины, имеющие в анамнезе либо на момент обращения типичные герпетические высыпания любой локализации, в т. ч. рецидивирующий генитальный герпес, или наличие пузырьковых и/или эрозивных высыпаний на коже, ягодицах, бедрах, слизисто–гнойные выделения из влагалища;
- наличие полового контакта с партнером, имеющим генитальный герпес;
- атипичная форма заболевания: отсутствие зуда или жжения, отсутствие везикул, веррукозные узелки; обширные кожные поражения (до 10% случаев предполагаемого опоясывающего герпеса обусловлено не ВЗВ, а ВПГ);
- женщины с отягощенным акушерским анамнезом (перинатальные потери, рождение ребенка с врожденными пороками развития);
- беременные женщины (в первую очередь имеющие УЗИ-признаки внутриутробной инфекции, лимфоаденопатии, лихорадку, гепатит и гепатоспленомегалию неясного генеза);
- дети с признаками внутриутробной инфекции, врожденными пороками развития или наличием на коже или слизистых оболочках везикул или корочек;
- дети, рожденные от матерей, перенесших генитальный герпес во время беременности;
- ациенты (в первую очередь новорожденные) с сепсисом, гепатитами, менингоэнцефалитом, пневмонией, поражением глаз (увеит, кератит, ретинит, ретинальный некроз), поражением ЖКТ.
Материал для исследования
- Содержимое пузырьков/везикул со слизистых оболочек и кожи половых органов мужчин и женщин – микроскопические исследования, культуральные исследования, выявление АГ, выявление ДНК;
- мазки (соскобы) со слизистых оболочек цервикального канала, уретры (при отсутствии видимых пузырьковых высыпаний или эрозивно-язвенных поражений) – выявление ДНК;
- сыворотка крови, СМЖ (по показаниям) – выявление АТ.
Этиологическая лабораторная диагностика включает микроскопическое исследование, выделение и идентификация вируса в культуре клеток, выявление АГ или ДНК возбудителя, определение специфических АТ.
Сравнительная характеристика методов лабораторной диагностики (вирус простого герпеса — анализ). Среди методов лабораторной диагностики “золотым стандартом” долгое время считали выделение ВПГ в культуре клеток из крови, СМЖ, содержимого везикулезных или пустулезных высыпаний и других локусов (носоглотки, конъюнктивы, уретры, влагалища, цервикального канала). Данный метод предполагает изоляцию вируса при заражении биологическим материалом чувствительных культур клеток с его последующей идентификацией. К неоспоримым преимуществам метода относятся: возможность определения активности инфекции при наличии клинических проявлений и проведения типирования вируса, а также установления чувствительности к противовирусным препаратам. Однако длительность анализа (1–8 дней), трудоемкость, высокая стоимость и необходимость определенных условий проведения исследований затрудняет применение данного метода для рутинной лабораторной диагностики заболевания. Чувствительность достигает 70–80%, специфичность – 100%.
Материал с поверхности высыпаний может быть использован для микроскопических (окраска препаратов по Романовскому–Гимзе) или цитологических (окраска препаратов по Тцанку и Папаниколау) исследований. Названные процедуры имеют низкую диагностическую специфичность (не позволяют дифференцировать ВПГ от других герпес-вирусов) и чувствительность (не более 60%), поэтому не могут считаться надежными методами диагностики.
Выявление АГ ВПГ в крови, СМЖ, содержимом везикулезных или пустулезных высыпаний и других локусов (носоглотки, конъюнктивы, уретры, влагалища, цервикального канала) проводят методами РИФ и РНИФ с использованием моноклональных или высокоочищенных поликлональных АТ. При использовании метода ИФА чувствительность исследования возрастает до 95% и более, специфичность при манифестном герпесе варьирует от 62 до 100%. Однако большинство наборов реагентов для выявления антигена ВПГ методом ИФА не позволяют провести дифференцирование серотипов вируса.
Обнаружение ДНК ВПГ-1 и/или ВПГ-2 при использовании ПЦР в различном биологическом материале превосходит чувствительность обнаружения ВПГ при использовании вирусологического исследования. Выявление ВПГ в соскобах со слизистых оболочек полости рта, урогенитального тракта, в отделяемом пузырьковых высыпаний (везикул) и эрозивно–язвенных поражений кожи с помощью ПЦР является методом выбора. Несомненную ценность имеет определение количества ДНК ВПГ методом ПЦР в режиме реального времени, результаты исследования можно использовать как с диагностической целью, так и для оценки эффективности лечения.
Для выявления АТ к ВПГ разных классов IgА, IgG, IgM, суммарных к антигенам ВПГ обоих типов или типоспецифичных, применяют методы РНИФ или ИФА, для определения авидности АТ IgG – метод ИФА. Наибольшее диагностическое значение имеет детекция АТ IgM как показателя активности процесса, их выявление может свидетельствовать об остром заболевании, реинфекции, суперинфекции или реактивации. Однако в клинически выраженных случаях, в т. ч. при типичном течении генитального или неонатального герпеса, специфические АТ IgM выявляются редко (в 3–6% случаев). Определение авидности АТ-ВПГ IgG несет низкую информационную нагрузку: реактивация при клинически выраженных случаях сопровождалась наличием высокоавидных АТ. Тест на выявление АТ-ВПГ IgА является методом выбора наряду с определением ДНК либо АГ ВПГ при определении активности инфекционного процесса.
Показания к применению различных лабораторных исследований. Определение АТ целесообразно проводить для подтверждения первичной инфекции, а также установления диагноза у пациентов с бессимптомным и атипичным течением заболевания.
У беременных женщин (скрининг) целесообразно проведение исследований для выявления АТ-ВПГ IgМ, а также выявление АТ-ВПГ IgА. Для беременных высокого инфекционного риска дополнительно рекомендуется определение ДНК и АГ ВПГ в лейкоцитарной взвеси или в материале из предполагаемого очага.
При подозрении на внутриутробную инфекцию рекомендуется выявление ДНК вируса в пуповинной крови, у новорожденных – детекция ДНК вируса в различных биологических пробах (отделяемое пузырьковых высыпаний (везикул) эрозивно– язвенных поражений кожи и слизистых оболочек, ротоглотки, конъюнктивы; периферическая кровь, СМЖ, моча и др.), а также определение АТ-ВПГ IgМ и IgА в крови. Учитывая высокую диагностическую значимость определения ДНК вируса методом ПЦР и наличие зависимости между летальностью у новорожденных и виремией, вызванной ВПГ, некоторые исследователи рекомендуют использовать этот метод для лабораторного скрининга генерализованной герпетической инфекции детей, относящихся к группе высокого риска.
Выявление АГ-ВПГ в различных биологических пробах предлагается применять в качестве экспресс-тестов для дифференцирования типов вируса при скрининге популяций с высоким уровнем заболеваемости, а также при мониторинге заболевания.
У больных ВИЧ-инфекцией с атипичными клиническими проявлениями кожных поражений в диагностике отдается предпочтение выявлению ДНК ВПГ методом ПЦР как самому чувствительному методу лабораторной диагностики.
Особенности интерпретации результатов. Обнаружение вирусоспецифических АТ IgM может свидетельствовать о первичной инфекции, реже – о реактивации или реинфекции, выявление АТ-ВПГ IgА – об активности инфекционного процесса (затяжное течение при дебюте герпетической инфекции, реинфекции или реактивации). О врожденной инфекции (неонатальный герпес) свидетельствует присутствие АТ-ВПГ IgM и(или) IgА. Выявление АТ IgG отражает латентную инфекцию (инфицирование).
Выявление ДНК ВПГ свидетельствует о наличии активной (репликативной) стадии вирусной инфекции с учетом выраженности клинических проявлений. Выявление ДНК ВПГ-1 и/или ВПГ-2 методом ПЦР позволяет при однократном тестировании установить факт внутриутробного инфицирования плода; при проведении обследования в первые 24–48 ч после рождения лабораторно подтвердить врожденную инфекцию, вызванную ВПГ.
Диагностическое значение (специфичность и чувствительность) обнаружения ДНК ВПГ в СМЖ у больных ВИЧ-инфекцией с поражением ЦНС окончательно не установлены. Возможно, для подтверждения герпетической этиологии энцефалита необходимо определение концентрации ДНК ВПГ в СМЖ. Исследование для обнаружения ДНК ВПГ в крови малоинформативно в связи кратковременным нахождением ВПГ в сосудистом русле, следовательно, возможно получение отрицательного результата несмотря на развитие клинически выраженного заболевания.
Источник


