Дерматит и присоединение вторичной инфекции
7.5.
Лечение атопического дерматита, осложненного вторичной инфекцией
◊ Кожные
покровы больных атопическим дерматитом из-за сниженной антимикробной
резистентности отличаются высоким показателем колонизации золотистым
стафилококком. У больных атопическим дерматитом достоверно чаше встречается колонизация
кожи грибами родов Malassezia и Candida, которые также
могут служить источниками сенсибилизации.
◊ Другие вторичные инфекции, вызванные
дрожжами, дермато-фитами или стрептококками, могут рассматриваться как
триг-герные факторы при атопическом дерматите.
◊ Из-за дефекта функции кожного барьера больные
атопическим дерматитом подвержены более высокому риску рецидивирующей
бактериальной инфекции кожи. Применение как системных, так и топических
антибактериальных препаратов повышает риск развития бактериальной
резистентности.
◊ Антибиотики как системные, так и топические
временно сокращают колонизацию S. aureus на коже.
7.5.1. Антимикробные и антисептические
препараты для наружного применения
Общие принципы:
◊ Признаками бактериальной инфекции являются:
— появление
серозных или серозно-гнойных корок, пустулизации;
— внезапное
ухудшение общего состояния.
◊ Назначение
антимикробных препаратов для наружного применения необходимо только при
наличии признаков вторичного инфицирования.
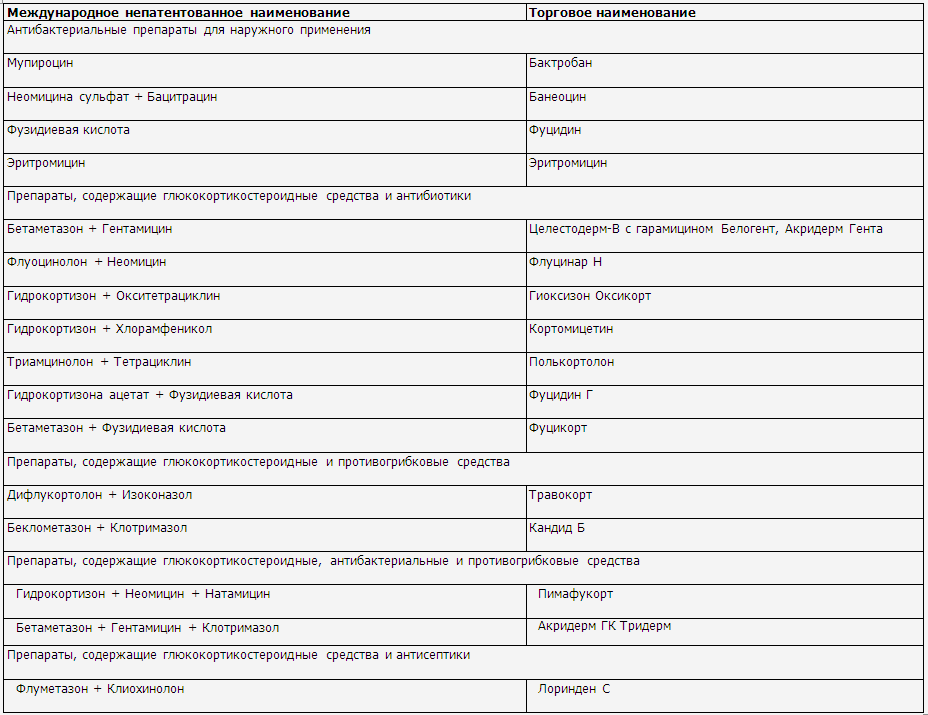
◊ Антимикробные препараты для наружного
применения используются для лечения локализованных форм вторичной инфекции
(табл. 7).
◊ Микробиологическое исследование целесообразно
проводить больным атопическим дерматитом при отсутствии эффекта от применения
антибактериальных препаратов для наружного применения с целью идентификации
устойчивых к антибиотикам штаммов S. aureus или для определения
дополнительной стрептококковой инфекции.
◊ Топические комбинированные препараты,
содержащие глюкокортикостероидные средства в сочетании с антибактериальными,
антисептическими, противогрибковыми препаратами, могут использоваться короткими курсами
(обычно в течение 1 недели) при наличии признаков вторичного инфицирования
кожи.
◊ Антимикробные препараты для наружного
применения наносятся на пораженные участки кожи 1—4 раза в сутки, продолжительность
до 2 недель с учетом клинических проявлений.
Меры профилактики вторичного инфицирования:
◊ Избегать длительного применения
антибактериальных препаратов для наружного применения с целью исключения развития
бактериальной резистентности.
◊ Избегать загрязнения препаратов для наружного
применения:
— тубы
с мазями не должны храниться открытыми;
— при
нанесении кремов необходимо соблюдать гигиенические процедуры — использование
чистых спонжей, удаление остатков крема с поверхности банки.
Также с целью
предупреждения и устранения вторичного инфицирования на местах экскориаций и
трещин применяют, особенно у детей, анилиновые красители: фукорцин, 1—2%
водный раствор метиленового синего. Кратность применения 1—2 раза в сутки в
течение 5—10 дней.
7.5.2.
Системные антибактериальные препараты
Показания
для назначения системной антибактериальной терапии:
◊ повышение
температуры тела;
◊ регионарный
лимфаденит;
◊ пациенты
с наличием иммунодефицитного состояния;
◊ распространенные
формы вторичного инфицирования.
Общие
принципы:
◊ Системные антибактериальные препараты
используются в лечении рецидивирующей или распространенной бактериальной
инфекции.
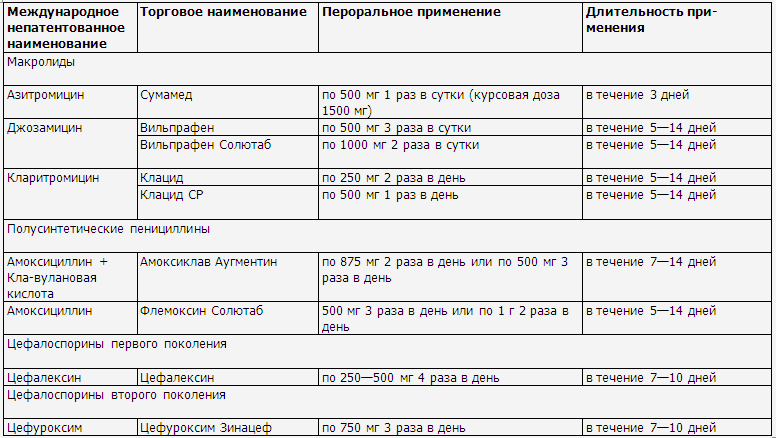
◊ Как правило, применяются с высокой
эффективностью инги-биторозащищенные пенициллины, цефалоспорины первого или
второго поколения и макролиды. Ориентировочная продолжительность системной
антибактериальной терапии составляет 7—10 дней (табл. 8, 9).
◊ В случае наличия в
анамнезе развития аллергии на препараты пенициллинового ряда или группы
цефалоспоринов возможно применение препаратов из группы макролидов.
◊ До назначения системных антибактериальных
препаратов желательно проведение микробиологического исследования с целью
идентификации возбудителя и определения чувствительности к антибиотикам.
◊ До получения результатов микробиологического
исследования в большинстве случаев начинают лечение антибактериальными
препаратами широкого спектра действия, активными в отношении наиболее часто
встречающихся возбудителей, в первую очередь S.aureus.
◊ Нельзя
проводить поддерживающую терапию системными антибактериальными препаратами в
связи с возможностью развития устойчивости микроорганизмов к антибактериальным
препаратам.
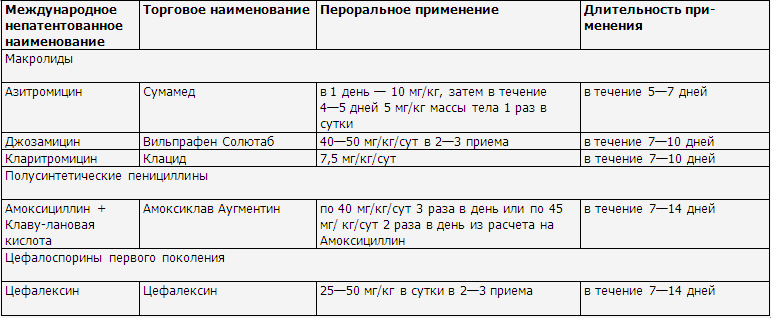
Препараты выбора антибактериальной терапии у детей
Системные
антибактериальные препараты, применяемые у детей
7.5.3. Системные противовирусные препараты
Одним
из тяжелых и жизнеугрожающих осложнений атопического дерматита является
развитие герпетической экземы (Капоши) при инфицировании кожи вирусом простого
герпеса I типа, которое требует назначения системной противовирусной терапии с
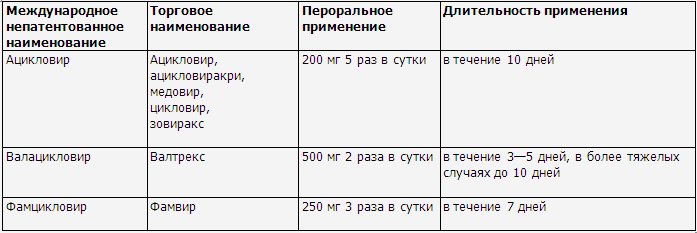
использованием ацикловира или других противовирусных препаратов (табл. 10).
Таблица
10
Дозы и схемы
применения системных противовирусных препаратов
Особенности
терапии у детей
Для
лечения герпетической экземы Капоши у детей рекомендуется назначение
системного противовирусного препарата — апикловира (табл. 11).
В
случае диссеминированного процесса, сопровождающегося общими явлениями
(повышение температуры тела, явления тяжелой интоксикации), необходима госпитализация
ребенка в стационар с наличием боксированного отделения. В условиях стационара
рекомендовано в/в введение ацикловира. Наружная терапия заключается в
использовании антисептических средств (фукорцин, 1% водный раствор
мети-ленового синего и др.).
В
случае поражения глаз рекомендовано применять глазную мазь ацикловира, которая
закладывается в нижний конъюнктивальный мешок 5 раз в день. Лечение продолжают
на протяжении не менее 3 дней после купирования симптомов.
Табл.
11
Дозы и схемы
применения системных противовирусных препаратов у детей
Международное | Торговое | Пероральное | В/в | Длительность |
Ацикловир | Ацикловир | 200 | 5—10мг/ | в |
7.5.4. Обучающие программы
Больные
атопическим дерматитом требуют длительной амбулаторной реабилитации, особенно
при ассоциированных психосоматических расстройствах, с применением как
медикаментозных, так и немедикаментозных, в частности психотерапевтических,
методик.
Недостаточная
информированность пациентов о своем заболевании снижает эффективность терапии.
В связи с этим большое значение влечении и профилактике атопического дерматита
играют обучающие психореабилитационные программы.
Рекомендуется
проведение таких программ в рамках «Школ для пациентов с атопическим
дерматитом», где занятия осуществляются лечащим врачом-дерматовенерологом с
привлечением клинического психолога. Обучение пациентов в «Школе ато-пика»
позволяет добиться повышения эффективности лечения больных атопическим
дерматитом при комбинации традиционных методов лечения с реабилитационными
мероприятиями, значительно улучшить течение заболевания и качество жизни
больных.
На
занятиях, проводимых как в условиях стационара, так и ам-булаторно, больные в
форме дискуссии, как с лечащим врачом, так и интерперсонально, получают полную
информацию о своем заболевании, методах его лечения, способах профилактики его
рецидивов и преодоления психосоциальных последствий этого заболевания. Особое
внимание должно уделяться обучению принципам лечебной диеты, рационализации
условий труда и отдыха. Пациентов обучают принципам самостоятельного
купирования рецидивов атопического дерматита и их профилактики, которые можно
использовать вне лечебного учреждения. Рационализация правил наружной терапии
атопического дерматита помогает минимизировать необходимость использования
глюкокортикостероидных препаратов.
В
процессе обучающих программ, при необходимости с привлечением смежных
специалистов, проводится психокоррекция характера сопутствующих психологических
расстройств, вызванных атопическим дерматитом, что улучшает социальную адаптацию
пациентов и значительно повышает качество жизни и трудоспособность больных.
Источник
Коды ссылок на публикацию Постоянная ссылка: BB код для форумов: HTML код: Оцените публикацию
Рейтинг: 4.1/10 (всего оценок — 24) |
Источник
 За последнее десятилетие заболеваемость атопическим дерматитом имеет определённую тенденцию к увеличению, особенно у детей, а также к развитию более тяжелых, непрерывно рецидивирующих форм заболевания, протекающих с явлениями присоединения микробных осложнений, устойчивых к традиционной терапии.
За последнее десятилетие заболеваемость атопическим дерматитом имеет определённую тенденцию к увеличению, особенно у детей, а также к развитию более тяжелых, непрерывно рецидивирующих форм заболевания, протекающих с явлениями присоединения микробных осложнений, устойчивых к традиционной терапии.
Наличие вторичного инфицирования кожи является серьезной проблемой у большинства больных атопическим дерматитом. Микроорганизмы, живущие на поверхности кожи маленьких пациентов, могут играть роль важнейшего фактора, который вызывает и поддерживает аллергическое воспаление кожи. О современных методах диагностики и лечения атопического дерматита у детей, осложненного вторичной инфекцией мы беседуем с доктором медицинских наук, профессором кафедры пропедевтики детских болезней и факультетской педиатрии с курсом детских болезней лечебного факультета КГМУ Татьяной Геннадьевной Маланичевой.
— Татьяна Геннадьевна, какие выделяют этиологические факторы атопического дерматита у детей?
— Атопический дерматит занимает одно из первых мест в структуре аллергических заболеваний у детей, а его частота непрерывно растет, варьируя от 13 до 25 %. Заболевание характеризуется ранним началом, упорным рецидивирующим течением, развитием вторичных инфекционных осложнений и сопровождается сложностями в лечении.
Ведущим этиологическим фактором развития атопического дерматита, особенно в раннем детском возрасте являются пищевые аллергены (белки коровьего молока, куриного яйца, рыба, злаки и др.). Развитию пищевой аллергии у детей первого года жизни способствует незрелость желудочно-кишечного тракта, недостаточная выработка пищеварительных ферментов и снижение его барьерной функции.
Другими факторами являются аэроаллергены жилищ (клещи домашней пыли), грибковые аллергены (плесневые, дрожжевые), аллергены животных и насекомых, бактериальные и лекарственные аллергены. К неспецифическим триггерам атопического дерматита относятся климатические, химические, физические, психосоциальные факторы, инфекционные заболевания кожи.
— В чем особенность атопического дерматита у детей? Перечислите, пожалуйста, формы заболевания?
— Одной из современных особенностей атопического дерматита у детей является патоморфоз клинических проявлений, связанный с формированием осложненных форм заболевания. Присоединение вторичной инфекции при атопическом дерматите встречается в 25-34 % случаев. Важное значение среди бактериальных агентов принадлежит Staphylococcusaureus. Условно-патогенные грибы (дрожжевые, плесневые, дерматомицеты) при атопическом дерматите у детей вызывают не только грибковые поражения кожи, но и способствуют микотической сенсибилизации. Грибковая инфекция играет важную роль в поддержании хронического как инфекционного, так и аллергического воспалительного процесса в коже при атопическом дерматите.
Выделяют следующие морфологические формы заболевания: экссудативная, эритематозно-сквамозная, лихеноидная, эритематозно-сквамозная с лихенификацией.
— Что способствуют присоединению вторичной инфекции при атопическом дерматите?
— Способствуют особенности кожных покровов, а именно, снижение барьерной функции по отношению к микроорганизмам, нарушение процессов кератинизации, изменения pH кожи, истончение водно-липидного слоя, уменьшение активности потовых и сальных желез. Также наличие входных ворот для инфекции вследствие расчесов и зуда, при котором создается порочный круг (воспаление, сухость, зуд, расчесы, инфицирование). Нарушение правильного ежедневного ухода за кожей (редкое купание, отсутствие увлажнения кожи), изменение количественного и качественного состава микробной флоры вследствие нарушения механического удаления микробов с чешуйками кожи, частое применение системных антибиотиков, широкое использование топических кортикостероидов, развитие вторичной иммунной недостаточности.
Таким образом, у детей, больных атопическим дерматитом, на коже создаются вполне благоприятные условия для активации грибковой и бактериальной микрофлоры, играющей важную роль в поддержании хронического аллергического воспаления, что создает определенные трудности в диагностике и лечении данной патологии.
— Обозначьте, пожалуйста, методы диагностики и лечения заболевания?
— Диагностика включает общий анализ крови, культуральное бактериологическое обследование кожных покровов. Также методы специфической лабораторной диагностики грибковой инфекции. Среди них микроскопия патологического материала, культуральные исследования на дрожжевую и плесневую микрофлору и дерматомицеты, определение чувствительности выделенной грибковой микрофлоры к антимикотикам, определение в сыворотке крови антигенов грибов рода Candida.
Терапия атопического дерматита у детей, осложненного вторичной инфекцией, должна быть комплексной и включать в себя элиминацию причинно-значимых аллергенов (диетотерапия, контроль за окружающей средой), наружную терапию (комбинированные препараты — противовоспалительные с антимикробным действием, лечебно-косметический уход за кожей), этиотропную терапию (антибиотики, антимикотики по показаниям), фармакотерапию (антигистаминные средства, энтеросорбенты, иммунокорректоры по показаниям).
— Каковы особенности структуры и течения атопического дерматита у детей, осложненного микотической инфекцией?
— В настоящее время в условиях экологического неблагополучия, нерационального применения антибиотиков, широкого использования топических кортикостероидов, одним из факторов, приводящих к утяжелению атопического дерматита, является микотическая инфекция. У детей раннего возраста в структуре грибковой преобладают дрожжевые грибы – Malaseziafurfur и Сandidaalbicans. У детей старшего возраста грибковую инфекцию вызывают дрожжевые грибы рода Сandidaи Rodothorularubra, а также мицелиальные дерматофиты. В целом, атопический дерматит, осложненный вторичной микотической инфекцией, характеризуется более тяжелым течением, непрерывно-рецидивирующим процессом, пролонгированием обострения, резистентностью к традиционной противоаллергичской терапии и положительной динамикой после санации грибковой микрофлоры. Микотическая инфекция ведет к развитию грибковой сенсибилизации организма, а обострение зачастую развивается в сырую погоду, при контакте с плесенью и употреблении в пищу продуктов, содержащих грибы.
Гульнара Абдукаева
Источник


