Диф диагностика атопического дерматита и псориаза
Настолько
разнообразная клиническая картина
заставляет дифференцировать псориаз
от значительного числа дерматозов.
Для красного
плоского лишая характерна
полигональная форма папулезных элементов,
восковидный блеск высыпаний, пупкообразное
вдавление в центре, сетчатый рисунок
на поверхности папул.
Сифилис,
представленный папулезными сифилидами,
отличается от псориаза полушаровидной
формой папул, медно-красным цветом,
воротничком Биетта, выявлением возбудителя
– бледной трепонемы, положительными
серореакциями.
Парапсориаз проявляется
феноменами «облатки» и «пурпуры»
при «пощипывании» элемента, наличием
прикрепленной пластинчатой чешуйки на
месте рассосавшегося элемента, что
известно как симптом «коллодийной
пленки», а также феноменом «скрытого
шелушения».
Себорейный
дерматит характеризуется
отсутствием четко определяемой
инфильтрации кожи (дифференциальная
диагностика посредством приема
Картамышева).
При дерматофитии
волосистой части головы образуются
очаги эритематозно-сквамозных пятен с
обломанными волосами или «пеньками»
волос; необходимо исследование на грибы.
Атопический
дерматит отличается
от псориаза неяркой эритемой, шелушением,
лихенизацией, экскориациями в местах
обычной локализации (лицо, шея, верхняя
часть груди, локтевые и подколенные
ямки), наличием белого дермографизма и
выраженного зуда.
Для болезни
Рейтера характерен
уретрит, артрит, конъюнктивит,
псориазиформные высыпания на головке
полового члена, подошвах, в полости рта
с тенденцией к экссудации и пустулизации.
Ряд
других состояний проще диагностировать,
отталкиваясь не от диагнозов, а от
клинической картины и формы заболевания.
При
поражении ладоней и подошв процесс
необходимо дифференцировать с
дерматофитиями кистей, стоп, дисгидротической
экземой и кератодермиями.
Псориатическую
эритродермию дифференцируют
с эритродермиями при
токсидермии, розовом лишае, экземе и
лимфомах кожи.
Артропатический
псориаз различают с ревматоидным
артритом, артрозами и болезнью Рейтера.
Псориазиформные
высыпания могут быть проявлением лекарственной
токсидермии.
Генерализованный
пустулезный псориаз дифференцируют
с бактериемией
и сепсисом путем
посева крови.
Кроме
того, в ряде случаев необходимо проведение
обследования на ВИЧ-инфекцию, поскольку
внезапное начало псориаза может быть
обусловлено вирусом иммунодефицита
человека.
Лечение псориаза
Поскольку,
излечение псориаза не является
осуществимой задачей, главной целью
лечения этого заболевания является
достижение такого состояния, которое
приемлемо для конкретного больного.
Исходя
из патогенеза псориаза, его лечение
должно быть направлено на ликвидацию
воспалительного процесса, ингибирование
пролиферации эпителиоцитов и нормализацию
их дифференцировки.
В
настоящее время существует много разных
методов и средств для лечения псориаза.
Испытанные средства давно пользуются
популярностью, инновационные разработки
только заслуживают признания, но на
некоторые из них следует обратить
внимание. Постараемся дать исчерпывающую
информацию как о тех, так и о других.
Для
начала важно отметить, что, подбирая
противопсориатическую терапию, надо
исходить из распространенности кожных
поражений, стадии заболевания, тяжести
процесса, возраста и пола больного,
наличия сопутствующих заболеваний и
противопоказаний к тому или иному методу
терапии или лекарственному средству.
Лечение
должна быть комплексным для увеличения
числа мишеней с целью достижения
максимального терапевтического
результата.
Комплексное
лечение больных включает общую и местную
терапию, физиотерапию с учетом стадии
заболевания, тяжести клинических
проявлений, особенностей локализации
кожного процесса и сезонности.
При
неизвестной этиологии лечащему врачу
остается исходить из относительно
известного патогенеза и симптоматики,
которые и будут определять направленность
терапевтического воздействия. Однако
нельзя допускать и полипрагмазии. Важно
исходить из полезности и безопасности
терапии, чтобы не привести к снижению
качества лечения и повышению риска
осложнений от применяемых медикаментов.
Местная
лекарственная терапия псориаза позволяет
достичь уменьшения воспалительных
явлений, инфильтрации и шелушения кожи.
Используются средства, содержащие серу
(2–10%), салициловую кислоту (2–5%), мочевину
(5–10%), нафталан, деготь и топические
глюкокортикостероиды. В зависимости
от вида высыпаний и их локализации
лекарственные средства могут быть
представлены кремами, мазями, аэрозолями,
лосьонами, шампунями и др.
В
прогрессирующей стадии псориаза
наружно традиционно
применяется 1–2% салициловая мазь или
крем и местные глюкокортикостероиды.
При рецидивах и выраженном воспалении
применяют фторированные глюкокортикостероиды,
обладающие более сильным действием, в
частности бетаметазон, либо
негалогенизированные глюкокортикоиды
(гидрокортизона бутират или
метилпреднизолон). Но применение сильных
глюкокортикостероидов всегда сопряжено
с повышенным риском осложнений и синдрома
отмены, выражающемся в обострении
процесса. В связи с этим наименее
предпочтительно применение фторированных
глюкокортикостероидов. Длительный и
бесконтрольный прием этих препаратов
ведет к атрофии кожи, гипертрихозу,
развитию системных побочных эффектов
и т.д.
Неплохие
результаты показывают препараты,
активным компонентом которых
является кальципотриол –
синтетический аналог метаболита витамина
D3. Он дает эффект, сопоставимый с действием
глюкокортикостероидов, но при этом не
вызывает атрофии кожи и не приводит к
развитию синдрома отмены, обеспечивая
стойкий эффект после прекращения приема
препарата. Тем не менее кальципотриол
почти всегда приводит к возникновению
чувства жжения и раздражения в местах
нанесения препарата, поэтому его
целесообразно на первом этапе терапии
комбинировать с глюкокортикостероидами.
Такое сочетание представляет собой
начальное звено последовательной
комбинированной терапии. Следующее
звено позиционирует кальципотриол без
кортикостероидного компонента.
Рекомендуемая схема терапии весьма
логична. На первом этапе, который
составляет 2–4 нед, в момент обострения
пациент пользуется кальципотриолом с
глюкокортикостероидом, а в момент выхода
в ремиссию либо при отсутствии выраженного
воспалительного процесса применяет
препарат, не содержащий гормональную
добавку. Оба препарата применяют 1 раз
в сутки.
Широкое
применение в лечении псориаза
имеют препараты
дегтя и нафталана в
связи со своей эффективностью и
безопасностью при длительном использовании
и невысокими фармакоэкономическими
показателями.
Однако
у препаратов на основе дегтя есть ряд
ограничений. Их не следует использовать
в прогрессирующей стадии процесса и на
обширных участках кожного покрова,
поскольку они могут вызывать обострение
псориаза; также препараты на основе
дегтя и нафталана могут приводить к
осложнениям хронических процессов
выделительной системы.
Наиболее
оптимальным является вариант чередования
местных препаратов, так как кожа имеет
свойство постепенно привыкать к
топическим медикаментам и длительно
используемые средства со временем
теряют свою эффективность.
Не
следует забывать и об уходе за кожей
пациента. Целесообразно использовать
специализированные средства по уходу
за больной кожей. Необходимо ежедневно
использовать увлажняющие средства,
особенно после водных процедур. Это
позволяет компенсировать нарушения
гидролипидной мантии кожи, тем самым
предотвращая ее обезвоживание. Частота
использования смягчающих
средств зависит
от потребности кожи (минимум 1 раз в
сутки). Приоритет следует отдать линиям
лечебной косметики, созданным для ухода
за чувствительной атопичной кожей, а
также средствам, содержащим салицилат
(2%) и мочевину (2–10%).
Внутреннее
лечение прогрессирующей стадии
псориаза также
следует начать с внутримышечного
введения антигистаминных препаратов
2-го или 3-го поколения. Особенно это
касается пациентов, имеющих
предрасположенность к аллергическим
реакциям. Кроме того, назначают 30%
тиосульфат натрия внутривенно по 3–10
мл ежедневно (№10), или 5% раствор унитиола
(3–10 мл через день, №5), или 10% раствор
кальция хлорида 5–10 мл в/в ежедневно
(№4–5). Одномоментно назначают седативные
препараты, проводят витаминотерапию:
курс инъекций витаминов группы В,
фолиевая кислота, витамины С, А, Е, D.
Особое
внимание следует уделить инфликсимабу.
Поскольку аутоиммунную теорию
псориатического процесса никто не
отменял, этот иммунодепрессант следует
признать одним из лучших при артропатическом
псориазе. Инфликсимаб вводится в/в,
разовая доза составляет 3–5 мг/кг,
длительность приема определяется
тяжестью процесса.
Кроме
того, при тяжелых формах псориаза
используют цитостатики, в частности
метотрексат и азатиоприн.
Весьма
интересным является взаимодействие
метотрексата и инфликсимаба. Известно,
что при назначении метотрексата
концентрация инфликсимаба в плазме
крови повышается, а скорость образования
антител к нему снижается. Это свойство
может оказаться выгодным с точки зрения
фармакоэкономики.
Из
других средств, имеющих характер «тяжелой
артиллерии», следует упомянуть об
ароматических ретиноидах (ацитретин и
циклоспорин А). Они могут быть эффективны
при пустулезном псориазе.
Широкое
распространение получил такой метод
терапии, как ПУВА-терапия.
Он основан на сочетании ультрафиолетового
облучения (УФО) в спектре 320–390 нм и
метоксалена (0,3–0,6 мг/кг метоксалена
принимают однократно за 1 ч до облучения).
Ритм облучения – 2–4 раза в неделю.
Основной курс лечения составляет 15–20
процедур, суммарное количество облучений
– 35–50 за год. Начальная доза УФО
составляет 1,5–2 Дж/см2, через каждые две
процедуры дозу постепенно увеличивают
на 1,5–2 Дж до максимальной 12–14 Дж/см2
при плотности излучения 10–12 мВт/см2.
Время облучения 2–18 мин.
Поддерживающая
терапия составляет по убывающей от 2
раз в неделю до 1 раза в месяц. Эта
комбинация обеспечивает достаточно
высокий цитостатический эффект.
ПУВА-терапию
комбинируют с приемом гепатопротекторов
или ароматическими ретиноидами.
Не
следует забывать о возможных побочных
эффектах в виде фотодерматита,
гипертрихоза, хейлита, угревой болезни,
кандидоза и других осложнений, в особых
случаях – вплоть до онкологических
поражений кожи.
В
частных случаях возможно применение
гепарина.
Методы
детоксикации подразумевают
использование гемодеза, гемосорбции,
плазмафереза, УФО крови и назначение
иммуномодуляторов: человеческого
лейкоцитарного интерферона, тактивина
и тималина.
Следует
отметить особенности полиоксидония.
Изначально он также позиционировался
как иммуномодулятор, но в последнее
время все чаще возникают суждения по
поводу его детоксикационных качеств.
За счет своей сложной разветвленной
формулы препарат кумулирует такое
количество токсических элементов и
ксенобиотиков (чужеродных для организма
химических соединений), что по интенсивности
действия приравнивается к иммуномодуляторам,
хотя по сути лишь превосходит по своим
качествам гемодез на два порядка.
Гемодез заслуживает
особого внимания. Достаточно сказать,
что большинство анестезиологов-реаниматологов
относятся к данной субстанции с высокой
долей скептицизма, поскольку гемодез
чрезмерно активно очищает кровь от
токсинов, вымывая вместе с ними весьма
полезные для организма соединения, и
фактически оказывает достаточно сильное
иммуносупрессивное воздействие. В этом
плане полиоксидоний более специфичен,
хотя такого жесткого эффекта на организм
не оказывает.
Помимо
указанных выше средств при артропатической
форме псориаза целесообразно
примять нестероидные
противовоспалительные препараты (НПВП).
При этом следует внимательно следить
за состоянием желудка, поскольку НПВП
способны привести к развитию «немой»
язвы вследствие местного анестезирующего
и муколитического действия. Эти средства
разжижают кровь, что при псориазе в
целом неплохо, но в сочетании с гепарином
может быть недопустимо.
При
экссудативном псориазе в качестве
ингибиторов фосфодиэстеразы используют
эуфиллин, теофиллин и винпоцетин.
Больным,
особенно страдающим зимней формой
псориаза, можно рекомендовать климатотерапию на
Мертвом, Черном морях с длительностью
пребывания до 4 нед. В процессе
санаторно-курортного лечения целесообразно
местное применение натуральных масел
на основе авокадо и оливок, индифферентных
кремов и увлажнителей, шампуней,
содержащих минералы Мертвого моря и
деготь. Иногда в первые дни лечения
используют мази, сочетающие серу,
салициловую кислоту и деготь.
Исходя
из принципов наружной терапии на той
или иной стадии псориатического процесса
можно использовать следующие схемы.
Прогрессирующая
стадия псориаза: крем
Унны, 1–2% салициловая мазь, кортикостероидные
кремы или мази (2–3 раза в неделю),
беклометазон + кальципотриол (1 раз в
день в течение 2–4 нед).
Стационарная
стадия псориаза: 3–5%
салициловая мазь, 2–5% серно-дегтярная
мазь, 5–10% нафталановая мазь, дитранол,
кальципотриол, гидротерапия, общее УФО
при зимней (смешанной) форме.
Регрессирующая
стадия псориаза: 3–5%
салициловая мазь, 5–10% серно-дегтярная
мазь, 10–20% нафталановая мазь, мазь
Рыбакова (автоловая), дитранол,
кальципотриол, псориазин, трихлорэтиламин,
общее УФО при зимней (смешанной) форме,
бальнеотерапия.
Дежурные
псориатические бляшки: фторированные
ГКС (под окклюзионную повязку или
смазывание): бетаметазона дипропионат
(валерат), флуоцинолон; клобетазол. При
небольших бляшках внутрикожно
триамцинолон; дитранол (крем или мазь,
в виде палочек), кальципотриол.
Нельзя
применять раздражающее лечение на
основе дегтя, повышенных концентраций
салициловой, бензойной, молочной кислот,
резорцина и т.д.). Это может привести к
позитивации феномена Кебнера.
Псориаз
волосистой части головы: шампуни
на основе дегтя или кетоконазола. ГКС
в виде лосьонов. При наличии толстых
корок и обильного шелушения 2–10%
салициловую кислоту в вазелиновом масле
на ночь под пластиковую шапочку (1–3
процедуры); элоком-лосьон, дипросалик-лосьон,
0,005 лосьон с кальципотриолом или шампунь
с пиритионом цинка.
Псориаз
ногтей: ПУВА-терапия
для кистей и стоп, инъекции триамцинолона
в ногтевые валики (2 мг/мл), ацитретин
(0,5 мг/кг), при тяжелых формах – метотрексат,
циклоспорин, инфликсимаб.
Поражение
ладоней и подошв: ПУВА-терапия,
метотрексат, этретинат, циклоспорин,
инфликсимаб.
Поражение
кожных складок: топические
нефторированные ГКС, жидкость Кастеллани,
кальципотрион.
Коррекция
выявленных сопутствующих заболеваний
желудочно-кишечного тракта, печени,
желчного пузыря, дислипопротеинемий,
дисбаланса гормональной сферы, нарушений
гемопоэза, иммунодефицитов,
нервно-психической сферы.
Целесообразны
проведение курсов фитотерапии,
витаминотерапии, использование
липотропных средств, УФО, поддерживающая
ПУВА-терапия, прием циклоспорина,
ретиноидов.
Бальнеотерапия
(фитодобавки, морская соль, оксидат
торфа, Тамбуканские грязи, гальваногрязи
и др.). Санаторно-курортное лечение.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Диагностировать псориаз не всегда просто, поэтому на помощь приходит дифференциальная диагностика псориаза.
Рассмотрим особенности ее применения и достоинства перед другими видами диагностик.
Псориаз – сложное заболевание, представленное в большом количестве разновидностей. Неопределенность клинической картины заболевания заставляет дифференцировать заболевание с большим количеством других кожных болезней.
Патогенез заболевания
 Этиология и патогенез болезни с медико-научной точки зрения пока не выявлены на 100%. Среди
Этиология и патогенез болезни с медико-научной точки зрения пока не выявлены на 100%. Среди
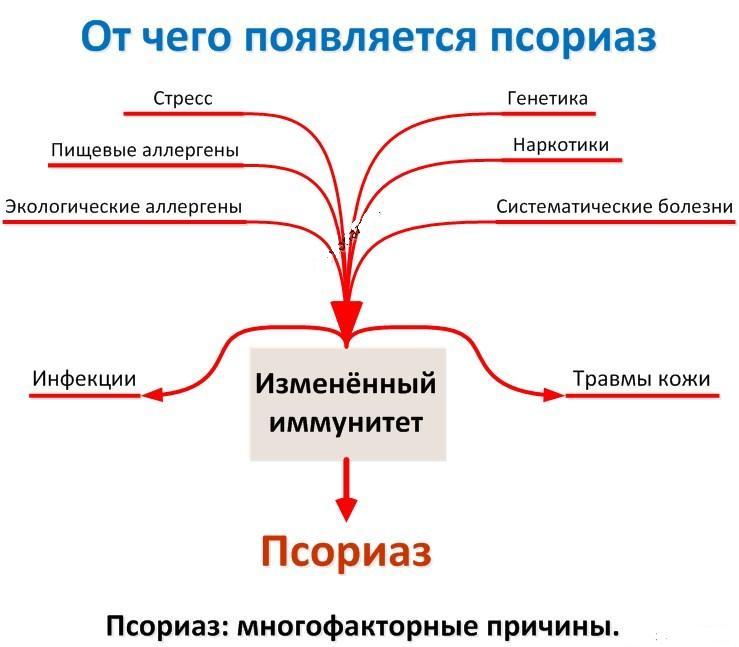
многочисленных гипотез, описывающих причины развития болезни (наследственные факторы, нервные состояния, проблемы метаболизма), в качестве основного фактора можно выделить наследственность.
О роли генетики свидетельствует тот факт, что люди, в чьих семьях предки страдали от псориаза, значительно чаще подвержены возникновению этого заболевания. Остается не закрытым вопрос о типе наследования заболевания.
Есть предположение, что псориаз – многофакторная болезнь, имеющая долю генетической составляющей (70%) и долю особенностей окружающей среды (30%).
Характерная симптоматика
В качестве первичного морфологического фактора болезни выступает папула красного или розового цвета. Она покрыта большим количеством чешуек рыхлого типа, имеющих серебристый оттенок. Если их поскабливать, проявятся прочие симптомы болезни – стеариновые пятна, терминальные пленки, кровяная роса. На начальной стадии болезни высыпаний достаточно мало, однако с течением времени их количество становится увеличенным. Если псориаз вызван инфекционными болезнями или тяжелыми потрясениями нервной системы, а также непереносимостью лекарств, то может проявляться обильная сыпь.
Заболевание в прогрессивной форме сопровождается возникновением папул, образованных в области травм и расчесов. Эти болячки впоследствии могут сливаться между собой, образовывая бляшки. При стационарной стадии болезни интенсивность роста идет на спад, отеки и поражения приобретают четкие границы, могут утолщаться. Сыпью может быть покрыт любой участок тела, чаще всего это волосистая часть головы и поверхности сгибов.
Дифференциальная диагностика болезни
При обычном псориазе клиническая картина характерна, поэтому для постановки верного диагноза и назначения качественного лечения не требуется много времени и усилий. Но есть случаи, когда можно спутать псориаз с другими болезнями – красный плоский лишай, болезнь Рейтера, себорея, красная волчанка и другие. Для проведения диагностики важным является проведение обследований и гистологические изменения.
В учет в ходе дифференциальной диагностики берутся клинические особенности проявления, имеющие зависимость от локализации болезни – в области кожных складок, головы, шеи, живота и ногтей.
Похожие болезни
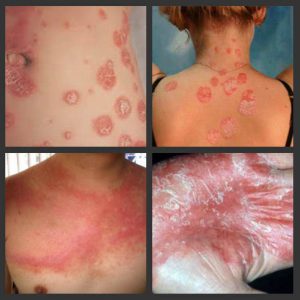 Есть несколько заболеваний с проявлениями, похожими на псориаз. Чтобы дифференцировать недуг с каждым из них, необходимо знать основные симптомы и признаки других заболеваний.
Есть несколько заболеваний с проявлениями, похожими на псориаз. Чтобы дифференцировать недуг с каждым из них, необходимо знать основные симптомы и признаки других заболеваний.
Красный плоский лишай
Для красного плоского лишая характерны такие черты, как папулы в полигональной форме, блестящие высыпания, вдавления в центре образований. При многих формах красного плоского лишая характерно образование сетчатого рисунка на поверхности папул. Обычно процесс дифференциальной диагностики не представляет особого труда и сопровождается рядом признаков.
- Возникновение блестящих папул сиреневого цвета;
- Слабо выраженное шелушение пораженных покровов;
- Локализация болезни в области поверхности сгиба.
На основании имеющейся симптоматики не составляет труда поставить верный диагноз, при этом проведение гистологического исследования нецелесообразно. Особую важность в данном случае представляет кольцевидная форма красного лишая, которая чаще всего образуется на половых органах. Папулезные элементы небольшого размера могут группироваться и образовывать большие поражения. Они имеют сиреневатый цвет, высыпания могут одновременно появляться в полости рта.
Сифилис
При сифилисе, в отличие от псориаза, папулы имеют полушаровидную форму и яркую окраску болячки в медно-красный цвет. Поскольку наблюдается процесс большей инфильтрации, папулы располагаются поверхностно и отличаются большей плотностью. Происходит обильное шелушение в виде т. н. воротничка Биетта, периферический рост папул и объединение их в бляшки. Отличительная особенность сифилиса заключается в том, что папулы имеют приблизительно равные величины, кроме тех, что располагаются в области складок.
Болезнь рейтера
При болезни рейтера в качестве основного симптома выступает уретрит, также проявляется артрит, конъюнктивит, поражение глаз и суставов, высыпания псориатического типа (в области головки полового члена, подошв, рта). Поражения на коже обнаруживаются с такой же частотой, как и болезни суставов при псориазе. Спустя некоторое время после развития уретрита образуются мелкие папулезные образования, имеющие коричнево-красный оттенок, впоследствии они могут расти и образовывать ярко очерченные области поражений. В отличие от псориаза, при болезни рейтера высыпания отличаются меньшей стойкостью.
Себорейный дерматит
Себорейный дерматит – еще одно явление, похожее по проявлению на псориаз. Здесь отсутствует четко прослеживаемая инфильтрация кожи. В этом случае постановление дигноза является сложным, особенно если родственники больного человека никогда не страдали от псориаза. Нередко ошибочно диагностируется себорея. Провести диагностику в этом случае помогает характер пустул в области головы. Границы чешуек менее четкие, нежели при псориазе, причем на голове они выражены ярче, чем на туловище. При соскабливании может проявляться не точечное кровотечение, а кровоточащая поверхность.
Атопический дерматит
При атопическом дерматите, в отличие от псориаза, проявляется неяркая эритема, возникает шелушение, экскориация в местах локализации образований. Традиционно поражается область лица, шеи, верхней части груди, ямок под локтями и коленями. Зуд имеет ярко выраженный характер.
Ограниченный нейродермит
Проявляется в виде изолированных бляшек, образованных в области затылка у женщин климактерического возраста. Такое явление может иметь колоссальные сходства с ограниченным нейродермитом, с учетом того, что эта форма псориаза сопровождается возникновением сильного зуда. В диагностике оказывает помощь серебристость шелушения и не выраженная инфильтрация.
Паховая эпидермофития
Это заболевание, в отличие от псориаза, имеет более острые симптомы протекания, особенно это касается начальной стадии. Проявляется зуд, очаги поражения имеют в основном полициклические границы. При болезни ярко выражены воспалительные процессы с пузырьками и пустулами, корками и чешуйками. Для проведения качественного и достоверного диагноза проводится культуральное и микроскопическое исследование.
Виды болезни и их дифференциация
В зависимости от вида и формы протекания псориаза, его необходимо дифференцировать с другими заболеваниями.
- Так, например, если псориаз поражает подошвы и ладони, необходимо проводить дифференциацию с таким явлением, как дерматофитии стоп, кистей, экзема.
- Если имеет место быть псориатическая эритродермия, проводится ее дифференциация с токсидермией, розовым лишаем или проявлением красного плоского лишайного заболевания, экземой, лимфомами кожи.
- При диагностировании артропатического псориаза проводится дифференциальная диагностика с артрозами, заболеванием Рейтера, артрита.
- При обнаружении у больного псориазиформных высыпаний можно ассоциировать их с токсидермией.
- Генерализованное пустулезное заболевание дифференцируется с сепсисом и бактериемией, герпетиформным импетиго. Делается посев крови, обследование на ВИЧ (в редких ситуациях).
- Локализация высыпаний в области половых органов может стать причиной путаницы и необходимости дифференциации псориаза с вульвитом. Псориаз, в отличие от данной болезни, имеет меньшую остроту воспаления, хроническое, а не острое течение.
- Псориаз в области подошвы и ладоней может дифференцироваться с экземой, кератодермией, акродерматитом Алоппо. В отличие от некоторых этих заболеваний проявления псориаза традиционно начинаются не на концевых фалангах, а в проксимальных отделах ладоней и во внутренней части стоп.
- Псориаз также дифференцируется с грибовидным микозом, но развитие второго заболевания чаще характерно для лиц старше 40 лет, при этом изменения происходят более стойко, нежели при псориазе, наблюдается большая инфильтрация, отсутствуют яркие тона.
- Нередко проводится дифференциация псориатической эритродермии и эритродермической формой саркоидоза. Вторая форма заболевания встречается реже и имеет более монотонное протекание, то есть, нет яркой выраженности чередования ремиссий и обострений.
- Артропатический псориаз должен быть отличен от ревматоидного артрита. Данное заболевание (псориаз) чаще всего встречается на фоне псориатической эритродермии, пустулезном псориазе. Диагностика может представлять сложности в связи с присутствием сходства в рентгенологических изменениях.
- Фолликулярный псориаз традиционно необходимо дифференцировать с красным волосяным отрубевидным лишаем и заболеванием Кирле. Но при псориазе первоначальные поражения проявляются в устьях волосяных фолликул и выглядят как мелкие узелки с ороговением.
Таким образом, дифференциальная диагностика заболевания является достаточно сложной, однако знание четких проявлений заболевания позволит достичь должного эффекта и применить верную терапию к каждому отдельному случаю.
Источник


