Дискинезии желчного пузыря и атопический дерматит
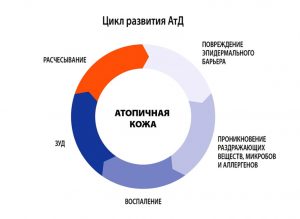
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообра
 зования.
зования. - В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
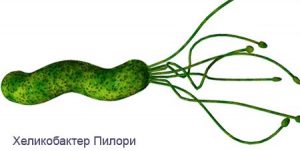
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
 Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Здоровья вам, дорогие читатели! Если остались или возникли вопросы, задавайте.
Источник
Дискинезия желчевыводящих путей (ДЖВП) – заболевание, состоящее в нарушении моторики желчевыводящих путей и, как следствие, нарушении нормального поступления желчи в двенадцатиперстную кишку для пищеварения.
Дискинезия желчевыводящих путей (ДЖВП) может происходить в виде усиленного поступления желчи (гиперкинезия, гипермоторика) или недостаточного поступления желчи (гипокинезия, гипомоторика).
Дискинезия желчевыводящих путей. Лечение сопутствующих заболеваний
Лечение дискинезии желчевыводящих путей (ДЖВП) в интегральной медицине проводится с учетом того, что это заболевание, как правило, служит причиной многих других нарушений системы пищеварения. Поэтому при лечении дискинезии желчевыводящих путей зачастую приходится иметь дело с сопутствующими заболеваниями: желчнокаменной болезнью, хроническим холециститом, реактивным панкреатитом, гастродуоденитом, хронической диареей.
Нередко дискинезия желчевыводящих путей сопровождается таким заболеванием, как атопический дерматит. Это связано с тем, что поступающая в избыточном количестве желчь (в том числе при отсутствии пищи) раздражает стенки кишечника, что приводит к их эрозии, спазмам и нарушению функций.
Между тем слизистые поверхности кишечника – одна из ключевых составляющих системы самоочистки организма. При нарушении их нормальной работы происходит не только несварение, но и самоотравление организма токсинами и шлаками. По мере все большего зашлаковывания организма, оно может проявляться в виде различных аллергических реакций и кожных заболеваний, в первую очередь, атопическим дерматитом.
Если учесть, что до 40 % детей, страдающих атопическим дерматитом, впоследствии приобретают еще более грозное заболевание – бронхиальную астму, становится очевидным, насколько важно вовремя диагностировать и устранить первопричину проблемы, которой служит дискинезия желчевыводящих путей (ДЖВП).
В процессе лечения дискинезии желчевыводящих путей (ДЖВП) методами интегральной медицины в нашей клинике значительно улучшается эмоциональное состояние, повышается стрессоустойчивость, устраняются последствия стрессов, что служит профилактикой самых различных психосоматических заболеваний, а также заболеваний связанных с нарушением нейроэндокринной регуляции (в то числе эндокринные заболевания и гинекологические заболевания у женщин).
Важно, что своевременное лечение дискинезии желчевыводящих путей (ДЖВП) безопасными и эффективными методами интегральной медицины позволяет предотвратить осложнения этого заболевания – желчнокаменную болезнь, хронический панкреатит и сахарный диабет, атопический дерматит, аллергии.
Лечение дискинезии желчевыводящих путей
В результате лечения дискинезии желчевыводящих путей (ДЖВП) у детей и взрослых восстанавливается нормальное пищеварение и усвоение пищи, организм очищается от токсинов и шлаков, устраняются воспалительные процессы, нормализуются функции органов пищеварения и всей пищеварительной системы как единого целого.
Особенность лечения дискинезии желчевыводящих путей (ДЖВП) в интегральной медицине состоит в том, что оно основано на применении только природных, натуральных средств и безопасных методов внешнего воздействия.
Интегральные методы лечения дискинезии желчевыводящих путей (ДЖВП) не оказывают побочных эффектов, не вызывают аллергических реакций или привыкания и устраняют не только симптомы ДЖВП, что самое главное – причину, их вызвавшую, а это производит эффект комплексного оздоровления организма.
Симптомы дискинезии желчевыводящих путей
Основные симптомы дискинезии желчевыводящих путей (ДЖВП) – боли в правом подреберье, а также в эпигастральной области. Эти боли обычно усиливаются после еды (особенно острой, соленой, жирной), физической нагрузки или эмоционального стресса и могут отдавать в правое плечо и правую лопатку.
Другие симптомы ДЖВП – горький привкус по рту, неприятный запах изо рта, тошнота.
При пальпации ощущается болезненность в области желчного пузыря.
Симптомы дискинезии желчевыводящих путей (ДЖВП) нередко сопровождаются симптомами сопутствующих заболеваний – хронического панкреатита, гастрита, гастродуоденита, желчнокаменной болезни, хронического холецистита, язвенной болезни, атопического дерматита и других заболеваний.
Причины и сценарии дискинезии желчевыводящих путей
С точки зрения интегральной медицины, главные причины, по которым возникает дискинезия желчевыводящих путей у детей и взрослых – неправильное питание и дисбаланс нервной системы.
Желчь, необходимая для переваривания жиров, вырабатывается печенью, по желчным протокам печени поступает в желчный пузырь, где накапливается и откуда поступает затем в двенадцатиперстную кишку для пищеварения.
Нервные стрессы, психологическое напряжение, нервные и эмоциональные перегрузки – все это вызывает спазмы желчного пузыря, в результате которых желчь усиленно выбрасывается через основной желчный проток (холедок) в двенадцатиперстную кишку, независимо от того, присутствует в ней пища или нет. При этом часть желчи попадает в проток поджелудочной железы, находящийся в непосредственной близости от холедока. Это вызывает разрушение тканей поджелудочной железы и одновременно затрудняет отток панкреатического сока, в результате чего наступает самопереваривание поджелудочной железы. Так возникает заболевание, называемое реактивным панкреатитом.
Избыточное поступление желчи в двенадцатиперстную кишку вызывает раздражение ее слизистой поверхности, что способствует развитию воспалительного процесса – дуоденита.
Наконец, часть желчи может забрасывать в желудок (рефлюкс), что не только нарушает пищеварение и вызывает диспепсию и диарею, но и способствует развитию гастрита и язвы желудка.
Такой сценарий дискинезии желчевыводящих путей (ДЖВП) у детей и взрослых называется гиперкинезией, или гипермоторной дискинезией желчевыводящих путей.
С другой стороны, нервные стрессы и спазмы желчного пузыря могут стать причиной задержки желчи, ее застоя и развития хронического холецистита и желчекаменной болезни. При этом количество поступающей желчи оказывается недостаточным для переваривания жиров – наступает авитаминоз и энергетический голод организма. Как следствие, развиваются заболевания, связанные с понижением энергетики, в том числе болезни суставов, обменные нарушения, ожирение, хронические заболевания бронхо-легочной системы.
Такой сценарий ДЖВП называется гипокинезией, или гипомоторной дискинезией желчевыводящих путей.
Алиментарный фактор заболевания заключается в том, что некоторые виды продуктов (соленая, острая, горячая, жирная, жареная пища) и крепкие спиртные напитки провоцируют избыточную выработку желчи. Длительное злоупотребление этими продуктами способствует развитию дискинезии желчевыводящих путей (ДЖВП) по сценарию гиперкинезии.
Процедуры лечения дискинезии желчевыводящих путей
Лечение дискинезии желчевыводящих путей (ДЖВП) в интегральной медицине включает воздействие на биоактивные точки, связанные с желчным пузырем, печенью, поджелудочной железой, а также воздействие на энергетические меридианы нервной системы с помощью иглоукалывания и точечного массажа.
Наконец, обязательной составляющей лечения дискинезии желчевыводящих путей у детей и взрослых является коррекция питания, назначаемая строго индивидуально.
В комплексе эти лечебные меры приводят к нормализации выработки и поступления желчи и устранению симптомов дискинезии желчевыводящих путей (ДЖВП). При этом проводится лечение имеющихся сопутствующих заболеваний.
Так, лечение дискинезии желчевыводящих путей (ДЖВП) может быть основой лечения атопического дерматита, хронической диареи и других заболеваний.
Диета при дискинезии желчевыводящих путей
Диета при дискинезии желчевыводящих путей заключается, прежде всего, в ограничении или полном исключении из рациона острой, жирной, жареной, соленой, копченой пищи, наваристых мясных бульонов.
Кроме того, при дискинезии желчевыводящих путей диета предполагает дробное питание – небольшими порциями, но часто (пять-шесть раз в день). Пища должна быть не слишком горячей (теплой).
Следует отметить, что диета при дискинезии желчевыводящих путей зависит как от типа заболевания (гиперкинезия или гипокинезия), так и от индивидуальных особенностей организма.
В частности, диета при дискинезии желчевыводящих путей может предполагать замену части мясного рациона паровыми, тушеными или отварными овощами и молочными продуктами.
Запись на прием по тел. (495) 789-41-53
Ежедневно с 9-00 до 21-00
Источник


