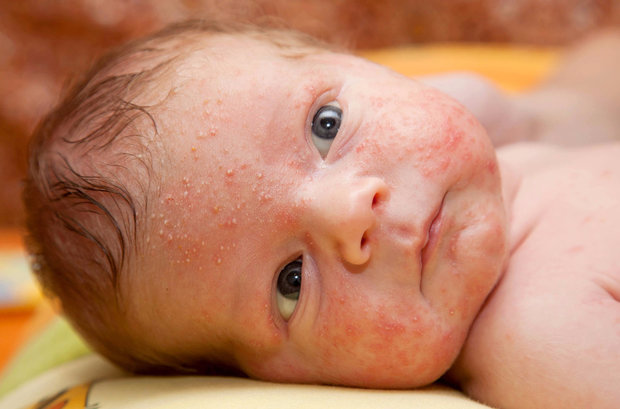
Дозировка верошпирона при акне
Андрогенные рецепторы представляют собой место для последней возможности заблокировать молекулу андрогена, чтобы не возникло акне. Есть несколько способов сделать это. Один из них — это держать рецептор в закрытом состоянии (естественная репрессия). Другой способ заключается во введении молекулы (ключа), которая будет соответствовать рецептору (замочной скважине), ключ будет подходить к замочной скважине, но это не приведет к возбуждению рецептора.
Есть несколько молекул, способных реализовать этот вид блокирования, который называется конкурентным ингибированием.
Спиронолактон был первым андрогенным блокатором, который использовался для лечения акне. Изначально он был создан для блокирования альдостерона, совершенно иного стероидного гормона, который не связан с репродукцией. Альдостерон вырабатывается надпочечниками и отвечает за задержку натрия и воды, которые обычно выводятся почками.
Так как это глюкокортикоид, чья задача регулировать уровень минеральных солей натрия, то он и называется минералокортикоидом. Задерживая натрий, он задерживает воду, поэтому артериальное давление держится на высоком уровне. Спиронолактон был разработан для лечения пациентов с высоким артериальным давлением. Он увеличивает выделение натрия и воды, задерживает калий и понижает артериальное давление, то есть оказывает противоположный эффект.
В начале его использования был обнаружен побочный эффект — чрезмерное развитие тканей молочных желез у мужчин, такое состояние называется гинекомастией, что связано с изменением соотношения андрогенов и эстрогенов, и, как это случается, спиронолактон влияет на оба эти гормона. Андрогенный эффект уменьшается за счет блокирования спиронолактоном андрогенных рецепторов. Увеличение эстрогенов происходит двумя путями — за счет увеличения превращения тестостерона в эстрадиол (на самом деле двойного эффекта, так как влияние оказывается на концентрацию обоих гормонов) и за счет вытеснения эстрадиола из ГСПГ, тем самым увеличивая количество свободного эстрадиола.
Происходит как раз именно то, что могло бы помочь в лечении акне, и спиронолактон занял постоянное место в терапии вульгарного акне. Он также важен как одно из лекарств, уменьшающих активность СВФ при ИА/ГГ, и я надеюсь, что его будут больше использовать, учитывая данные недавно вышедшей статьи, в которой отражена связь между применением спиронолактона и уменьшением заболеваемости розацеа. Он успешно работает в одиночку, например, у тех женщин, которые не могут или не хотят принимать контрацептивы. Он также может использоваться как дополнительное средство для усиления антиакне-эффекта дроспиренонсодержащих и других контрацептивов.

Все чаще он стал использоваться для достижения необходимых гормональных сдвигов путем его комбинирования с контрацептивами III поколения, содержащими прогестин, такой как норгестимат. Они имеют лучшие параметры безопасности, чем дроспиренонсодержащие препараты, но не так эффективны против акне, и необходима дополнительная сила добавленного спиронолактона.
Доза варьирует в зависимости от ситуации, но спиронолактон может быть эффективен в такой низкой дозе, как 25 мг в сутки. Большинство моих пациентов хорошо себя чувствуют при приеме 50-75 мг в сутки, и очень редко я лечил женщин с массой тела более 100 кг с акне в сочетании с гирсутизмом (нежелательные волосы, особенно на лице), используя дозы 150 и даже 200 мг. В работе со спиронолактоном я предпочитаю «начинать с малого и постепенно», применяя одну или две 25 мг таблетки в сутки в течение первого месяца у женщин с массой тела до 60 кг и 50-75 мг — с массой тела более 60 кг.
Доза повышается поэтапно до значения чуть более 1 мг/кг и принимается один раз в день. К мерам предосторожности относится отказ от использования, если нарушены функции печени и почек, калийсберегающего диуретика, если есть диабет, или при низком уровне натрия, или высоком уровне калия в крови, или в пожилом возрасте.
Если пациент пьет меньше жидкости, чем нужно, может развиться постуральная гипотония (чувство слабости в положении стоя из-за низкого давления). Еще более важно следить за появлением диареи (побочный эффект от повышенного содержания калия) и желудочно-кишечных кровотечений (в возрасте от 55 до 74 лет риск в 13 раз выше, чем обычный риск в этом возрасте). Препарат имеет длинный список редких побочных явлений. Лекарственное взаимодействие может произойти с препаратами, содержащими литий и калий, а также многими другими.
Там, где речь идет о нарушении уровня калия, рекомендуется проведение периодических анализов. К счастью, группа пациентов, которая лечится от акне, обычно моложе, поэтому вероятность того, что они принимают эти лекарства, ниже, но все же рекомендуется соблюдать осторожность. Наблюдать за возможными лекарственными взаимодействиями разумно, но сдавать обычный анализ крови здоровой женщине, не принимающей лекарства, нет необходимости.
На вкладыше препарата написано предупреждение: «Применение спиронолактона у беременных требует оценки ожидаемой пользы в сравнении с возможными рисками для плода». В исследованиях на крысах, мышах и кроликах были показаны негативные последствия при приеме дозы выше 100 мг/кг в сутки, что значительно превышает значения, которые используются у человека (1-2 мг/кг в сутки). Там также есть предупреждение о том, что спиронолактон «вызывает образование опухолей у крыс».
Два недавно проведенных исследования позволили отложить это опасение в сторону: в одном не обнаружилось никаких доказательств увеличения заболеваемости раком груди среди 28 032 пациентов, которые принимали спиронолактон (отношение рисков 0,99), в другом обследовали 28,5 млн женщин, которые годами принимали спиронолактон, и пришли к выводу, что «никаких доказательств повышения риска, связанных со спиронолактоном, нет».

— Рекомендуем далее ознакомиться со статьей «Ципротерона ацетат (ЦипА) при прыщах (акне)»
Оглавление темы «Лекарства для лечения акне.»:
- Пример акне у моряка и его лечение
- НПВС и инфликсимаб для лечения прыщей (акне)
- Фототерапия в лечении прыщей (акне)
- Лечение пятен после прыщей — гиперпигментации
- Выбор оральных контрацептивов при прыщах (акне)
- Эстрогены при прыщах (акне)
- Прогестины при прыщах (акне)
- Спиронолактон при прыщах (акне)
- Ципротерона ацетат (ЦипА) при прыщах (акне)
- Флутамид при прыщах (акне)
Источник
Здравствуйте, мне 31 год, но меня до сих пор беспокоит проблема прыщей (на щеках и подбородке). Когда сдавала анализы в поисках причины, то анализ на гормоны показал повышение Дегидроэпиандростерон-сульфат (ДГЭА-С) — 3,1 мкг/мл (норма 0,4-2,17), тестостерон был в норме — 0,37 нг/мл (норма 0,05-0,73). Гинеколог-эндокринолог назначила мне КОК. Я перепробовала несколько КОК с антиандрогенным эффектом, но реально смогли решить проблемутолько Диане35 (их я пропила 11 месяцев, кожа стала идеальной, но побочные эффекты были ужасные, поэтому снова принимать их я не смогу). Перерыв кучу информации, я нашла, что отрегулировать повышенный ДГЭА может верошпирон и много отзывов положительных, что как следствие помогал решать проблему прыщей. Очень хочу узнать мнение специалистов по этому поводу. Я прочитала, что верошпирон в дозе выше 100 мг проявляет антиандрогенный эффект. Это так? И от чего зависит и как подбирается дозировка и длительность приема? Некоторым назначали 3 р.в день по 50 мг 2 недели, кому-то 150 мг в день с 14-25 день цикла, а кому-то 1 табл. в день в теч.нескольких месяцев, а кому-то 25 мг раз в 3 дня… Помогите пожалуйста подобрать оптимальную дозу для меня. Еще уточнение, можно ли его принимать на фоне приема КОК (в данный период — Белара)? На сайте вроде бы писали, что можно — некоторым врач назначала его вместе с Диане35. Заранее очень благодарна за ответ. К сожалению, в моем городе нет гинеколога-эндокринолога, а подбирать себе дозировку самостоятельно я опасаюсь.
| |||
| |||
Источник
Сохранила для себя
Синдром поликистозных яичников (СПКЯ) — это заболевание женской половой сферы, которое характеризуется нарушением выработки женских половых гормонов, увеличением размеров яичников с появлением в них кист, расстройством менструального цикла, бесплодием и другими симптомами.
В норме яичники представляют собой две миндалевидные железы, в которых находятся фолликулы – маленькие мешочки с яйцеклетками. Под влиянием слаженной работы гормональной системы ежемесячно начинают созревать около 20 фолликулов. Преимущественно только один фолликул, содержащий яйцеклетку, полностью созревает, наполняясь жидкостью. Увеличивающийся фолликул выглядит как небольшая киста на поверхности яичника, которую можно увидеть на УЗИ.
Затем под действием гормонов ФСГ и ЛГ происходит разрыв фолликула – овуляция – и яйцеклетка выходит наружу. Клетки, выстилавшие лопнувший фолликул, начинают вырабатывать гормон прогестерон и приобретают желтый цвет. С этого момента фолликул называют желтым телом, его работа регулируется ЛГ и пролактином. Желтое тело вырабатывает эстрогены и большое количество прогестерона в течение 2-й половины менструального цикла.
При синдроме поликистозных яичников процесс созревания яйцеклеток нарушен. Причиной тому является дисбаланс в работе системы гипоталамус – гипофиз – яичники и выработке гормонов. При СПКЯ фолликулы начинают расти, но ни один не вызревает полностью, и многие могут образовать маленькие кисты. В связи с отсутствием овуляции вторая фаза менструального цикла с производством гормона прогестерона не наступает и менструации становятся редкими, либо вообще отсутствовать, чрезмерно утолщается внутренний слой матки (эндометрий).
При СПКЯ в яичниках вырабатываются в повышенном количестве мужские гормоны (андрогены). Андрогены нарушают овуляцию, не дают расти яйцеклетке, а также приводят к утолщению оболочки яичников, которая становится очень плотной, препятствуя разрыву фолликула и овуляции яйцеклетки.
В организме женщины выработка женских половых гормонов (эстрогена и прогестерона) находится под контролем гормонов гипофиза: фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ). При синдроме поликистозных яичников у женщин происходит повышенная выработка ЛГ и снижение выработки ФСГ, что приводит к нарушению регуляции менструального цикла.
Повышение уровня ЛГ приводит к тому, что яичники начинают вырабатывать чрезмерное количество мужских половых гормонов (андрогенов) и женских эстрогенов. Вследствие этого яичники увеличиваются из-за появления в них большого количества мелких кист, сформировавшихся из фолликулов, не достигших зрелости и овуляции.
При поликистозе яичников повышается выработка поджелудочной железой гормона инсулина. Инсулин контролирует уровень сахара в крови и преобразование пищи в энергию в виде жиров.
При СПКЯ вырабатывается избыточное количество инсулина, что зачастую приводит к сахарному диабету и ожирению, а также повышает выработку мужских гормонов (андрогенов). Как следствие этого — повышенное оволосение (гирсутизм), угревая сыпь (акне), жирная кожа, нерегулярные, отсутствующие или обильные менструации, отсутствие овуляции, бесплодие.
Рак эндометрия (внутренней оболочки матки) – основное осложнение СПКЯ при длительной дисфункции яичников. Нерегулярные менструации, отсутствие овуляции и гормона прогестерона приводят к тому, что на матку влияет только гормон эстроген, из-за чего внутренний слой матки не отторгается ежемесячно при менструации, а постоянно растет. Без прогестерона толщина эндометрия становится очень большой, что может привести к злокачественным изменениям клеток и к раку.
Чтобы не допустить осложнений поликистозных яичников, необходимо обратиться к гинекологу-эндокринологу как можно раньше и получить пожизненную программу действий по контролированию симптомов СПКЯ. В юности – это регуляция цикла и уменьшение проявлений избытка половых гормонов (гирсутизма, акне), затем стимуляция овуляции для получения беременности, потом вновь регуляция менструального цикла даже в зрелом возрасте. Необходимо также всю жизнь контролировать вес и не допускать ожирения.
Факторы риска развития СПКЯ:
Наследственные факторы (наличие поликистоза яичников у близких родственниц)
Хронические инфекционные заболевания
Беременность и роды с осложнениями
Ожирение
Аборты
Признаки синдрома поликистозных яичников (поликистоза яичников)
Как правило, первые признаки синдрома поликистозных яичников (поликистоза яичников) появляются в период полового созревания и усугубляются с течением времени. Основными признаками поликистоза яичников являются:
Нарушения менструального цикла. Обычно начинаются с появления первой менструации в 12-13 лет и характеризуются нерегулярным менструальным циклом, редкими менструациями, дисфункциональными маточными кровотечениями (обильные длительные маточные кровотечения, которые наступают, как правило, с интервалом около 1,5 мес.)
Избыточный рост волос (гирсутизм) – характеризуется ростом волос на лице, груди, животе и т.д. Гирсутизм у женщин с СПКЯ обусловлен повышенным содержанием в крови уровня мужских половых гормонов (андрогенов).
Понижение тембра голоса связано с повышенной выработкой мужских половых гормонов.
Жирная кожа на лице, акне (угревая сыпь, прыщи) на лице и другие симптомы себореи.
Ожирение является одной из возможных причин развития синдрома поликистозных яичников. Повышенная масса тела также может служить симптомом СПКЯ.
Сахарный диабет – не является обязательным симптомом поликистоза яичников, однако гормональные расстройства в организме женщины на фоне СПКЯ, повышение уровня инсулина, могут привести к развитию этого заболевания.
Появление уплотнений в груди (фиброзно-кистозная мастопатия) – это заболевание, характеризующееся повышенным разрастанием в молочных железах соединительной ткани. Это связано с гормональными расстройствами в организме женщины при поликистозе яичников.
Бесплодие – невозможность женщины забеременеть связана с отсутствием овуляции.
Диагностика синдрома поликистозных яичников
Как правило, предварительный диагноз синдрома поликистозных яичников устанавливается на основании симптомов болезни. Для подтверждения диагноза поликистоза яичников рекомендуется провести дополнительные обследования:
УЗИ органов малого таза производится с целью выявления характерных изменений в яичниках. При синдроме поликистозных яичников (поликистозе яичников) яичники увеличены в размерах, содержат множество кист (полостей, заполненных жидкостью), наружная оболочка (капсула) яичников утолщена, в яичниках определяется чрезмерное разрастание соединительной ткани.
Анализ крови на содержание гормонов. При СПКЯ обнаруживается повышенный уровень ЛГ, андрогенов (тестостерона и других мужских половых гормонов), низкое содержание прогестерона во второй фазе менструального цикла. Уровень инсулина может быть нормальным (сниженным/повышенным).
Биохимический анализ крови – для выявления нарушения обмена веществ. Как правило, обнаруживается повышенный уровень жиров в крови (холестерина, триглицеридов и др.).
Повышенный уровень глюкозы в крови может указывать на сахарный диабет.
Биопсия или выскабливание эндометрия – проводится женщинам, у которых имеются дисфункциональные маточные кровотечения и необходим для выявления опухолей слизистой оболочки матки.
Лечение поликистозных яичников (СПКЯ)
Лечение поликистозных яичников зависит от возраста, наиболее выраженных симптомов заболевания, желания женщины забеременеть, наличия либо отсутствия ожирения, сопутствующего сахарного диабета и т.д.
Основными принципами лечения поликистозных яичников являются: снижение массы тела при наличии ожирения, нормализация гормональных расстройств в организме, стимуляция овуляции (если женщина планирует беременность).
Существует консервативное лечение поликистозных яичников (с помощью лекарственных средств, диеты и т.д.) и хирургическое.
Снижение массы тела при СПКЯ
У женщин с синдромом поликистозных яичников в сочетании с ожирением необходимым этапом лечения является снижение веса до нормальных показателей. В некоторых случаях уже после нормализации веса исчезают все симптомы поликистоза яичников: устанавливается регулярный менструальный цикл, появляется овуляция, что делает возможным наступление беременности. Лечебный эффект похудения при СПКЯ состоит в следующем: жировая ткань вырабатывает дополнительные количества мужских половых гормонов (андрогенов) и женский гормон эстроген, которые и так в избытке у больных СПКЯ. Уменьшение массы жировой ткани зачастую приводит к нормализации уровня гормонов в крови и может способствовать выздоровлению.
Способы снижения веса рекомендуется обсудить с врачом-эндокринологом или диетологом, который поможет составить оптимальный рацион питания. Женщинам с СПКЯ не рекомендуется голодать с целью похудения, так как во время голодания разрушаются белки организма. Основными принципами диеты при СПКЯ являются: ограничение потребления углеводов (мучное, сладкое), соленого, жирного, чрезмерных количеств воды. Важным условием похудения является физическая активность – пешие прогулки, пробежки, фитнес, плавание и т.д.
Медикаментозное лечение поликистозных яичников (СПКЯ)
Если во время обследования у женщины с поликистозом яичников была обнаружена инсулинорезистентность (cнижение чувствительности организма к собственному инсулину) или сахарный диабет, то рекомендуется лечение препаратом Метформин. Этот препарат повышает использование глюкозы в тканях организма, нормализуя ее уровень в крови, а также снижает аппетит, способствует регуляции менструального цикла у женщин с синдромом поликистозных яичников. Дозы Метформина индивидуальны и определяются лечащим врачом. Длительность лечения, как правило, составляет от 3 до 6 месяцев.
Если женщина с синдром поликистозных яичников не планирует беременность в ближайшее время, то основное внимание во время лечения уделяется устранению симптомов, вызванных повышением уровня мужских половых гормонов (андрогенов) (жирная кожа, акне, рост волос по мужскому типу и др.).
У большинства женщин с гирсутизмом (ростом волос по мужскому типу) нормализация массы тела способствует уменьшению роста волос, однако, если при нормальном весе гирсутизм сохраняется, рекомендуется прием антиандрогенов – лекарств, блокирующих мужские половые гормоны:
Флутамид — препарат, который блокирует действие андрогенов, приводя к исчезновению гирсутизма, акне, жирной кожи. Длительность лечения препаратом составляет от 3 до 6 месяцев. Дозы и длительность лечения определяются лечащим врачом. Во время лечения поликистозных яичников этим препаратом рекомендуется периодически проверять функции печени.
Верошпирон (Спиронолактон) – препарат, снижающий образование андрогенов, а также блокирующий их действие на организм. Как правило, для лечения гирсутизма Верошпирон принимают в течение 6 и более месяцев. Дозы лекарства и длительность приема определяются лечащим врачом.
Для снижения выработки андрогенов яичниками может потребоваться применение агонистов гонадотропин-рилизинг гормона: декапептил, диферелин, бусерелин, золадекс, супрефакт. Эти лекарства назначает только врач.
Комбинированные оральные контрацептивы – это противозачаточные лекарства с антиандрогенным действием: Диане-35, Жанин, Андрокур и др. Эти препараты блокируют действие андрогенов, кроме того они способствуют установлению нормального менструального цикла. Прием этих препаратов осуществляется в определенные дни менструального цикла – схему лечения назначает лечащий врач.
Лечение поликистозных яичников при бесплодии
Начальным этапом лечения поликистозных яичников при бесплодии у женщин является снижение массы тела (при избыточной массе) и, при наличии нарушений углеводного обмена (инсулинорезистентность), прием лекарства Метформин.
При недостаточности такого лечения проводится стимуляция овуляции Кломифен цитратом, который способствует выходу яйцеклетки из яичника. Кломифен цитрат, назначают с 5 по 9 день менструального цикла. В это время в яичнике формируется самый большой (доминантный) фолликул с яйцеклеткой. Дозы Кломифен цитрата определяются индивидуально. При отсутствии овуляции дозу лекарства увеличивают.
Одновременно проводится мониторинг овуляции с помощью измерения базальной температуры и УЗИ диагностики.
Для стимуляции выхода яйцеклетки из яичника используется препарат Хорионического гонадотропина (Прегнил и др.) Эффективность лечения определяется наличием овуляции.
При недостаточной эффективности лечения Кломифен цитратом в течение 3-х месяцев, назначаются более сильные лекарства — гонадотропины: Человеческий менопаузальный гонадотропин (Пурегон, Гонал-Ф). Схемы лечения определяются врачом индивидуально.
Женщинам с синдромом поликистозных яичников, которые хотят забеременеть, назначают также прогестерон во вторую фазу цикла, дозировку определяет врач. При этом восстанавливаются регулярные менструации, прекращаются маточные кровотечения и избыточный рост эндометрия внутри матки. Однако, прогестерон не способствует очищению кожи.
Хирургическое лечение поликистозных яичников (СПКЯ)
В редких случаях овуляции не удается добиться медикаментозными методами. Тогда применяют хирургическое методы лечения поликистозных яичников. Основными способами хирургического лечения бесплодия при поликистозных яичниках являются: клиновидная резекция яичников и электрокаутеризация яичников.
Клиновидная резекция яичников – это операция, которая производится лапароскопом (через небольшие разрезы на животе) под общим наркозом. При этом удаляется участок ткани яичника, который вырабатывает избыток гормонов. Снижение чрезмерной выработки гормонов после операции способствует нормализации менструального цикла, наступлению овуляции и делает возможным наступление беременности. Однако такое оперативное вмешательство в будущем может привести к отрицательным последствиям для репродуктивной системы, вызвав образование спаек и снижение фолликулярного запаса яичников.
Электрокаутеризация яичников – это лапароскопическая операция, осуществляемая под общим наркозом. Во время электрокаутеризации специальным инструментом производят точечное разрушение той части яичника, которая вырабатывает избыток гормонов. Эта операция является более щадящей.
Как правило, хирургическое лечение поликистозных яичников приводит к появлению возможности зачать ребенка в течение ближайших 6-12 месяцев.
Эффективным методом лечения бесплодия при СПКЯ является экстракорпоральное оплодотворение.
Источник