Генитальный герпес у женщин шейка матки
Герпетическая генитальная инфекция у женщин

Основным местом локализации первичной генитальной инфекции ВПГ у женщин является шейка матки. Чаще всего, герпетические поражения у женщин локализуются на больших и малых половых губах (68,6%), в области вульвы (41,8%), клитора (35,7%), влагалища и шейки матки (84,4%).
ВПГ был изолирован из шейки матки во время первичного заражения у 88—90 % женщин с первичной инфекцией ВПГ-2, которые имели везикулезную сыпь на наружных гениталиях, у 65 % — с повторным эпизодом инфекции ВПГ-2, и у 80 % женщин с ВПГ-1. Большинство (89 %) женщин, выделяющих вирус при первичном эпизоде заболевания, имели изменения на шейке матки.
Особенностью генитального герпеса (Herpes genitalis) женских половых органов является многоочаговость. В патологический процесс нередко вовлекаются нижний отдел мочеиспускательного канала, слизистая оболочка ануса и прямой кишки. Вовлечение в инфекционный процесс этих органов может происходить вторично, вслед за возникновением герпеса наружных гениталий, но может протекать и как изолированное поражение.
Рецидивирующая герпетическая инфекция (РГИ) может проявляться клиникой вульвовагинита и цервицита, вызывать поражения слизистой матки, труб и придатков. В 83,6 % случаев при стойких, не поддающихся терапии кольпитах, лейкоплакиях шейки матки выделяют вирус простого герпеса (ВПГ) как один из ведущих этиологических факторов заболевания.
По некоторым данным, в 66 % случаев у женщин герпетическая инфекция (ГИ) протекает атипично. Об имеющейся длительно текущей хронической ГИ можно говорить на основании особенностей клинического течения, наличия герпетического антигена в эпителиальных клетках вульвы, влагалища и периферической крови.
Обследование женщин на генитальный герпес (ГГ) проводится при наличии:
а) высыпаний, изъязвлений в области наружных половых органов;
б) зуда, жжения во влагалище и области промежности;
в) при хронических вульвовагинитах, кольпитах;
г) при эндоцервицитах, вяло заживающих и рецидивирующих эрозиях шейки матки;
д) хронических часто рецидивирующих сальпингоофоритах (воспаление маточных труб и яичников) и эндометритах, не поддающихся стандартной антибактериальной терапии;
е) при наличии хронических уретритов, циститов;
ж) кондилом;
з) при наличии в анамнезе выкидышей и мертворождений;
и) любых случаев подозрения на генитальную герпетическую инфекцию.
У 1–2% женщин, поступающих в гинекологическую клинику, независимо от основного заболевания, обнаруживают цитологические доказательства ВПГ-инфекции.
Герпес наружных половых органов у женщин
При рецидивирующем герпесе (РГ) наружных половых органов у женщин, очаг поражения находится в области наружных гениталий и перианальной области. Герпетические высыпания у женщин возникают на больших и малых половых губах, области лобка и промежности.
Типичная форма РГ наружных гениталий характеризуется ярко выраженными симптомами болезни, классическим развитием очага поражения (эритема, образование везикул, развитие эрозивно-язвенных элементов, эпителизация) и субъективными ощущениями (зуд, чувство жжения, болезненность, недомогание). проявляется повторяющимися пузырьковыми высыпаниями. Выраженная симптоматика позволяет врачам визуально поставить диагноз РГГ, своевременно назначить лечение и информировать больного об инфекционном характере заболевания и опасности заражения полового партнера.
Герпес нижнего отдела урогенитального тракта, анальной области и ампулы прямой кишки
Поражение слизистых оболочек входа во влагалище, влагалища, влагалищной части шейки матки, цервикального канала, уретры, мочевого пузыря, анальной области и ампулы прямой кишки проявляется в двух клинических формах:
- очаговой, характеризующейся появлением типичных для простого герпеса слизистых оболочек везикулезно-эрозивных элементов,
- диффузной, при которой патологический процесс протекает по типу неспецифического воспаления.
Герпес верхнего отдела полового тракта (поражение матки, маточных труб).
Типичная клиническая картина герпетических поражений органов верхнего отдела мочеполового тракта проявляется симптомами неспецифического воспаления. Неспецифические герпетические поражения внутренних половых органов проявляются эндоцервицитом, эрозией шейки матки, вагинитом. Ряд авторов цервициты без наружных язв также относят к атипичным проявлениям ГГ.
Клинические проявления герпетических поражений внутренних половых органов не имеют специфических особенностей по сравнению с воспалительными процессами невирусной этиологии. Обычно больные предъявляют жалобы на выделения из влагалища, периодически появляющиеся боли в малом тазу, области проекции матки, яичников.
Герпетические поражения шейки матки
Герпетические поражения шейки матки могут носить типичный и нетипичный характер. В типичном варианте генитального герпеса – это всегда хорошо заметные множественные, довольно мелкие, с четкими границами округлые эрозии; высыпные элементы быстро минуют везикулярную стадию, в которой, кстати, эти элементы плохо различимы без применения кольпоскопии. Проблема причастности ВПГ к развитию нетипичных герпетических изменений слизистой шейки матки в настоящее время находится в стадии исследований.
При кольпоскопии в острый период герпетической инфекции шейки матки определяют изъязвление с неровными краями с сукровицей в области дна. Эволюция этого поражения идет от изъязвления с красным дном к простой эрозии до полного исчезновения в течение 3-х недель. К предшествующим изменениям относят маленькие буллезные образования, затем округлые микроэрозии с последующим формированием простых красных пятен, которые похожи на местный пятнистый кольпит.
Исследования показали, что выделение ДНК ВПГ с поверхности эрозии шейки матки в 60 % случаев сопровождается репликативной фазой ГИ (репликация и сборка вирусных частиц в инфицированных клетках). При эрозии и дисплазии шейки матки ВПГ-2 выявляется в 27,2% случаев непосредственно в соскобах со слизистой цервикального канала и сопровождается повышением титра специфических иммуноглобулинов в крови до диагностических уровней.
Особое значение влияние герпетической инфекции на состояние эпителия шейки матки имеет у женщин, длительно принимающих оральные гормональные контрацептивы. Известно, что длительный прием комбинированных стероидов в той или иной мере усиливает процессы плоскоклеточной метаплазии, а также может вызывать эффект эндоцервикальной гиперплазии, причем этот эффект в случае его развития наблюдается как в эпителии цервикального канала, так и в участках псевдоэрозии на фоне эктропиона, в полипах слизистой цервикального канала. В связи с этим прием оральных комбинированных контрацептивов может являться кофактором в развитии рака шейки матки, особенно в сочетании с герпетической инфекцией.
Герпетический цервицит
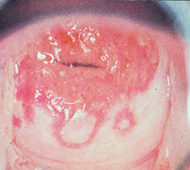
В настоящее время под термином экзоцервицит (эктоцервицит) понимают воспаление влагалищной части шейки матки. Эндоцервицит — воспаление слизистой оболочки канала шейки матки (цервикального канала). Понятие «цервицит» объединяет эти два термина.
Герпетический цервицит – это воспалительный процесс, вызванный ВПГ. Для клинических проявлений герпетического цервицита характерно разнообразие проявлений — от легкой гиперемии с небольшим количеством эрозий до тяжелого некротического поражения (под эрозией шейки матки понимают дефект эпителия в результате воспаления). Цервицит диагностируется у 70-90% женщин с герпетическим поражением половых органов. Шейка матки при герпетическом эндоцервиците отечна, часто имеет эрозии, легко кровоточит при манипуляциях.
Герпетический эндометрит
Эндометрит — это воспаление внутренней (слизистой) оболочки матки (эндометрия) с поражением как функционального, так и базального слоя. Эндометрит, вызванный вирусом простого герпеса, является следствием длительной персистенции (существования) вируса в эндометрии. Герпетический эндометрит, как правило, возникает при атипичном или бессимптомном течении ГГ, типичная форма отмечается редко (~20% случаев). Клинические симптомы при вирусном поражении эндометрия чаще всего отсутствуют или проявляются нетипично, что приводит к ошибкам в диагностике и позднему началу лечения.
При герпетическомпоражении ткани нарушаются факторы местного и общего иммунитета, целостность поверхности эпителия, что приводит к созданию благоприятных условий для развития других инфекционных процессов .
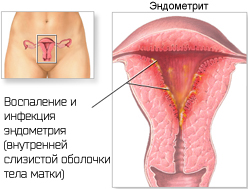
Клинически герпетический эндометрит чаще проявляется во второй фазе менструального цикла или во время беременности, что, возможно, обусловлено повышением уровня простагландинов в этот период или супрессией Т-клеточного звена иммунитета, способствующих реактивации ВПГ, персистирующего в эндометрии. Субклиническая латентная внутриматочная герпетическая инфекция является важным фактором невынашивания беременности. Эндометриты ВПГ-этиологии встречаются нечасто, но эти заболевания очень опасны и могут вызвать гибель женщины и плода.
Наиболее значимыми клиническими признаками эндометрита являются:
• Перименструальные кровянистые выделения (54,9%);
• маточные кровотечения (29,6%);
• хроническая боль в области вульвы — вульводиния (42,2%);
• привычное невынашивание беременности (33,8%).
Герпес уретры и мочевого пузыря (герпетический уретрит)
Герпетический уретрит у женщин субъективно проявляется болями и резями в начале мочеиспускания, частыми позывами к мочеиспусканию. У 4,8% женщин имеет место очень болезненное мочеиспускание, или задержка мочеиспускания в результате инфекции уретры и слизистой оболочки мочевого пузыря. Нормализация функции мочевого пузыря у больных с задержкой мочеиспускания обычно происходит в течение 6–10 дней.
При осмотре наблюдаются гиперемия наружного отверстия уретры, наличие скудных слизистых выделений; при уретроскопии в передней части уретры иногда удается обнаружить мелкие поверхностные эрозии, катаральное воспаление.
Герпетический цистит
Ведущими симптомами герпетического цистита являются цисталгия, появление болей в конце мочеиспускания, дизурические явления. При герпетическом цистите появляются гематурия (кровь в моче), появление болей в конце мочеиспускания, боли в области мочевого пузыря. У женщины это может быть первым и единственным признаком ВПГ-инфицирования мочеполовой сферы. Он нередко возникает в первые 1-3 месяца после начала половой жизни или после смены полового партнера.
Герпес анальной области и прямой кишки
Очаг поражения в анальной области обычно представляет собой рецидивирующую трещину, что нередко является поводом для диагностических ошибок. Такие больные с ошибочным диагнозом «трещина заднего прохода» попадают к хирургам. Зудящая форма герпеса ануса и герпетическое поражение геморроидальных узлов, также трудны для диагностики.
Поражение анальной области может возникнуть первично как самостоятельное заболевание или вторично – в результате затекания отделяемого влагалища и мацерации слизистой оболочки ануса при наличии у пациентки герпетического кольпита, сопровождающегося обильной экссудацией.
При поражении сфинктера и слизистой оболочки ампулы прямой кишки (герпетический проктит) больных беспокоят зуд, чувство жжения и болезненность в очаге поражения, возникают мелкие эрозии в виде поверхностных трещин с фиксированной локализацией, кровоточащие при дефекации. При ректоскопии определяется катаральное воспаление, иногда эрозии.
Герпес внутренних гениталий — субклиническая и бессимптомная формы.
Для субклинической формы герпеса внутренних гениталий (влагалища, матки, яичников и т.д.) типично отсутствие у пациентки жалоб, иногда имеются указания на периодически появляющиеся необильные слизистые выделения из влагалища. При гинекологическом осмотре симптомы воспаления не выявляются. При динамическом лабораторном исследовании мазков отделяемого канала шейки матки, влагалища и уретры периодически выявляется повышенное количество лейкоцитов (до 200–250 и выше в поле зрения), свидетельствующее о наличии воспалительного процесса. При вирусологическом исследовании мазков методом иммунофлюоресценции в лейкоцитах определяется антиген ВПГ.
Бессимптомная форма герпеса внутренних гениталий характеризуется отсутствием у больных каких-либо жалоб на половую сферу, объективных клинических данных, подтверждающих воспаление. При лабораторном исследовании отделяемого урогенитального тракта выделяется ВПГ, в то время как в мазках признаков воспаления (лейкоцитоза) нет. Бессимптомная форма герпеса внутренних гениталий выявляется у 20–40% женщин, страдающих РГГ ягодицы и бедра. Это важное обстоятельство необходимо учитывать при планировании беременности у женщин с этой формой РГГ в связи с существующей вероятностью развития во время беременности осложнений ВПГ-инфекции.
Согласно данным литературы, у 83,6% женщин, страдающих не поддающимися терапии кольпитами и лейкоплакией шейки матки, ВПГ является одним из факторов заболевания. Доказано, что ВПГ может быть причиной развития эндометрита и сальпингоофорита.
Герпетический вульвовагинит
У женщин часто встречаются герпетический вульвовагинит, особенностью течения которого является нередкое присоединение отека пораженной области. Вирус герпеса могут изолированно поражать вульву и влагалище. Заражение происходит от больных. Герпетический вульвовагинит проявляется мелкими пузырьками на гиперемированной вульве. Пузырьки содержат прозрачную, а при присоединении вторичной инфекции — гнойную жидкость. Через 5—7 дней пузырьки вскрываются с образованием эрозий и язвочек, которые покрываются струпом. В начале заболевания выражены жжение, боли и зуд в области вульвы. Общие симптомы включают головную боль, озноб, повышение температуры тела.
У женщин диагноз «атипичная форма генитального герпеса» ставится гинекологами для обозначения хронического воспалительного процесса вульвы при наличии лабораторно подтвержденной герпетической природы заболевания, в отличие от типичной картины болезни, при которой на слизистой оболочке этих органов имеются очаги поражения с везикулезно-эрозивными элементами.
Генитальный герпес во время беременности
Заболевание ВПГ женщин во время беременности может явиться причиной гибели плода, мертворождения, преждевременных родов. Герпесвирусы вызывают до 30% спонтанных абортов на ранних сроках беременности и свыше 50% поздних выкидышей, занимают второе место после вируса краснухи по тератогенности (развитие уродств плода).
Тяжелейшие формы неонатального герпеса развиваются при инфицировании новорожденного вирусом простого герпеса в родах. При первичном ГГ у матери инфицируется от 30% до 80% детей, при рецидивирующем герпесе – 3–5%. Инфицирование плода во время родоразрешения, если у матери в конце беременности имели место герпетические высыпания, происходит у 50% женщин, больных РГГ; при этом у 60–80% инфицированных детей развивается энцефалит.
Герпес менструальный
Менструальный герпес — это генитальный герпес (ГГ) с монотонным типом рецидивирования и тяжелым течением, характеризующийся ежемесячными обострениями инфекционного процесса до, во время или после менструации. Такое течение заболевания может стать для женщины сильнейшим психотравмирующим фактором, ограничивающим ее социальную активность и снижающим качество жизни.
Этот вариант ГИ является сложным для лечения. Поэтому разработка адекватных и эффективных способов лечения и профилактики рецидивов у больных с данными формами ГГ остается актуальной. Европейские стандарты лечения пациенток предусматривают длительную (годами) супрессивную терапию противовирусными препаратами , что не исключает повторного рецидирования ГГ и бессимптомного вирусовыделения, появления побочных эффектов и резистентности вирусов герпеса к лекарственной терапии.
- Простой герпес. Описание заболевания.
- Типы и формы простого герпеса. Классификация герпетической инфекции.
- Генитальный герпес
- Клинические формы генитального герпеса. Классификация по клинической форме.
- Симптомы генитального герпеса при различных формах герпетической инфекции.
- Пути заражения генитальным герпесом
- Осложнения генитального герпеса
- Генитальный герпес у мужчин
- Генитальный герпес во время беременности. Герпетическая инфекция новорожденных.
- Лечение генитального герпеса
- Диагностика генитального герпеса
Источник
admin Просмотров:
1214
(1 оценок, среднее: 5,00 из 5)
Загрузка…
Генитальный герпес встречается довольно часто. Чаще всего возбудителем заболевания является вирус простого герпеса.
Генитальный герпес в большинстве случаев распространяется на наружные половые органы, но у женщин есть вероятность распространения заболевания на шейку матки, ее придатки.
Если женский врач диагностировал герпес шейки матки, то необходимо сразу же начинать его лечение.
Что это такое, какие пути передачи
Герпес шейки матки в медицине нередко называют цервикальным герпесом. Заболевания чаще всего диагностируется абсолютно случайно во время планового визита к женскому врачу.
В большинстве случаев заражение происходит во время полового акта с инфицированным партнером или носителем заболевания. Вероятность заражения контактно-бытовым путем минимальна, но все же она существует.
Генитальный герпес встречается у представительниц прекрасного пола в два раза чаще, чем среди мужчин. Это связывают с анатомическими особенностями строения.
Во время сексуального соития вирус герпеса размещается на слизистую оболочку интимных наружных половых органов, а затем может с легкостью переместиться дальше, в том числе и на шейку матки.
Наибольшую опасность вирус герпеса представляет для женщин во время менструаций, так как в этот период времени у женщин значительно снижается иммунитет и организм не в силах полноценно бороться с болезнетворными микроорганизмами.
Причины
Медиками выделяется несколько факторов, способствующих развитию генитального герпеса на шейке матки.
К основным относятся:
- снижение местного иммунитета, сопровождаемое сухостью матки;
- нехватка витаминов;
- гормональный сбой;
- злоупотребление вредными привычками;
- слабая иммунная система, в общем.
Вышеперечисленные факторы также способствуют возникновению приступов обострения. Появление рецидивов также провоцируется приемом гормональных препаратов, установлением внутриматочной спирали.
В особой зоне риска находятся женщины/девушки, которые ведут беспорядочную половую жизнь и не использует презервативы во время половых связей.
 Симптомы
Симптомы
Болезнь может протекать с ярко выраженными симптомами или абсолютно бессимптомно.
При бессимптомном течении заболевания затрудняется процесс диагностирования, это опасно тем что болезнь может перейти в хроническую стадию и больной является переносчиком вируса сам того и не подозревая. Для герпеса характерно образование специфических высыпаний и язвочек.
Женщины, страдающие генитальным герпесом, в том числе и герпесом шейки матки, отмечают следующие симптомы:
- Боль, тянущего характера, затрагивающая область живота;
- Болезненные ощущения во время мочеиспускательного процесса и во время полового контакта;
- Образование трещинок на поверхности шейки маки, в дальнейшем способствующие развитию дисплазии (первой стадии ракового заболевания шейки матки);
- Развитие эрозии и прочих воспалительных процессов, затрагивающих матку и мочеполовую систему;
- Наличие характерных пузырьков, язвочек на поверхности влагалища.
- Нередко пациентки жалуются и на общее недомогание, быстрое переутомления, нерегулярный менструальный цикл, снижение либидо, повышение количества выделений из влагалища.
Осложнения
При отсутствии своевременного необходимого лечения, герпес шейки матки может привести к ряду неприятных осложнений. К самым опасным случаям относят развитие ракового заболевания или/бесплодия, появление невыносимых болевых ощущений, развитие хронической формы заболевания.
Цервикальный герпес у беременных
Давно известно, что все силы женского организма во время беременности направлены на здоровое развитие малыша. В связи с этим общий иммунитет беременной снижается и она становиться более незащищенной по отношению к болезнетворным микроорганизмам.
При острой форме заболевания во время вынашивания малыша могут возникнуть следующие нежелательные последствия: рождение мертвого ребенка, выкидыш, замирание беременности, появление преждевременных схваток, патологические изменения в развитии эмбриона, инфицирование малыша вертикальным путем.
Диагностика
При появлении первых симптомов генитального герпеса необходимо незамедлительно обратиться за помощью к специалисту.
Для начала врач тщательно собирает анамнез, расспрашивая о симптоматики болезни, ее длительности и интенсивности, о незащищенных половых актах в последнее время, приеме гормональных средств и так далее. Далее он проводит осмотр, особое внимание, уделяя половым органам.
При необходимости врач может назначить проведение следующих диагностических мер:
- анализ мазка, крови, мочи;
- ультразвуковое исследование;
- компьютерная томография и прочее.
После изучения полученных результатов врач может поставить правильный диагноз и назначить необходимое лечение.
Лечение
Лечение цервикального и генитального герпеса сводится к следующим пунктам:
- снижение симптоматики;
- улучшение общего состояния;
- предотвращение развития хронической формы;
- уменьшение числа рецидивов;
- предотвращение дальнейшей передачи вируса герпеса половым партнерам, детям;
- возвращение былого качества жизни и так далее.
Для того чтобы добиться позитивного эффекта от терапевтического курса, необходимо своевременно обратиться к врачу и строго следовать его назначениям и рекомендациям.
Так как данное заболевание вызвано вирусом, то и лечение проходит с применением противовирусных препаратов в форме таблеток, мазей и кремов.
К самым популярным антивирусным средствам при герпесе шейки матки относятся Ацикловир, Валацикловир, Валтрекс. Данные медикаменты способствуют улучшению симптоматики и общего состояния, сокращают длительность обострения.
Но, к сожалению, даже этим препаратам не под силу полностью вывести вирус из организма, так как он при инфицировании человека проникает в нервные клетки и встраивается в их генетический аппарат.
Важным недостатком Ацикловира и его аналогов является то, что они в силах воздействовать лишь на вирус, находящийся в активном состоянии.
Средняя длительность терапевтического курса с применением антивирусных средств составляет 5-10 суток. Дозировка назначается индивидуально в зависимости от интенсивности симптоматики и анатомических особенностей пациента.
Также во время лечения пациенту необходимо принимать иммуностимулирующие препараты. Человеческому организму, обладающему крепким иммунитетом, намного легче бороться с болезнетворными микроорганизмами и восстанавливаться после перенесенной болезни.
С особой осторожностью стоит подойти к лечению цервикального и генитального герпеса в период беременности.
Важно вовремя распознать заболевание и начать его лечение еще до того, как вирус герпеса окажет негативное влияние на течение беременности и на эмбрион. Во время вынашивания малыша нельзя заниматься самолечением, необходимо соблюдать рекомендации врача.
Перед применением любых медикаментозных средств необходимо тщательно ознакомиться с инструкцией препарата, с его противопоказаниями, возможными побочными эффектами. При возникновении дополнительных вопросов и сомнений следует обратиться к врачу за повторной консультацией.
Для скорейшего выздоровления и увеличения длительности ремиссии рекомендуется:
- принимать витаминные комплексы и общеукрепляющие препараты;
- вести здоровый образ жизни;
- отказаться от вредных привычек;
- уделять должное внимание интимной гигиене;
- проводить лечение под наблюдением лечащего врача.
Народные методы
В первую очередь при генитальном герпесе народная медицина рекомендует уделить особое внимание питанию:
- следует отказаться от кофейных и алкогольных напитков;
- ограничить употребление сладостей и мучных изделий;
- есть больше свежих фруктов и овощей.
К популярным народным методам лечения относится принятие ванночек на основе лечебных трав. Для их приготовления в большинстве случаев используется: ромашка, мелиса, шалфей, кора дуба.
Для начала приготовляется отвар на основе одного или нескольких вышеприведенных трав. Затем полученный отвар добавляется в теплую воду. Ванночки могут быть как сидячие, так и с полным погружением. Температура воды должна составлять 36-37 градусов, а длительность процедуры около четверти часа.
Для орального применения используют отвар на основе мелиссы, чабрецы, пустырника, листьев зверобоя, малины и плодов можжевельника. Данные травы перемешиваются между собой в одинаковом количестве.
Затем 2 щепотки, полученной смеси, заливаются одним стаканом кипятка и настаиваются в течение 60 минут. Полученную настойку нужно процедить и выпить в течение суток за 4 прима по 50 мл. Длительность курса лечения составляет 14 дней.
Эфирные масла также оказывают положительное влияние на течение заболевания. Их можно употреблять в форме компрессов, добавлять их в ванночки и прижигать язвочки на наружных половых органах.
Заниматься самолечением при генитальном герпесе крайне опасно, поэтому прежде чем применять методы нетрадиционной медицины, необходимо проконсультироваться с врачом. Для наилучшего терапевтического эффекта рекомендуется совмещать медикаментозное лечение и методы народной медицины.
Осложнения
Генитальный герпес является крайне опасным заболеванием, которое может повлечь за собой ряд нежелательных последствий:
- бесплодие;
- выкидыш у беременных;
- развитие патологических нарушений в формировании эмбриона;
- депрессия;
- отсутствие сексуального влечения;
- ухудшение общего состояния больного;
- снижение иммунитета;
- появление других заболеваний, вплоть до рака.
Профилактика
Для того чтобы избежать развития генитального герпеса, рекомендуется:
- Избегать сексуальных контактов с незнакомцами и с малознакомыми людьми. Пользоваться презервативом.
- Вести здоровый образ жизни: заниматься спортом, сбалансировано питаться, отказаться от пагубных привычек.
- Укреплять иммунитет: принимать витаминные комплексы, биологически активные добавки, вести активный образ жизни.
- Своевременно лечить заболевания передающиеся половым путем. При появлении первых признаков венерических заболеваний (например: зуд и жжение в половых органах, специфические выделения из влагалища, боль во время секса и так далее) следуют незамедлительно обратиться к врачу.
- Уделять должное внимание интимной гигиене, чаще менять нижнее белье, прокладки, тампоны.
- Следить за своим здоровьем: регулярно посещать гинеколога, избегать переохлаждения половых органов.
Источник


