Герпес и микоплазма как лечить
Генитальный герпес был описан уже в первой половине XVIII столетия. Считают, что в настоящее время им инфицированы около 20 млн жителей нашей страны всех возрастных групп. Главным возбудителем генитального герпеса считают ВПГ типа 2, но передача ВПГ-1 при оральном сексе способствует быстрому распространению этого типа.
Первые клинические проявления широко варьируют, но обычно включают повышение температуры тела, недомогание, головную боль и миалгию, после чего через несколько дней на половых органах развиваются болезненные везикулы или пустулы, которые затем изъязвляются. Возможно также появление зуда половых органов, дизурии, вагинальных или уретральных выделений и паховой лимфаденопатии.
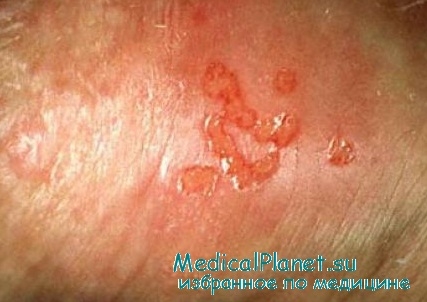
Цервицит, вызванный ВПГ, развивается у 90% женщин с первичной ВПГ-2-инфекцией и у 70% женщин с первичной ВПГ-1-инфекцией. При повторных инфекциях частота возникновения цервицита обычно снижается до 20% и ниже. ВПГ поражает плоский эпителий наружной части шейки матки, и при визуальном обследовании можно увидеть изъязвления. В редких случаях и ВПГ-1, и ВПГ-2 могут распространяться и вызывать ВЗОТ.
Несмотря на способность ВПГ вызывать широко диссеминированную инфекцию и ВЗОТ, пока нет сообщений о влиянии этой инфекции на репродуктивную функцию. При лечении используют ацикловир, валацикловир или фамцикловир.
Микоплазмоз: эпидемиология, клиника и диагностика
Микоплазма — общий термин, часто используемый для обозначения более чем 120 видов микроорганизмов, филогенетически стоящих между бактериями и вирусами. Из известных видов чаще других высевают из мочеполовых путей человека Mycoplasma hominis, Ureaplasma urealyticum и Mycoplasma genitalium.
Mycoplasma hominis была обнаружена у двух третей или более женщин, больных бактериальным вагинозом с патологическими вагинальными выделениями, по сравнению с 10% женщин с нормальными выделениями. Несмотря на тесную связь с бактериальным вагинозом, патологическая роль Mycoplasma hominis в развитии этого заболевания неясна.
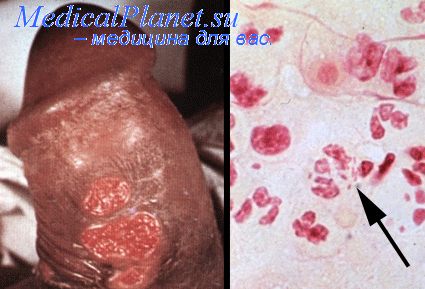
Mycoplasma hominis также была выделена из эндометрия и фаллопиевых труб приблизительно 10% женщин с сальпингитом, диагностированным при лапароскопии. Роль Mycoplasma hominis в качестве первичного возбудителя неясна, поскольку обычно она ассоциируется с другими патогенными бактериями, такими как гонококки или хламидии.
Неясна также роль Mycoplasma hominis и в трубном бесплодии. Есть серологические данные, свидетельствующие о том, что антитела к Mycoplasma hominis встречают в 3 раза чаще у бесплодных женщин, перенесших ВЗОТ, по сравнению с контрольной группой. Применение рентгенологической микроскопии дало возможность увидеть, как Mycoplasma genitalium прочно связывается с человеческим сперматозоидом и таким образом может переноситься им и вызывать заболевания верхних половых путей женщин.
Установлено, что уреаплазмы становятся причиной негонококковых уретритов у мужчин, а также могут вызвать острый уретрит у женщин. Уреаплазмы были выделены из маточных труб больных ВЗОТ, но обычно в ассоциации с другими известными возбудителями. Таким образом, их непосредственная роль в ВЗОТ также неясна.
Диагноз «микоплазмоз» ставят на основании выделения культуры. Можно использовать и серологический анализ, но при клиническом обследовании его регулярно не используют. Для лечения применяют доксициклин и азитромицин.
— Рекомендуем далее ознакомиться со статьей «Шанкроид и гепатит как половые инфекции. Эпидемиология, клиника и диагностика»
Оглавление темы «Инфекции половых органов приводящие к бесплодию»:
- Современное состояние проблемы сохранения фертильности (репродуктивной функции) у больных
- Инфекции как причина бесплодия. Актуальность проблемы
- Гонорея. Эпидемиология, клиника и причины бесплодия
- Хламидиоз. Эпидемиология, клиника и диагностика
- Сифилис. Эпидемиология, клиника и диагностика
- Трихомоноз. Эпидемиология, клиника и диагностика
- Вирус папилломы человека (ВПЧ). Эпидемиология, клиника и диагностика
- Генитальный герпес (ВПГ) и микоплазмоз. Эпидемиология, клиника и диагностика
- Шанкроид и гепатит как половые инфекции. Эпидемиология, клиника и диагностика
- Туберкулез как причина бесплодия. Эпидемиология, клиника и диагностика
Источник
22.09.2009, 00:04 | |||
| |||
Микоплазма и герпес — схема лечения? Доброе время суток. Уважаемые врачи очень нужен Ваш профессиональный совет. Ситуация: несколько лет назад у меня обнаружили уреаплазму. После лечения я обследовался несколько раз, анализы ничего не показывали. Недавно жена сдавала анализы на скрытые ИППП перед лечением эрозии и обнаружили генитальную микоплазму и герпес 1 типа. Жене назначили схему лечения: Вильпрафен 500мг — 3 раза в день, 10 дней;свечи Йодоксид по 1 св., 10 дней; бион 3 — 1 таблетка 1 раз в день через 2 часа после Вильпрафена, 1 месяц;свечи Генферон 250 тыс.МЕ — 2 раза в день(утро, вечер) , 10 дней. Вопросы: Спасибо. |
22.09.2009, 03:20 | ||||
| ||||
Из всего перечисленного жене более менее подходит вильпрафен,но это не препарат выбора при лечении микоплазмоза-доказана эффективность офлоксацина,левофлоксацина,максаквина на 10 дней,доксициклина. Остальное-бесполезно. И еще,жена каким методом обследовалась? Схемы лечения не отличаются. __________________ |
22.09.2009, 08:49 | |||
| |||
Большое спасибо за ответ Людимила Сергеевна. |
22.09.2009, 18:20 | ||||
| ||||
Герпес лечится при наличии симптомов(высыпания). При +анализе на микоплазмоз методом ПЦР лечение не проводится: __________________ |
Источник
Микоплазмоз и Уреаплазмоз – заболевания, преимущественно мочеполовой системы, вызываемые разными возбудителями, но имеющие сходную клиническую картину. У мужчин проявляются симптомами уретрита. У женщин вызывают симптомы парауретрита и вульвита, образование псевдоэрозии шейки матки. При отсутствии лечения воспаление быстро переходит в хроническую форму с периодическими обострениями. В воспалительный процесс могут вовлекаться внутренние половые органы, что постепенно приводит к развитию бесплодия. Возможно развитие микоплазменного цистита и пиелонефрита. Встречается микоплазменное поражение кожных покровов, внутренних органов и суставов.
Общие сведения
Уреаплазмоз и микоплазмоз – заболевания, возбудителями которых являются мельчайшие микроорганизмы семейства микоплазм — промежуточное звено между вирусами и бактериями (не имеют ДНК и клеточной оболочки). Паразитируют на мембранах других клеток, в частности на клетках эпителия слизистой мочеполового, дыхательного, кишечного трактов человека, могут прикрепляться к эритроцитам, сперматозоидам, макрофагам, фибробластам. Семейство Mycoplasmataceal включает: род Mycoplasma (~ 100 видов) и род Ureaplasma (2 вида). Большинство микоплазм не являются болезнетворными. В организме человека выделяют 14 сапрофитных (неболезнетворных) видов микоплазм, а инфекцию вызывают 4 вида — Ureaplasma urealyticum (уреаплазма), Mycoplasma hominis, Mycoplasma pneumoniae, Mycoplasma genitalium.
Уреаплазмы – особый род микоплазм, свое название получили из-за способности расщеплять мочевину. Могут приводить к воспалительному процессу в мочеполовой системе – уреаплазмозу. Не всегда наличие уреаплазм ведёт к развитию уреаплазмоза. Это происходит при определенных условиях, обычно совместно с другими болезнетворными микроорганизмами (гонококки, хламидии, трихомонады, гарднереллы, вирус герпеса) или при дисбактериозе (75-80% случаев). Это, так называемые, микст-инфекции — сообщества микроорганизмов, которые видоизменяют картину заболевания и помогают друг другу защититься от действия лекарственных средств.
Уреаплазмоз считают заболеванием, передающимся, главным образом, половым путем. Обычно уреаплазмоз протекает как хроническая инфекция. Активация бессимптомного течения уреаплазмоза возможна при ослаблении иммунитета (переохлаждение, стресс, операции, хронические болезни, беременность), когда создаются оптимальные условия для заселения урогенитального отдела уреаплазмами и их активного размножения. В свою очередь, уреаплазмы активно поглощая кислород, провоцируют усиленный рост анаэробных бактерий (гарднерелла, мобилинкус).
У мужчин риску развития уреаплазмоза подвержены мочевой пузырь, уретра, простата, яички; у женщин – влагалище, матка и придатки. При уреаплазмозе сперматозоиды могут утрачивать свою двигательную активность (ферменты уреаплазмы изменяют текучесть спермы, при контакте уреаплазмы и сперматозоида происходит растворение его мембраны).
Как воспалительный процесс, уреаплазмоз может служить причиной бесплодия, нарушения овуляции и сперматогенеза. Уреаплазмоз часто приводит к осложнениям, невынашиванию беременности, преждевременным родам. Возбудители уреаплазмоза могут провоцировать развитие острого воспаления в матке (эндометрита) после родов, хирургического прерывания беременности, кесарева сечения. Частота встречаемости уреаплазмоза у беременных женщин составляет 25-30%. Уреаплазмоз провоцирует воспаление суставов (ревматоидный артрит).
Уреаплазмоз диагностируется чаще всего у пациентов 14 – 29 лет. Обычно в этом возрасте наблюдается наибольшая сексуальная активность. Факторами риска развития уреаплазмоза являются раннее начало сексуальной жизни, беспорядочные половые контакты, перенесенные ранее венерические заболевания, гинекологические проблемы. Уреаплазмоз передаётся, в основном, половым путем или при тесном бытовом контакте (через бельё, средства личной гигиены). Внутриутробный путь заражения плода уреаплазмозом происходит через околоплодные воды больной матери или в родах. Инкубационный период уреаплазмоза при передаче инфекции – в среднем 2-3 недели.
Протекает уреаплазмоз в форме острой, хронической инфекции и носительства. Женщины чаще являются бессимптомными носителями уреаплазмоза, для некоторых уреаплазма является нормальной микрофлорой влагалища.
Уреаплазмоз и микоплазмоз
Симптомы уреаплазмоза
Проявления уреаплазмоза могут мало беспокоить больного, а часто не беспокоить совсем (при носительстве у женщин). Симптоматика уреаплазмоза сходна с проявлениями некоторых других урогенитальных инфекций.
У мужчин уреаплазмозом поражаются уретра и мочевой пузырь, яички с придатками, предстательная железа. При этом отмечаются следующие симптомы:
- жалобы на выделения из мочеиспускательного канала (обычно по утрам);
- болезненные ощущения при мочеиспускании (боль и жжение);
- некоторые проявления простатита;
- орхоэпидимит (воспаление яичка и его придатков).
Уреаплазмоз у мужчин наиболее часто проявляется негонококковым уретритом, склонным к длительному, вялотекущему течению (выделения из уретры могут самопроизвольно пропадать на некоторое время и снова появляться). Проявлениями уреаплазмоза у женщин служат:
- симптомы хронического кольпита, цервицита: наличие незначительных прозрачных или мутных выделений;
- частое мочеиспускание (иногда с болью, жжением);
- боль при половом акте;
- боли внизу живота — могут периодически усиливаться, уменьшаться, совсем исчезать.
В связи с часто бессимптомным течением, уреаплазмоз диагностируется поздно, способствуя развитию осложнений.
Предварительный диагноз уреаплазмоза нельзя поставить только на основании симптомов (они незначительны и мало беспокоят больного). Необходимым является проведение диагностических исследований.
Диагностика уреаплазмоза
Поставить диагноз исключительно по симптоматике и внешнему осмотру нельзя, так как не наблюдается клинической картины, специфической для данного заболевания – уреаплазмоза. В настоящее время под уреаплазмозом подразумевают воспалительный процесс урогенитальной системы, когда при обследовании выявлена уреаплазма уреалитикум и не обнаружен другой возбудитель.
Не смотря на то, что сегодня клиническая венерология обладает широким перечнем современных диагностических методов, диагностика уреаплазмоза остается затруднительной из-за сложности обнаружения уреаплазм в ассоциации присутствующих микроорганизмов. По результатам микроскопии можно только предположить наличие уреаплазм (число лейкоцитов в мазке может быть несколько повышено или в норме). Для выявления уреаплазм венерологи применяют различные диагностические методики:
- микробиологические;
- серологические;
- ПЦР-диагностика (наиболее информативна);
- метод генетических зондов;
- метод прямой иммунофлуоресценции (РИФ), иммуноферментный анализ (ИФА).
Обследование и лечение по поводу уреаплазмоза нужно пройти и половому партнеру, даже если у него нет никаких жалоб. Необходимость лечения при обнаружении уреаплазм может определить только врач.
Лечение уреаплазмоза
В процессе лечения уреаплазмоза очень важно восстановить нормальную микрофлору органов мочеполовой системы и ликвидировать микст-инфекцию (анаэробную флору и простейших). Особенность уреаплазм в том, что они нечувствительны к некоторым антибактериальным препаратам — пенициллинам, цефалоспоринам и т. д.
Большинство уреаплазм проявляют чувствительность к следующим антибиотикам:
- Тетрациклины: тетрациклин, доксициклин (при неосложненных формах уреаплазмоза – уретрит, цервицит, носительство при отсутствии симптомов).
- Макролиды: макропен, рокситромицин, кларитромицин, азитромицин, эритромицин обладают высокой эффективностью в отношении возбудителей уреаплазмоза.
- Линкозамиды: линкомицин, клиндамицин.
- Иммуномодуляторы (экстракт тимуса, лизоцим, левамизол, метилурацил). Применяют также пантокрин, экстракт элеутерококка, настойку аралии.
При лечении уреаплазмоза используют противопротозойные и противогрибковые препараты. Для восстановления нормальной микрофлоры необходим прием препаратов, содержащих бифидо — и лактобактерии. Важное значение имеет ведение беременности у больных уреаплазмозом женщин. Чтобы свести к минимуму риск заражения уреаплазмозом ребенка, обязательно проводят лечение женщины антибактериальными препаратами (после 22 недель).
Во время курса лечения уреаплазмоза обязательно соблюдение диеты, богатой молочнокислыми продуктами, витаминами, ограничение жирной, копченой, жареной пищи, острых приправ и кетчупов, запрет алкоголя. Во время лечения уреаплазмоза половая жизнь исключается. Очень полезно провести курс очищения кишечника сорбентами, затем курс витаминов группы В и С, прием гепатопротекторов (препаратов, улучшающих функции печени), желчегонных трав.
Лечение уреаплазмоза проводится только под контролем врача, всегда индивидуально и зависит от стадии процесса и пораженного органа. Курс длится примерно 2 недели. Уреаплазмоз считается излеченным, если в результатах лабораторных анализов после проведенного лечения (в течение 1-2 месяцев) уреаплазмы не обнаруживаются.
Лечение уреаплазмоза антибиотиками весьма эффективно, но нарушает баланс нормальной микрофлоры человека, поэтому можно рекомендовать противомикробный аппарат «Уро-Биофон», гомеопатические методы лечения уреаплазмоза.
Без лечения уреаплазмоз может возобновляться время от времени. Обострения могут быть связаны с простудой, стрессом, употреблением большого количества алкоголя и т. п. Хронический уреаплазмоз (как постоянно присутствующий воспалительный процесс) при отсутствии лечения может со временем вызывать стриктуру (патологическое сужение) уретры, провоцировать воспаление предстательной железы.
У женщин хронический уреаплазмоз без лечения при ослабленном иммунитете может вызвать воспаление, спайки в маточных трубах (угроза бесплодия, внематочной беременности). У беременных заражение уреаплазмозом может привести к патологии беременности, инфицированию плода. Прогноз при правильном и своевременном лечении уреаплазмоза – вполне благоприятный.
Источник


