Герпес и задержка мочи
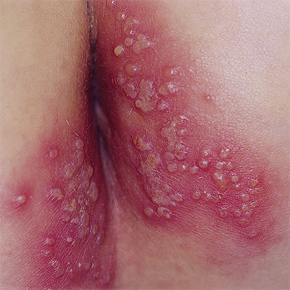
Варицелла-зостерный вирус (ВЗВ, вирус опоясывающего лишая-ветряной оспы) является редкой причиной распространенного состояния — острой задержки мочеиспускания (ОЗМ). В основе последнего лежит нарушение детрузорного рефлекса. Клинический диагноз определяется патогномоничной односторонней везикулярной сыпью на коже с дерматомным распределением. Опубликованные случаи ВЗВ-ассоциированного ОЗМ сообщают о герпетиформных высыпаниях только на крестце.
45-летняя женщина обратилась к врачу-урологу после безуспешного клинического обследования в поликлинике. Ее жалобами было чувство дискомфорта в надлобковой области, двусторонние парестезии в нижней конечности и снижение чувствительности в промежности в течение последних 4 дней. На пятый день она была катетеризована (остаточный объем мочи 1500 мл). Женщина не испражнялась в течение семи дней вплоть до госпитализации в урологическое отделение. Дальнейшее обследование обнаружило везикулярную сыпь на задней поверхности грудной клетки, согласующуюся с активной ВЗВ инфекцией. В прошлом женщина уже перенесла 3 эпизода активной ВЗВ инфекции.
Пациентка получала лечение внутривенным ацикловиром и слабительными средствами. На 9 день, после удаления катетера она успешно мочилась и была выписана домой с рекомендациями продолжать лечение таблетированным ацикловиром в течение трех дней. Дальнейших жалоб женщина не предъявляла..
Важно, что результаты дополнительных обследований были отрицательными.
- Микроскопия и культурование мочи были негативными.
- Магнитно-резонансная томография пояснично-крестцового отдела и ультразвуковое сканирование брюшной полости не показали патологии.
- Поясничная пункция также не продемонстрировала отклонений от нормальных значений.
- Полимеразная цепная реакция (ПЦР) была отрицательна для вируса цитомегалии, вируса Эпштейн-Барр, вируса простого герпеса и ВЗВ.
- Обычные анализы крови были в пределах нормы.
На текущий момент, менее 150 случаев ВЗВ-ассоциированной острой задержки мочи зафиксировано во всем мире. Ни в одном из них не наблюдались грудопоясничные везикулы. Типичными были высыпания только в области крестца.
Первичная инфекция имеет латентный период, когда ВЗВ колонизирует ганглии задних корешков. Кожная реактивация проявляется как эритематозное везикулярное макропапулезное высыпание, которое наблюдается на одной стороне, по меньшей мере, в одном дерматоме. Сенсорные изменения, такие как аллодиния (нарушенное восприятие, когда любое неболевое раздражение воспринимается как болевое), часто следуют за ее разрешением (постгерпетическая невралгия).
Редко у иммунокомпетентных пациентов, и часто у пациентов с ослабленным иммунитетом, ВЗВ может распространиться на головной или спинной мозг. На фоне ослабленного иммунитета, возникающий миелит или энцефалит протекает более длительно и упорно.
Известны три синдрома ВЗВ-ассоциированной дисфункции мочевого пузыря: задержка мочи (представленная здесь), цистит и миелит. Все три вызываются миелитом 2 и 3 крестцовых корешков. Как и в этом случае, задержка обычно сопровождается запором вследствие дисфункции анального сфинктера.
Нужно отметить, что положительная ПЦР цереброспинальной жидкости требуется для диагноза ВЗВ только в отсутствии высыпания (Zoster sine herpete). Пациенты с ВЗВ инфекцией, имеющие кожные высыпания и сопутствующие радикулярные боли, имеют положительную ПЦР цереброспинальной жидкости только в половине случаев. Кроме того, ПЦР положительна в более половины образцах при условии, что они собираются в течение 7 дней после клинического начала, по сравнению с 25%, когда образцы собираются после семи дней.
Важно подчеркнуть, что клинический диагноз может основываться на полной истории ВЗВ, герпетиформных высыпаниях, не ограниченных пояснично-крестцовой областью, и без положительного результата ПЦР.
Читайте также на нашем сайте про лишний вес, краснуху, кариес (пломбы и вкладки).
Источник

Одними из наиболее тяжёлых осложнений, связанных с реактивацией вируса ветряной оспы, являются неврологические осложнения. Механизм их развития до конца не изучен, однако большинство учёных склоняется к постинфекционной иммуно-опосредованной теории повреждения миелиновых оболочек за счёт перекрёстного реагирования антител против белковой оболочки вируса ПГ с основным белком миелина (MBP). Помимо этого, VZV опосредованно (через ВНС) может спровоцировать нарушение функций внутренних органов (мочевой пузырь или кишечник). Jeremy A. Grekin et al описали случай, в котором первым симптомом опоясывающего герпеса с поражением крестцовых дерматомов стала острая задержка мочи.
Мужчина 27-и лет обратился в отделение неотложной помощи с жалобами на продолжающееся в течение 3 суток затруднение в мочеиспускании. Других симптомов не отмечалось, исследования мочи и крови не проводились, однако врачи предположили, что это инфекция мочевыводящих путей, и назначили антибактериальную терапию (ципрофлоксацин). После приёма антибиотика у пациента развилась острая аллергическая реакция (диффузная крапивница) и он обратился за медицинской помощью повторно. После использования дифенгидрамина и преднизолона проявления крапивницы уменьшились, и пациент смог помочиться.
Дальнейшие позывы к мочеиспусканию отсутствовали, однако ультразвуковое исследование (УЗИ) органов малого таза выявило переполненный мочевой пузырь. При катетеризации мочевого пузыря было получено ~780 мл мочи. УЗИ почек, осмотр простаты и половых органов не позволили выявить какой-либо патологии. В анализах мочи и крови не было признаков, указывающих на наличие инфекции или на нарушения функции почек. Пациент указал на эритематозные высыпания на коже верхней части левой ягодицы, ~2 см в диаметре. По его словам, сыпь появилась с утра. Однако врачи при проведении первичного осмотра не придали значения данной сыпи, интерпретировав её как побочную реакцию на антибиотик. Пациент находился под наблюдением в течение трёх часов и был выписан после самостоятельного, почти полного, опорожнения мочевого пузыря, подтверждённого УЗИ.
Через два дня мужчина обратился к дерматологу из-за распространения сыпи на ягодице (рис. 1А) и периодических приступов жгучей боли в этой области. К этому времени вокруг первичного очага появились везикулезные высыпания, ограниченные верхней половиной левой ягодицы. Такие же высыпания были обнаружены в промежности слева (рис. 1В) и на задней поверхности мошонки (рис. 1С). Мочеиспускание оставалось затруднённым. Пациент указал на перенесённую в детстве ветряную оспу, и врачи предположили диагноз опоясывающего герпеса. Была назначена противовирусная терапия (пероральный валацикловир по 1000 мг 3 раза в сутки, в течение 7 дней) и тамсулозин (0,4 мг в сутки) для коррекции дизурии.
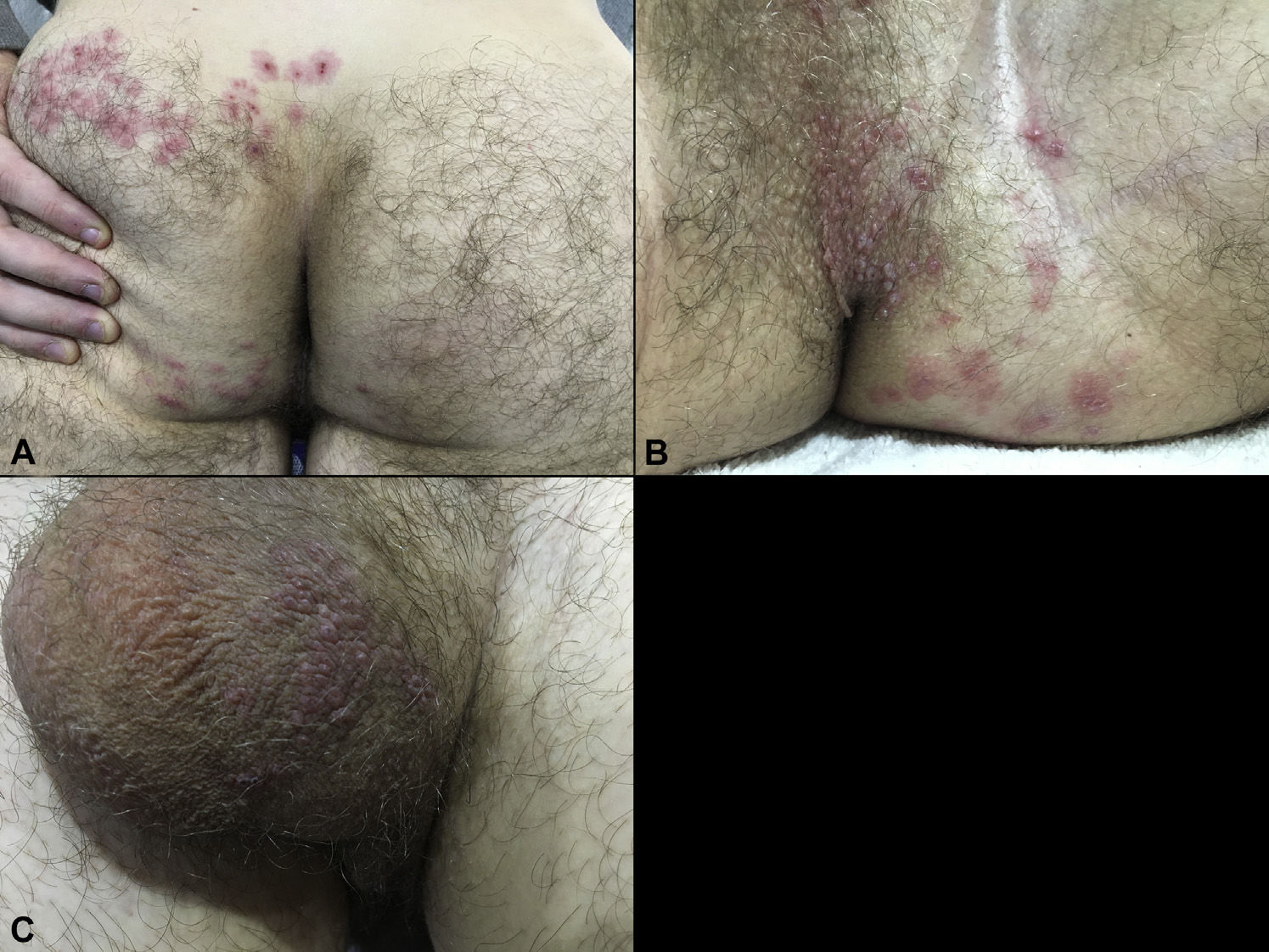
На следующий день после начала терапии пациент отметил восстановление мочеиспускания. Высыпания на коже полностью исчезли в течение 3 недель без развития характерных осложнений. Серологические исследования через 3 месяца после выздоровления выявили повышение уровня IgG к вирусу ветряной оспы, при этом не отмечалось повышения уровня IgG к вирусам простого герпеса 1 и 2 типов. При дальнейшем наблюдении подобных эпизодов у пациента не отмечалось.
Поражение крестцовых дерматомов наблюдается у 4–8% больных опоясывающим герпесом. Частота нарушений мочеиспускания в таких случаях не установлена, хотя в одном из ретроспективных исследований >28 % пациентов с опоясывающим герпесом крестцовой области имели те или иные признаки поражения висцеральных нервов, однако сразу оговоримся, что данное исследование довольно старое. Общие пути крестцовых нервов с парасимпатическими и висцеральными афферентными волокнами, контролирующими мочеиспускание, могут объяснить затруднение и отсутствие позывов при переполненном мочевом пузыре. Наблюдение особенно интересно тем, что жалобы на нарушения мочеиспускания появились за несколько дней до появления сыпи. В большинстве подобных случаев везикулезная сыпь появлялась до жалоб на затруднение отхождения мочи или одновременно с ними. Кроме этого, данный пациент при сборе анамнеза не предъявлял вышеописанных жалоб, тогда как похожие жалобы обычно отмечались у пожилых пациентов. В литературе описан только один случай развития нарушений мочеиспускания на фоне опоясывающего герпеса у молодого человека, но тот страдал острым интеркуррентным заболеванием – лихорадкой цуцугамуши с осложненным течением.
В вышеописанном случае диагноз стал очевидным только после появления характерных для VZV высыпаний в пределах дерматомов S2–S4 с вовлечением в процесс мошонки, что характерно для опоясывающего герпеса с поражением nervus pudendus. Поэтому авторы призывают помнить, что одной из возможных причин острой задержки мочи при недостатке чётких клинических признаков, указывающих на ту или иную нозологию, может быть опоясывающий герпес, даже при отсутствии характерных для него высыпаний.
Источник
Grekin J. A., Mehregan D. A. Sacral zoster with a primary complaint of difficulty voiding //JAAD case reports. – 2017. – Т. 3. – №. 6. – С. 509-511.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
 Герпетическое поражение анальной области
Герпетическое поражение анальной области
Спектр клинических проявлений герпетической инфекции (ГИ) весьма разнообразен. Он зависит от локализации патологического процесса и его распространенности, состояния иммунной системы больного и антигенного типа вируса. Заражение герпесом не всегда вызывает клинически выраженное заболевание, часто имеют место носительство и скрытое течение процесса.
Герпесвирусы не только способны вызывать разнообразные клинические проявления заболевания, но и провоцируют развитие частых рецидивов, а также становятся причиной осложнений. Доказано, что вирусы герпеса вызывают разнообразных нарушений в функционировании иммунной системы (иммунодефицит), которые необходимо учитывать при лечении.
Оба серотипа вируса простого герпеса (ВПГ-1 и ВПГ-2 (рус.), HSV-I и HSV-II (англ.)) могут инфицировать половые органы человека. Чаще всего герпес половых органов вызывается ВПГ-2, реже – ВПГ-1.
Первичный герпес половых органов
Первичный герпес половых органов – это первый эпизод заболевания у больного, у которого на момент проявления заболевания нет антител к ВПГ типов 1 и 2. В 20–40% случаев первичный герпес половых органов обусловлен ВПГ-1.
Первичное инфицирование может протекать бессимптомно или сопровождаться характерными признаками в местах проникновения вируса — болезненными высыпаниями на половых органах или в перианальной области, которые затем изъязвляются и сопровождаются сильной болью.
Симптомная форма первичной ГИ
При симптомной форме заболевания первичный герпес половых органов протекает длительно (5–7 недель). В течение первой недели происходит нарастание симптоматики, затем 2-3 недели стабилизация и обратное развитие, и 2-3 недели бессимптомное слущивание (отшелушивание) участков эпителия, пораженных вирусом. Продолжительность секреции вируса при первичной инфекции может составлять до 1 месяца.
Инкубационный период обычно от 2 до 10 суток, иногда до 3 недель. Симптомы развития заболевания появляются через 3–7 дней после попадания вируса на слизистые оболочки (преимущественно половым путем): первоначально появляется локальная эритема (сильное покраснение кожи), вслед за ней – герпетические пузырьки-везикулы.
Пузырьки лопаются, образуются небольшие изъязвления, заживающие в течение несколько дней без формирования рубца. Заболевание преимущественно ограничивается входными воротами вируса и нервной тканью, иннервирующей место инокуляции.
Первичное заражение может сопровождаться увеличением лимфоузлов (лимфаденопатией), зудом и жжением при мочеиспускания (дизурией), гиперемией. При первом эпизоде заражения возможно появление общих симптомов интоксикации (среди которых повышение температуры тела, головная боль, тошнота, недомогание, миалгия, нарушения сна).
У мужчин часто встречается уретрит, сопровождающийся болью при мочеиспускании. У женщин возможен эрозивный цервицит. Возможны выделения из мочеиспускательного канала или влагалища. Нередко встречаются неврологические симптомы, обусловленные поражением крестцовых нервов (задержка мочи, запоры, парестезии). Кроме того возможны лихорадка, недомогание, головная боль, светобоязнь и ригидность затылочных мышц.
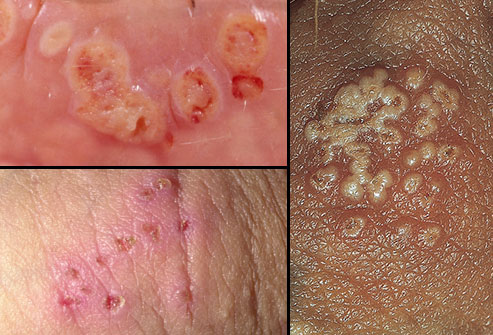
Непервичный герпес половых органов
Первый эпизод непервичного герпеса половых органов – это первый эпизод заболевания у больного, у которого на момент заболевания есть антитела к ВПГ другого типа. В большинстве случаев первый эпизод непервичного герпеса половых органов обусловлен ВПГ-2 при наличии антител к ВПГ- 1.
Первый эпизод непервичного герпеса половых органов характеризуется менее обильными высыпаниями по сравнению с первичным герпесом половых органов. В отсутствие лечения высыпания разрешаются в течение 10–14 суток. Общие симптомы при этом бывают редко. Паховый лимфаденит (воспаление паховых лимфоузлов) наблюдают редко. Выделения из мочеиспускательного канала, боль при мочеиспускании и неврологические симптомы также встречаются редко.
Рецидивирующая герпесвирусная инфекция
Герпесвирусная инфекция (ГИ) не может быть излечена полностью. Особенностью ВПГ является способность к латентному сохранению в организме после первичного инфицирования с последующей активацией и появлением клинических проявлений заболевания.
Рецидив герпеса половых органов – это второй и последующие эпизоды заболевания, обусловленные реактивацией ВПГ одного и того же типа. В большинстве случаев рецидив герпеса половых органов обусловлен ВПГ типа 2. У 90% инфицированных ВПГ-2, у которых первичный герпес или первый эпизод непервичиого герпеса проявлялся клинически, возникают рецидивы, которые также проявляются клинически.
Развитие и течение заболевания определяются состоянием иммунной системы больного. Состояние иммунодефицита увеличивает частоту рецидивов и тяжесть их протекания.
Реактивация герпетических вирусов из латентного состояния, происходящая после первичного инфицирования, проявляется при диссеминированной (генерализованной) и локализованной формах. Адекватный иммунологический ответ при этом может ограничивать инфекцию местом реактивации, а генерализованное заболевание с угрозой для жизни активно развивается на фоне иммунодефицитных состояний, особенно часто – у ВИЧ-инфицированных пациентов, реципиентов трансплантированных органов или у больных, получающих инвазивную противораковую терапию.
Рецидив герпеса половых органов характеризуется немногочисленными высыпаниями, обычно односторонними. Рецидивы, как правило, возникают на одном и том же месте. У многих больных за 1–2 суток до появления высыпаний отмечаются чувство пощипывания или жжения, покалывание, зуд, небольшие боли или чувство растяжения.
Эволюция элементов сыпи (узелок с покраснением – пузырек – гнойничок – язва – корочка) занимает 7–10 суток. Возможны атипичные язвенные высыпания. Паховый лимфаденит и неврологические симптомы бывают редко.
Бессимптомная герпесвирусная инфекция
Достаточно часто герпес половых органов (включая первичный, первый эпизод непервичного, рецидив) протекают бессимптомно, без пузырьков-везикул на коже и слизистых. При этом возможно истинное бессимптомное течение и течение с невыявленными или неправильно расцененными симптомами. У многих лиц с бессимптомным течением заболевания можно выявить минимальные или неспецифические симптомы, на которые больной не обращает внимания.
Бессимптомная инфекция встречается как у лиц, у которых никогда не было герпеса половых органов, так и у лиц, у которых уже был герпес половых органов.
Факторы бессимптомного течения урогенитального герпеса:
- Инфекция, вызванная ВПГ-1,
- Инфекция, вызванная ВПГ-2 у лиц, инфицированных ВПГ-1,
- Нетипичная локализация (шейка матки),
- Половые особенности (у женщин чаще бессимптомные инфекции),
- Расовые отличия (у представителей негроидной расы герпес протекает легче),
- Наследственные факторы — определенные группы HLA (системы белков-антигенов).
Атипичный герпес половых органов
Выделяют атипичный герпес: в 20% всех случаев генитального герпеса специфические проявления герпетической инфекции скрыты симптоматикой сопутствующих местных инфекционных заболеваний (чаще всего кандидоза).
Атипичные формы генитального герпеса могут сопровождаться следующими симптомами:
− гиперемия и отечность области поражения при отсутствии патологических высыпаний;
− рецидивирующие трещины слизистой оболочки наружных половых органов, которые самостоятельно эпителизируются в течение 4 — 5 дней;
− геморрагическая форма: единичные или множественные везикулезные элементы (пузырьки) с геморрагическим содержимым;
− абортивная форма: очаг поражения в виде зудящего пятна или папулы при отсутствии везикулезных элементов;
− субклиническая форма: кратковременное появление на слизистой оболочке наружных половых органов поверхностных трещинок, сопровождающихся незначительным зудом.
- Простой герпес. Описание заболевания.
- Типы и формы простого герпеса. Классификация герпетической инфекции.
- Генитальный герпес
- Клинические формы генитального герпеса. Классификация по клинической форме.
- Пути заражения генитальным герпесом
- Осложнения генитального герпеса
- Генитальный герпес у мужчин
- Генитальный герпес у женщин
- Генитальный герпес во время беременности. Герпетическая инфекция новорожденных.
- Лечение генитального герпеса
- Диагностика генитального герпеса
Источник
Описание
Задержка мочеиспускания (ишурия) – это полная или частичная (прерывистое мочеиспускание) невозможность опорожнить мочевой пузырь, вызванная различными факторами.
Задержка мочеиспускания в настоящее время является достаточно распространенным состоянием. Считается, что молодые женщины и мужчины страдают данным недугом приблизительно одинаково, однако по мере увеличения возрастной категории ишурия значительно чаще встречается среди мужского населения. Такая закономерность связана с распространенной патологией предстательной железы среди мужчин пожилого возраста. Стоит отметить, что в 85% случаев причиной задержки мочеиспускания среди мужчин пожилого возраста являются заболевания предстательной железы.
При задержке мочеиспускания происходит накопление вырабатываемой почками мочи в полости мочевого пузыря, что приводит к постепенному расширению его стенок, в результате чего появляются позывы к мочеиспусканию.
Выделяют две формы задержки мочеиспускания:
- Острая (развивается за несколько часов). Человек испытывает сильные позывы к мочеиспусканию, но самостоятельно помочиться не может. Это сопровождается болевыми ощущениями и беспокойством;
- При хронической форме человек мочится самостоятельно, но полного опорожнения мочевого пузыря не происходит. В этом случае, как правило, острых позывов к мочеиспусканию нет.
Причины развития задержки мочеиспускания разнообразны. Зачастую данное состояние возникает при механическом препятствии оттоку мочи из мочевого пузыря. В роли механического препятствия могут выступать следующие заболевания:
- мочекаменная болезнь;
- рак или доброкачественная опухоль предстательной железы;
- сужение просвета мочеиспускательного канала, которое называется стриктурой;
- опухоль уретры;
- острый простатит, при котором наблюдается увеличение объема предстательной железы, что, в свою очередь, препятствует нормальному оттоку мочи из мочевого пузыря;
- новообразования прямой кишки;
- фимоз – сужение крайне плоти.
Кроме того, не редким случаем является выявление задержки мочеиспускания при различных заболеваниях нервной системы, например, при опухоли головного или спинного мозга, травме спинного мозга, рассеянном склерозе. Также развитие ишурии возможно при испуге, длительном пребывании в лежачем положении, в состоянии алкогольного опьянения, в результате сильного психоэмоционального стресса или длительного применения некоторых лекарственных средств (снотворные препараты, блокаторы холинорецепторов, наркотические анальгетики).
Задержка мочеиспускания крайне редко возникает изолированно, в большинстве случаев она является проявлением какого-либо заболевания. Именно поэтому необходимо тщательно следить за своим здоровьем и своевременно лечить заболевания, которые могут привести к развитию задержки мочеиспускания. Прогноз, как правило, благоприятный, при устранении причины, вызвавшей развитие ишурии, рецидивы встречаются крайне редко.
Симптомы
Фото: s3-ap-southeast-1.amazonaws.com
В первую очередь человек обращает внимание на отсутствие мочеиспускания. В редких случаях, когда острая задержка мочеиспускания начинается резко, наблюдается прерывание струи в процессе мочеиспускания, при этом дальнейший отток мочи становится невозможным.
Так как происходит растяжение стенок мочевого пузыря, что приводит к раздражению рецепторов, наблюдается боль внизу живота. Изначально боль имеет тянущий характер, однако по мере прогрессирования процесса боль усиливается и становится мучительной. Кроме того, в клинической картине ишурии присутствуют частые позывы к мочеиспусканию, боль в паховых областях. Если имеется частичная ишурия, сохраняется возможность к незначительному мочеиспусканию. В таком случае этого можно достичь при надавливании на надлобковую область, а также при сильном напряжении мышц брюшной стенки. При этом образуется слабая тонкая струя мочи. На фоне острой задержки мочеиспускания, которая сопровождается выраженным болевым синдромом, появляются изменения в поведении человека. Он возбужден, мечется по комнате, не находит удобного положения.
Хроническая задержка мочеиспускания зачастую развивается постепенно. Человек сохраняет способность к самостоятельному мочеиспусканию, при этом обращает внимание на уменьшение количества выделяемой мочи, что возникает вследствие остатка в мочевом пузыре большого количества мочи. Как правило, отсутствуют сильные позывы к мочеиспусканию, однако присутствует ощущение неполного опорожнения мочевого пузыря.
Важно уметь различать ишурию с анурией, которая возникает вследствие нарушения работы почек, в результате чего моча не вырабатывается почками и не поступает в мочевой пузырь. При этом позывы к мочеиспусканию могут отсутствовать или быть не столь выраженными, как при задержке мочеиспускания. Также отмечает отсутствие боли внизу живота. Как правило, анурия является проявлением острой или хронической почечной недостаточности, поэтому в клинической картине будут присутствовать симптомы заболевания, явившегося причиной развития недостаточности.
Диагностика
Фото: vsevolojsk.urologia.spb.ru
Диагностика задержки мочеиспускания основывается на сборе жалоб пациента и анамнеза заболевания. Важно уточнить, когда пациент последний раз ходил в туалет по малому, когда появились характерные боли внизу живота. Далее врач приступает к осмотру пациента. Во время пальпации отмечается увеличенный мочевой пузырь. При отсутствии мочеиспускания, которое возникает из-за прекращения поступления мочи в мочевой пузырь, пальпация мочевого пузыря становится невозможной, так как полость мочевого пузыря в таком случае не наполнена.
После осмотра врач назначает общие лабораторные анализы (общий анализ крови, общий анализ мочи, биохимический анализ крови), необходимые для оценки состояния организма. Так, например, при наличии в организме воспалительного процесса в общем анализе крови происходит увеличение количества лейкоцитов и увеличение скорости оседания эритроцитов. Общий анализ мочи также позволяет выявить признаки патологического процесса в почках и мочевыводящих путей. Об этом будет свидетельствовать обнаружение в моче лейкоцитов, эритроцитов, бактерий, белка и т.д.. В биохимическом анализе крови особое внимание уделяется увеличению конечных продуктов обмена белка, а именно креатинину, мочевине и мочевой кислоте. Обнаружение увеличения С-реактивного белка указывает на наличие в организме воспалительного процесса.
Из инструментальных методов диагностики особое значение имеет УЗИ почек и мочевого пузыря. Данное исследование позволяет оценить структуру почек, а также объем и содержимое мочевого пузыря. Также в диагностике задержки мочеиспускания имеет значение УЗИ предстательной железы, так как ее увеличение зачастую приводит к возникновению некоторых проблем с мочеиспусканием. Благодаря ультразвуковому исследованию удается оценить структуру предстательной железы, а также ее объем и форму.
Также производится цистоскопия – эндоскопический метод диагностики, позволяющий визуализировать внутреннюю поверхность мочевого пузыря. Данное исследование осуществляется с помощью жесткого или гибкого цистоскопа, который вводится в полость мочевого пузыря через уретру. Так как исследование сопровождается некоторым дискомфортом, целесообразно предварительно применить обезболивание. Кроме того, для облегчения введения цистоскопа используются специальные гели, увлажняющие уретру. В свою очередь, цистоскоп смазывается глицерином, прозрачность которого не нарушает среду оптического наблюдения. При необходимости выполняется биопсия, которая осуществляется с помощью дополнительного инструмента.
Помимо этого, в некоторых случаях назначается ретроградная цистография, которая осуществляется с помощью введения в мочевой пузырь по уретральному катетеру 200 – 300 мл урографического контрастирующего препарата, после чего выполняются рентгенограммы в прямой и косых проекциях. Также существует метод, при котором вводится не только контрастирующее вещество, но также воздух или кислород. Такая комбинация позволяет лучше визуализировать патологические изменения.
Лечение
Фото: zdozh.ru
Ликвидация причины развития задержки мочи приводит к устранению патологического состояния, в результате чего наблюдается исчезновение беспокоящих симптомов. Острая задержка мочеиспускания требует немедленной помощи, которая заключается в восстановлении уродинамики. Наиболее простым и доступным методом восстановления уродинамики является катетеризация мочевого пузыря. Данная манипуляцию способствует оттоку мочи из мочевого пузыря. Во время катетеризации следует соблюдать следующие правила:
- для предотвращения развития восходящей инфекции мочевого пузыря следует предварительно обработать антисептиком кожу и видимые слизистые оболочки в районе уретры;
- чтобы избежать повреждение слизистой оболочки мочевого пузыря, необходимо проводить манипуляцию осторожно и без резких движений.
Существуют следующие противопоказания к проведению катетеризации мочевого пузыря:
- разрыв уретры;
- острые инфекционно-воспалительные заболевания мочевыделительной системы;
- уретральная фистула;
- приапизм (непроизвольная болезненная эрекция, не связанная с сексуальным возбуждением, продолжительность которой составляет 4 часа и более).
Если катетеризация мочевого пузыря невозможна, например, при выраженных стриктурах, «вколоченном» конкременте, опухолях уретры и предстательной железы, на помощь прибегают к цистостомии. Это хирургический способ решения проблемы, заключающийся в формировании наружного свища мочевого пузыря. Данная операция позволяет обеспечить отток мочи из мочевого пузыря, минуя мочеиспускательный канал. После установления цистостомического дренажа в раннем послеоперационном периоде настоятельно рекомендуется осуществлять тренировку мочевого пузыря, необходимую для сохранения функционирующего объема органа. Тренировка заключается в периодическом пережатии дренажа с последующим освобождением дренажа от зажима и опорожнением мочевого пузыря. Снятие зажима с дренажа осуществляется при возникновении позыва к мочеиспусканию или не позднее, через 2 часа после пережатия дренажа. Данная тренировка должна осуществлять 2 раза в день. Несоблюдение данной рекомендации приводит к потере резервуарной функции мочевого пузыря.
При развитии ишурии на фоне психоэмоционального стресса назначаются седативные средства. В некоторых случаях стрессовая задержка мочеиспускания устраняется после воздействия звука текущей воды, обмывания половых органов.
Лекарства
Фото: medicinaytusalud.com
Седативные средства назначаются при возникновении задержки мочеиспускания вследствие воздействия на организм психоэмоционального стресса. Как правило, после устранения задержки мочеиспускания седативные препараты используются для создания благоприятно психоэмоционального фона. Длительность курса варьирует в пределах 1 — 2 месяцев. Данная группа включает в себя препараты брома и препараты растительного происхождения. Седативный эффект препаратов заключается в снижении реакции организма на различные внешние раздражители. В настоящее время назначение седативных препаратов широко практикуется в разных областях медицины. Основными показаниями к их назначению являются:
- нарушения сна;
- нервная возбудимость;
- раздражительность;
- неврозы;
- неврозоподобные состояния.
По сравнению с другими средствами, например, транквилизаторами, седативные препараты, в особенности растительного происхождения, обладают слабым успокаивающим эффектом, вместе с тем они хорошо переносятся и практически никогда не вызывают развитие побочных эффектов.
В некоторых случаях используются спазмолитические средства для снижения тонуса гладкой мускулатуры. Выделяют следующие подгруппы спазмолитических средств:
- миотропные спазмолитики (дротаверин, папаверин), действие которых заключается в воздействии на клетки гладкой мускулатуры;
- нейротропные спазмолитики (атропин, платифиллин). Их действие основано на препятствии передачи нервного импульса к гладкой мускулатуре внутренних органов.
При задержке мочеиспускания не рекомендуется самостоятельно назначать какие-либо лекарственные средства. Необходимо незамедлительно обратиться к врачу, который, в свою очередь, определиться с надобностью тех или иных препаратов.
Народные средства
Фото: prymat.pl
Задержка мочеиспускания является неотложным состоянием, требующим немедленной помощи специалиста. При отсутствии своевременного оказания медицинской помощи острая задержка может привести к развитию гидронефроза или острой почечной недостаточности. В свою очередь, хроническая задержка мочеиспускания значительно повышает риск развития инфекции мочевыделительной системы, а также создает благоприятные условия для образования конкрементов (камней) в полости мочевого пузыря. Именно поэтому важно понимать, что при появлении симптомов, указывающих на задержку мочеиспускания, необходимо сразу же обратиться за помощью в лечебное учреждение, так как отсутствие специализированного лечения приводит к развитию осложнений. Также настоятельно рекомендуется не использовать средства народной медицины, так как ишурия требует внимания специалиста, имеющего медицинское образование.
Для профилактики развития задержки мочеиспускания следует своевременно выявлять и правильно лечить патологические процессы, которые приводят к рассматриваемому состоянию.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Ваши отзывы и комментарии о лечении
Источник


