Гиалуроновая кислота можно ли при дерматите
Как отличить просто сухую кожу от атопичной, и какие средства помогут справиться с сухостью и зудом?
Скажем спасибо минусовой температуре на улице и сухому воздуху в помещениях: зима — время обострения атопического дерматита. Хотя все это — не причина, а следствие. Причина атопии — нарушение в ДНК.
Вместе с экспертами четырех дерматологических брендов мы решили разобраться в этой проблеме. На наши вопросы отвечали:
- Татьяна Щанкина, врач-дерматолог, валеолог, тренинг-менеджер дерматологических лабораторий Uriage
- Елена Пастернак, врач-дерматолог, косметолог, трихолог, практикующий специалист в области эстетической и антивозрастной медицины, руководитель медицинского департамента официального представительства Sesderma в России
- Александр Прокофьев, практикующий врач-дерматовенеролог, медицинский эксперт марки La Roche-Posay
- Паскаль Пьедимонте, международный тренер марки Bioderma
Что такое атопический дерматит?
Атопический дерматит — одно из самых распространенных заболеваний кожи. Понятие «атопия» американские ученые ввели в 1923 году, а термин «атопический дерматит» начал использоваться с 1933 года.
Это заболевание хроническое (то есть останется с вами на всю жизнь, вопрос лишь в том, насколько длинными будут ремиссии), незаразное, воспалительное. «Главным симптомом атопического дерматита является зуд, — рассказывает дерматолог Uriage Татьяна Щанкина. — Это заболевание аллергического характера, которое обусловлено генетически».
«Если сомневаетесь, больны ли вы атопическим дерматитом, или у вас просто сухая кожа, вспомните о членах своей семьи, — советует международный тренер Bioderma Паскаль Пьедимонте. — Страдал ли кто-то из родителей или братьев-сестер от той же проблемы? Были ли у них аллергический ринит? Астма? Сухость и зуд кожи, аллергический насморк и астма — три проявления одного и того же заболевания».
«Наличие у родителей или ближайших родственников атопической гиперчувствительности (ринит, дерматит, астма) определяет вероятность возникновения АД у ребенка в 50% случаев, — согласна дерматолог Sesderma Елена Пастернак. — Если атопия есть у обоих родителей, шансы, что она возникнет у ребенка, — около 80%».
Нейродермит, диатез — это отдельные диагнозы?
«Нейродермит, экссудативный диатез – синонимы атопического дерматита, — поясняет дерматолог, эксперт La Roche-Posay Александр Прокофьев. — Диатезом часто называют младенческие мокнущие высыпания на щечках, а нейродермитом — сухие инфильтративные высыпания у взрослых. Однако эти термины устаревают. В настоящее время принято говорить «атопический дерматит».
Когда впервые проявляется атопический дерматит? Может ли он возникнуть во взрослом возрасте?
Атопический дерматит встречается у людей обоего пола, разных возрастов, проживающих в любых странах. В мегаполисах заболеваемость выше, чем в сельской местности. Женщины болеют чаще — до 65%.
Выделяют три формы клинического течения АД: младенческая (до двух лет), детская и подростково-взрослая. По статистике, большинство первых проявлений приходится на возраст до 5 лет (90% всех случаев заболевания), и у 60% этих детей — уже в грудном возрасте.
«Редко, но бывает, что диагноз ставят и во взрослом возрасте, — рассказывает Паскаль Пьедимонте. — Правда, это также может означать, что просто вы не были правильно диагностированы в детстве». «В 25-40 лет атопический дерматит проявляется всего в 4% случаев, — говорит Александр Прокофьев. — Но и такое возможно».
Впрочем, у большинства больных к 30 годам наблюдается неполная ремиссия (сохраняются сухость кожи, повышенная чувствительность к раздражителям, возможны умеренные сезонные обострения). А после 40 лет может произойти излечение.
В чем причина возникновения атопического дерматита?
Прежде всего — гиперреактивность организма в ответ на взаимодействие с различными веществами. По сути, это аллергия, и ее «активация» заложена в ДНК.
Аллергия может возникнуть на пищевые продукты, бытовые факторы (домашняя пыль, перо подушек и т.д.), эпидермальные факторы — шерсть и перхоть домашних животных, перья птиц, корм для рыбок и т.д. А триггером могут стать психоэмоциональные перегрузки, смена климатических зон, экология, нарушение диеты.
Иногда причину удается найти, и тогда есть возможность изолировать больного от аллергена. Но порой определить аллерген невозможно, или контакт с ним неизбежен (как в случае с пылью).
Что конкретно происходит с кожей при атопическом дерматите? Каков механизм этого заболевания?
Александр Прокофьев: «В основе лежит мутация с потерей функции филаггрина. Филаггрин – особый белок, который участвует в дифференцировке клеток эпидермиса. Он необходим для поддержания барьерной функции кожи — обеспечивает сцепление и взаимодействие между корнеоцитами.
При нарушениях в структуре филаггрина связи между корнеоцитами ослабляются, усиливается трансэпидермальная потеря влаги. Кроме того, в верхних слоях кожи филаггрин распадается на органические кислоты (уроканиновую и пирролидон-5-карбоновую), а они являются естественными увлажняющими факторами и помогают поддерживать нормальный рН. Если филлагрина недостаточно, нарушается гидролипидная мантия.
Все эти изменения приводят к развитию атопического дерматита. Истончается подкожно-жировой слой, являющийся депо влаги, происходит нарушение работы сальных желез и процесс деления клеток. В результате появляется сухость, возникает воспалительное покраснение, трещины, зуд, который приводит к расчесам. (Полное отсутствие филаггрина ведет к развитию другого заболевания — ихтиоза.)
Чтобы вам было проще понять эти научные термины, можно сравнить кожу с кирпичной стеной, где клетки – кирпичи, а цемент – липидный слой. При атопическом дерматите происходит потеря липидов (состав «цемента» нарушается), клетки-кирпичи удерживаются плохо, и стена становится ненадежной. Иначе говоря, кожа становится хрупкой и уязвимой к раздражителям».
В чем причины распространения атопического дерматита в мире?
По статистике, заболеваемость атопическим дерматитом растет. Точного ответа на вопрос «почему?» у ученых нет. К популярным версиям относят неблагоприятную экология, рост количества аллергенов. А также слишком активное использование агрессивных моющих средств — шампуней, гелей для душа, мыла — с высоким значением pH.
«Жизнь в современном мегаполисе с воздухом, полным загрязненных частиц, похоже, один из главных факторов, — считает Паскаль Пьедимонте. — Кожа реагирует на них, воспаление возникает как ответная реакция на контакт с загрязнением. Мы хотим очистить ее от всего этого и слишком увлекаемся средствами с жесткими ПАВами. Постоянно принимаем душ с мылом… На самом деле, в этом нет необходимости — часто достаточно просто воды. Есть у вас атопия или нет, очищение в любом случае должно быть максимально нежным».
Как, помимо сухости кожи, проявляется атопический дерматит?
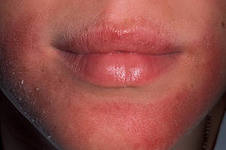
«При остром течении появляется сильный зуд, красные пятна и папулы, мокнутия, отечность. Образуются корки, — рассказывает Татьяна Щанкина. — Папулы расположены преимущественно на лице, в области кожных складок, на локтях и под коленями, а также за ушами. Кожа становится очень сухой, появляется шелушение. Вне обострений кожа остается выраженно сухой, может трескаться, особенности в области тыльных поверхностей кистей, пальцев».
«Сухость кожи — лишь один из симптомов, — говорит Александр Прокофьев. — Поставить диагноз помогает наличие характерных высыпаний и зуд. Для хронического воспаления характерны лихенификация (уплотнение и инфильтрация кожи с усилением кожного рисунка), шелушение, расчесы. Эти расчесы не только доставляют дискомфорт, но и могут провоцировать осложнения: ведь кожа травмируется, и риск присоединения вторичной инфекции увеличивается».
«При постановке диагноза важна локализация высыпаний, — отмечает Елена Пастернак. — Это могут быть щеки, лоб, волосистая часть головы, локти и колени — там, где сгибаются конечности».
Для постановки диагноза «атопический дерматит» нужно посетить дерматолога, который осмотрит кожные покровы, выслушает жалобы и соберет анамнез. Не всегда шелушение и зуд указывают на то, что это атопия. Диагноз всегда ставит врач, назначая комплексное обследование. При осмотре можно также определить дермографизм кожи: нужно провести по ней тупым предметом, например, шпателем. При обострении полоса будет белой, в период ремиссии может становится розовой — это хороший признак.
Какое лечение может назначить дерматолог?
Основа лечения всегда, вне зависимости от тяжести, распространенности и остроты процесса, — средства ежедневного базового ухода за кожей.
Если течение болезни легкое или среднетяжелое, а поражения кожи ограниченные, то на время обострений может быть назначена преимущественно наружная терапия: глюкокортикостероидные препараты и ингибиторы кальциневрина.
Александр Прокофьев: «В тяжелых случаях назначают системную терапию — она может быть гормональная и цитостатическая. Но основное всегда — регулярное использование эмолентов (жиры и жироподобные вещества, которые могут фиксироваться в роговом слое кожи и смягчать ее — Прим. ред.). Если вспомнить, какие изменения происходят в коже, то становится понятно, что у пациентов страдает защитная функция из-за нарушения выработки липидов (жиров)».
«Средства дерматологической косметики значительно снижают частоту обострений, увеличивая период ремиссии, — говорит Татьяна Щанкина. — Такой уход направлен на повышение барьерной функции кожи. Если сухость не устранять, избавиться от расчесов и трещин, которые ведут к инфицированию, не удастся».
Что должно быть в составе косметики от атопического дерматита?
Татьяна Щанкина, Uriage: «Увлажняющие ингредиенты — мочевина, мукополисахариды, гиалуроновая кислота, глицерол. Смягчающие — масло ши, пантенол. Эмоленты — это липиды, способные фиксироваться в роговом слое эпидермиса. И, конечно, важны комплексы компонентов, которые успокаивают зуд, восстанавливают кожный барьер, уменьшают воспалению, стимулируют выработку антимикробных пептидов. У Uriage это средства линии Bariederm и Xemose».
Елена Пастернак, Sesderma: «Увлажняющие и противовоспалительные. Это церамиды, полиненасыщенные жирные кислоты, увлажнители и противовоспалительные компоненты (транексамовая кислота, ниацинамид, глицирретиновая кислота, босвеллиевые кислоты, экстракт красного винограда, молочные протеины и пр.). Чтобы ингредиенты работали лучше, используют липосомированные формы или ламилярные эмульсии».
Александр Прокофьев, La Roche-Posay: «Увлажняющие — глицерин, масла (масло карите, макадамии), витамин Е, мочевина, гиалуроновая кислота. Успокаивающие, восстанавливающие и противовоспалительные ингредиенты. К ним относятся компоненты естественного кожного сала: церамиды, триглицериды и фосфолипиды. Пантенол и ниацинамид восстанавливают кожу, снимают воспаление и ускоряют заживление. Есть и компоненты, способствующие восстановлению микробиома кожи — у La Roche-Posay это, например, Aqua Posae Filiformis».
Паскаль Пьедимонте, Bioderma: «Самые базовые ингредиенты эмолентов при атопии — те, что увлажняют (например, глицерин), и те, что создают на поврежденной коже пленку, которую она не может создать сама (это предотвращает потерю влаги). Уже они приносят облегчение атопику. Все дополнительные ингредиенты призваны продлить действие крема, который, например, работает на вас только 10 часов из 24-х, на больший срок. Это возможно, если стимулировать кожу различными ингредиентами к производству собственных протеинов и липидов. Поэтому в 2000 году в линию Atoderm мы добавили витамин PP — исследования показали, что он стимулирует производство натуральных липидов. А в 2007 добавился специальный растительный экстракт, воздействующий на вызывающие воспаление стафилококки в составе микрофлоры кожи».
Нужно ли пользоваться косметическими средствами от атопического дерматита постоянно или только в период обострений?
Все эксперты сошлись во мнении, что косметический уход требуется постоянно. «Лучше предупредить заболевание, чем его лечить», — считает Татьяна Щанкина. С ней согласен Александр Прокофьев: «Пользоваться грамотным уходом нужно и вне обострений. Можно выбрать на это время более легкие текстуры молочка или эмульсии. У детей даже в межрецидивный период кожа должна лосниться от кремов. Все это уменьшит риск такого грозного осложнения как «атопический марш» — развитие аллергического ринита и бронхиальной астмы».
Мой крем от атопического дерматита помогает всего на полдня — уже к обеду я начинаю чесаться. Что делать?
«Подбирать продукты для базового применения при атопии лучше со специалистом, — считает Елена Пастернак. — Кроме крема, важны средства очищения (ни в коем случае не мыло!) и продукты «интенсивной терапии». Наиболее выраженным эффект будет, если пользоваться всем этим постоянно. В зимнее время предпочтительно переходить на более плотные текстуры. Крем нужно наносить либо за 15 минут, до либо через 15 минут после использования противовоспалительного препарата. Важно, чтобы объем был достаточный: у взрослого расходуется до 600 граммов в неделю, у ребенка — до 250 граммов в неделю. Если применять их постоянно и правильно, можно избежать или ограничить применение глюкокортикостероидов».
Александр Прокофьев: «Приходится выбирать подходящий эмолент методом проб и ошибок. Увлажнять кожу нужно по мере необходимости, это может быть и 5 раз в день и чаще. В зимнее время при морозе на улице и сухом воздухе в отапливаемых помещениях может потребоваться более частое применение эмолентов. На работе их можно наносить локально в наиболее чувствительных зонах, для этого есть более компактные форматы, например, стики для снятия зуда и увлажнения кожи (как Lipikar AP+)».
Что нужно и не нужно делать, если у вас атопический дерматит?
Не рекомендуется:
- Долго принимать душ и ванну. «Длительный контакт с водой разрушает защитный гидролипидный слой, — говорит Александр Прокофьев. — Старайтесь, чтобы водные процедуры были не дольше 10 минут, а после нужно увлажнить кожу».
- Мыться в горячей воде. Она провоцирует зуд.
- Носить одежду из синтетики и шерсти — лучше, чтобы между кожей и этими тканями был слой из хлопчатобумажной ткани.
- Загорать. Солнечные лучи также приводят к снижению местного иммунитета кожи и нарушению барьерного слоя.
- Курить, употреблять алкоголь. «Курение и алкоголь добавляют повреждений, а атопичная кожа — уже и так поврежденная», — напоминает Паскаль Пьедимонте. Избегайте даже пассивного вдыхания табачного дыма.
- Расчесывать и тереть кожу.
- Использовать жесткие мочалки.
- Использовать спиртосодержащие средства — например, лосьоны.
Рекомендуется:
- Поддерживать дома температуру 20-22С.
- Поставить увлажнитель воздуха, особенно важно это во время отопительного сезона.
- Избегать стрессов.
- Избегать интенсивных физических нагрузок, приводящих к усиленному потоотделению.
- Если установлен пищевой аллерген — соблюдать диету. «У трети пациентов возможно обострение дерматита в результате пищевой аллергии, — советует Александр Прокофьев. — Но если пищевая аллергия не выявлена врачом, то не нужно истязать себя гипоаллергенными диетами, наоборот, пищевое разнообразие только укрепит организм».
- Избегать отдушек и ароматизаторов, так как они могут быть аллергенными и приводить к обострениям.
- Если вы пользуетесь духами — наносите их не на кожу, а на одежду, чтобы снизить вероятность контакта с аллергенами.
- Не используйте раздражающие очищающие средства. Александр Прокофьев: «Категорически нельзя использовать мыло! Обычное кусковое мыло имеет резкощелочной рН и обезжиривает и без того хрупкую защитную гидролипидную мантию кожи». Используйте специализированные средства — у них в названии часто есть слова Syndet (синдет — синтетический детергент, не содержащее мыла мягкое моющее средство), «без мыла» или soap free.
- При работе с красками, лаками, растворителями надевайте перчатки и маску.
- Если в доме очень жесткая вода, то лучше умываться кипяченой водой или установить фильтр.
«И главный совет, — настаивает Паскаль Пьедимонте, — использовать кремы постоянно. Опыт показывает, что люди этого, к сожалению, не делают. Часто причина в том, что им не нравится продукт — он скучный, без отдушек, без интересных текстур. Использование такого крема заставляет вспомнить, что ты чем-то болен, а это неприятно. Тем, кто страдает атопическим дерматитом, хочется тех же красивых и приятных средств, которыми пользуются остальные. Мы знаем об этом и работаем в этом направлении — например, ищем гипоаллергенные отдушки».
Чем еще можно помочь атопику?
- Врач может рекомендовать вам прием витаминов группы В. «Они повышают эффективность лечения, — говорит Елена Пастернак, — ускоряют процессы восстановления кожи. Повышается устойчивость мембран клеток, регулируется окисление липидов, стимулируется имунная система».
- Также врач может рекомендовать прием комплексов полиненасыщенных жирных кислот (ПНЖК). Они участвуют в восстановлении липидного обмена, повышают защитные функции кожи.
- Могут быть полезны витамин С (он отвечает за выработку интерферона, при недостатке которого наблюдается недостаточная стабилизация лизосом) и витамин А (при его нехватке плохо регулируются макрофаги, клеточные реакции становятся нестандартными).
Фото: © Yuichi Ikehata
Источник
Тема по явления кожных аллергических реакций в ответ на проведенные косметические процедуры настолько актуальна, что я решила написать внеплановую статью об этом на сайте. Внезапно возникающие острые аллергические реакции могут быть ответом на самые разнообразные аллергены и часто их невозможно предупредить. А вот что делать людям, у которых с детства стоит диагноз «атопический дерматит«? Чем можно помочь коже в таких случаях? Можно ли вообще делать косметические процедуры, особенно мезотерапию?
явления кожных аллергических реакций в ответ на проведенные косметические процедуры настолько актуальна, что я решила написать внеплановую статью об этом на сайте. Внезапно возникающие острые аллергические реакции могут быть ответом на самые разнообразные аллергены и часто их невозможно предупредить. А вот что делать людям, у которых с детства стоит диагноз «атопический дерматит«? Чем можно помочь коже в таких случаях? Можно ли вообще делать косметические процедуры, особенно мезотерапию?
Прежде всего, атопический дерматит — это хроническое воспалительное заболевание кожи, причиной развития которого является аллергическая реакция в сочетании с повышенной реактивностью кожи. При этом состоянии всегда страдает кожный барьер, что связано с повреждением в генах, отвечающих за формирование липидов в клетках эпидермиса. О важности кожного барьера читайте в статье — https://sprosyvracha.ru/kak-vosstanovit-kozhnyj-barer
Атопический дерматит проявляется зудом кожи, повышенной сухостью и появлением высыпаний на коже — пузырьков, узелков, кожа становится утолщенной и грубой, кожный рисунок становится слишком хорошо выраженным. Это заболевание часто проявляется уже в раннем детском возрасте, часто связано с пищевой аллергией или другими аллергическими заболеваниями — бронхиальной астмой, аллергическим ринитом, гастритом. К сожалению, в 70% случаев атопический дерматит принимает хроническое течение.
До сих пор проблема подбора лечебных средств при атопическом дерматите остается одной из самых сложных в практике врача-дерматолога. И, безусловно, в лечении используется только комплексный подход, который состоит из следующих этапов:
- Прекратить контакт с заведомым аллергеном, если не удалось выявить аллерген — прекращают контакт со всеми заведомыми аллергенами. Соблюдение гипоаллергенной диеты обязательно.
- При остром состоянии применяются противовоспалительные препараты, снимающие проявления дерматита. При хроническом течении процесса очень важно подобрать противорецидивную терапию, то есть средства, предупреждающие обострения.
- Использовать средства, нормализующие обмен веществ, витаминные комплексы, микроэлементы.
- Наружная терапия дерматита — специальные кремы, мази и т.д.
- Обследование пациента на наличие сопутствующих заболеваний и лечение их.
- Санаторно-курортное лечение.
- Реабилитационное лечение.
Мы не будем заниматься самодиагностикой и самолечением в этой статье. Мы подробно разберем уход за кожей и современные средства наружной терапии для лечения этого состояния.
Если говорить о наружной терапии атопического дерматита в общих чертах, то примерная схема будет следующая:
- устранить острую воспалительную реакцию и связанные с ней ощущения зуда, жжения, боли
- восстановить водно-липидный слой эпидермиса, то есть, кожный барьер
- подобрать соответствующий уход за кожей
- проводить профилактику и лечение инфекционных осложнений дерматита
Выбор средств для наружной терапии проводится по основным дерматологическим законам — на «мокрую»кожу наносить влажные средства, при повышенной сухости кожи применять жирные мази, при присоединении вторичной инфекции — антибактериальные средства.
Противовоспалительные средства.
В зависимости от тяжести обострения дерматита назначают либо гормональные мази, либо противовоспалительные средства негормональной природы.
При тяжелой аллергической реакции, проявляющейся в появлении большого количества высыпаний, сопровождающихся выраженным зудом, приводящим к нарушению сна, для того, чтобы быстро снять воспалительную реакцию всегда сначала применяют гормоны в виде мази, крема или геля, эмульсии или лосьона. Только гормоны обладают мощным противовоспалительным эффектом и без них, к сожалению, не обойтись.
Как выбрать самые безопасные препараты?
Адвантан — этот препарат назначается даже в раннем детском возрасте, начиная с 6 месяцев. Его плюсы — он очень быстро проникает в очаг воспаления, при этом становится активным только после того, как проник в глубокие слои кожи. Это снижает риск повреждения клеток кожи, расположенных рядом, но не участвующих в процессе воспаления. Проникнув в очаг воспаления, активное вещество Адвантана оказывает выраженный противовоспалительный эффект даже при однократном нанесении, побочные действия препараты при этом минимальны за счет небольшой дозы. Применять Адвантан можно длительно — в течение 1 месяца — и наносить можно на любые участки кожи — лицо, складки, шею.
В период обострения заболевания рекомендуется использовать эмульсию, крем, лосьон Адвантана, в хронической фазе заболевания предпочтительнее использовать мазь. Если воспалительный процесс локализуется на коже головы, то лучше использовать лосьоны и эмульсии.
Что выбрать — крем или мазь? Мази , будучи «жирными», помогают коже задерживать влагу, они применяются в основном при хронической форме заболевания и при выраженной сухости кожи. Кремы обладают меньшей способностью задерживать кожу, они применяются в период обострения. Лосьоны, эмульсии и гели не содержат масел, поэтому они легко распределяются по поверхности кожи, но могут сами вызвать неприятные ощущения в виде боли, жжения, так как содержат спирт. Поэтому их лучше применять при локализации воспалительного процесса на коже головы, на лице, в области складок.
Общие правила нанесения гормональных мазей для уменьшения риска появления осложнений:
- применять только в случае тяжелого и средне-тяжелого состояния, при легком течении заболевания применять другие средства
- даже в период обострения заболевания применять гормональную мазь можно только 5-7 дней, потом следует перейти на другую противовоспалительную терапию
- нельзя наносить гормональную мазь непосредственно на кожу толстым слоем, желательно смешать его небольшое количество с индифферентным кремом, например, с детским, и только после этого нанести на поврежденную кожу
- нельзя наносить гормональные мази на здоровую кожу
- всегда надо помнить, что лучше применить меньшую дозу, чем большую; препарат можно также наносить «штрихами»
- обязательно использовать увлажняющие и смягчающие средства по уходу за кожей
В любом случае,назначать гормональную мазь должен врач-дерматолог, все это я написала лишь потому, что существуют любители самолечения, храбро назначающие себе гормональные мази, а потом страдающие о осложнений.
Какие другие препараты не гормональной природы можно применять при атопическом дерматите?
Раньше широко применяли мази на основе дегтя, нафталана, ихтиола, дерматола. Они эффективны и в настоящее время, но существенным минусом является то, что их надо готовить в рецептурном отделе аптеки, а их сейчас по одному-два на крупный город. Кроме того. препараты «старого поколения» имеют ряд существенных недостатков, а именно — имеют резкий неприятный запах, пачкают одежду, менее эффективны по сравнению с готовыми лекарственными формами, для получения выраженного эффекта требуют длительного применения, технически сложны в изготовлении, повреждают роговой слой и усиливают сухость кожи.
Поэтому сейчас все чаще применяют готовые лекарственные формы и препаратом выбора в случае не гормональной терапии атопического дерматита будет Пимекролимус или Элидел. Элидел — это нестероидный, то есть не гормональный, противовоспалительный препарат нового поколения для наружной терапии атопического дерматита. Оказывает только местное действие, подавляя выделение противовоспалительных активных веществ, не нарушая при этом работу клетки и не оказывает никакого влияния на другие органы. Его можно назначать детям с 3-месячного возраста, он не изменяет структуру кожи, безопасен в применении. Можно применять длительное время, он не накапливается в коже. Применяют Элидел в виде 1%-го крема, нанося его на пораженный участок 2 раза в день, можно наносить на область складок и на чувствительные участки кожи. Обязательно сочетать с применением увлажняющих и смягчающих кожу препаратов. Эффект от применения препарата должен наступить в течение 5 дней, если такового не наблюдается — подобрать другой препарат. Противопоказан при тяжелой форме атопического дерматита, когда препаратами выбора будут все же гормональные средства.
Из других противовоспалительных средств при атопическом дерматите рекомендуются — препараты цинка, Атодерм, Скин-кап, Деситин.
Скин-кап дополнительно обладает антибактериальным и противогрибковым действием и применяется при инфицированных формах атопического дерматита.
Об уходе за кожей с проявлениями атопического дерматита читайте в следующей статье.
Источник


