Гипомеланоз и витилиго отличие

21 744
Кроме витилиго существует целый ряд заболеваний и состояний, при которых также наблюдается обесцвечение участков кожи. Все такие заболевания с депигментацией кожи объединены общим названием лейкопатия (leuco — бесцветный, белый; pathos – болезнь) или лейкодерма (derma — кожа). Для того, чтобы правильно назначить лечение, необходимо уметь отличать от них витилиго. Постараемся кратко остановиться на основных отличительных характеристиках этих состояний.
Все они делятся на 2 большие группы: наследственные и приобретённые.
I. Наследственные или генетические гипомеланозы.
При этих лейкопатиях участки депигментации присутствуют с рождения, однако пятна могут быть не видны до первого контакта с солнцем, а это иногда происходит на втором или третьем году жизни ребёнка. Чаще всего в семье также наблюдаются случаи похожих заболеваний.
- Альбинизм: врождённое состояние, пятна имеют стабильный характер, депигментация сплошная.
- Беспигментный невус: имеет врожденный стабильный характер, пятно обычно одиночное, неравномерно окрашенное, одностороннее. Депигментация связана со снижением активности меланоцитов при их нормальном количестве.
- Гипомеланоз Ито: участки гипопигментации в виде завитков, зигзагообразных линий, похожих на мраморный рисунок. В основе патогенеза лежит миграция в кожу двух видов меланоцитов, обладающих разной активностью. Очаги депигментации обнаруживаются уже при рождении или появляются в первые месяцы жизни. В детском возрасте они не изменяются, но после полового созревания становятся менее выраженными или исчезают полностью.
- Пиебалдизм (неполный альбинизм): существует с рождения, пятна чаще расположены на голове и передней поверхности тела, может быть двусторонняя депигментация голеней. Характеризуется прядью волос белого цвета, большими гиперпигментированными пятнами в зонах депигментации кожи, отсутствует гиперпигментированный валик. Эти области не имеют четких границ, пятна неправильной формы.
- Синдром Ваарденбурга — врожденное заболевание, характеризуется белой прядью волос, врожденной глухотой, разноцветной радужной оболочкой, гипопигментированными пятнами кожи, может быть врожденный мегаколон (болезнь Гиршпрунга).
- Туберозный склероз: врожденные беловатые пятна, которые могут сливаться и менять цвет. Однако для этого заболевания также характерны эпилептические припадки и замедленное психическое развитие.
II. Приобретённые заболевания и состояния.
- Белый отрубевидный лишай: пятна слегка шелушащиеся, белые с желтым оттенком, их границы размыты.
- Грибковая инфекция кожи: зеленоватое свечение в лампе Вуда.
- Идиопатический каплевидный гипомеланоз: очаги в виде многочисленных маленьких белых пятен преимущественно на руках и голенях, начинается после 40-50 лет, связан с избыточной инсоляцией.
- Лекарственная лейкодерма: мелкие пятна, в анамнезе, как правило, применение бактерицидных средств — производных фенола.
- Ограниченная склеродермия: в очагах пальпируется уплотнение, видны участки атрофии.
- Первичная надпочечниковая недостаточность: гиперпигментация сочетается с депигментацией.
- Поствоспалительная гипопигментация: возникает после воспалительных заболеваний кожи (псориаз, диффузный нейродермит, склеродермия, др.), чередуются пятна гипо- и гиперпигментации неправильной формы, расположены беспорядочно.
- Посттравматическая депигментация: остаётся после глубоких ранений кожи и ожогов, когда разрушается зона, содержащая предшественники меланоцитов. Также может развиться после токсического эпидермального некролиза (синдрома Лайела).
- Разноцветный лишай: на коже имеются чешуйки, лампа Вуда даёт тусклое зелёное свечение в области нелеченных элементов сыпи.
- Розовый лишай: шелушение в центре, пятна расположены по кожным линиям, заболевание развивается быстро
- Синдром Вульфа (неполный альбинизм) — редкое врожденное заболевание, характеризующееся белой прядью волос, гиперпигментированными пятнами в области депигментаций и глухотой
- Сифилитическая лейкодерма: пятна сливаются друг с другом, образуя кружевную сетку. Чаще располагаются на шее («ожерелье Венеры»), реже — в верхней части груди, на спине, животе, конечностях, сочетаются с сифилитической плешивостью. Также могут быть небольшие беловатые округлые пятна (0,5-1,5 см) Отсутствие пигмента в очагах поражения не полное.
- Туберкулёзная лепра: очаги белых с желтым оттенком пятен, резко отграничены эритематозным ободком, анестезия кожи в местах депигментации.
- Химическая депигментация — возникает после многократного контакта с химическими веществами (чаще производными фенола синтетических смол). Сначала мелкие депигментированные пятна появляются в месте контакта, позже изменения кожи могут приобретать генерализованный характер.
- Лекарственная депигментация — возникает при системном применении лекарственных средств (например, делагила, флюфеназина, физостигмина) или бактерицидных средств — производных фенола.
Продолжить чтение
Источник
06.15

Витилиго — отсутствие меланоцитов на поврежденном участке. Теории возникновения: нейрогенная, иммунная, самодеструкции, наследственная, психосоматическая. Характеризуется депигментированными пятнами, иногда с гиперпигментацией по периферии. Локализуется на любом участке кожного покрова. Витилиго различают по размерам пятен (ограниченное, умеренное, распространенное, генерализованное), по локализации (акрофациальное, очаговое, вульгарное), по течению (стабилизированное, медленно прогрессирующее, быстро прогрессирующее, молниеносное), по виду пятен (фокальное, сегментарное, зостериформное, сетчатое, точечное). Провоцирующими факторами являются трение, травмы, инсоляция, стрессы, действие химических веществ. Заболевание сопровождается дисбалансом иммунной системы, симпатикотонией, психоэмоциональными расстройствами.
Из химических веществ, вызывающих гипо— и депигментацию важнейшим является фенол и его дериваты. При непосредственном контакте вызывает экзогенную депигментацию, сходную с витилиго. Фенол действует на меланоциты, подавляет тирозиназу, блокирует синтез ДОФА, нарушает биосинтез премеланосом и меланосом, блокирует перенос их в кератиноциты. Дериваты фенола присутствуют в резиновой одежде, машинном масле, средствах дезинфекции.
Постинфекционные гипомеланозы
Отрубевидный лишай — депигментированные пятна, возникающие на месте шелушащихся пятен при инсоляции. Причина — экранизация ультрафиолетовых лучей разрыхленным роговым слоем. Также Pityrosporum orbiculare, вызывающий разноцветный лишай, вырабатывает декарбоксиловую кислоту, которая подавляет активность тирозиназы меланоцитов и приводит к уменьшению выработки меланина.
Простой лишай — пиодермия, вызванная зеленящим стрептококком. Чаще бывает у детей. Локализуется на лице, верхней трети туловища. Характеризуется округлыми, бело-розовыми пятнами, при инсоляции — депигментированными
Сифилитическая лейкодерма — очаговая депигментация в области шеи, груди, верхней трети спины (ожерелье Венеры). При этом сначала появляется гиперпигментация от серо-пепельного до темно-бурого цвета, затем на ее фоне — светлые милиарнолентикулярные пятна. Выделяют пятнистую, сетчатую и мраморную формы сифилитической лейкодермы.
Лепрозная лейкодерма — белые пятна в области ягодиц, поясницы, верхних и нижних конечностей. Бывают спокойные (стационарные), активные (растущие) и регрессирующие.
 Поствоспалительные гипомеланозы
Поствоспалительные гипомеланозы
Псориаз обыкновенный — псориатическая лейкодерма возникает на месте псориатических элементов в результате задержки УФ лучей утолщенным роговым слоем. Ложная лейкодерма возникает в результате действия кератолитических мазей.
Красная волчанка. В третьей стадии патологического процесса наблюдается белая рубцовая атрофия, напоминающая депигментацию.
Склеродермия. Одна из форм ограниченной склеродермии — болезнь белых пятен. Характеризуется мелкими белыми пятнами на туловище и конечностях.
Нейродермит. Редкая форма заболевания — депигментированный нейродермит. Клинически характеризуется лихенификацией, витилиго- подобными пятнами. Пигментация восстанавливается самостоятельно после УФ облучения.
Парапсориаз. При каплевидной форме развивается вторичная лейкодерма: депигментированные мелкие пятна на туловище и конечностях.
Источник
Возникновение неприглядных белых пятен на коже является довольно серьезной эстетической проблемой для женщин. Хотя сам по себе этот косметический дефект не вызывает болевых ощущений и не доставляет особого дискомфорта, при первых симптомах их возникновения все же нужно посетить врача-дерматолога, ведь любые депигментированные участки на коже говорят о наличии серьезных нарушений или патологий в организме.
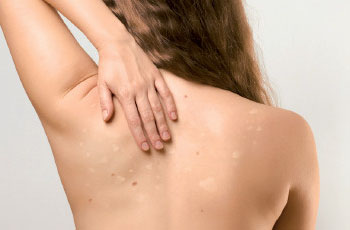
Следует отметить, что только своевременное посещение специалиста, а также точное соблюдений назначенных рекомендаций и лечения, назначенных по итогам общего обследования, имеет все шансы на успешное предотвращение ее дальнейшего развития (если все меры были приняты в начале болезни) и исключает ее повторное появление.
Существует несколько заболеваний, о наличии которых могут свидетельствовать возникшие пятна на коже белого цвета. Среди них серьезное и практически неизлечимое заболевание витилиго, отрубевидный или разноцветный лишай, вторичный сифилис и некоторые другие, о которых поговорим подробнее.
Витилиго.
Белые пятна на покровах кожи могут означать начало такой болезни, как витилиго. В наше время о нем мало, что известно, досконально оно пока не изучено. Недостаточное количество меланоцитов (клеток в коже) является главной, по мнению специалистов в области медицины, причиной развития данного недуга. Меланоциты по мере воздействия ультрафиолета начинают синтезировать пигмент меланин, который, как известно, необходим для защиты кожи. По пока неизвестной причине наш организм иногда начинает подавлять эти клетки, в результате чего участки кожи, которые оказались без меланоцитов или в которых наблюдается их дефицит, остаются неокрашенными или высветляются.
Данная болезнь, как правило, распространяется на спину, ступни, шею, грудную клетку, руки и т.д., в основном пятна возникают на кожных покровах, которые наиболее часто предоставлены солнечному воздействию.
Вообще, витилиго можно назвать редким явлением, людей с данным недугом существует всего небольшой процент. Данное заболевание считается врожденным и зачастую передаётся от родителей к детям. Большинство специалистов в данной области считают, что этот недуг может развиваться также на фоне нарушений в работе органов пищеварения, в результате частых стрессов, нарушений процессов обмена генетического свойства, сбоев в работе щитовидной и надпочечных желез.
Опасность витилиго заключается в том, что способно дезорганизовать функционирование жизненно важных процессов, протекающих в организме, а именно привести к сбоям процессов переваривания и усвоения питательных веществ. В этом случае основное значение в назначенной терапии будет иметь поддержание работы печени.
Поскольку любое нарушение пигментации может провоцироваться или усугубляться на фоне длительного воздействия ультрафиолетового излучения, то при возникновении белых пятен необходимо проконсультироваться с врачом относительно методики лечения, а также отказаться от любого вида загара и стараться меньше бывать на открытом солнце. Кроме того, важно использовать на регулярной основе солнцезащитные средства и отдавать предпочтение качественным и дышащим материалам в одежде.
Для устранения белых пятен, а также лечения витилиго успешно используются такие терапевтические методы, как:
- Фотохимиотерапия (ПУВА-терапия) – в процессе происходит активизация синтеза меланина клетками.
- Заместительная терапия в комбинации с препаратом мелагенин — методика стимулирует меланоциты на выработку меланина (в большинстве своем методика применяется кубинскими врачами).
- Биорезонансная терапия — направлена на нормализацию функционирования нервной системы и восстановление иммунитета.
Для лечения витилиго применяются и системные методы. К примеру, у детей данный недуг может развиваться вследствие дисбактериоза кишечника, а также на фоне сбоя функционирования поджелудочной железы. Нередко подобное состояние встречается на фоне поражения кишечника глистами и другими паразитами. В результате резко сокращается уровень антиоксидантов в организме. В этих случаях требуется специфическая диагностика и целенаправленное лечение, в частности лечение дисбактериоза и устранение паразитов. У взрослых одной из причин развития витилиго считается снижение работы печени в связи с возрастными изменениями, происходящими в организме, либо на фоне перенесенных заболеваний. В данном случае терапия, направленная на устранение жирового гепатоза, способствует наполнению крови веществами, которые нужны для синтеза меланина.
Существует так же так называемый кубинский метод (неспецифический) лечения витилиго у взрослых на фоне паразитарной инвазии. Его суть выражается в резком ограничении потребления белков животного происхождения, что предотвращает перегрев организма и ухудшение общего его состояния. Белки заменяют большим количеством свежих овощей, фруктов и зелени. В результате происходит естественное очищение лимфы, кишечника, крови и организма в целом, а также уменьшаются проявления панкреатита.
Полное излечение, как и возникновение рецидивов, пока врачи с уверенностью гарантировать не могут.
Помимо традиционных методик лечения витилиго существуют и народные методы. Конечно, способы эти только маскируют проблему, делают ее менее заметной для взгляда посторонних, не устраняя ее причину. Для этого отлично подходят экстракты лекарственных растений, в составе которых присутствуют фурокумарины – биологически активные вещества, способные повысить чувствительность покровов кожи к воздействию ультрафиолета. На фоне применения данной методики происходит усиление пигментации непосредственно в обрабатываемых участках. Для этих целей отлично подходят зверобой, укроп посевной, ряска, петрушка огородная (единственный минус – растения появляются гораздо позже первых активных солнечных лучей). Экстракт растения наносится непосредственно на пятно, после чего необходим солнечный свет. По мере воздействия солнечных лучей усилится производство меланина, в результате пятна начнут темнеть, а граница между зонами кожи с разной пигментацией будет меньше бросаться в глаза. Стоит отметить, что долго находиться на солнце после процедуры нельзя, с каждой следующей процедурой время необходимо постепенно увеличивать. Однако есть мнение, что при использовании данного способа лечения высока вероятность возникновения рака кожи, в группу риска включены люди со светлой кожей.
Отрубевидный (разноцветный) лишай.
Побелевшие участки кожных покровов могут говорить также о наличии разноцветного лишая. Главной причиной заболевания служит грибковая инфекция. В зоне риска находятся люди, имеющие предрасположенность к этому виду микоза. Это заболевание обостряется в периоды высокой активности солнца (весна и лето). В народе данное заболевание называют «солнечный грибок».
Заболевание проявляется в виде возникновения розовых пятен на спине, области шеи и груди, которые в дальнейшем обесцвечиваются и начинают шелушиться. Грибок, который «обитает» в верхних слоях кожи отрицательно воздействует на функционирование меланоцитов, вырабатывающих меланин. В частности, кислота, которую вырабатывает грибок, существенно понижает активность меланоцитов. Вследствие дефицита меланина пораженные участки кожи не темнеют на солнце, поэтому на общем фоне загорелой кожи участки выглядят неприятными белыми пятнами.
В данном случае не стоит тянуть с обращением с врачу-специалисту, в противном случае вы сильно рискуете приобрести хроническую форму данного недуга, после чего избавиться уже от неэстетичных и неприятных проявлений которого будет практически невозможно. В данном случае терапия предусматривает применение противогрибковых препаратов. Опять же назначать эти самые препараты должен только врач. Не ставьте себе диагнозы, проконсультируйтесь со специалистом! Профилактической мерой в данном случае может быть только тщательное соблюдение правил личной гигиены.
Гипомеланоз.
Нередко белые пятна на кожных покровах у детей могут возникать на фоне гипомеланоза. Данное заболевание сопровождается поверхностной дисхромией кожи. Данный недуг возникает в младшем возрасте, часто сразу после болезни. При появлении пятен на коже у ребенка необходимо сразу посетить специалиста, обычно в данном случае назначается гистология. Терапия заключается в назначении ретиноидов в сочетании с пилинговыми процедурами. Опасность гипомеланоза таится в его способности поражать нервную систему малыша и провоцировать отставание в развитии.
Розовый лишай Жибера.
Если белые пятна на коже возникли у вас сразу после перенесенного заболевания, можно говорить о том, что имеет место розовый лишай Жибера. Это заболевание довольно распространенное. Вначале на поверхности кожных тканей возникает небольшая бляшка, от которой в дальнейшем развиваются небольшие белые пятна. В данном случае появившиеся белые пятна исчезнут сами по себе. В качестве облегчающего состояния средства доктор может назначить протирать пораженные участки салициловым спиртом. Терапия заключается в укреплении иммунитета.
Питириаз.
Появлению белых пятен на коже может способствовать и такое заболевание, как питириаз. Питириазом считается группа заболеваний кожи, имеющих похожую симптоматику. Пятна могут зудеть и шелушиться. Для точной диагностики необходима консультация специалиста. Спровоцировать данное заболевание может в частности себорейная экзема, а также патология вследствие какого-либо вирусного заболевания.
Еще раз отмечу, что опасности белые пятна на кожных покровах для здоровья не представляют. Однако при первых признаках их появления важно сразу же проконсультироваться с дерматологами. На начальном этапе любое заболевание имеет больше шансов на излечение.
27 августа 2013

Источник


Гипомеланоз – состояние кожных покровов, характеризующееся очаговым уменьшением количества меланина, обусловленным генетическими или некоторыми физическими (ультрафиолетовое воздействие) факторами. Основным симптомом гипомеланоза служит появление на поверхности кожи очагов гипопигментации разных размеров и интенсивности в зависимости от формы заболевания. Диагностика данного состояния осуществляется на основании результатов физикального осмотра, люминесцентного и гистологического исследования. Во многих случаях этиотропное лечение гипомеланоза невозможно, применяют разнообразные местные лекарственные, физиотерапевтические и косметологические процедуры.
Гипомеланоз

Гипомеланоз является одним из вариантов лейкодермы, при котором по различным причинам нарушается формирование меланина или меланоцитов на отдельных участках кожи. Существует множество форм этого состояния, большую роль в его развитии играют генетические особенности организма. Также в развитии некоторых разновидностей гипомеланоза доказана провоцирующая роль ультрафиолетового излучения, локального переохлаждения, приема некоторых лекарственных средств. В большинстве случаев кожные проявления являются единственным симптомом этого заболевания, но иногда они могут сопровождаться признаками дизэмбриогенеза – поражением центральной нервной системы, пороками развития костей, сердца, половых органов. Встречаемость гипомеланоза оценить довольно сложно, так как нередко больные не обращаются к дерматологу по причине слабой выраженности симптомов.
Причины гипомеланоза
Гипомеланоз разных типов может иметь несколько отличающиеся механизмы развития кожных проявлений. Однако в общем плане это состояние становится следствием нарушения процесса образования меланоцитов (большинство случаев идиопатического гипомеланоза), их повышенного разрушения (при каплевидном гипомеланозе) или нарушения миграции в эмбриональном периоде (гипомеланоз Ито). В результате этого на определенных участках кожных покровов формируются очаги с пониженным содержанием меланоцитов в дерме, что визуально оценивается как осветление с ровными и четкими контурами. Механизмы, которые приводят к таким процессам, досконально не изучены, в некоторых случаях описаны семейные формы гипомеланоза (что доказывает его генетическую природу), но немалую роль играют и внешние факторы среды, такие как ультрафиолетовое излучение.
Также гипомеланоз, особенно у детей, может сопровождать некоторые другие наследственные заболевания и состояния. Наиболее распространенным заболеванием такого типа является синдром Ваандербурга, при котором очаг гипопигментации формируется на голове и выглядит как участок белой кожи со светлыми волосами надо лбом. Другое заболевание – туморозная склеродермия – также характеризуется гипомеланозом в виде небольших очагов, рассыпанных по всему телу. Иногда к одной из форм заболевания относят и витилиго, однако ряд исследователей полагает, что это отдельное дерматологическое состояние, лишь внешне схожее с гипомеланозом. Основной аргумент при этом сводится к тому, что при витилиго пигмент полностью исчезает из очагов поражения кожных покровов, тогда как при гипомеланозе лишь уменьшается его количество.
Классификация гипомеланоза
Существует несколько основных разновидностей гипомеланоза, которые различаются между собой клиническими проявлениями, возрастом дебюта заболевания, причинами и другими факторами. При этом классификация учитывает только те формы этого состояния, которые являются самостоятельными заболеваниями (за исключением гипомеланоза Ито), а не сопровождают другие наследственные и иные патологии. Таким образом, выделяют следующие основные формы гипомеланоза:
1. Каплевидный гипомеланоз – является наиболее распространенной формой данного состояния. Он возникает преимущественно у женщин старше 30-ти лет, которые имеют 1-3 тип кожи – то есть, светлый оттенок с низким содержанием меланина. Достоверно установлено, что каплевидный гипомеланоз провоцируется длительным воздействием ультрафиолетового излучения или солнечного света. Предполагается, что эти факторы ускоряют разрушение меланоцитов на определенных участках кожи, а восполнение их потери происходит намного медленнее, из-за чего общее количество пигментных клеток в конечном итоге уменьшается. Также найдена взаимосвязь между развитием каплевидного гипомеланоза и одной из форм лейкоцитарного антигена (HLA-DR8), что может указать на участие иммунных механизмов в развитии данного состояния.
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациента2. Гипомеланоз Ито – генетическое заболевание, преимущественно спорадического происхождения, но описаны и наследственные формы. Кожные проявления при этом состоянии выглядят как полосы зигзагообразной или волнистой формы различных размеров и локализации. Причиной гипомеланоза Ито являются нарушения процесса эмбриогенеза – миграции клеток-предшественников меланоцитов из нервной трубки в будущие ткани кожи во II-III триместре беременности. Примерно в это же время происходит и формирование центральной нервной системы, которое также нарушается. Это приводит к тому, что гипомеланоз Ито сопровождается многочисленными неврологическими нарушениями и другими пороками развития.
3. Идиопатический гипомеланоз – в дерматологии к нему относят практически все формы данного состояния с неясным происхождением. Предполагается, что это разнородная группа нарушений пигментации кожи, суть которых лежит в нарушении одного из этапов миграции или дифференцировки меланоцитов. Иногда выделяют идиопатический каплевидный гипомеланоз, который схож по своим проявлениям с классической одноименной формой, но обусловлен не разрушением, а замедлением формирования новых меланоцитов.
Некоторые дерматологи могут выделять дополнительные формы и разновидности гипомеланоза, но на сегодняшний день вышеуказанная классификация считается общепринятой.
Симптомы гипомеланоза
Общим для всех типов гипомеланоза является появление более светлых участков кожных покровов различного размера, формы и локализации. Если они располагаются на коже, имеющей волосяной покров (голова, лицо у мужчин, паховая область), то волосы на этих участках также теряют пигмент и становятся светлыми. Практически все формы заболевания (за исключением гипомеланоза Ито) сопровождаются только кожными проявлениями и не вызывают иных симптомов или поражений органов.
Каплевидный гипомеланоз возникает у женщин в возрасте 30-50 лет, которые часто подвергали кожу длительной инсоляции. Первые очаги пониженной пигментации возникают на голенях в области разгибательной поверхности коленей, они имеют форму кругов или овалов диаметром до 1-го сантиметра. Постепенно возникают очаги на предплечьях и туловище (спина, живот, область груди), распространения гипопигментации на шею и лицо при каплевидном гипомеланозе чаще всего не происходит. Распространение очагов ускоряется при воздействии ультрафиолетового излучения (в солярии) и солнечного света, в некоторых случаях увеличение площади поражения кожи может быть обусловлено обменными нарушениями.
Гипомеланоз Ито зачастую возникает еще в детстве, с равной степенью вероятности поражает как мужчин, так и женщин. Участки пониженной пигментации в виде линий и зигзагов возникают по всему телу в первые недели и месяцы жизни, их размеры и интенсивность могут варьироваться у разных больных. Однако по мере роста ребенка их выраженность постепенно снижается, а в подростковом периоде они могут совсем исчезнуть. Гипомеланоз Ито более опасен своими неврологическими симптомами – эпилептическими припадками, умственной отсталостью. Судорожные приступы при этой патологии часто бывают упорными и очень плохо реагируют на традиционные противосудорожные препараты. Дети с гипомеланозом Ито могут страдать от аутизма и двигательной расторможенности. Помимо этого возможны многочисленные пороки развития скелета и других органов – макроцефалия, искривление позвоночника, деформации стоп, аномалии развития половых органов, глаз, зубов.
Идиопатический гипомеланоз характеризуется значительным разнообразием симптомов, так как у него может быть множество механизмов развития. Это могут быть небольшие округлые пятна по типу каплевидной формы (идиопатический каплевидный гипомеланоз), более обширные по площади очаги, участки осветления волос и многое другое. Возраст развития проявлений этой разновидности гипопигментации кожи также очень вариабелен – от младенчества до взрослого. Именно поэтому идиопатический гипомеланоз очень сложно дифференцировать от других состояний, сопровождающихся потерей кожных пигментов – частичного альбинизма, витилиго.
Диагностика гипомеланоза
Диагностика гипомеланоза в дерматологии производится на основании результатов осмотра пациента, в том числе при помощи лампы Вуда, а также в спорных случаях — гистологического изучения тканей участка гипопигментации. При осмотре выявляются очаги с более светлой, чем окружающая кожа, окраской и ровными четкими контурами. Последнее многими дерматологами расценивается как патогномоничный признак гипомеланоза в отличие от других форм лейкодермии. Для подтверждения этого можно произвести дополнительный осмотр с применением лампы Вуда с лупой – в ультрафиолетовых лучах намного лучше можно увидеть границу между неизмененной кожей и очагом пониженной пигментации.
Если появляется необходимость в дополнительном гистологическом исследовании, то производят биопсию кожи в очаге гипомеланоза. При микроскопическом рассмотрении будет видно уменьшение количества меланоцитов относительно нормы. Кроме того, при некоторых формах идиопатического гипомеланоза можно заметить деградацию отростков этих клеток. Это дополнительно усугубляет процессы депигментации кожи, что и является причиной развития заболевания. При гипомеланозе Ито диагностика также включает в себя МРТ головного мозга, оценку основных неврологических функций. В ряде случаев обнаруживаются очаговые изменения мозговой ткани, увеличение боковых желудочков, нарушения на электроэнцефалограмме.
Лечение и прогноз гипомеланоза
Этиотропного лечения гипомеланоза не существует, в основном терапия сводится к попыткам устранить пигментные нарушения местными средствами. Для этого используют внутрикожные инъекции кортикостероидов (для усиления активности меланогенеза) непосредственно в очаги пониженной пигментации. Аналогично используют ретиноиды, а также препарат на основе экстракта плаценты. Последний за счет высокого содержания биогенных стимуляторов активизирует процессы образования меланоцитов. Однако эффективность всех вышеперечисленных мер неодинакова у разных больных, поэтому перспективы выздоровления от гипомеланоза довольно неоднозначны.
Прогноз гипомеланоза относительно жизни пациента благоприятный (за исключением тяжелых форм гипомеланоза Ито), однако в плане выздоровления он неопределенный. Профилактика каплевидной формы заболевания заключается в отказе от злоупотребления солнечными ваннами и посещением солярия, особенно это касается женщин со светлой кожей. В отношении других форм гипомеланоза большую роль играют генетические факторы и нарушения эмбриогенеза, поэтому их эффективной профилактики не существует.
Источник

