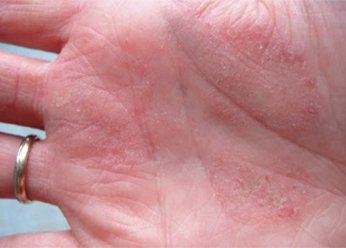
Гнойники при дерматите на лице

Гнойный дерматит – наиболее тяжёлая форма заболевания, он развивается при отсутствии или неправильном лечении различных дерматологических патологий. Его провоцируют антисанитарные условия, длительное воздействие на кожу внешних или внутренних раздражителей при различных видах дерматита.
Особенности гнойного дерматита
Раны при гнойном дерматите локализуются в местах сгибов конечностей и на внутренней стороне бёдер. Кожа в этих местах постоянно испытывает трение, сыпь, возникающая при дерматологических заболеваниях, всё время раздражается. Длительное раздражение рецепторов эпидермиса усугубляет клиническую картину и вызывает процесс гниения, сначала на поверхности, а потом и во внутренних слоях кожного покрова. Вследствие этого развивается некроз или гиперплазия, после этого – склероз кожи и подкожных слоёв, формирующие типичную картину, которую можно изучить по фото, представленным ниже.

Симптомы гнойного дерматита
Гнойный дерматит сопровождается ярко выраженным отёком кожи, болью, повышением температуры в области поражения и общей температуры тела. При отсутствии лечения развивается процесс гниения, количество нагноений увеличивается, наблюдается некротический распад кожи.
К характерным симптомам гнойного дерматита относится:
- Нагноения в местах высыпаний. Чаще – на внутренней стороне бёдер, в местах сгибов рук и ног, реже – на открытых участках тела.
- Некроз кожи.
- Корочки на ранах.
- Густой гной с неприятным запахом.
- Кератолиз – разрушение кожи между пальцами рук и ног.
- Ярко-красная ткань – при удалении корочек и гноя.
- Воспалённая грануляционная ткань нижних слоёв кожного покрова.
При несвоевременном или неправильном лечении болезнь приобретает хроническую форму или переходит в бородавчатый дерматит (веррукоз).
Причины гнойного дерматита
Факторы, которые могут спровоцировать развитие болезни, можно разделить на отдалённые и близкие.
Отдалённые причины гнойного дерматита – это:
- Наследственность.
- Предрасположенность – последствия инфекционного заболевания или склонность к аллергии.
- Близкие (спровоцированные) причины – это:
- Заболевания, при которых возникает раздражение кожного покрова.
- Стрессы.
- Реакция организма на климат.
- Неблагоприятная экологическая обстановка.
- Работа с химическими средствами.
- Постоянное механическое раздражение отдельных участков кожи.
- Другие факторы, провоцирующие развитие различных видов дерматита.
Диагностировать гнойный дерматит может врач, самолечение недопустимо. Поэтому при появлении первых симптомов болезни следует как можно раньше обратиться к дерматологу.
Гнойный дерматит у детей
Специфика заболевания такова, что гнойный дерматит у детей проходит более тяжело – боли и повышенная температура переносятся детьми хуже. В целом клиническая картина заболевания не отличается от той, которая наблюдается у взрослых. Не отличаются и признаки, по которым определяется гнойный дерматит. В раннем возрасте причиной гнойного дерматита чаще всего становится генетическая предрасположенность, нередки случаи, когда болезнь развивается на фоне других дерматологических заболеваний.
Диагностика гнойного дерматита
Клинические проявления гнойного дерматита у людей настолько ярко выражены, что чаще всего их достаточно, чтобы диагностировать болезнь. Для подтверждения диагноза врач назначает клинический анализ крови (играет роль концентрация эозинофилов), анализ для определения уровня иммуноглобулинов и пробы на аллергию. Последние помогают определить группу аллергенов, которые стали причиной дерматита. Для диагностики первичных или сопутствующих заболеваний могут понадобиться консультации профильных врачей – терапевта, аллерголога, гастроэнтеролога, иммунолога и т. д.
Лечение гнойного дерматита
Лечение гнойного дерматита – комплекс мер, направленных на устранение причин заболевания и его проявлений. В первую очередь назначается дезинфекция зон поражения. Раны промываются раствором 0,05% перманганата калия и 2% хлорамина. Допускается применение других антисептических средств. Повреждённую кожу очищают от корочек и отмерших тканей, обильно пропитывают дезинфицирующим раствором и присыпают антибактериальным порошком, в состав которого входит борная кислота, йодоформ и белый стрептоцид (норсульфазол).
Если гнойный дерматит вызвал гипертрофию или гиперплазию, после очистки повреждённых участков и дезинфекции раны область вокруг поражённой кожи обрабатывается тампонами, смоченными в растворе спирта и глицерина, после чего накладывается повязка с компрессом из 2% спиртового раствора формалина. В дальнейшем врач назначает мазь Вишневского, синтомициновую эмульсию и другие средства этой группы. После появления первых признаков заживления применяется паста Лассара, вяжущие примочки (свинцовая и др.), спиртовые растворы (метиленовый синий, бриллиантовая и малахитовая зелень, пиоктанин). На завершающем этапе накладываются лёгкие защитные повязки с мазью Вишневского, синтомициновой эмульсией или другими бактерицидными мазями со смягчающим эффектом.
Для общего лечения используются противомикробные и охранительные препараты, средства, подавляющие инфекцию и улучшающие общее состояние организма. В зависимости от клинической картины врач может назначить новокаиновые блокады (внутривенные инъекции 0,25-0,5% раствора новокаина).
Параллельно с этим можно использовать народные средства для лечения гнойного дерматита:
- Древесная мазь. Растереть в порошок 2 ст. ложки дубовой коры и 1 ч. ложку почек чёрного тополя, смешать их с размягчённым сливочным маслом (7 ч. ложек). Наносить тонким слоем на поражённые участки 3-4 раза раз в сутки.
- Лекарственный отвар. Смешать 2 ст. ложки лепестков садовой розы, дубовой коры, хвоща и медуницы, добавить 1 л воды, довести до кипения и выдержать на маленьком огне 30 минут. Принимать каждый раз перед едой.
- Травяной настой. Смешать 5 ч. ложек зверобоя и 3 ч. ложки листьев грецкого ореха, золить 200 мл кипятка, оставить на 30 минут, потом прокипятить 15 минут. Принимать 3-4 раза в день по 100 мл в течение месяца.
Нужно понимать, что народные средства без медицинской помощи не избавят от гнойного дерматита, поэтому они рекомендуются как дополнительное лечение, согласованное с врачом.
При отсутствии лечения или попытках избавиться от болезни самостоятельно могут возникнуть осложнения, опасные для здоровья. Гнойные процессы могут распространиться на другие ткани, вызвать сепсис и стать причиной ампутации конечностей. Даже при благополучном исходе после гнойного дерматита могут возникнуть не опасные для здоровья, но достаточно неприятные осложнения:
- Рубцы.
- Пигментация.
- Изменение цвета кожи.
- Снижение чувствительности отдельных участков.
Профилактика гнойного дерматита
Для того, чтобы не допустить развитие болезни, нужно придерживаться простых правил:
- Откажитесь от курения и алкоголя.
- Обеспечьте нормальный отдых и сон.
- Правильно питайтесь.
- Ведите активный образ жизни.
- Избегайте стрессовых ситуаций.
- Соблюдайте правила гигиены.
- Будьте аккуратны при работе с химикатами.
- Летом пользуйтесь солнцезащитными кремами.
- Следите за здоровьем, поддерживайте иммунитет.
Если вы склонны к аллергии, не допускайте контактов с раздражителями. Носите одежду из натуральных тканей, используйте гипоаллергенную бытовую химию, поддерживайте кожу косметикой, избегайте травм. Помните: лечение гнойного дерматита – сложный процесс и универсального рецепта от этой болезни нет. Эффект зависит от степени тяжести заболевания и индивидуальных особенностей организма, полностью избавиться от проблемы позволит только квалифицированная медицинская помощь.
Источник
Гнойно-воспалительный процесс в кожных покровах провоцируется гноеродной микрофлорой. Гнойный дерматит может быть первичным или вторичным. В последнем случае, гнойный процесс является осложнением других кожных заболеваний. В частности, такое осложнение нередко развивается на фоне болезней, сопровождающихся зудом. При расчесах повреждаются кожные покровы, а в ранки легко проникает инфекция.
Возбудителями гнойно-воспалительного процесса на коже, чаще всего, являются стафилококки или стрептококки. Первый вариант встречается чаще, так как стафилококковые инфекции в большинстве случаев развиваются на слизистых оболочках. Эта бактериальная микрофлора присутствует на коже у большинства здоровых людей, а развитию гнойного дерматита способствует снижение иммунитета. Заболевание диагностируется, в основном, у детей или пожилых людей.
Причины
Развитие гнойных воспалительных процессов на коже провоцирует бактериальная микрофлора. Инфекция нередко бывает смешанной, то есть, возбудителями, помимо стафилококков, могут быть энтерококки, синегнойная палочка и другие разновидности гноеродных бактерий. Провоцирующими факторами для развития заболевания являются:

- снижение иммунитета;
- сахарный диабет и другие нарушения обменных процессов;
- переохлаждение;
- травмы;
- повышенная потливость;
- постоянный контакт с химическими препаратами;
- стрессы, депрессивные состояния.
Классификация
Гнойные дерматиты классифицируют в зависимости от степени поражения кожных покровов.
Поверхностные
Эта разновидность дерматита в большинстве случаев провоцируется именно стафилококкам, но возможны и исключения. Проявляется заболевание развитием остиофолликулита и сикоза.
При остиофолликулите первым симптомом является покраснение кожи вокруг выхода сальной железы или волосяного мешочка. На этом месте появляется незначительный отек, появляется болезненность. В дальнейшем образуется пустула – образование в виде купола, на вершине которого образуется бело-желтое пятно – гнойная головка.

При этом виде заболевания уже сформировавшийся элемент не увеличивается в размерах, он достаточно быстро (максимум за 6 дней) засыхает с образованием корочки. На месте заживления может некоторое время держаться гиперпигментация.
При данной форме гнойного дерматита высыпания, как правило, многочисленные. Пустулы располагаются хаотически или группами, но никогда не сливаются друг с другом. Наиболее вероятные места образования высыпаний:
- лицо;
- шея;
- руки от запястья до локтя;
- бедра и голени.
Сикоз – это еще одна разновидность поверхностного кожного дерматита. Возбудителем выступает золотистый стафилококк. Поражается, чаще всего, кожа лица в области вокруг рта, по краю век, на крыльях носа. Реже заболевание развивается на других участках кожи – в подмышечных впадинах, на лобке.
Совет! У мужчин сикоз диагностируется в несколько раз чаще, чем у женщин. Причем высыпания, как правило, локализуются в области роста усов и бороды.
Начинается заболевание с образования одиночных гнойничков, расположенных небольшими группами. Затем воспалительный процесс начинает распространяться на здоровые участки кожи. Пораженная кожа покрасневшая, воспаленная, болезненная, покрыта большим количеством мелких гнойничков, распложенных вплотную друг к другу.
Пустулы быстро подсыхают и поверхность кожи покрывается зеленовато-желтыми гнойными корками. Процесс продолжается длительно, на месте отпавших корок образуются новые гнойнички и корки.
При поражении кожи стрептококковой флорой развивается поверхностная стрептодермия или импетиго. Этот вид гнойного дерматита, чаще всего, диагностируется у детей – ослабленных или склонных к диатезу. Симптоматика заболевания:

- на коже образуются красные пятна;
- через несколько часов на фоне покрасневшей кожи образуются мелкие пузырьки;
- содержимое пузырьков вначале прозрачное, но быстро мутнеет, превращаясь в гной;
- через несколько дней образования подсыхают, образуя гнойные корки;
- при снятии корок образуются покрытые гнойным содержимым эрозии;
- примерно через неделю корочки отпадают, на месте поражения некоторое время сохраняется синюшный оттенок кожи.
Глубокие
При глубоком поражении кожи воспалительный процесс распространяется на дерму и подкожную клетчатку. Существует несколько клинических разновидностей глубоких гнойных дерматитов, это:
- Фурункулез. При этой форме происходит глубокое поражение волосяного фолликула гнойно-некротического характера с распространением воспалительного процесса на близлежащие ткани. Развитее фурункула может стать осложнением поверхностных фолликулитов, но не исключается и первичное развитие процесса. При образовании фурункула на коже, окружающей волос, появляется воспаленный участок багрового цвета, он плотный и болезненный. Через несколько дней образуется некротический стержень, расположенный в центре образования. Еще через несколько дней происходит отторжение некротической ткани и гноя, а на месте воспаления образуется язва, которая быстро зарубцовывается.
Совет! При образовании единичного фурункула общее самочувствие, как правило, не страдает. Если же процесс множественный, то возможно повышение температуры, слабость, появление симптомов интоксикации.
- Карбункул. Это еще более тяжелая разновидность гнойного дерматита. В этом случае воспалительный процесс захватывает сразу несколько волосяных фолликулов и происходит образование нескольких некротических стержней. При образовании карбункула происходит нарушение общего самочувствия.

- Гидраденит. При этой разновидности гнойного дерматита воспаление охватывает потовые железы. Поэтому очаг заболевания, чаще всего, расположен в подмышечной впадине, реже – около сосков и в аногенитальной области.
- Вульгарная эктима. Этот вид глубокой формы гнойного дерматита вызывается стрептококковой флорой. Заболевание развивается на фоне существенного снижения иммунитета, чаще всего, поражается кожа голеней. Начинается заболевание с образования гнойной пустулы, после вскрытия которой на её месте появляется язва, дно которой покрыто гнойным содержимым. Заживление происходит через 2-3 недели, на месте язвы формируется заметный шрам.
- Хроническая пиодермия. Это тяжелое заболевание провоцируется смешанной бактериальной флорой. В группу риска входят ослабленные люди – пожилые, истощенные. Характеризуется образованием на коже ног гнойных эрозий, которые долго не заживают и часто рецидивируют.
Терапия
Лечением гнойного дерматита занимается дерматолог. Основная цель терапии заключается в следующем:
- предотвращение распространения инфекции;
- купирование воспалительного процесса.
При поверхностных формах достаточно будет наружной обработки поверхности антисептическими растворами. Кроме того, назначается витаминотерапия для общего укрепления организма.
При лечении фурункулов используется ихтиоловая мазь. Карбункулы необходимо вскрывать хирургическим путем в условиях стационара. При глубоком поражении кожи показано системное лечение антибактериальными препаратами. Курс приема антибиотиков составляет 5-7 дней при остром течении, и до 14 дней при хронической форме. Назначаются препараты из группы тетрациклинов и пенициллинов в форме таблеток или инъекций.
Итак, гнойный дерматит – это группа заболеваний, вызванных бактериальной микрофлорой. Общим симптомом является наличие воспалительного процесса и покрытие кожи гнойными пустулами, язвами и корками. При этом заболевании необходимо лечиться под контролем врача, так как процесс может распространяться на окружающие здоровые ткани или перейти в хроническую форму.
Источник
Дерматит на лице – это болезнь, провоцирующая воспалительные процессы на коже лица. Патология, кроме того, то вызывает физический дискомфорт, влияет на психологическое состояние, приводя к возникновению различных комплексов.
Особенно сильно сказывается болезнь на состоянии женщин, для которых даже появление небольшого прыщика становится настоящей катастрофой.
Еще недавно дерматит на лице принадлежал к детским болезням. Сейчас он диагностируется у 10-12% взрослого населения.
Дерматит на лице фото
Причины дерматита на лице
Точно определить факторы, провоцирующие развитие болезни, пока еще не удалось.
Предположительно основными причинами дерматита на лице служат:
- наследственная предрасположенность;
- эндокринные нарушения;
- изменения гормонального уровня;
- дефицит витаминов в рационе;
- недостаточная гигиена лица;
- использование некачественной косметики.
Повышают риск развития болезни:
- слабый иммунитет;
- частые стрессы;
- плохая гигиена лица;
- курение;
- злоупотребление спиртным напитками.
Узнать подробнее
Симптомы дерматита на лице
Характерные признаки дерматита на лице можно посмотреть на фото. Они проявляются эритемой и хорошо заметными угревидными высыпаниями, заполненными жидкостью или гноем. Локализуется сыпь чаще всего на подбородке и вокруг рта.
Довольно часто люди принимают симптомы дерматита на лице за признаки простого воспаления, аллергии либо других заболеваний (например, псориаза). В результате они не предпринимают необходимых мер, что приводит к прогрессированию болезни и возникновению осложнений.
Стадии дерматита на лице
В своем развитии болезнь проходит 3 стадии:
- Острую. Кожа лица краснеет вследствие расширения сосудов, становится отечной, покрывается пятнами и пузырьками, наполненными серозной жидкостью, возникает чувство жжения. Любые изменения окружающих условий сразу же сказываются на ее состоянии. Своевременно начатое лечение позволяет быстро и эффективно избавиться от проблемы.
- Подострую. Пузырьки лопаются, образуя коросту, что вызывает зуд и жжение. Кожа пересыхает и отслаивается чешуйками, роговеет и покрывается синюшными грубыми рубцами. Возможны головные и суставные боли, повышение температуры.
- Хроническую – запущенная форма, которая полностью не излечивается и периодически заявляет о себе рецидивами.
Избежать перехода заболевания в хроническую форму позволит своевременная адекватная терапия. Поэтому не стоит проводить лечение дерматита на лице в домашних условиях, что может усугубить ситуацию. Лучше при обнаружении любых высыпаний проконсультироваться со специалистом.
Виды дерматита на лице
Медицине известно несколько видов дерматитов, поражающих кожу лица. Они различаются провоцирующими факторами, особенностями протекания и клиническими проявлениями.
Аллергический дерматит
Встречается наиболее часто. Возникает при попадании внутрь организма аллергенов (некоторых продуктов питания, химических соединений, пыли, пыльцы, шерсти). В легкой форме заболевание сопровождается красными пятнами, сыпью и отеками.
Если не предпринять необходимых мер, то состояние усложняется: повышается температура, тревожит мигрень и ринит, наблюдается слезоточивость.
Атопический дерматит
Этот вид патологии развивается, если не лечить аллергический дерматит. Красные волдыри остаются постоянно на лице и вызывают сильный зуд. Любые механические воздействия провоцируют воспалительные процессы. В результате кожа грубеет и покрывается рубцами. Болезнь требует длительного лечения.
Контактный дерматит
Эта разновидность патологии также имеет аллергический характер. Отличительная черта болезни – воздействие внешних аллергенов: стирального порошка, косметики, украшений, тканей. Кожа человека становится сухой, краснеет, покрывается волдырями и шелушится.
Но все эти признаки проявляются только на участках кожи, контактирующих с аллергеном. Если своевременно начать лечение, то удастся быстро справиться с заболеванием. В противном случае он трансформируется в атопическую форму.
Фотодерматит
Эта болезнь является разновидностью контактной формы. В качестве аллергена служат солнечные лучи либо кремы, защищающие от ультрафиолетового воздействия.
Пероральный дерматит
Другое название – розацеаподобный дерматит, что связано со сходством симптоматики с розацеа. На коже (обычно вокруг рта) появляются пятна, меняющие свой оттенок от светло-розового до насыщенного красного при изменении температуры и других внешних условий.
В запущенной форме на месте пятен образуются бугорки, удалить которые довольно трудно. Основные причины патологии – неподходящая косметика, неправильное функционирование пищеварительной системы, гормональные изменения, нарушения метаболизма, стрессы.
Себорейный дерматит
По разным причинам происходят сбои в деятельности сальных желез. В результате они активируют свою работу, что приводит к чрезмерной жирности кожного покрова и провоцирует закупоривание пор. Сначала болезнь поражает волосистую часть головы (появляется перхоть), после чего переходит на лицо. Образуются угри и комедоны, что сопровождается зудом.
Известно 2 разновидности болезни:
- жирный дерматит – лицо окрашивается в серый цвет, приобретает нездоровый блеск, покрывается гнойниками;
- сухой дерматит – наблюдается десквамация – кожа шелушится и отслаивается чешуйками.
Лечение дерматита на лице
Чтобы лечение дерматита на лице было успешным, нужно ликвидировать причины патологических изменений при помощи комплексной медикаментозной терапии, включающей:
- антигистаминные лекарства – снимают зуд и другие проявления аллергии;
- противовоспалительные средства;
- гормональные препараты;
- антибиотики – уничтожают патогенных бактерий;
- антидепрессанты;
- иммуномодуляторы – укрепляют иммунитет, повышают защитные силы организма;
- успокоительные медикаменты;
- витаминные комплексы.
Дополнительно врач может порекомендовать физиотерапевтические процедуры: криомассаж – воздействие на кожу холодом и лазеротерапию.
Обязательное условие выздоровления – изменение образа жизни. Необходимо заниматься спортом, почаще гулять на свежем воздухе, спать не меньше 8 часов, избегать стрессов, придерживаться гипоаллергенной диеты.
Основу рациона должны составлять овощи и фрукты, каши, рыба, вареное мясо. Рекомендуется отказаться от консервов, пряных и острых блюд, солений, копченостей, сладостей, фаст-фудов, чипсов, алкогольных напитков.
Важное значение имеет правильный уход за кожным покровом. Для подбора подходящих очищающих средств рекомендуется обратиться к косметологу-дерматологу.
Благоприятное действие окажут спортивные занятия и прогулки на свежем воздухе. Они активируют циркуляцию крови и поступление кислорода к клеткам лица, что ускорит выздоровление, а также улучшит состояние кожи и волос.
В сильно запущенных случаях придется поменять работу либо переехать жить в другой климатический пояс.
Лечение дерматита лице мазями и кремами
Устранить неприятные проявления болезни поможет местное лечение дерматита на лице с использованием мазей и кремов. При выборе препарата врач учитывает вид заболевания.
При аллергической форме обычно вполне хватает антигистаминной мази. При контактной разновидности следует исключить воздействие аллергена и воспользоваться антигистаминами. В запущенных случаях справиться с болезнью удастся только при помощи кремов, содержащих гормоны. Глюкокортикостероидные средства понадобятся и при атопическом дерматите.
При себорее используют противомикозные мази, уничтожающие грибок. Пероральный дерматит лечат мазями, содержащими антигистамины. Если неизвестна точная причина болезни, дополнительно назначают гормональные препараты.
При дерматите на лице рекомендованы только глюкокортикостероидные мази, принадлежащие к первому классу. Они характеризуются низкой активностью и не раздражают чувствительную кожу лица. Но все равно от них следует отказаться после снятия острого воспаления, так как при длительном приеме они вызывают побочные эффекты и привыкание.
Для ежедневного использования рекомендованы местные средства, в составе которых нет гормонов. Отличный результат позволяют получить препараты линии Лостерин: крем и цинко-нафталановая паста, специально разработанные для лечения дерматита и других кожных патологий.
Они содержат в сбалансированном соотношении активные вещества, оказывающие терапевтическое воздействие на кожу. Они снимают воспаление и зуд, подсушивают кожу, оказывают антисептическое и обеззараживающее действие.
Также линия Лостерин содержит гигиенические средства: крем-мыло, гель для душа, шампунь. Они аккуратно очищают кожу, насыщают ее влагой, устраняют раздражение и зуд, дезинфицируют и ускоряют регенеративные процессы.
Лечение дерматита на лице народными средствами
Дополнят лекарственное лечение дерматита на лице народные средства:
- Дегтярная мазь. Деготь (6 грамм) перемешивают с любым кремом (тюбик) и нагревают до 60⁰С.
- Молочно-глицериновая мазь. Соединяют в одинаковых объемах молоко и глицерин, добавляют для загустения крахмал из риса.
- Мазь из зверобоя. Траву заливают двукратным объемом растительного масла и оставляют на неделю.
- Мазь из тимьяна. Сухие листья соединяют со сливочным маслом.
- Эфирные аппликации. В детский крем (20 грамм) добавляют по 4 капли миррового и кипарисового масел.
- Молочно-масляный раствор. В молоко (20 миллилитров) вливают по 5 капель гераниевого, мятного и кедрового масел.
- Картофельный компресс. Картофель натирают на терке либо пропускают через мясорубку. Можно добавить к картофельной кашице мед.
- Винный компресс. Измельченные листики подорожника (8 штук) заливают белым вином (100 миллилитров) и оставляют настояться на 6 часов.
- Отвар грецкого ореха. Листики дерева (5 штук) измельчают и заливают водой (200 миллилитров). Ставят на огонь 6-7 минут. Настаивают.
- Отвар хмеля, череды, крапивы. Траву растений (по 10 грамм) заливают кипящей водой (150 миллилитров) и настаивают около часа.
- Чай из одуванчиков. Листья растения запаривают кипятком в соотношении 1:5 и настаивают 5-10 минут. Используют для примочек и в качестве успокаивающего напитка.
Кожный покров протирают отварами лекарственных трав и масляными растворами в течение месяца. Мази наносят на кожу на ночь.
Лечение дерматита на лице мазями, приготовленными в домашних условиях, не избавит от патологии, но улучшит общее состояние: снимет воспаление, продезинфицирует кожу, устранит зуд.
Профилактика дерматита на лице
В профилактических целях рекомендуется своевременно лечить любые заболевания, придерживаться режима труда и отдыха, рационально питаться, заниматься спортом.
Загрузка…
Источник