Как избавиться от бородавок моллюсков

 Очень часто обеспокоенные родители обращаются к врачу по поводу появления на коже малыша различных образований, в народе именуемых бородавками. Врачи называют их папилломами – доброкачественными опухолями или разрастаниями кожи. Однако, это не единое заболевание, а целая группа проблем, в основном вирусного происхождения. Самыми частыми у детей считаются контагиозный моллюск и вирусная папиллома (ВПЧ). О них поговорим подробно.
Очень часто обеспокоенные родители обращаются к врачу по поводу появления на коже малыша различных образований, в народе именуемых бородавками. Врачи называют их папилломами – доброкачественными опухолями или разрастаниями кожи. Однако, это не единое заболевание, а целая группа проблем, в основном вирусного происхождения. Самыми частыми у детей считаются контагиозный моллюск и вирусная папиллома (ВПЧ). О них поговорим подробно.
Контагиозный или инфекционный моллюск
Это кожная опухоль вирусной природы, доброкачественная по своему характеру. Обычно вирусы поражают клетки верхнего слоя кожи – кератиноциты, в результате утрачивается контроль над делением клетки и разрастается определенный участок кожи. Кроме того, вирусы блокируют иммунные клетки, которые осуществляют контроль за делением, поэтому моллюски чаще возникают у тех, кто имеет проблемы с иммунной системой. А так как у малышей дошкольного возраста иммунная система работает еще несовершенно, поэтому они чаще других подвержены этой болезни.
Эта болезнь чисто человеческая, поэтому при контакте с животными (например, домашними или уличными) ею заболеть нельзя. Она заразна. Поэтому могут болеть и несколько детей в семье, и даже взрослые, хотя это и редко, но бывает.
Основные пути передачи от больного малыша к здоровому, при непосредственных тесных контактах. Вторым вариантом заражения может быть пользование общими предметами гигиены, ношение одежды больного ребенка, его мягкие игрушки. Больше вероятности заболеть имеют дети с кожными проблемами, когда есть участки повреждений – ссадины, царапины, дерматит – тогда вирусу проще проникнуть в толщу кожи. Исходя из способа передачи, чаще всего он встречается в организованных детских коллективах – садиках, интернатах, лагерях. Другим отличным местом для того, чтоб подцепить данный вирус являются общественные бани или бассейны – влажный воздух, кожные контакты и большое число народа способствуют этому.
Не все одинаково восприимчивы к вирусу – обычно чаще страдают дети из группы часто болеющих, аллергиков, имеющих проблемы с пищеварением. Период инкубации обычно длится от 2-3 недель до двух месяцев, причем могут быть первичное поражение и дальнейшие отсевы с него.
Как же его узнать?
Высыпания могут появиться на любом участке тела – лице, руках, шее, ногах, плечах, животе и даже половых органах – не может их быть только на ладонях и подошвах, чем они существенно отличаются от папиллом. Поэтому, если вы обнаружили моллюск у кого-то из детей, тщательному осмотру надо подвергнуть всю семью и все части тела каждого ее члена.
Обычно появляется один или несколько элементов, похожих на узелки в толще кожи, они имеют телесный или розовый цвет, иногда описываются как «жемчугоподобные» уплотнения. В центре этих уплотнений обычно есть «пупкообразное» вдавление или углубление. Они не бывают больших размеров, обычно от 1 до 15 мм в диаметре, если сливаются, могут образовывать достаточно обширные участки. Никаких других проявлений обычно не бывает – не температуры, ни недомогания, редко малыши могут чувствовать легкий зуд, расчесывать их и присоединяется воспаление. Тогда элементы могут покраснеть. Характерным симптомом, отличающим моллюск от всех кожных инфекций и поражений является то, что при надавливании на него пинцетом, выделяются творогообразные крошки. Они содержат внутри себя много вируса. Поэтому трогать и давить это руками не стоит – можно разнести инфекцию.
Обычно они не осложняются – но если ребенок их расковыряет или расчешет, могут присоединиться микробы и возникнет ранка. Ее нужно только обрабатывать антисептиками, чтобы не допустить развития нагноения.
Диагностика и лечение моллюска
Конечно, в случае типичного течения и проявления у нескольких детей сомнений нет, но, иногда моллюск сложен для распознавания. Поэтому пусть точным диагнозом и лечением займется врач-дерматолог. У взрослых моллюск может пройти и сам, но из-за своей потенциальной заразности детям обычно рекомендуется удалить моллюска сразу, как он обнаружен.
После того, как врач отметит все элементы, их количество и расположение, он предложит на выбор несколько методов. Обычно каждый узелок либо выдавливают, либо выскабливают специальным инструментом – острой ложечкой Фолькманна. После этого, место где был моллюск обрабатывают антисептиками (йод, фукорцин или другие), чтоб образовалась корка. Процедура немного болезненна. Но обычно малыши ее переносят достаточно хорошо, но если ребенка это волнует – врач сделает местную анестезию особым кремом или раствором. Можно прижечь прыщик лазером или жидким азотом, если это совсем малыши, которые не смогут терпеливо высидеть на процедуре.
После любого из этих воздействий корочку два-три раза в день обрабатывают антисептиками, но не дают ей сдираться, чтоб не разносить оставшиеся еще в ней моллюски. Корка должна отпасть сама. Иногда рекомендуется наносить вокруг ранок еще особый гель, он будет препятствовать отсеву из ранки новых элементов и не даст возможности повториться развитию моллюска.
Кроме местного лечения, при обильных высыпаниях назначается иммунотерапия вифероном или его аналогами.
Что еще нужно знать о моллюске?
Во время лечения надо особое внимание обратить и на вещи ребенка – все белье, постель и всю одежду ребенка стирают на 90 градусах и тщательно проглаживают, тщательно стирают и моют все его игрушки. Чтобы предупредить развитие инфекции хорошо бы оградить ребенка от детей в садике, уведомить воспитателя, чтобы были осмотрены и остальные дети в группе. Карантин при этом заболевании не накладывается, но лечение требуется всем детям.
Чтобы не заболеть этим неприятным заболевание требуется соблюдение гигиены – и личной, и гигиены жилища. Стоит выделить ребенку отдельное полотенце, мочалку и мыло, регулярно проводить осмотр тела малыша на предмет высыпаний.

А что такое бородавки?
Бородавки (папилломы) – это разнообразные разрастания кожи, вызываемые группой вирусов, объединяемых общим названием «вирус папилломы человека» или ВПЧ. На сегодня учеными выявлено около 70 видов ВПЧ, которые могут вызывать папилломы кожи у детей и взрослых. У детей развитие бородавок связано с физиологически незрелой иммунной системой, чаще возникают при повреждении кожи, тогда вирусу проще проникнуть в кожные покровы. Порой их локализация настолько неудобна, что существенно затрудняет возможность их удаления.
Вирус достаточно распространен в природе, ребенок инфицируется при контакте с человеком или животным, страдающим одной из форм ВПЧ. Отмечается длительное сохранение вирусов и на поверхностях вещей, он устойчив к воздействию холода и высыханию. Особенно легко заражение происходит при наличии повреждений кожи – ссадин, трещин, воспаления, дерматита. Отмечается возможность заражения при купании в общественных бассейнах – хлор делает кожу рыхлой. Вирус не очень заразен, но при прямом и длительном контакте передача его очень вероятна, заразными могут быть предметы общего пользования в садиках, игрушки, общая ванная или душ. Бородавки, локализованные в одном месте, при снижении иммунитета и благоприятных условиях могут распространяться на другие области.
Однако, с момента заражения до первых проявлений может пройти от нескольких недель до года. Считается, что до 10% населения, в том числе и дети, заражены ВПЧ, причем в последнее десятилетие заболеваемость выросла вдвое. Чаще всего бородавки возникают у детей школьного возраста примерно до 13-15 лет.
Какие виды бывают у детей?
У детей встречаются обычные или вульгарные бородавки, которые чаще всего локализуются на кистях рук. На втором месте стоят плоские бородавки, располагающиеся на лице и руках, на третьем подошвенные. Очень редко у детей бывают папилломы внутренних органов и аногенитальные (на половых органах).
Мы уже говорили, что вирусы папилломы множественны, но обычно они располагаются на конечностях, ладонях и подошвах (в отличие от моллюска), а кроме того, на волосистой части головы и даже слизистых.
В самом начале своего возникновения они имеют телесный цвет, локализуясь на лице или ладони, растут и не меняют своей окраски. Иногда на одном месте могут образоваться сразу несколько бородавок – это могут быть округлые образования на тонкой ножке, которые в дальнейшем по прошествии времени могут потемнеть и приобрети причудливые формы. Сами по себе они не болезненные и кроме не очень эстетичного внешнего вида никаких неприятностей не доставляют.
Другое дело бородавки подошвенные – они могут доставлять неприятности при ходьбе и травмироваться обувью. Ножки у них не бывает – они обычно бывают плоскими, имеют грубые ороговевшие поверхности, темного цвета. Внутри бородавки могут возникать темные точки. Это участки кровоизлияний сосудов, травмированных папилломой. Кроме того, они обычно залегают в глубине кожи и их очень сложно лечить и удалять, так как просто вырезать их невозможно без рубца и сильного травмирования, а прикладывать специальные мази не очень удобно. Вдобавок, такие виды бородавок очень часто появляются повторно – так как кода ног обычно влажная, теплая и создает комфортную среду для папиллом.
Если папилломы располагаются в местах повышенного трения или травмирования, они имеют склонность к разрастанию и отсеву. Поэтому, если они никак не беспокоят малыша, лучше всего их не трогать совсем.
Диагностика и способы лечения
Конечно, при типичной локализации и внешнем виде диагноз становится ясен уже при осмотре, но если есть сомнения, врач-дерматолог порекомендует гистологическое исследование. С папилломы возьмут малюсенький кусочек и исследуют под электронным микроскопом и выявят вирусы.
Лечение папиллом разнообразное и, к сожалению, не всегда 100% эффективное. Чаще всего папилломы произвольно исчезают сами через 1-2 года или даже ранее, иммунная система справляется сама. Поэтому, если локализация ее не мешает жизни и ребенок нормально переносит ее наличие, лучше ничего не трогать. Но, если же папилломы расположены на стопах или причиняют ребенку неудобство. Дерматолог порекомендует методы их удаления.
Методы борьбы. Плюсы и минусы
Первыми в арсенале дерматологии и косметологии стоят физические воздействия – это высокие или низкие температуры, воздействие волновых токов. Лазер и замораживание жидким азотом применяют часто. Но не для всех локализаций это подходит – могут оставаться шрамы и рубцы. Поэтому – если это папиллома на ножке и расположена на руке – возможно, вам пойдет этот метод. А вот для лечения подошвенных и плоских папиллом эти методы неприменимы. Кроме того, все эти воздействия требуют местного обезболивания, поэтому в основном применяют у детей старше 4-5 лет.
Если было выбрано замораживание жидким азотом (криотерапия), потребуется несколько аппликаций по 15-30 секунд, раз в три-четыре недели. Дома в интервалах между прижиганиями необходимо обрабатывать корочку растворами антисептиков – йода, зеленки, фукорцина. Если все идет по плану, обычно через 2-4 месяца полностью вылечиваются все папилломы.
Врач может предложить в тех местах, где невозможно или неудобно удалить лазером или азотом, так называемые кератолитики, кремы или мази, то есть вещества, обладающие прижигающим и отшелушивающим эффектом. У детей применяют только с 10-12 лет и только вещества на базе салициловой или молочной кислоты. Этот метод не очень удобен тем, что страдает кожа и вокруг папилломы. Поэтому окружающую здоровую кожу надо будет защищать специальными мазями или гелями.
Профилактику бородавок проводить нелегко. Ведь контакт малышей между собой очень сложно предотвратить, да и инкубационный период у папиллом длительный – сложно будет установить источник. Часто в бассейны и бани ограничивают доступ малышам с подошвенными бородавками или другими кожными проблемами, но это не гарантия от заражения.
И напоследок
Папилломы и контагиозный моллюск являются доброкачественными образованиями кожи и имеют инфекционное происхождение. Чаще всего, они не требуют вмешательства и иммунитет справляется с ними сам. Но с точки зрения эстетики, особенно при расположении на лице, особенно у девочек и подростков, они вызывают большие проблемы в общении, стеснение и стыд. Поэтому, частыми показаниями для лечения являются именно желание ребенка и родителей. На сегодня лечить их можно, лечатся они достаточно эффективно и при правильном выполнении рекомендаций исчезнут навсегда.
Ребенка с папилломами или моллюсками нельзя ограничивать в общении, из школы или садика их не изолируют, однако, надо знать о соблюдении элементарных мер гигиены — все-таки эти образования заразны.
Источник
UPD: Âíèìàíèå! Ïîñò íå ÿâëÿåòñÿ èíñòðóêöèåé! Ïåðåä ëþáûì ëå÷åíèåì ïðîêîíñóëüòèðóéòåñü ñ âðà÷îì!
Âñå íà÷àëîñü ñ òîãî, ÷òî èìåííî íà Ïèêàáó ÿ ïðî÷èòàëà ïîñò î òîì, êàê áîðîëèñü ñ ýòîé äðÿíüþ ó ñâîèõ äåòåé íåêîòîðûå ïèêàáóøíèêè. Òàì áûëè ññûëêè íà Âèêèïåäèþ è ôîòîãðàôèè. Èìåííî òîãäà ÿ è ïîíÿëà, ÷òî ó ìîåãî ðåáåíêà òîæå êîíòàãèîçíûé ìîëëþñê. Âîò îíà, ïðàêòè÷åñêàÿ ïîëüçà Ïèêàáó.
Äî ýòîãî ïðîñòî äóìàëà, ÷òî ýòî ïðûùèêè òàêèå, òåì áîëåå èõ áûëî òîëüêî äâà, ïðàâäà íå ïðîõîäèëè óæå ïîëãîäà.
Òàê âîò, èìåííî ïîýòîìó ÿ è ðåøèëà íàïèñàòü ýòîò ïîñò — ìîæåò áûòü êòî-òî, êàê è ÿ â ñâîå âðåìÿ, íàòêíåòñÿ íà ýòîò ïîñò è îí îêàæåòñÿ ïîëåçíûì.
Äëÿ íà÷àëà ÷óóóóòü-÷óòü òåîðèè.
Êîíòàãèîçíûé ìîëëþñê âèðóñíàÿ èíôåêöèÿ, âûçûâàåìàÿ îäíèì èç âèðóñîâ ãðóïïû îñïû, êîòîðàÿ ïîðàæàåò êîæó è èíîãäà ñëèçèñòûå îáîëî÷êè.
Íàèáîëåå ÷àñòî èíôåêöèÿ âîçíèêàåò ó äåòåé â âîçðàñòå îò îäíîãî äî äåñÿòè ëåò. Èíôåêöèÿ ïåðåäàåòñÿ ïðè íåïîñðåäñòâåííîì êîíòàêòå ñ áîëüíûì èëè ÷åðåç çàãðÿçí¸ííûå ïðåäìåòû îáèõîäà.  òèïè÷íîì ñëó÷àå ïðèâîäèò ê îáðàçîâàíèþ íà íàðóæíûõ ïîëîâûõ îðãàíàõ, á¸äðàõ, ÿãîäèöàõ èëè íèæíåé ÷àñòè æèâîòà óçåëêîâ, ïðèïîäíÿòûõ íàä ïîâåðõíîñòüþ êîæè. Îíè èìåþò ïîëóøàðîâèäíóþ ôîðìó. Ïî öâåòó ñîâïàäàþò ñ íîðìàëüíîé îêðàñêîé êîæè èëè ñëåãêà ðîçîâåå å¸.  ñåðåäèíå ïîëóñôåðû èìååòñÿ âäàâëåíèå, ÷åì-òî íàïîìèíàþùåå ÷åëîâå÷åñêèé ïóïîê. Âåëè÷èíà ýòèõ áåçáîëåçíåííûõ ïîðàæåíèé, ïîÿâëÿþùèõñÿ îáû÷íî ñïóñòÿ 36 íåäåëü ïîñëå çàðàæåíèÿ, âàðüèðóåò îò 1 ìì äî 1 ñì â äèàìåòðå; îíè èìåþò ðîçîâàòî-îðàíæåâóþ îêðàñêó ñ ïåðëàìóòðîâîé âåðõóøêîé.
 äâóõ ñëîâàõ, ïîõîæè, íàâåðíîå, áîëüøå íà áîðîäàâêè, òîëüêî ñåðåäèíêà ñâåòëåå è ÷àùå êàê âïàäèíêà âûãëÿäèò.
Íåìíîæêî íåïðèÿòíûõ ôîòîãðàôèé äëÿ íàãëÿäíîñòè:
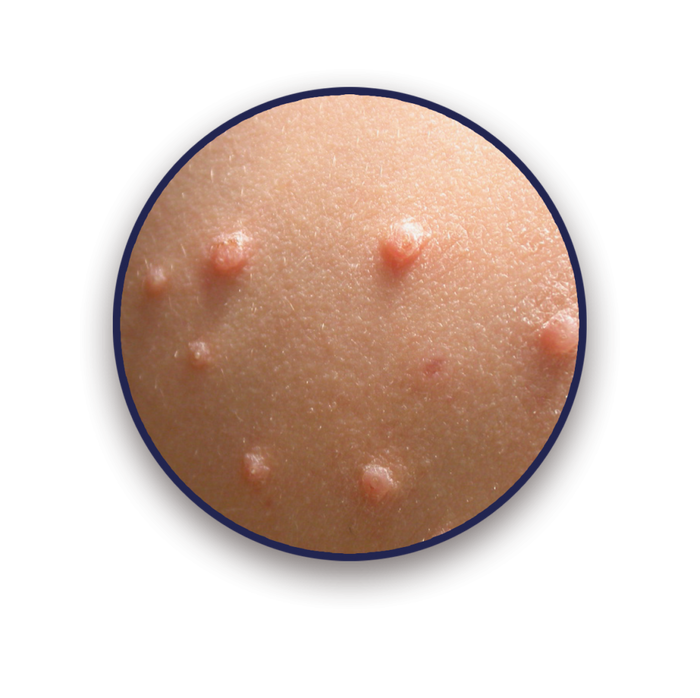
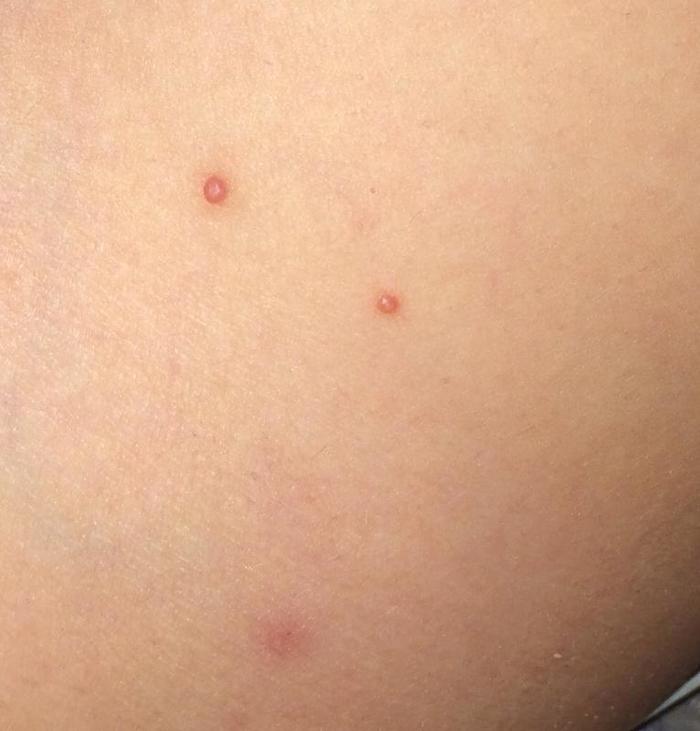
Ìíîãî åùå èíôîðìàöèè åñòü â èíòåðíåòå — êîìó íàäî, òîò íàéäåò.
Ïåðåõîæó ê ñóòè ïîñòà: êàê èçáàâèòüñÿ îò ýòîé íàïàñòè.
Âàðèàíòû, ïðåäëàãàåìûå â òåõ ïîñòàõ íà ïèêàáó íàì íå ïîäîøëè: â ïåðâîì ðîäèòåëü ñîâåòîâàë îáåçáîëèâàþùóþ ìàçü, ÷òîáû ðåáåíîê íå ñòðàäàë ïðè ìåõàíè÷åñêîì âûùèïûâàíèè ïðûùèêîâ. Ýòî íà ñàìîì äåëå óæàñ óæàñíûé, è, ÷òî ñàìîå ñòðàøíîå — âûùèïûâàíèå íåêîòîðûå âðà÷è-äåðìàòîëîãè ñ÷èòàþò ÷óòü ëè íå åäèíñòâåííûì âàðèàíòîì ëå÷åíèÿ ìîëëþñêà.
Õîòÿ Êîìàðîâñêèé âîò ãîâîðèò, ìîë îñòàâüòå äåòåé â ïîêîå «ýòî âèðóñ — ñàìî ïðîéäåò ÷åðåç ïàðó-òðîéêó ëåò». Ýòî, êñòàòè, ðàáî÷èé âàðèàíò, åñëè ïðûùèêîâ íåìíîãî è îíè íå ðàçìíîæàþòñÿ, äåéñòâèòåëüíî, ñóäÿ ïî îòçûâàì, ïðîõîäèò ñàìî.
Âòîðîé ïîñò ðàññêàçûâàë ïðî âîëøåáíîå ñðåäñòâî îò ìîëëþñêà «Ìîëþñòèí» êîòîðûé ñòîèò êó÷ó äåíåã è ïî ñóòè ÿâëÿåòñÿ ñëàáîé ùåëî÷üþ ÊÎÍ, êîòîðóþ àâòîð ñîâåòîâàë èñïîëüçîâàòü â ðàçâåäåííîì âèäå, êàê êîïåå÷íûé àíàëîã. Òîæå íå ïîäîøëî — äîñòóïà ê ÷èñòûì ùåëî÷àì ó ìåíÿ íåò, äà è íå íàñòîëüêî ÿ óâåðåíà â ñâîèõ ñïîñîáíîñòÿõ õèìè÷èòü, ÷òîáû ýêñïåðèìåíòèðîâàòü íà ðåáåíêå.
Èòàê, ïîâòîðþñü, ïðûùèêà áûëî ñíà÷àëà òîëüêî äâà, ÿ ðåøèëà óäàëÿòü èõ ñóïåð÷èñòîòåëîì. Íó òî åñòü ùåëî÷üþ â ÷èñòîì âèäå, äà. Âñå âîêðóã ìàçàëà æèðíûì äåòñêèì êðåìîì è àêêóðàòíî íàíîñèëà ÷èñòîòåë íà ñàì ïðûùèê. ×åðåç ïàðó ìèíóò íåéòðàëèçîâàëà ñëàáûì óêñóñíûì ðàñòâîðîì. Ïîâòîðÿòü íóæíî áûëî ðàçà òðè ñ ïåðåðûâîì â íåäåëþ, â îáùåì, óäàëÿåò ìîëëþñê, íî îïàñíî, ææåò è ìîãóò îñòàòüñÿ øðàìèêè.
Êàê òîëüêî ñîøåë ïîñëåäíèé ïðûùèê — ïîÿâèëîñü åùå äåñÿòü. Èõ ïî òîé æå ñõåìå ïî îäíîìó âûæèãàëè ÷èñòîòåëîì. È âîò òîëüêî ÿ ãîòîâà áûëà ïðàçäíîâàòü ïîáåäó — âûñêî÷èëî åùå øòóê òðèäöàòü, äà â òàêèõ ìåñòàõ, ÷òî ñ ÷èñòîòåëîì íå ïîëåçåøü.
Ñòàëà ïåðåëîïà÷èâàòü ôîðóìû: êòî ãäå êàê. Ïîíÿëà, ÷òî ñåêðåò óñïåõà âåçäå îäèíàêîâ. Áóäü òî êàøèöà èç ñîäû, ìàñëî ÷èñòîòåëà, «Ìîëþñòèí» èëè ñîê ÷åñíîêà — ñóòü ñâîäèëàñü ê òîìó, ÷òîáû ìåòîäè÷íî êàæäûé äåíü îáðàáàòûâàòü ãîëîâêó ïðûùèêà äîáèâàÿñü ïîäñóøèâàþùåãî è ñëàáîãî âûæèãàþùåãî ýôôåêòà.
Ìîé âûáîð ïàë íà éîä. Âîò òàêîé ñïèðòîâîé.

Òåì áîëåå, ÷òî âî âñåõ îáñóæäåíèÿõ âûùèïûâàíèÿ ïèñàëè îá îáÿçàòåëüíîé îáðàáîòêå ðàíîê éîäîì. Êòî-òî íà ôîðóìàõ ïèñàë, ÷òî âñêðûâàåò ãîëîâêó ïðûùèêà, âûäàâëèâàåò, à ïîòîì ìàæåò éîäîì. Êîãî êóäà ïîíåñëî, â îáùåì.
ß ðåøèëà ìàçàòü ïðîñòî òàê, áåç âñêðûòèé, êàæäûé äåíü.
Ðåáåíîê ëåæèò, ñìîòðèò ìóëüòèêè: íå áîëüíî, íå ñòðàøíî — êðàñîòà!
Ïðîñòî òî÷å÷íî íàíîñèëà âàòíîé ïàëî÷êîé íà ñàìóþ ãîëîâêó ïðûùèêà éîä îäèí ðàç â äåíü ïîñëå âîäíûõ ïðîöåäóð ïåðåä ñíîì. Ñòîèò îòìåòèòü ñòàäèè òðàíñôîðìàöèè ìîëëþñêà: ñíà÷àëà ýòî ïðûùèê êàê íà ôîòî âûøå, ïîòîì îí ñòàíîâèòñÿ áîëüøå, êàê áóäòî âîñïàëÿåòñÿ, êðàñíååò; ïîòîì íà÷èíàåò ïîäñûõàòü, îáðàçîâûâàåòñÿ êîðî÷êà; êîðî÷êà îòïàäàåò, ïîä íåé ÷èñòàÿ êîæà — ìîæíî áîëüøå íå ìàçàòü. Õîðîøî, ÷òî ÿ ïðî÷èòàëà íà êàêîì-òî ôîðóìå î òîì, ÷òî ñíà÷àëà ïðûùèê óâåëèâàåòñÿ è êðàñíååò, à òî áû ïîäóìàëà, ÷òî äåëàþ ÷òî-òî íå òàê. Ñíà÷àëà ïîÿâëÿëèñü íîâûå â äðóãèõ ìåñòàõ ïî ìåðå îòñûõàíèÿ ñòàðûõ, à ïîòîì ïåðåñòàëè.
Èòîãî: éîä — 12 ðóáëåé; âðåìÿ îáðàáîòêè 1 ðàç â äåíü 1 ìåñÿö; áîëü/ñòðàõ/óæàñ — íåò; ìîëëþñêè — ïîáåæäåíû.
Áóäüòå îñòîðîæíû! Éîä ïîãëîùàåòñÿ îðãàíèçìîì äàæå ñ ïîâåðõíîñòè êîæè — ýòî î÷åíü àêòèâíûé ýëåìåíò, ïîýòîìó, åñëè åñòü êàêèå-ëèáî âîïðîñû ïî ðàáîòå ùèòîâèäíîé æåëåçû èëè äàæå ñîìíåíèÿ ïî ýòîìó ïîâîäó, ëó÷øå èñïîëüçóéòå êàøèöó èç ñîäû. Éîä æå íóæíî èñïîëüçîâàòü î÷åíü àêêóðàòíî, ñîâñåì êàïåëüêó íà ñàìóþ ãîëîâêó ïðûùèêà. È ïî÷èòàéòå ïðîòèâîïîêàçàíèÿ ê åãî ïðèìåíåíèþ.
Î÷åíü äëèííî ïîëó÷èëîñü. Íî åñëè ïîìîæåò õîòü îäíîìó ðåáåíêó è åãî ðîäèòåëþ ïîáåäèòü ýòó ãàäîñòü — áóäó ðàäà)
Источник
Бородавки и контагиозный моллюск — два вирусных дерматоза, часто
встречающихся у детей. Обычно они не представляют диагностических проблем, но
выбор лечения может оказаться затруднен при множественности поражений и юного
возраста ребенка.
КОНТАГИОЗНЫЙ МОЛЛЮСК
Патогенез
Контагиозный моллюск — это доброкачественная кожная опухоль, вызванная вирусами
семейства Proxivirus, объемный вирус ДНК подвида Molluscipoxivirus. Синтез
вируса происходит в кератиноцитах эпидермиса. Вирусный геном закодирован на
протеины способные нарушать физиологические механизмы хозяина, одним из факторов
чего является ингибирование активации лимфоцитов Т. Отсутствие иммунных клеток
при кожном поражении объясняет иммунную толерантность благоприятствующую этому
инфекционному агенту при инфекции человека.
Эпидемиология
Инфекция контагиозным моллюском является чисто человеческим уделом. Контаминация
чаще всего происходит непосредственно, но может быть и опосредованной через
загрязненные объекты. Наличие кожных повреждений может благоприятствовать
инокуляции вируса. Это заболевание спорадичное или эндемичное, чаще всего
встречающееся в детских учреждениях. Скученность, кожные контакты и влажная
атмосфера, особенно в бассейнах, являются факторами благоприятствующим
диссеминации, но существуют и индивидуальные различия в отношения риска
инфицирования. Период инкубации после контакта варьирует от нескольких недель до
нескольких месяцев при среднем сроке от двух до семи недель. Инфекция затем
распространяется путем аутоинокуляции, каждое поражение при этом развивается в
течение нескольких недель.
Контагиозный моллюск встречается довольно часто, если существует клеточный
иммунный дефицит приобретенный или врожденный, или при атипичном дерматите.
Клиника
По типу наиболее частого проявления контагиозный моллюск представляется
закрытыми папуллами, в виде жемчужин, полусферическими, пять миллиметров
диаметром и с запавшим центром. Давление на центра дает характерное беловатое
выделение. Поражения обычно множественные, от нескольких элементов до нескольких
сотен; они преобладают на лице и туловище.
Существуют атипичные формы. Также контагиозный моллюск может быть очень
маленьким, с трудом видимым или, наоборот, «гигантским» до сантиметра в
диаметре. Иногда пупковидное вдавление может отсутствовать. Воспалительные
поражения иногда принимают беспорядочный вид.
Особенные профузные формы были описаны у атопичных детей, возможно тому
способствовали дер-матокортикоиды и у иммунодефицитных детей: с лейкемией,
получающими химиотерапию или у лиц пораженных ВИЧ+. Контагиозный моллюск
рассматриваются как оппортунистические поражения во время SCID или они
оказываются тем более многочисленными и объемными, чем глубже иммуносупрессия.
Осложнения редки. Воспаление проходит от простой эритемы до настоящих абсцессов
с центром вокруг моллюска, соответствующие асептическому процессу с
благоприятным течением, но, которые могут потребовать разреза для выделения.
Возможна бактериальная суперинфекция, иногда оставляющая после себя не
устраняемые рубцы. Довольно часто встречается экзематозная реакция (прибли-зительно
в 10% случаев) соседствующая с контагиозным моллюском, вероятно, вторичная к
отсроченной реакции замедленного типа, направленной против Proxivirus. Она часто
указывает на регрессию.
Диагностика
Диагностика клиническая. Чаще всего она довольно проста, но требует тщательного
обследования на выявление типичных поражений. Ни одно из параклинических
исследований не приносит пользы за исключением в случаях клинического сомнения.
В этих случаях типично проводится гистологическое исследование на определение
интрацитоплазматических эозинофильных включений в кератиноцитах.
Лечение
Кюретаж
Применяется кюретта притупленная или острая (Curette Siefelв) требующая
уверенного и точного дви-жения. Предварительная обработка анастетическим кремом
Emla за час под прозрачной пленкой устраняет болезненный «тормоз» этого метода.
Часто лечение требует проведения многих сеансов, в зависимости от количества
поражений, толерантности ребенка и дозы наносимого крема Elma на се-анс (зависит
от веса и возраста ребенка). На практике, исходя из одного сеанса в месяц,
излечение обычно наступает в течение трех — четырех месяцев.
К этому методу добавляется простая экспрессия содержимого контагиозного
моллюска, часто позво-ляющее избавиться от этого поражения. Фактически,
минимальный травматизм и, a fortiori вторичные поражения при проведении кюретажа,
даже неполного, подвергают поражения воздействию воспали-тельного процесса
вызывающего их исчезновение.
Химиотерапевтическое лечение разнообразно
Его принцип основан на индуцировании локального воспаления, или небольшой
поверхностной ульцерации при наложении один два раза в день каустического
раствора на каждый контагиозный моллюск.
Эти виды лечения иногда оказываются
эффективными, часто раздражающими, что затрудняет их применение длительное
время. Применяемые субстанции весьма разнообразны и варьируют в зависимости от
моды и школ.
Другие методы
Постепенно происходит отказ от криотерапии и электрокаогуляции, так как они
могут вызывать неустранимые рубцы. Было предложено лечение по типу
иммуномодуляции, такое как аппликация Туберкулина у детей предварительно
вакцинированных BCG или изопринозином, но его эффективность не была
подтверждена.
Контагиозный моллюск представляет собой частую патологию ребенка. Его
доброкачествен-ный характер ориентирует в направлении рационального
терапевтического подхода: мало травматичного и малоболезненного. В любом случае,
на основании эпидемиологических данных (ауто-инокуляция, контагиозность)
отдается предпочтение активному ведению: кюретаж поражения под защитой Elma в
несколько сеансов.
Особые случаи
У иммунодепримированного ребенка, где контагиозный моллюск особенно профузен,
назначение анти-ВИЧ терапии или введение цидофовира (ингибитора полимеразы ДНК
активного в воздействии на цитомегаловирус) вызывает реальный интерес, как в
отношении восстановления клеточного иммунитета, так и по своему прямому
антивирусному действию. В настоящее время цидофовир проходит ис-сследования при
топическом применении.
Возникает проблема когда контагиозный моллюск располагается на бляшках экземы.
Определенно, что лечение экземы дерматокортикоидами благоприятствует его
распространению, но и экзема сама по себе способствует его сохранению,
хронизации. На практике, локальная кортикотерапия в случае тяжелой экземы
полностью применима и при этом не кажется, что она благоприятствует пролиферации
контагиозного моллюска.
БОРОДАВКИ
Бородавки это доброкачественные опухоли связанные с инфекцией кожи вирусом
папилломы (PVH). Они чрезвычайно часто встречаются у детей, довольно профузны,
им благоприятствует наличие аутоинокуляции. Их убиквитарная локализация часто
затрудняет выбор терапии.
Физиопатология
Вирус папилломы человека — это убиквитарный вирус, поражающий среди большого
количества млекопитающих человека. Он обладает особым тропизмом к кератиноцитам
мальпигиева эпителия. Он относится к Papovaviridae, вирусам ДНК bicathenaire.
Эти вирусы весьма резистентны во внешней среде и не разрушаются под действием
холода, высыхания и детергентами .
. . Изучение их генома выявило гены
участвующие в репликации вирусной ДНК, в пролиферации и клеточной иммортализации.
Существует более 70 вирусов папилломы человека, классифицируемых в зависимости
от наличия онкогенного риска, их генотипа и их тропизма к коже или слизистым.
Эпидемиология
Период инкубации мало известен, от нескольких недель до более года.
Распространенность поражения кожными бородавками оценивается в 10% от общей
популяции, при явном увеличении в течение двух трех десятилетий. Наиболее частые
жертвы — это дети школьного возраста и молодые взрослые с пиком поражаемости в
15 лет.
Передача прямая или опосредованная инфицированным сквамозным эпителием. Она
может быть кожной и слизистой, передаваться половым путем и нет, редко
матерно-фетально, ей благоприятсву-ют микротравмы. Благоприятствующими факторами
считаются : частое посещение бассейнов, более одного раза в месяц, влажная
среда, антеседенты атопии или генетические заболевания, такие как синдром
Wiskott-Aldrich.
Клинические формы
Клинические аспекты инфекции вирусом папилломы человека чрезвычайно
многообразны. Вульгарные бородавки наиболее широко распространены среди детей.
Речь идет об эпидермических, папилломатозных и кератических опухолях, размер
которых варьирует от одного до нескольких миллиметров. Их количество варьирует
от нескольких до нескольких десятков, иногда сливающихся в профузные
кератизированные пространства. Эти распространенные вуль-гарные бородавки, часто
локализуются на дорзальной поверхности рук и пальцев в основном связаны с HPV-2.
Бородавки пери-унгвальные и субунгвинальные
Вызываемые PVH-2, более редко PVH-1 они располагаются под свободным дистальным
или латеральным краем и на уровне ногтевого матрикса. Они профузны и
рецидивируют у ребенка onychophage и часто болезненны. Ониходистрофия при
поражении матрикса могут оказаться необратимыми в случае слишком агрессивного
лечения. У ребенка удаляют периунгвальные (epiloia), эксостозы или иную
субунвальную опухоль. Исчезновение дерматоглифов с кожи являются хорошим
аргументом в пользу бородавки.
Филиформные бородавки
Вызываемые PVH-2 они локализуются на уровне лица, где они занимают
периорифициальное положение, как бородавки перинаринальные или перибуккальные,
инокулированные слизыванием, или на уровне кожи волосяной части и на уровне шеи
подростков из-за факта ауто-инокуляции при бритье.
Плоские бородавки
Это мелкие папулы на ровной поверхности, выступающие на несколько миллиметров,
розового цвета или светло-желтого, располагающиеся на лице, дорзальных
поверхностях рук и пальцев. Их расположение линейное или сливающимися
полотнищами. Они связаны с вирусом папилломы человека 3, 10 и 28 типов; они
более чаще встречаются у иммунодефицитных пациентов. Профузная форма заставляет
искать версиформную эпидермодисплазию. Дифференциальный диагноз этого типа
бородавок должен учитывать плоский лишай при пруригинезных поражениях и
цефалический гистиоцитоз.
Бородавки на подошвах
Они являются частой причиной обращения к врачу, или потому что они
болезненны и/или вызывают функциональные ограничения или под давлением школьного
окружения, в частности, когда ребенок усиленно занимается спортом, например, в
бассейне. Вирус папилломы человека проявляются на уровне подошв двумя весьма
различными клиническими картинами: myrmecies и мозаичными бородавками. Обе эти
картины редко бывают вместе у одного и того же пациента.
La myrmecies
Связь с PVH-1 наиболее часта. Это эндофитная бородавка, обычно одиночная,
глубокая и болезненная из-за наличия выраженного гиперкератоза. Кератизированная
поверхность испещрена черными точками, являющимися тромбозированными
микрокапиллярами или включениями инородных тел.
Мозаичные бородавки
Менее частые, они связаны с PVH-2. Они располагаются поверхностно,
безболезненны, множественные и сливающиеся в обширную кератизированую
поверхность. Спонтанная регрессия является правилом и быстрее происходит у
детей, чем у взрослых.
Особые случаи
Веррусиформная эпидермодисплазия — это редкий аутосомный рецессивный
генодерматоз. Он характеризуется патологической предрасположенностью к
определенным типам вируса папилломы человека обычно патогенным. Они проявляются
в детстве профузией плоских бородавок ассоциирующих с макулами сравнимыми с
таковыми при pityriasis versicolor. Прогноз зависит от карциногенного характера
отдельных вирусов папилломы человека.
У иммунодефицитных описываются клинические картины, напоминающие веррусиформную
эпидермодисплазию из-за наличия вульгарных бородавок, особенно, профузных и
рецидивирующих, часто атипичных в клиническом плане.
Аногенитальные кандилломы — это инфекции, связанные с вирусами паппилломы
человека имеющих тропизм к слизистым. Они редко встречаются у ребенка, но их
частота увеличивается параллельно частоте кондилом acumines взрослых.
Аногенитальные бородавки у детей вызываются или вирусом папилломы человека типа
6 и 11, или банальным вирусом папилломы человека типа 2. Хотя и суще-ствует
половая передача, тем не менее, многие исследования показывают, что чаще всего
речь идет о невинной ауто- или гетеро-инокуляции через лиц занимающимися детьми.
Тем не менее, в контек-сте плохого обращения в семейной среде, «атипичной»,
бдительность является правилом.
Диагностика
Диагностика клиническая. При существовании сомнения гистологическое исследование
подтверждает вирусную папиллому выявляя специфическое цитопатогенное воздействие
на кератиноциты (koilocite). Вирологическая диагностика проведением
молекулярного анализа вирусной ДНК рутинно не проводится. PCR — это наиболее
чувствительный метод определения типа вируса папилломы человека, она применяется
для определения онкогенных вирусов или в случае сомнения наличия сексуального
насилия.
Лечение
Наиболее эффективным лечением является иммунная реакция хозяина наведенная
изменением клеточной реакции. У иммунокомпетентного ребенка частота спонтанной
регрессии порядка 40-50% объясняет, почему терапевтическое воздержание является
частью терапевтических предложений.
Основа медицинского лечения состоит в разрушении инфицированных клеток. Все виды
применяемых лечений инфекций вирусами папилломы человека обращено только к
видимым поражениям, но ни одно из них не элиминирует вызвавшего их вируса.
Средства многочисленны, но ни одно исследование не показало превосходства одного
вида лечения над другим.
Физическое лечение
Они представлены хирургическими эксцизиями, электротерапией, СО2-лазер и
криотерапией. За исключением криотерапии все эти методы требуют локальной
анестезии, что ограничивает их показания.
Криотерапия
Она состоит в аппликации жидкого азота на бородавку с помощью Cotton-Tige или
криостата. Белое гало охлаждения должно оставаться от 15 до 30 секунд.
Аппликация проводится через каждые три-четыре недели и выздоровление обычно
наступает в течение четырех шести месяцев. Недостатком этого метода является
боль, что ограничивает ее применение у ребенка. Недавнее исследование по-казало
отсутствие эффективного воздействия на боль непосредственного или отсроченного,
местных анестетиков типа Elma, применяемых за час до криотерапии.
Химические виды лечения
Они весьма многочисленны. Кератолитики объединяют топические
препараты на базе салициловой кислоты и/или уксусной кислоты, мочевины и
глютаральдегида. Локальные химиотерапевтические препараты включающие блеомицин в
инъекциях внутрь поражений, 5-фторурацил в помаде или по-дофиллин имеют
сомнительную эффективность у взрослых и чрезвычайно редко применяются у де-тей.
Фармацевтические препараты
В настоящее время они находят большее применение, чем магистральные препараты. В
основном применяется 10-60% ацетилсалициловая кислота одна, или в ассоциации с
молочной кислотой. Необходимо защищать кожу вокруг бородавки. Цветные резинки
пропитанные салицилизированным вазелином 15% (Transvercid) представляют для
ребенка интересную альтернативу обычным коллоидам, так как существует
предварительный опыт болезненности. С этим должна систематически ассоциировать
еженедельная ручная декапировка.
Особые случаи подошвенных бородавок
Приблизительно 95% подошвенных бородавок излечивается спонтанно в течение
двух-пяти лет, без боли и без рубцов, myrmecies более быстро, чем мозаичные
бородавки. Кроме того, дети спонтанно излечиваются значительно быстрее, чем
взрослые и роговое ложе у них менее плотное, что облегчает осуществление
прогрессивных методик.
Если бородавка не вызывает никаких функциональных ограничений, тогда можно
просто объяснить родителям ход естественной эволюции бородавок и вероятные сроки
спонтанного излечения. Если имеется ограничение, то оно скорее всего связано с
гиперкератозом, чем с самой бородавкой и лечение заключается в механической
декапировке и/или химической (салицилизированный вазелин 20-50%, обрабо?


