Как отличить пероральный дерматит от демодекоза

Страница 1 из 1
- Вы не можете создать новую тему
- Вы не можете ответить в тему
периоральный дерматит или демодекоз?
#1

stasya
- Новичок

- Группа:
Пользователи - Сообщений:
2 - Регистрация:
18 Май 11
Отправлено 18 Май 2011 — 10:44
Добрый день Сергей Анатольевич!
мне 25 лет. время болезни ЭТИМ 1,5 года. индекс тяжести периорального дерматита показал легкую степень.
Поскольку долго не получалось вылечиться и дерматит периодически снова появлялся муж вчера отправил меня к очередному врачу.
Врач взял анализ на демодекоз,результат «Единичный демодекс,личиночных форм не обнаружено»
Мне сказали что будем лечить демодекоз, прописали бензил-бензоат 20% 1ч, элоком 1ч, мазь МГ (производящаяся в клинике) 2 части. и болтушку из соляной кислоты,серы,спирта… еще мне параллельно советовали массаж жидким азотом.
так вот, в связи с этим у меня вопрос может ли единичный клещ свидетельствовать о том что высыпания вызваны демодекозом?
знаю, что при периоральном дерматите нельзя пользоваться гормональными мазями и очень волнуюсь,что если врач ошибся? и элоком все усугубит?
сейчас на ночь мажу розамет и с утра папул практически не видно,но стоит начать умываться или пользоваться тониками все опять высыпает.
Можно ли как-то лечиться одновременно и от демодекоза и от дерматита? так сказать,чтоб двух зайцев одним махом.
Вот как это у меня выглядит:
a3d8fd6875fc8.jpg (29,07К)
Количество загрузок:: 52
Помогите, пожалуйста.
#2

Dr.Agapov
- Группа:
Администраторы - Сообщений:
4 835 - Регистрация:
25 Февраль 11
Отправлено 18 Май 2011 — 18:08
Я, как и все врачи-дерматологи Европы и США, не признаю диагноза демодекоз и считаю его псевдодиагнозом.Доказательств того,что клещ демодекс вызывает поражение кожи лица, нет.Есть одно заболевание,которое с ним связано и роль клеща в развитии его доказана — это блефарит (поражение век).Но лечится он не бензил-бензоатом и какой то мазью МГ (производящейся в клинике).
Для лечения периорального дерматита разработаны стандарты лечения (с которыми можно ознакомится на этом форуме),которые при правильном их применении дают 100% излечение.Поэтому непонятные смеси,которые Вам назначены, вызывают справедливые подозрения в компетенции врачей их назначивших.
Естественно при периоральном дерматите никакие гормональные препараты в любых концентрациях противопоказаны.
1
#3

stasya
- Новичок

- Группа:
Пользователи - Сообщений:
2 - Регистрация:
18 Май 11
Отправлено 24 Май 2011 — 01:23
 Dr.Agapov (18 Май 2011 — 18:08) писал:
Dr.Agapov (18 Май 2011 — 18:08) писал:
Я, как и все врачи-дерматологи Европы и США, не признаю диагноза демодекоз и считаю его псевдодиагнозом.Доказательств того,что клещ демодекс вызывает поражение кожи лица, нет.Есть одно заболевание,которое с ним связано и роль клеща в развитии его доказана — это блефарит (поражение век).Но лечится он не бензил-бензоатом и какой то мазью МГ (производящейся в клинике).
Для лечения периорального дерматита разработаны стандарты лечения (с которыми можно ознакомится на этом форуме),которые при правильном их применении дают 100% излечение.Поэтому непонятные смеси,которые Вам назначены, вызывают справедливые подозрения в компетенции врачей их назначивших.
Естественно при периоральном дерматите никакие гормональные препараты в любых концентрациях противопоказаны.
спасибо,большое! начала лечиться по-вашему рецепту
- ← Предыдущая тема
- Периоральный дерматит
- Следующая тема →
Страница 1 из 1
- Вы не можете создать новую тему
- Вы не можете ответить в тему
1 человек читают эту тему
0 пользователей, 1 гостей, 0 скрытых пользователей
Источник
Елистратова Л.Л.
1
Потатуркина-Нестерова Н.И.
1
1 Ульяновский государственный университет, Ульяновск
В статье показаны особенности клинического течения периорального дерматита (ПД) в зависимости от наличия у больных клещей рода Demodex. Обследовано 98 пациентов с периоральным дерматитом, из которых у 51 основное заболевание сопровождалось демодекозом. Для характеристики тяжести течения ПД использовали балльный индекс количественного учета симптомов – ИТПОД. Установлено, что обострение периорального дерматита чаще наблюдается в весенний и зимний периоды. Ведущим провоцирующим фактором является нерациональное использование кортикостероидных мазей, содержащих фтор, и косметических средств. У пациентов с периоральным дерматитом, осложненным демодекозом, чаще, чем у неинвазированных больных, наблюдались субъективные проявления дерматоза, тяжелые формы клинических проявлений заболевания и увеличение частоты рецидивов.
рецидив
тяжесть течения
клиническое течение
демодекс
периоральный дерматит
1. Адаскевич В.П. Акне вульгарные и розовые. – М. : Медицинская книга ; Н. Новгород : Изд-во НГМА, 2003. – 160 с.
2. Адаскевич В.П. Периоральный дерматит: клиническая картина, диагностика, лечение // Сonsilium medicum. – 2008. – № 1.
3. Гракшк В.А., Громов М.С. Диагностические критерии, эпидемиология и обоснование клинико-патогенетических типов течения периорального дерматита // Военно-медицинский журнал. – 2010. – № 10. – Т. 331. – C. 32-45.
4. Потекаев Н.Н., Аравийская Е.Р., Соколовский Е.В. и др. Акне и розацеа. – М. – СПб. : БИНОМ, 2007.
5. Breit R. Die periorale Dermatitis:Eine Therapeutische Herausforderung. Plewing G, Wolff H (Hrsg.). Fortschritte der Praktischen Dermatologie und Venerologie. Band 16. – Berlin : Springer, 1999; s. 545 – 9.
6. Dolenc-Voljc M., Pohar M., & Lunder T. Density of Demodex folliculorum in perioral dermatitis. Acta Dermato-Venereologica. – 2005. – 85 (3), 211.
7. Plewing G., Kligman A.M., Jansen J.J. Acne and Rosacea. – Berlin : Springer Verlag, 2000.
8. Wollenberg A., Oppel T. Scoring of Skin Lesions with the Perioral Dermatitis Severity Index (PODSI). Acta Dermato-Venereol. – 2006. – 3 (86): 251–2.
Периоральный дерматит – хроническое рецидивирующее заболевание неясного генеза с периоральной локализацией микропапул, папуловезикул, иногда папулопустул на диффузно-воспалительной эритематозной коже [2]. По данным разных авторов, заболеваемость данным дерматозом составляет 1-5% населения [1; 3; 5].
Несмотря на многочисленные теории этиопатогенеза периорального дерматита, до сих пор идут постоянные дискуссии по поводу факторов, способствующих развитию заболевания [1; 4; 7]. Ряд исследований посвящены роли в развитии периорального дерматита микроскопических клещей Demodex folliculorum [6]. Однако в настоящее время их роль в развитии дерматоза до сих пор мало изучена.
Целью исследования явилось изучение особенностей клинического течения периорального дерматита при сочетании с демодекозом.
Обследованы пациенты периоральным дерматитом (n=51), у которых выделены клещи рода Demodex spp. Возраст больных составил от 19 до 59 лет. В качестве группы сравнения обследовали больных периоральным дерматитом без демодекоза (n=47), репрезентативных по полу и возрасту. Длительность течения заболевания в обеих группах составила от 2-3 недель до 7 лет.
Для оценки тяжести течения периорального дерматита использовали клинический балльный индекс количественного учета объективных симптомов (эритема, папулы, шелушение) периорального дерматита – ИТПОД (индекс тяжести периорального дерматита) [8].
При периоральном дерматите, осложненном демодекозом, субъективные ощущения, такие как зуд и чувство жжения, отмечали 62,8% пациента. В группе сравнения данные проявления были выявлены лишь у 44,7%. Из них 19 пациентов отмечали зуд (37,3%) и 13 больных – чувство жжения (25,5%) (рис. 1).
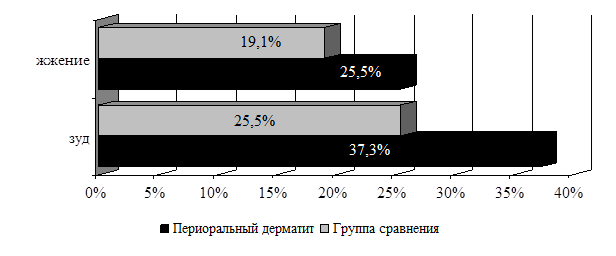
Рис. 1. Характеристика субъективных жалоб у больных периоральным дерматитом (%).
Обострение заболевания чаще наблюдалось в весенний (47%) и зимний (35%) периоды, реже – осенью (12%) и летом (6%) (рис. 2).
В патогенезе периорального дерматита играли роль такие провоцирующие факторы, как длительное использование косметических и гигиенических средств, кортикостероидных кремов и мазей, содержащих фтор. Как следует из данных, представленных в таблице 4, у 29 больных (56,9%) экзогенным фактором, провоцирующим обострение, явилось воздействие кортикостероидных препаратов. Только 14 (27,4%) пациентов связывали возникновение периорального дерматита с длительным использованием косметических средств, 8 (15,7%) больных – с использованием гигиенических средств.
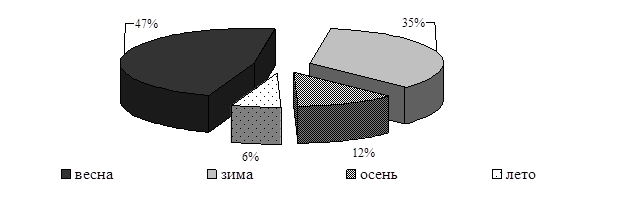
Рис. 2. Обострение ПД в зависимости от времени года.
У пациентов с периоральным дерматитом, осложненным демодекозом, чаще отмечалось течение заболевания средней тяжести (50,0%), в отличие от группы сравнения, в которой в большей степени были пациенты с легкой степенью течения (табл. 1).
У этих больных наблюдались эритематозные пятна с полушаровидными папулами и мелкопластинчатым шелушением. У 17 (65,4%) пациентов высыпания локализовались в области носогубных складок. У 6 пациентов (23,0%) – в области медиальной части бровей и переносицы и у 3 (11,6%) больных – процесс носил генерализованный характер (затрагивал носощечные складки, зону верхней губы, подбородка и область бровей).
Таблица 1 – Распределение больных по клиническим формам периорального дерматита
Больные ФормыПД | ПД+Д | ПД | ||
абс. | % | абс. | % | |
Легкая | 9 | 17,3% | 29 | 61,7% |
Средняя | 26 | 50,0% | 13 | 27,6% |
Тяжелая | 17 | 32,7% | 5 | 10,7% |
Всего | 51 | 100% | 47 | 100% |
Тяжелая форма болезни наблюдалась у 17 пациентов (32,7%). На фоне эритематосквамозных бляшек, покрытых жирными чешуйками, наблюдались множественные полушаровидные и остроконечные папулы с пустулами в центре. У двух больных наблюдалась отечность лица.
У 9 пациентов (17,3%) отмечалось легкая форма периорального дерматита. Клинически она характеризовалась едва заметной эритемой с единичными папулами диаметром 1-2 мм и папуловезикулами. У 3 больных (33,3%) наблюдалось незначительное шелушение.
По степени тяжести течения дерматоза в соответствии с показателями шкалы ИТПОД больных с периоральным дерматитом делили на 3 группы: легкая (0,5-2,5 баллов), средняя (3-5,5 баллов) и тяжелая (6-9 баллов) (рис. 3).
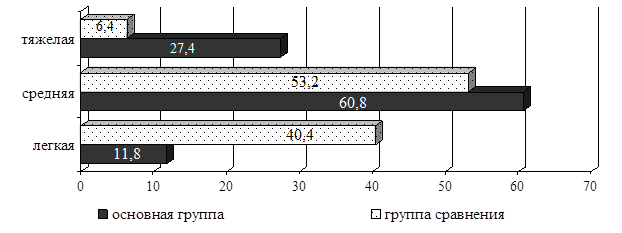
Рис. 3. Распределение больных периоральным дерматитом в зависимости от тяжести течения (%).
Основное количество больных периоральным дерматитом, осложненным демодекозом, в основной группе приходилось на среднюю и тяжелую форму клинического течения заболевания, в отличие от группы сравнения, где в основном наблюдались средняя и легкая формы дерматоза.
Важной особенностью клинического течения периорального дерматита на фоне демодекоза являлась высокая частота рецидивов. Так, при наличии клещей рода Demodex частые обострения (более 4 раз в год) встречались в 4,5 раза чаще, чем у больных без демодекоза (табл. 2).
Таблица 2 – Количество больных с различной частотой рецидивов периоральным дерматитом
Но-золо-гия | Количество рецидивов в год | |||||||||||
1-2 | 3-4 | Более 4 | ||||||||||
Количество больных | ||||||||||||
Основная группа | Контроль | Основная группа | Контроль | Основная группа | Контроль | |||||||
ПД | абс. | % | абс. | % | абс. | % | абс. | % | абс. | % | абс. | % |
3 | 5,9 | 29 | 61,7 | 21 | 41,2 | 12 | 25,5 | 27 | 52,9 | 6 | 12,8 | |
Таким образом, установлено, что обострение периорального дерматита чаще наблюдается в весенний и зимний периоды. Ведущими провоцирующими факторами являются нерациональное использование кортикостероидных мазей, содержащих фтор, и косметических средств.
У пациентов с периоральным дерматитом, осложненным демодекозом, чаще, чем у неинвазированных больных, наблюдались субъективные проявления дерматоза, тяжелые формы клинических проявлений заболевания и увеличение частоты рецидивов.
Рецензенты
Кан Нина Ивановна, доктор медицинских наук, профессор, заведующая кафедрой последипломного образования и семейной медицины, Ульяновский государственный университет, г. Ульяновск.
Нестеров Алексей Сергеевич, зав. курсом кожных и венерических болезней, Ульяновский государственный университет, г. Ульяновск.
Источник
Чен В. , Плевиг Г., Университет Мюнхен
Аннотация
Клещ демодекс человека (Demodex folliculorum и Demodex brevis) занимает высокое место в эволюционной и филогенетической иерархии микроорганизмов кожи, хотя у большинства людей их присутствие не имеет никакого значения. Демодекоз является заболеванием кожи особого рода, способным имитировать многие другие воспалительные дерматозы, такие как фолликулит, розацеа и периоральный дерматит, что приводит к неспецифическим и запутанным описаниям в литературе. Здесь мы предлагаем классифицировать человеческий демодекоз на первичную и вторичную формы. Вторичная форма в основном связана с иммуносупрессией. Клинические проявления первичного демодекоза могут включать: 1) отрубевидный фолликулит, с участием сальных волосяных фолликулов без видимого воспаления; 2) папулопустулезный / шарообразный демодекоз с выраженным воспалением, наиболее часто поражающий периоральную и периорбитальную области лица; 3) глазной демодекоз, вызывающий хронический блефарит, халазион или, реже, кератоконъюнктивит; и 4) ушной демодекоз вызывающий наружный отит. Вторичный демодекоз обычно ассоциируется с системной или локальной иммуносупрессией. Большого внимания в патогенезе демодекоза заслуживает эндосимбиоз между определенными бактериями и клещем демодекс. Необходимы дальнейшие клинические наблюдения и эксперименты, чтобы доказать эту гипотезу.
Введение
Клещ демодекс (Д) впервые описан как червь Якобом Генле в Цюрихе в 1841 году, а затем правильно классифицирован как человеческий клещ демодекс дерматологом Карлом Густавом Теодором Симоном в Берлине в 1842 году. Д. интригует паразитологов, ветеринаров и дерматологов вот уже более 170 лет. Д. относится по таксономическойклассификациик Arthropoda / Chelicerata / Arachnida / Acarina / Demodicidae / демодекс/ демодекс folliculorum или демодекс brevis . По сравнению с другими человеческими микроорганизмами кожи, такими как Propionibacterium acne, эпидермальный стафилококк и Malassezia, клещ демодекс занимает более высокий ранг в эволюционной иерархии. В отличие от других человеческих клещей, таких как чесоточный клещ, Cimex lectularius или Dermatophagoides pteronyssinus / farinae , Д. остаются в основном в состоянии покоя и безобидны и редко вызывают иммунологические или аллергические реакции. Болезненное состояние «демодекоз» у других млекопитающих, таких как собаки и кошки, может быть очень обширным и смертельным при отсутствии лечения. Однако, связь между клещами демодекс и заболеваниями человека гораздо менее изучена. Эта статья призвана подчеркнуть отличие первичного демодекоза от других, воспалительных дерматозов, сходных с демодекозом. Кроме того, мы надеемся проложить путь к исследованию патогенеза демодекоза и поощрять фундаментальные исследования по биологии клещей демодекс .
Определение и диагностика
Человеческий демодекоз (ЧД) является заболеванием кожи, поражающим в первую очередь сально-волосяные фолликулы (СВФ), в связи с паразитированием клеща демодекс, излюбленной локализацией которого является лицо и голова. Можно наблюдать два клинических варианта-первичный и вторичный. Первичный демодекоз (ПД) может быть определен, когда имеются следующие диагностические критерии: 1) отсутствие уже существующих или одновременных воспалительных дерматозов, таких как акне, розацеа или дерматит век; 2) аномальное увеличение колонизации клещом СВФ, которая должна быть выявлена при наличии активных очагов на момент обследования; и 3) ремиссии заболевания только после адекватной терапии с использованием местных или системных акарицидов, но не с помощью антибиотиков, обладающих противовоспалительным действием, таких как тетрациклин или доксициклин, или макролидов (эритромицин/ азитромицин/кларитромицин). Кол-во более чем 5 клещей на 1см 2, идентифицированных при стандартизированной биопсии пораженной кожи в настоящее время оценивается как патология, хотя эта цифра основана на очень ограниченных исследованиях. Предварительные исследования с использованием новых диагностических методов, таких как дерматоскопия, конфокальная лазерная сканирующая микроскопия или оптическая когерентная томография высокой четкости показывают многообещающие результаты, однако, точность, достоверность и клиническую целесообразность этих методов еще предстоит определить. Интеграция визуальных методов исследований и окрашивания флуоресцеином может обеспечить быстрое и точное обнаружение и количественную оценку клещей в повседневной клинической практике. Поражения кожи, связанные с аномальным увеличением количества клещей демодекс у пациентов с другими известными кожными или системными заболеваниями могут быть классифицированы как вторичный демодекоз. Это происходит чаще всего у пациентов со значительно ослабленным иммунитетом, таких как страдающие лейкозом и ВИЧ-инфекцией, а также тех, которые получали лечение иммунодепрессантами, в т. ч. топическими глюкокортикоидами или местными ингибиторами кальциневрина. Хотя и не столь часто, описаны другие состояния, приводящие к вторичному демодекозу, например, лечение ингибиторами рецепторов эпидермального фактора роста, при опухолях кожи, хронической почечной недостаточности и при фототерапии. Основная роль демодекса в патогенезе розацеа остается дискуссионной, учитывая, что ни одни из имеющихся данных не показывают прямой положительной причинно-следственной связи. Гипотеза о том, что первичный демодекоз вызван D. folliculorum, а вторичный демодекоз — D. brevis, еще не была доказана и значительно отличается от нашей концепции классификации.
Клинические проявления первичного демодекоза
Первичный демодекоз клинически характеризуется 1) поздним началом, обычно после 40 лет лет и особенно у пожилого населения; 2) поражается кожа лица, как правило, с вовлечением периорифициальных областей (периоральной, периорбитальной или периаурикулярной); 3) как правило, асимметричное расположение, с группировкой очагов неправильной формы в границах одной пострадавшей области; 4) связь высыпаний с фолликулами; и 5) высыпания бессимптомные или слегка зудящие. Поражениям обычно не достает классических проявлений розацеа, таких как эритема или телеангиэктазии. В отличие от этого, вторичный демодекоз может произойти в начале жизни и характеризуется более распространенным поражением и более выраженным воспалением на лице или/и туловище. Анамнез и особенности, таких заболеваний, как периоральный дерматит или розацеа, как правило, очевидны.
Терминология демодекоза
Нынешняя терминология демодекоза является неспецифической и запутанной, и может включать в себя такие термины, как разноцветный фолликулит, розацеаформный дерматит, демодекозная розацеа, демодекс-дерматит лица, гранулематозная розацеа, дерматит век/периорбитальный дерматит, демодекоз, демодекоз лица, отрубевидный фолликулит, фолликулит головы. Мы предлагаем следующую классификацию для описания первичного демодекоз ( Таблица 2 ).
Таблица 2. Первичный демодекоз человека: классификация и номенклатура | ||
Текущая терминология и описание | Предложенная номенклатура | Определения и клинические проявления |
Фолликулярный питириаз | Spinulate демодекоз | Элементы сыпи, связанные СВФ, с или без слабой эритемы и воспаления |
Розацеаформный демодекоз, периоральный/ периорбитальный/периаурикулярный | Папулопустулезный демодекоз, периоральный, периорбитальный,периаурикулярный демодекоз | Папулопустулезные высыпания в основном на лице, у пациентов без (первичная форма) или с уже существующими воспалительными дерматозами, такими как розацеа или дерматит век (вторичная форма). Высыпания склонны к распространению вокруг рта, на периорбитальную и периаурикулярную зоны |
Spinulate демодекоз, в настоящее время известен как отрубевидный фолликулит, описывается как фолликулярные, изолированные, но сгруппированные, с или без слабой эритемы и с умеренным воспалением.
Демодекс фолликулит, то есть воспаление фолликула, вызванное демодексом , морфологически подразделяется на следующие типы: папулопустулезный, узловато-пузырьковый и сферический (абсцедирующий). Демодекоз век является первичным демодекозом и его следует отличать от дерматита век с вторичным повышением количества демодекс клещей. В соответствии с морфологической структурой и локализацией, могут быть использованы термины «Папулопустулезный периоральный демодекоз» или «Папулопустулезный периорбитальный демодекоз». Демодекоз кожи головы (демодекоз волосистой части головы) встречается чаще на местах облысения на волосистой части у пожилых мужчин, на которых редко развивается бактериальный фолликулит (личные наблюдения). Корковый демодекоз с толстыми желтыми корками связан с хроническим воспалением, вызванным демодексом. Глазной демодекоз может включать блефарит или халазион и, реже, конъюнктивит, вызванный Demodex . При аурикулярном демодекозе поражается наружный слуховой проход или барабанная перепонка.
Патогенез
Патогенез демодекоза остается в значительной степени неясным. Неясно, что способствует активизации клеща демодекс. Чем вызвано развитие коркового демодекоза – повышением иммунного ответа хозяина или чрезмерной пролиферацией клещей, как это наблюдается при норвежской чесотке?
Недавнее наблюдение и гипотеза, что бактерии Bacillus oleronius , первоначально выделенные из кишка термитов, могут быть ответственны за инициацию воспалительных процессов при папулезно-пустулезной розацеа, дают пищу для размышлений. Тем не менее, до сих пор бактерия была выделена из Demodex клещей только от одного пациента с папулезно-пустулезной розацеа. Отсутствие реактивности сыворотки к антигенам Bacillus oleronius у значительной части (20%) пациентов на начальном этапе розацеа и наличие антител у 40% в контрольной группе без видимой розацеа ставят под сомнение причинную роль этих бактерий в воспалительном процессе. В другом исследовании при хроническом блефарите, связанном с демодекс клещами, B. oleronius обнаружены в культуре из ресниц у 5 из 30 здоровых людей и только у 2 из 15 пациентов с умеренным блефаритом, что может указывать на низкую патогенность штаммов в развитии хронического воспаления. Остается определить, имеются ли Bacillus oleronius у всех демодекс клещей или они присутствуют только у активных клещей, а также, являются ли они просто сапрофитирующей флорой или выполняют роль кофактора в инициации или поддержании воспаления кожи.
Недавнее офтальмологическое исследование показало, что D. brevis может играть более важную роль, чем D. folliculorum в патогенезе халазиона, и рецидивы значительно чаще у пациентов с D. brevis, чем c D. folliculorum .
Лечение
Лечение демодекоза базируется на слабых доказательствах, в основном по следующим причинам: 1) отсутствие идеальной лабораторной модели, на которой можно проверить эффективность препаратов и их минимальные ингибирующие концентрации; 2) клиническая путаница между первичным демодекозом и воспалительными заболеваниями (розацеа с или без вторичного демодекоза); и 3) двойственные эффекты, как противовоспалительные, так и противомикробные, у многих агентов. Ивермектин оказывает чисто акарицидный эффект и доказал, что является методом выбора при лечении демодекоза у собак и человека. Однако доза орального ивермектина рекомендуемая для лечения демодекоза у собак значительно выше (0,3-0,6 мг/ кг в день в течение 10-33 недель), чем для человека (0,2 мг/ кг однократная доза). Несмотря на то, что ряд других местных акарицидов, например, перметрин 5%, бензилбензоат 10-25% , кротамитон 10%, линдан 1% или малатиона 0,5%, был одобрен для лечения чесотки, в настоящее время данные об эффективности этих акарицидов при лечении демодекоза являются весьма ограниченными. Превосходство местного 10% бензилбензоата в уничтожении демодекс клещей было продемонстрировано только в небольшом числе случаев. Пока неясно, обусловлен ли эффект при розацеа от низких доз системного тетрациклина, макролидных антибиотиков, местной азелаиновой кислоты или 15-20% топического 0, 75-2% метронидазола в основном противовоспалительным или также частично акарицидным действием. Гипотеза о том, что тетрациклины могут влиять на пролиферацию демодекс клещей путем воздействия на эндосимбиотические B. oleronius еще предстоит подтвердить. Оптимальная доза системного метронидазола в лечении демодекоза еще окончательно не определена. Было бы интересно посмотреть, является ли моксидектин, одобренный для лечения генерализованного собачьего демодекоза, эффективным у человека.
В заключение следует отметить, что клещ демодекс является наиболее распространенным паразитом человека, являющимся его пожизненным симбионтом. Физиологическая роль клещей демодекс в здоровой коже остается загадкой, и понимание того, каким образом они избегают иммунного надзора, особенно врожденной иммунной системы, может иметь решающее значение для понимания взаимодействия человека и клеща. Типичные клинические проявления и конкретный терапевтический ответ на терапию чистыми акарицидами, такими как ивермектин, позволяют предположить, что первичный человеческий демодекоз является заболеванием особого рода. Индукция воспаления является важным шагом в патогенезе. Распространение демодекс клещей, активация неизвестных факторов их вирулентности и патогенная роль эндосимбионтов клещей являются ключевыми вопросами, которые требуют интенсивного изучения. Клиническое отличие от других имитирующих демодекоз воспалительных дерматозов, таких как папулезно-пустулезной розацеа или веках дерматит, важно. Эффективные акарицидные препараты и их оптимальные дозы для подавления демодекс клещей еще предстоит определить и стандартизировать. Продвижение в этой области тормозится отсутствием необходимых условий как invitro, так и invivo для экспериментальных исследований. Признание демодекоза человека в качестве основного заболевания будет способствовать дальнейшему развитию новых терапевтических стратегий.
Источник

