Как отличить витилиго от шрамов

3 стадии развития витилиго
Стадии развития витилиго у каждого больного свои. Связано это с тем, что болезнь мало изучена. Поэтому нельзя четко сказать, как будет развиваться ваше заболевание. Пятна могут появиться и не расти, могут прогрессировать, могут даже исчезнуть сами по себе.
Рассмотрим общие черты.
Симптомы витилиго
Витилиго не доставляет проблем больным. При этом заболевании нет физической боли, только психологический дискомфорт.
Пятна имеют четкие контуры, цвет от белого до молочно-белого. Чаще шелушения и зуда в очагах болезни нет. Однако (если пятна в открытых местах) при длительном солнечном облучении кожа утолщается и шелушится.
Типичные места, где появляются пятна витилиго:
Витилиго на слизистых оболочках
Витилиго на локтях и коленях
Витилиго в паховой области
Витилиго на голенях
Витилиго на кистях рук
Витилиго на лице
При универсальной форме витилиго кожа покрыта пятнами на 80% и более.
При первом осмотре желательно фотографировать очаги витилиго, чтобы понимать, прогрессирует ли заболевание.
Стадии витилиго
Прогрессирующая стадия витилиго
Витилиго начинается незаметно. В редких случаях перед появлением пятен кожа шелушится, розовеет, ползают «мурашки».
Заболевание изучено мало и причины могут быть разными. Поэтому не всегда можно сказать — по какому сценарию дальше будет развиваться заболевание.
Различают три стадии витилиго:
- стабильная — белое пятно появилось и не изменяется на протяжении нескольких лет;
- прогрессирующая — пятна растут, изменяют форму, появляются новые очаги;
- нестабильная — одни пятна исчезают, другие появляются.
Чаще болезнь прогрессирует. Но медицина знает случаи, когда пятна исчезали сами (обычно после солнечного облучения) — таких больных 30%.
Как отличить витилиго от других заболеваний
Витилиго путают с другими болезнями, например:
Поэтому для точного диагноза обратитесь к дерматологу. Сначала пятна осмотрят с помощью лампы Вуда, а затем попросят сдать анализы:
- клинический анализ мочи;
- клинический анализ крови;
- биохимический анализ крови (определение уровня глюкозы, показателей функции печени и почек);
- исследование в сыворотке крови уровня антител (чтобы выявить нарушения иммунитета);
- в редких случаях нужно пройти гистологическое исследование биоптатов кожи;
Часто витилиго сопровождается заболеваниями пищеварительной, эндокринной и иммунной систем. Чтобы диагностировать сопутствующие болезни, рекомендуем обратиться:
- эндокринолога;
- гинекологу;
- офтальмологу;
- оториноларингологу.
Выводы
Различают 3 стадии витилиго — стабильная, нестабильная, прогрессирующая.
Стабильная — пятна не растут.
Нестабильная — пятна то появляются, то исчезают.
Прогрессирующая — пятна увеличиваются, появляются новые.
Витилиго начинается с одного-нескольких пятен белого или молочно-белого цвета. Будут ли расти очаги болезни — зависит от индивидуальных особенностей организма.
Сдайте анализы, чтобы определить точный диагноз витилиго. Обратитесь к дерматологу, а также:
- терапевту (педиатру);
- эндокринологу;
- гинекологу;
- офтальмологу;
- оториноларингологу.
Витилиго — неизлечимая болезнь, но избавиться от пятен можно. Читайте истории избавления от пятен.
Использованные источники: dermalight.su
СТАТЬИ ПО ТЕМЕ:
Витилиго годность к военной службе
Витилиго после 40 лет
Витилиго: как его отличить от других похожих заболеваний кожи
Кроме витилиго существует целый ряд заболеваний и состояний, при которых также наблюдается обесцвечение участков кожи. Все такие заболевания с депигментацией кожи объединены общим названием лейкопатия (leuco — бесцветный, белый; pathos – болезнь) или лейкодерма (derma — кожа). Для того, чтобы правильно назначить лечение, необходимо уметь отличать от них витилиго. Постараемся кратко остановиться на основных отличительных характеристиках этих состояний.
Все они делятся на 2 большие группы: наследственные и приобретённые.
I. Наследственные или генетические гипомеланозы.
При этих лейкопатиях участки депигментации присутствуют с рождения, однако пятна могут быть не видны до первого контакта с солнцем, а это иногда происходит на втором или третьем году жизни ребёнка. Чаще всего в семье также наблюдаются случаи похожих заболеваний.
- Альбинизм : врождённое состояние, пятна имеют стабильный характер, депигментация сплошная.
- Беспигментный невус: имеет врожденный стабильный характер, пятно обычно одиночное, неравномерно окрашенное, одностороннее. Депигментация связана со снижением активности меланоцитов при их нормальном количестве.
- Гипомеланоз Ито: участки гипопигментации в виде завитков, зигзагообразных линий, похожих на мраморный рисунок. В основе патогенеза лежит миграция в кожу двух видов меланоцитов, обладающих разной активностью. Очаги депигментации обнаруживаются уже при рождении или появляются в первые месяцы жизни. В детском возрасте они не изменяются, но после полового созревания становятся менее выраженными или исчезают полностью.
- Пиебалдизм (неполный альбинизм ): существует с рождения, пятна чаще расположены на голове и передней поверхности тела, может быть двусторонняя депигментация голеней. Характеризуется прядью волос белого цвета, большими гиперпигментированными пятнами в зонах депигментации кожи, отсутствует гиперпигментированный валик. Эти области не имеют четких границ, пятна неправильной формы.
- Синдром Ваарденбурга — врожденное заболевание, характеризуется белой прядью волос, врожденной глухотой, разноцветной радужной оболочкой, гипопигментированными пятнами кожи, может быть врожденный мегаколон (болезнь Гиршпрунга).
- Туберозный склероз: врожденные беловатые пятна, которые могут сливаться и менять цвет. Однако для этого заболевания также характерны эпилептические припадки и замедленное психическое развитие.
II. Приобретённые заболевания и состояния.
- Белый отрубевидный лишай: пятна слегка шелушащиеся, белые с желтым оттенком, их границы размыты.
- Грибковая инфекция кожи: зеленоватое свечение в лампе Вуда.
- Идиопатический каплевидный гипомеланоз : очаги в виде многочисленных маленьких белых пятен преимущественно на руках и голенях, начинается после 40-50 лет, связан с избыточной инсоляцией.
- Лекарственная лейкодерма : мелкие пятна, в анамнезе, как правило, применение бактерицидных средств — производных фенола.
- Ограниченная склеродермия: в очагах пальпируется уплотнение, видны участки атрофии.
- Первичная надпочечниковая недостаточность: гиперпигментация сочетается с депигментацией.
- Поствоспалительная гипопигментация: возникает после воспалительных заболеваний кожи (псориаз, диффузный нейродермит, склеродермия, др.), чередуются пятна гипо- и гиперпигментации неправильной формы, расположены беспорядочно.
- Посттравматическая депигментация: остаётся после глубоких ранений кожи и ожогов, когда разрушается зона, содержащая предшественники меланоцитов. Также может развиться после токсического эпидермального некролиза (синдрома Лайела).
- Разноцветный лишай: на коже имеются чешуйки, лампа Вуда даёт тусклое зелёное свечение в области нелеченных элементов сыпи.
- Розовый лишай: шелушение в центре, пятна расположены по кожным линиям, заболевание развивается быстро
- Синдром Вульфа (неполный альбинизм ) — редкое врожденное заболевание, характеризующееся белой прядью волос, гиперпигментированными пятнами в области депигментаций и глухотой
- Сифилитическая лейкодерма : пятна сливаются друг с другом, образуя кружевную сетку. Чаще располагаются на шее («ожерелье Венеры»), реже — в верхней части груди, на спине, животе, конечностях, сочетаются с сифилитической плешивостью. Также могут быть небольшие беловатые округлые пятна (0,5-1,5 см) Отсутствие пигмента в очагах поражения не полное.
- Туберкулёзная лепра: очаги белых с желтым оттенком пятен, резко отграничены эритематозным ободком, анестезия кожи в местах депигментации.
- Химическая депигментация — возникает после многократного контакта с химическими веществами (чаще производными фенола синтетических смол). Сначала мелкие депигментированные пятна появляются в месте контакта, позже изменения кожи могут приобретать генерализованный характер.
- Лекарственная депигментация — возникает при системном применении лекарственных средств (например, делагила, флюфеназина, физостигмина) или бактерицидных средств — производных фенола.
Использованные источники: medinteres.ru
ПОХОЖИЕ СТАТЬИ:
Масло черного тмина лечит витилиго
Витилиго годность к военной службе
Витилиго: причины возникновения и лечение
Витилиго — явление, которое медикам сложно назвать заболеванием, ведь никакого явного вреда здоровью оно не наносит. Однако тем людям, которые знакомы с ним не понаслышке, сложно согласиться с врачами — витилиго доставляет массу неприятностей своему владельцу.
Что такое витилиго
Несмотря на то, что явление витилиго известно с давних пор, ученые до сих пор не могут сойтись во мнении, что же служит причиной его появления. Численность людей, страдающих от этого заболевания, составляет около 6-7 % от всего населения земного шара.
Болезнь характеризуется появлением на коже бледных, светло-молочных пятен, полностью лишенных пигментации. Со временем они увеличиваются, образуя большие участки, потерявшей цвет.
Слово витилиго — производное от латинского «vitium», в переводе обозначает клеймо или метка. Историки свидетельствуют о том, что упоминание об этом недуге встречается во многих древних книгах. В них люди с депигментированной кожей то считаются посланниками небес, то, наоборот, представляются, как служители темных сил.
До 1842 года (официальная дата признания заболевания) витилиго часто путали с проказой и прочими заразными кожными болезнями.
Но, в отличие от них, эти поражения покровов в большинстве случаев не сопровождаются неприятными ощущениями. Только 10 % процентов опрошенных утверждает, что чувствует зуд на месте возникновения пятен.
Классификация витилиго
Международной, официальной принятой классификации болезни не существует. Однако в зависимости от локализации участков, лишенных пигментации, витилиго подразделяется на следующие виды:
- Унисегментарное — не больше одного пятна.
- Бисегментарное — два пораженных участка.
- Плюрисегментарное витилиго — несколько участков, расположенных недалеко друг от друга.
- Фокальное витилиго — отметины располагаются близко друг от друга, на одной области тела.
- Витилиго на слизистой оболочке — присутствует только один очаг поражения.
Обычно болезнь поражает кожные покровы, намного реже — слизистые оболочки. Как правило, у представителей европеоидной расы отметины на слизистых не диагностируют, а вот негроидная раса страдает от этой формы витилиго намного чаще.
Как выглядит кожа, пораженная витилиго
Поражение кожных покровов характеризуется появлением депигментированных пятен. Они имеют молочно-белый окрас или принимают цвет слоновой кости. Форма их самая разнообразная, но границы всегда четко очерчены. По краям участка обычно наблюдается сгущение пигмента, отчего контраст между здоровой и пораженной кожей заметен еще больше.
Других симптомов, кроме внешних проявлений, витилиго не имеет.
Появиться пятна могут на любой части тела. Но есть участки, которые подвергаются поражению чаще, чем другие. К ним относятся ступни, локти, колени, пальцы рук и ног. Ученые не могут назвать причины, почему эти места более подвержены заболеванию. Одна из версий, которая все еще не доказана, утверждает, что чаще белые отметины появляются на тех участках кожи, которые чаще подвергаются воздействию солнечных лучей.
Наиболее часто поражаемые места:
- кожа лица (область вокруг носа и рта);
- пальцы рук и ног;
- подмышки;
- паховая область;
- кожа вокруг сосков;
- половые органы;
Пара появившихся депигментированных пятен на одной из этих областей — не повод для паники. Не во всех случаях витилиго принимает прогрессирующую форму. Есть шанс, что пятна не начнут распространяться. Однако предугадать течение заболевания не сможет ни один специалист.
Причины возникновения заболевания
Отчего возникает витилиго и его признаки и как можно избавиться от них? Выдвигается ряд версий, которые объяснили бы причины, по которым в клетках кожи пропадает меланин. Это пигмент, который отвечает за окраску покровов. Появление депигментированных, белых участков кожи — следствие исчезновение меланина.
На сегодняшний день достоверно известно, что заболевание не связано ни с одним известным науке возбудителем инфекционных заболеваний. Ни вирусы, ни бактерии не являются причиной появления локализованных депигментированных участков.
Витилиго — неинфекционное заболевание, заразиться им невозможно.
Предположительные причины проявления витилиго:
- Генетические отклонения. Замечено, что у детей, родители которых страдают этой болезнью, симптомы проявляются гораздо чаще, чем у других людей.
В половине известных случаев недуг поражает людей, не старше 30 лет. Чаще всего заболевание проявляется в детском возрасте, сопровождая эндокринные и аутоиммунные патологические изменения.
Болезни, похожие на витилиго
Дерматологии известны множество болезней, проявляющих себя, как и витилиго, в виде белых пятен. Однако только витилиго не сопровождается никакими другими симптомами. Большинство других заболеваний сопровождает зуд, покраснение кожи, шелушение пораженных участков.
Заболевания, имеющие похожие признаки:
- Проказа. Отметины, появляющиеся при поражении кожи проказой очень похожи на симптомы витилиго. Однако очаги поражения проказой значительно теряют свою чувствительность, что легко проверить обычной иглой. При других формах проказы, например, пятнистой, воспаление, наоборот, проявляется повышенной чувствительностью кожи. Очаги заражения при витилиго не приносят пациенту никаких неприятных ощущений.
Нарушение некоторых обменных процессов в организме, например, дефицит селена и меди, вызывают подобные симптомы. Анализ крови легко определит причину появления депигментации.
Как бороться с витилиго
Существует несколько способов лечения болезни, особенно эффективны они будут на начальных стадиях развития заболевания. Но нет никаких гарантий, что от белых отметин удастся избавиться навсегда. При сбоях в работе организма, они могут проявиться вновь, быстро распространяясь по всему телу.
Если же вылечить депигментацию до конца не получится, стоит попытаться остановить появление новых очагов заражения. Для этого пригодятся народные способы лечения, основанные на использовании домашних средств, и лекарства, предлагаемые современной медициной.
Шантель Браун-Янг — Канадская фотомодель, которая не смогла вылечить витилиго, что не помешало ей стать необычайно популярной во всем мире.
Тем, кто не желает останавливаться в избавлении от заболевания, придут на помощь следующие средства:
- Протопик — мазь, которая особенно эффективна при лечении пятен на лице. К ее несомненным минусам относятся большой список побочных явлений и частое возвращение симптомов после прекращения применения средства.
Использование этих средств поможет избавиться от признаков болезни. Однако необходимо их регулярное использование, иначе даже самые эффективные препараты не принесут должного результата.
Использованные источники: netbolezni.net
Источник
Стадии развития витилиго у каждого больного свои. Связано это с тем, что болезнь мало изучена. Поэтому нельзя четко сказать, как будет развиваться ваше заболевание. Пятна могут появиться и не расти, могут прогрессировать, могут даже исчезнуть сами по себе.
Рассмотрим общие черты.
Симптомы витилиго
Витилиго не доставляет проблем больным. При этом заболевании нет физической боли, только психологический дискомфорт.
Пятна имеют четкие контуры, цвет от белого до молочно-белого. Чаще шелушения и зуда в очагах болезни нет. Однако (если пятна в открытых местах) при длительном солнечном облучении кожа утолщается и шелушится.
Типичные места, где появляются пятна витилиго:

Витилиго на слизистых оболочках

Витилиго на локтях и коленях

Витилиго в паховой области

Витилиго на голенях

Витилиго на кистях рук

Витилиго на лице
При универсальной форме витилиго кожа покрыта пятнами на 80% и более.
При первом осмотре желательно фотографировать очаги витилиго, чтобы понимать, прогрессирует ли заболевание.
Стадии витилиго

Прогрессирующая стадия витилиго
Витилиго начинается незаметно. В редких случаях перед появлением пятен кожа шелушится, розовеет, ползают «мурашки».
Заболевание изучено мало и причины могут быть разными. Поэтому не всегда можно сказать — по какому сценарию дальше будет развиваться заболевание.
Различают три стадии витилиго:
- стабильная — белое пятно появилось и не изменяется на протяжении нескольких лет;
- прогрессирующая — пятна растут, изменяют форму, появляются новые очаги;
- нестабильная — одни пятна исчезают, другие появляются.
Чаще болезнь прогрессирует. Но медицина знает случаи, когда пятна исчезали сами (обычно после солнечного облучения) — таких больных 30%.
Как отличить витилиго от других заболеваний
Витилиго путают с другими болезнями, например:

Альбинизм

Лишай

Отрубевидный лишай

Нейродермит

Парапсориаз
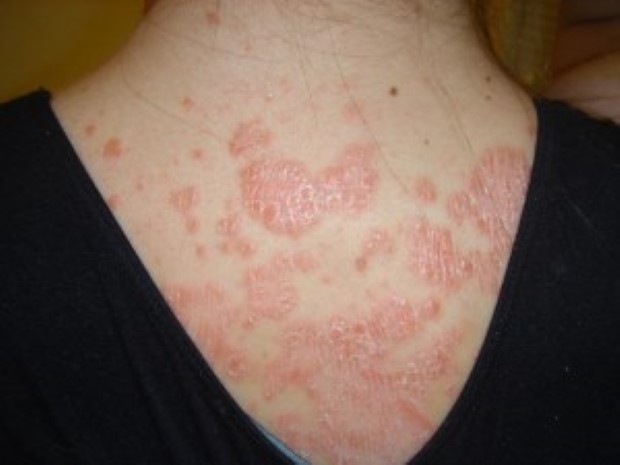
Псориаз

Красная волчанка
Поэтому для точного диагноза обратитесь к дерматологу. Сначала пятна осмотрят с помощью лампы Вуда, а затем попросят сдать анализы:
- клинический анализ мочи;
- клинический анализ крови;
- биохимический анализ крови (определение уровня глюкозы, показателей функции печени и почек);
- исследование в сыворотке крови уровня антител (чтобы выявить нарушения иммунитета);
- в редких случаях нужно пройти гистологическое исследование биоптатов кожи;
Часто витилиго сопровождается заболеваниями пищеварительной, эндокринной и иммунной систем. Чтобы диагностировать сопутствующие болезни, рекомендуем обратиться:
- эндокринолога;
- гинекологу;
- офтальмологу;
- оториноларингологу.
Выводы
Различают 3 стадии витилиго — стабильная, нестабильная, прогрессирующая.
Стабильная — пятна не растут.
Нестабильная — пятна то появляются, то исчезают.
Прогрессирующая — пятна увеличиваются, появляются новые.
Витилиго начинается с одного-нескольких пятен белого или молочно-белого цвета. Будут ли расти очаги болезни — зависит от индивидуальных особенностей организма.
Сдайте анализы, чтобы определить точный диагноз витилиго. Обратитесь к дерматологу, а также:
- терапевту (педиатру);
- эндокринологу;
- гинекологу;
- офтальмологу;
- оториноларингологу.
Витилиго — неизлечимая болезнь, но избавиться от пятен можно. Читайте истории избавления от пятен.
Ответьте на 4 вопроса и получите индивидуальную инструкцию по лечению Витилиго
Получите пошаговую инструкцию, диету и план лечения!
Бесплатная и эффективная программа от Витилиго!
Выберите любимую социальную сеть:
Лучшие средства от Витилиго
Источник
22 033
Кроме витилиго существует целый ряд заболеваний и состояний, при которых также наблюдается обесцвечение участков кожи. Все такие заболевания с депигментацией кожи объединены общим названием лейкопатия (leuco — бесцветный, белый; pathos – болезнь) или лейкодерма (derma — кожа). Для того, чтобы правильно назначить лечение, необходимо уметь отличать от них витилиго. Постараемся кратко остановиться на основных отличительных характеристиках этих состояний.
Все они делятся на 2 большие группы: наследственные и приобретённые.
I. Наследственные или генетические гипомеланозы.
При этих лейкопатиях участки депигментации присутствуют с рождения, однако пятна могут быть не видны до первого контакта с солнцем, а это иногда происходит на втором или третьем году жизни ребёнка. Чаще всего в семье также наблюдаются случаи похожих заболеваний.
- Альбинизм: врождённое состояние, пятна имеют стабильный характер, депигментация сплошная.
- Беспигментный невус: имеет врожденный стабильный характер, пятно обычно одиночное, неравномерно окрашенное, одностороннее. Депигментация связана со снижением активности меланоцитов при их нормальном количестве.
- Гипомеланоз Ито: участки гипопигментации в виде завитков, зигзагообразных линий, похожих на мраморный рисунок. В основе патогенеза лежит миграция в кожу двух видов меланоцитов, обладающих разной активностью. Очаги депигментации обнаруживаются уже при рождении или появляются в первые месяцы жизни. В детском возрасте они не изменяются, но после полового созревания становятся менее выраженными или исчезают полностью.
- Пиебалдизм (неполный альбинизм): существует с рождения, пятна чаще расположены на голове и передней поверхности тела, может быть двусторонняя депигментация голеней. Характеризуется прядью волос белого цвета, большими гиперпигментированными пятнами в зонах депигментации кожи, отсутствует гиперпигментированный валик. Эти области не имеют четких границ, пятна неправильной формы.
- Синдром Ваарденбурга — врожденное заболевание, характеризуется белой прядью волос, врожденной глухотой, разноцветной радужной оболочкой, гипопигментированными пятнами кожи, может быть врожденный мегаколон (болезнь Гиршпрунга).
- Туберозный склероз: врожденные беловатые пятна, которые могут сливаться и менять цвет. Однако для этого заболевания также характерны эпилептические припадки и замедленное психическое развитие.
II. Приобретённые заболевания и состояния.
- Белый отрубевидный лишай: пятна слегка шелушащиеся, белые с желтым оттенком, их границы размыты.
- Грибковая инфекция кожи: зеленоватое свечение в лампе Вуда.
- Идиопатический каплевидный гипомеланоз: очаги в виде многочисленных маленьких белых пятен преимущественно на руках и голенях, начинается после 40-50 лет, связан с избыточной инсоляцией.
- Лекарственная лейкодерма: мелкие пятна, в анамнезе, как правило, применение бактерицидных средств — производных фенола.
- Ограниченная склеродермия: в очагах пальпируется уплотнение, видны участки атрофии.
- Первичная надпочечниковая недостаточность: гиперпигментация сочетается с депигментацией.
- Поствоспалительная гипопигментация: возникает после воспалительных заболеваний кожи (псориаз, диффузный нейродермит, склеродермия, др.), чередуются пятна гипо- и гиперпигментации неправильной формы, расположены беспорядочно.
- Посттравматическая депигментация: остаётся после глубоких ранений кожи и ожогов, когда разрушается зона, содержащая предшественники меланоцитов. Также может развиться после токсического эпидермального некролиза (синдрома Лайела).
- Разноцветный лишай: на коже имеются чешуйки, лампа Вуда даёт тусклое зелёное свечение в области нелеченных элементов сыпи.
- Розовый лишай: шелушение в центре, пятна расположены по кожным линиям, заболевание развивается быстро
- Синдром Вульфа (неполный альбинизм) — редкое врожденное заболевание, характеризующееся белой прядью волос, гиперпигментированными пятнами в области депигментаций и глухотой
- Сифилитическая лейкодерма: пятна сливаются друг с другом, образуя кружевную сетку. Чаще располагаются на шее («ожерелье Венеры»), реже — в верхней части груди, на спине, животе, конечностях, сочетаются с сифилитической плешивостью. Также могут быть небольшие беловатые округлые пятна (0,5-1,5 см) Отсутствие пигмента в очагах поражения не полное.
- Туберкулёзная лепра: очаги белых с желтым оттенком пятен, резко отграничены эритематозным ободком, анестезия кожи в местах депигментации.
- Химическая депигментация — возникает после многократного контакта с химическими веществами (чаще производными фенола синтетических смол). Сначала мелкие депигментированные пятна появляются в месте контакта, позже изменения кожи могут приобретать генерализованный характер.
- Лекарственная депигментация — возникает при системном применении лекарственных средств (например, делагила, флюфеназина, физостигмина) или бактерицидных средств — производных фенола.
Продолжить чтение
Источник

