Клинические рекомендации опоясывающий герпес у детей
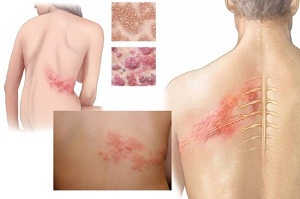
Что представляет собой опоясывающий лишай, особенности проявления у взрослых и детей. Перед вами памятка для информирования пациентов об основных симптомах, особенностях лечения и мерах профилактики.
 В статье опишем проблему заболевания опоясывающий герпес, клинические рекомендации по лечению и профилактике которого будут интересны врачам разных специальностей: терапевтов, педиатров, инфекционистов.
В статье опишем проблему заболевания опоясывающий герпес, клинические рекомендации по лечению и профилактике которого будут интересны врачам разных специальностей: терапевтов, педиатров, инфекционистов.
Опоясывающий герпес (опоясывающий лишай, Herpes Zoster) представляет собой вирусную инфекцию, развивающуюся при реактивации вируса ветряной оспы.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Этиология и патогенез
В медицинских источниках можно встретить различные названия возбудителя опоясывающего герпеса:
- вирус Vаricella Zoster;
- Human herpesvirus, HHV-3;
- Varicella-zoster virus, VZV;
- вирус герпеса человека 3 типа.
Герпес опоясывающий клинические рекомендации, разработанные Российским обществом дерматовенерологов и косметологов, актуальная версия в Системе Консилиум.
В настоящее время определен один серологический тип возбудителя опоясывающего лишая.
При первичном инфицировании вирусом Varicella-zoster как правило, развивается ветряная оспа.
Опоясывающий герпес коварное заболевание. Перенесенная в детстве банальная ветряная оспа приводит к пожизненному персистированию вируса в сенсорных ганглиях вегетативной нервной системы у 90% населения земного шара.
Причина реактивации вируса к настоящему времени не установлена. Предполагается, что играет роль снижение иммунитета под воздействием различных факторов внешней среды: переохлаждение, травмы, рентгеновское облучение.
А также неблагоприятными состояниями в организме: развитием иммунодефицитных состояний или сопутствующих соматических или инфекционных заболеваний.
При реактивации латентной инфекции герпес-вирус 3 типа по нервным ганглиям распространяется к кожным покровам, где отмечается его размножение и появление характерных везикулярных высыпаний.
Маскировка вируса от защитных факторов врожденного и адаптивного иммунитета приводит развитию болезни.
Опоясывающий лишай представляет собой болезненную кожную сыпь, которая появляется в одном или нескольких пораженных дерматомах после периода продрома.
В начале заболевания отмечается боль по ходу нервных окончаний пораженного дерматома, затем, через 2-3 суток развивается патогномоничная сыпь.
Классические высыпания представляют собой болезненные сгруппированные герпетиформные пузырьки на эритематозной основе
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Классификация
Общепринятой классификации опоясывающего герпеса нет.
В зависимости от периода развития заболевания выделяют:
- продромальный период, до появления первых высыпаний;
- период герпетических высыпаний или развернутой клиники;
- период остаточных явлений или реконвалесценции, после разрешения высыпаний.
В зависимости от интенсивности выраженности клинических проявлений (интоксикационный синдром, степень болезненности в области дерматома, интенсивность высыпаний) выделяют легкую, среднетяжелую, тяжелую степень.
К атипичным формам относятся:
- абортивная,
- ОГ при отсутствии патологических высыпаний,
- буллезная,
- геморрагическая,
- гангренозная (язвенно-некротическая),
- диссеминированная;
- генерализованная.
При заболевании ОГ возможны осложнения связанные с присоединением вторичной бактериальной инфекции, либо с обострением сопутствующих хронических заболеваний.
В зависимости от пораженных нервных ганглиев, по ходу которых проявляются высыпания, выделяют следующие клинические варианты опоясывающего лишая:
- ганглиокожные формы;
- опоясывающий лишай с поражением слизистых оболочек;
- ушные и глазные (офтальмогерпес) формы;
- опоясывающий лишай с поражением вегетативных ганглиев;
- менингоэнцефалитическая форма.
Клиническая картина: симптомы, течение
Появлению характерной сыпи при опоясывающем герпесе может предшествовать проявления системного воспалительного ответа:
- повышение температуры от субфебрильных до фебрильных значений;
- снижение аппетита;
- слабость и утомляемость.
Однако данные симптомы зачастую слабо выражены, и на первом этапе не дифференцируются ни врачом ни пациентом как проявления заболевания ОГ.
В дальнейшем присоединяются продромальные сенсорные явления, которые проявляются болью, зудом либо парестезиями по ходу одного или нескольких пораженных кожных дерматомов.
Длительность продромального периода может длиться от одного до десяти дней, в среднем около 48 часов.
Боли в продроме ОГ имитируют головную боль, невриты плечевого пояса, сердечные боли, аппендицит или другое внутрибрюшное заболевание или люмбоишиалгию, что на этапе доклинических проявлений может привести к неправильным предварительным диагнозам.
Однако, появление кожной сыпи обычно способствует уточнению диагноза.
☆ Медпомощь при опоясывающем герпесе: критерии качества, скачайте в Системе Консилиум
Примерно у 10 % пациентов период продрома отсутствует, и они отмечают одновременное появление болевых ощущений по ходу нервов и характерных кожных высыпаний.
Характерно стадийное течение заболевания. В начале, в области пораженного дерматома появляется пятнистая эритема, иногда сопровождаемая индурацией.
Возможна реакция периферических лимфоузлов в виде регионарной лимфаденопатии. При дальнейшем, при классическом развитии болезни на эритематозном основании появляются сгруппированные герпетиформные везикулы.
Боль в дерматомальной области поражения может оставаться такой же, как в продроме, или может меняться по характеру и интенсивности.
Даже в отсутствие терапии с течением времени происходит везикулярная инволюция. Прозрачное содержимое везикулы мутнеет, везеикулы лопаются, и покрываются корочкой.
После везикулярной инволюции происходит медленное разрешение оставшихся эритематозных бляшек, как правило, без видимых осложнений.
Однако, при повреждении более глубоких слоев эпидермиса из-за экскориаций либо присоединения вторичной бактериальной инфекции возможно образование рубцов.
Диагностика
Диагностика опоясывающего герпеса основана, главным образом, на тщательно собранном анамнезе и физикальном осмотре, во время которого обнаруживается появление характерной сыпи в области одного или нескольких дерматомов в сочетании с локализованной болью.
Для лабораторного подтверждения в сложных клинических случаях при необходимости может использоваться ПЦР диагностика для выделения вируса Varicella zoster.
В тяжелых клинических случаях при поражении глаз, слизистых оболочек рта, носа, при развитии постгерпетической невралгии рекомендуется консультация смежных узких специалистов — офтальмолога, оториноларинголога, стоматолога, невролога.
Поскольку герпес зостер у лиц с иммунодефицитами встречается в 7 раз чаще чем в популяции, рекомендуется тест на ВИЧ.
☆ Стандарт оснащения кожно-венерологического диспансера в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
Лечение
Для терапии заболевания опоясывающий лишай, клинические рекомендации определяют ряд противовирусных препаратов для перорального или внутривенного использования: ацикловир, фамцикловир, валацикловир.
Наибольшая эффективность противовирусных препаратов подтверждена при старте терапии в первые трое суток от развития клиники заболевания.
Учитывая сниженную чувствительность вируса Varicella zoster к ацикловиру по сравнению с вирусом простого герпеса, для лечения опоясывающего герпеса предпочтительнее использовать фамцикловир или валацикловир.
При выраженном болевом синдроме рекомендуется назначение препаратов из группы нестероидных противовоспалительных средств.
При неэффективности НПВС возможно использование центральных анальгетиков.
В тяжелых случаях при неэффективности иных способов возможно проведение симпатических и эпидуральных блокад после консультации невролога.
Поскольку одним из осложнений течения опоясывающего герпеса является вторичное бактериальное инфицирование поврежденной кожи, возможно применение лосьона “Каламин” либо спиртовых 1–2% растворов анилиновых красителей (метиленовый синий, бриллиантовый зеленый), фукорцин.
Несложный опоясывающий лишай не требует стационарного лечения.
Госпитализацию и проведение стационарного лечения следует рассматривать у пациентов с :
- тяжелым течением заболевания;
- иммуносупрессивными состояниями;
- вовлечением в процесс более 2 дерматомов;
- присоединением вторичных бактериальных поражений кожи;
- офтальмологической вовлеченностью в процесс;
- развитием менингоэнцефалита.
Для профилактики развития опоясывающего герпеса в настоящее время в Российской Федерации вакцинация не проводится.

Источник
Опоясывающий герпес (Herpes zoster — HZ)
Возникает вследствие реактивации вируса ветряной оспы (Varicella-zoster virus — VZV), который был приобретен в течение первичного инфицирования ветряной оспой, и характеризуется дерматомной болью и папулезной сыпью.
Боль обычно появляется на несколько дней раньше сыпи и может длится еще в течение нескольких месяцев после исчезновения сыпи. Сыпь обычно поражает один дерматом, и, как правило, проходит в течение 4-5 недель. Распространенное осложнение — постгерпетическая боль.
Этиология
Опоясывающий герпес (ОГ) возникает вследствие реактивации латентного вируса ветряной оспы (ВВО) с задних корешковых ганглиев или ганглиев черепных нервов, где он находился с момента первичного инфицирования. Вирус ветряной оспы – это вирус герпеса с двухцепочечной ДНК, передается от человека к человеку при непосредственном контакте с инфицированным лицом или участками поражения, а также воздушно-капельным путем.
После первичного инфицирования развивается латентная инфекция, которая становится возможной в результате того, что вирус уклоняется от иммунной системы путем уменьшения количества экспрессированных генов, а также путем снижения экспрессии антигенов класса I главного комплекса гистосовместимости на поверхности инфицированных клеток.[
Опоясывающий герпес и ветряная оспа вызываются одним и тем же вирусом, но ветряная оспа обычно возникает после первичного инфицирования и вызывает генерализованную сыпь, в то время как опоясывающий герпес возникает после реактивации предшествующей инфекции, с тенденцией к распространению по ходу отдельного нерва.
Патофизиология
После первичного инфицирования вирусом ветряной оспы (ВВО) последний латентно сохраняется в задних корешковых ганглиях и ганглиях черепных нервов. У иммунокомпетентных лиц инфекция обычно поражает один дерматом, редко распространяясь на множественные дерматомы. Однако у лиц с иммунодефицитом часто поражается несколько дерматомов. Снижение вирусспецифического клеточно-опосредованного иммунитета в результате ВИЧ, злокачественных новообразований, химиотерапии или длительного применения кортикостероидов приводит к реактивации инфекции, которая распространяется от ганглия к нервной ткани пораженного сегмента и к соответствующему кожному дерматому. Реактивация приводит к ганглиониту: воспалению и деструкции нейронов и поддерживающих клеток. Вирус также распространяется вниз по аксонам к участкам кожи, иннервируемым пораженным ганглием, вызывая местное воспаление.
Характерно наличие продромального периода, сопровождающегося развитием жгучей боли в течение 2-3 дней, с последующим появлением везикулезной сыпи на дерматомах, иннервируемых инфицированным ганглием. Может поражаться любой дерматом; однако, чаще всего поражаются дерматомы с T1 пo L2. Хотя наиболее часто поражаются сенсорные нейроны, у 5-15% пациентов возникает поражение также и моторных нейронов.
Диагностика
Диагноз обычно выставляется клинически и не требует дополнительных обследований или вирусологического исследования.
Признаки и симптомы
Типичное проявление – это боль в границах дерматома с последующим появлением сыпи на пораженном участке. Приблизительно у 70–80% пациентов опоясывающий герпес проявляется болью в пределах дерматома, на котором потом возникают поражения кожи.
Боль в пораженном дерматоме обычно длится 2-3 дня до появления сыпи. В то же время, некоторые пациенты сообщают о боли в течение примерно 1 недели перед появлением сыпи. Эта боль может быть постоянной или интермиттирующей, и обычно описывается как жгучая, колющая или пульсирующая. Интенсивность может быть разной, и боль может быть настолько сильной, что мешает спать и влияет на качество жизни.
Сыпь вначале имеет вид пятен на гиперемированном фоне, и в течение 1-2 дней быстро переходит в везикулы, которые остаются 3-4 дня. Элементы сыпи имеют тенденцию к слиянию по ходу афферентных ветвей кожного нерва. В течение 1 недели после появления сыпи везикулы превращаются в пустулы, а через 3-5 дней изъязвляются и покрываются корочками.
Примерно у 20% пациентов возникают системные симптомы, такие как лихорадка, головная боль, недомогание или усталость. Редко может возникнуть боль без сыпи (опоясывающий герпес без сыпи).
Лабораторные исследования
Полимеразная цепная реакция (ПЦР) – наиболее чувствительное и специфическое исследование для определения ДНК вируса ветряной оспы (ВВО), но оно является дорогостоящим. Иммуногистохимический анализ соскоба с кожи является очень ценным и менее дорогостоящим, при чувствительности 90% и специфичности 95%. Вирусологическое исследование вируса имеет высокую специфичность, но низкую чувствительность из-за лабильности или неустойчивости вируса.
Почти во всех случаях опоясывающий герпес нужно диагностировать по данным анамнеза и физикального обследования. Подтверждение диагноза с помощью лабораторных исследований может понадобиться для дифференциации генитального герпеса от простого герпеса, или для диагностики боли при опоясывающем герпесе без поражений кожи (опоясывающий герпес без сыпи).
Факторы риска
- >50 лет
- ВИЧ
- Заболеваемость опоясывающим герпесом (ОГ) в 15 раз выше у ВИЧ-инфицированных пациентов по сравнению с не инфицированными людьми.
- Длительное применение кортикостероидов
- Химиотерапия
- Злокачественные новообразования
- Лимфопролиферативные злокачественные новообразования вызывают выраженную иммуносупрессию, в результате чего возрастает риск инфекции.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Лечение
Инфекции обычно самоизлечиваются; однако нужно назначать противовирусные препараты всем пациентам, особенно тем, у кого развилась тяжелая форма заболевания, >50 лет и/или с иммуносупрессией. Цель лечения – снизить репликацию вируса, устранить боль и уменьшить постгерпетическую невралгию. Лечение опоясывающего герпеса (ОГ) во время беременности такое же, как и у других пациентов с опоясывающим герпесом. Среди всех противовирусных препаратов ацикловир наиболее исследован с точки зрения применения у беременных, поэтому используется чаще всего.
Снижение репликации вируса
Противовирусные препараты назначаются для снижения репликации вируса всем пациентам, особенно тем, у кого тяжелая форма заболевания, >50 лет, есть иммунодефицит и/или признаки поражения тройничного нерва. Назначение противовирусных препаратов сокращает продолжительность выделения вируса, останавливает появление новых участков поражения, предотвращает осложнения со стороны глаз и снижает интенсивность боли. Лечение обычно заключается в пероральном использовании противовирусных препаратов, таких как ацикловир, фамцикловир и валацикловир, причем лечение наиболее эффективно в случае, если было начато в течение 72-х часов с момента появления сыпи. Ацикловир внутривенно вводят тем пациентам, которые не могут принимать лекарства перорально. Местные противовирусные препараты не рекомендованы.
Исследования сравнивали конечные результаты воздействия на кожные проявления и на боль между фамцикловиром и валацикловиром и не нашли различий в их эффективности. При системном обзоре высококачественных исследований было обнаружено, что фамцикловир и валацикловир лучше, чем ацикловир, снижают вероятность пролонгированной боли.
Некоторые метаанализы рандомизированных контролируемых исследований показали, что лечение противовирусными препаратами пациентов с опоясывающим герпесом снижает продолжительность или вероятность появления пролонгированной боли. Однако другие исследования обнаружили противоположные результаты. Фамцикловир, валацикловир и ацикловир были признаны эффективнее плацебо в сокращении времени до полного прекращения боли. В то же время, эффект ацикловира при хронической боли в других клинических исследованиях был не таким четким.
Пациенты с иммунодефицитом
Инфекция ОГ случается чаще и нередко осложняется у пациентов с ослабленным иммунитетом. Главная цель лечения этих пациентов – снизить кожную и висцеральную генерализацию, которая может привести к угрожающим жизни осложнениям. Поэтому пациентам с иммунодефицитом рекомендовано в обязательном порядке получать противовирусную терапию в течение недели с момента возникновения сыпи и до полного покрытия поражений корочками.
В случае локализованного заболевания назначают перорально валацикловир, фамцикловир или ацикловир при тщательном амбулаторном наблюдении пациента. Резервное внутривенное лечение ацикловиром назначают пациентам с диссеминированной инфекцией, вызванной вирусом ветряной оспы, в случае поражения глаз, очень тяжелой иммуносупрессии или неспособности принимать пероральные препараты.
Применение обезболивающих средств
Для всех пациентов назначение анальгетиков призвано облегчить боль в острой фазе, а также уменьшить постгерпетическую невралгию, а тип назначаемых анальгетиков зависит от тяжести боли. При слабо выраженной боли подойдут такие анальгетики, как ибупрофен и парацетамол. При сильной боли назначают наркотические анальгетики. Также сообщалось об эффективности местного назначения лидокаина и выполнения блокады периферических нервов. Для снижения боли и зуда на открытые поражения можно наносить лосьоны, содержащие каламин.
Постгерпетическая боль
Самое распространенное осложнение можно заподозрить, если боль длится >30 дней после появления сыпи или заживления кожи. Боль обычно проявляется как ощущение жжения или зуд. Степень тяжести колеблется от легкой до изнурительной. Пациенты старше 50 лет имеют повышенный риск осложнений и выраженной боли. Обычно боль проходит в течение 6 месяцев; однако у пациентов старше 70 лет выше риск более длительной продолжительности боли.
Цель лечения – устранить боль. Пациентам с болью легкой и средней степени назначают нестероидные противовоспалительные препараты или парацетамолом в виде монотерапии или в сочетании со слабыми наркотическими анальгетиками. Местное применение капсаицина также уменьшает болевые ощущения. Пациентам с болью средней и тяжелой степени назначают сильные наркотические анальгетики. Если пациент не отвечает на лечение наркотическими анальгетиками, дополнительно назначаются трициклические антидепрессанты, такие как амитриптилин, или противосудорожные препараты, такие как габапентин или прегабалин. Мета-анализ не выявляет различий в облегчении боли между габапентином и трициклическими антидепрессантами. Для тех, кто не переносит наркотические анальгетики, подбирается один препарат или надлежащая комбинация противосудорожных препаратов, трициклических антидепрессантов или кортикостероидов.
Не существует стандартных клинических руководств по поводу того, какой препарат выбрать для начального применения. Это лечение назначается в виде монотерапии или в комбинации, в зависимости от тяжести боли и ответа на лечение.
Поражение глаз
Лечение заключается в назначении противовирусных препаратов, таких как ацикловир, фамцикловир или валацикловир на 7-10 дней, при этом желательно начинать лечение в течение 72 часов от момента появления сыпи. При необходимости при ретините можно назначить ацикловир внутривенно. Пероральные противовирусные препараты устраняют острое заболевание и уменьшают поздние воспалительные рецидивы. Среди других препаратов – обезболивающие, глазные мази с антибиотиками для защиты поверхности глаз и местные кортикостероиды. Всех пациентов с проявлениями поражений глаз обязательно нужно направлять к офтальмологу. Противовирусная терапия начинается как можно раньше, еще перед направлением.
Лечение хронических проблем включает следующее:
- Увлажняющие глазные гели и искусственные слезы без добавления консервантов
- Мази с антибиотиками
- Латеральная блефарорафия для защиты роговицы (которая часто имеет сниженную чувствительность или является нечувствительной в результате повреждения нейронов) от перфорации
- Терапевтические мягкие контактные линзы длительного ношения и капли с антибиотиками.
- Местные кортикостероиды и антибиотики при воспалительных заболеваниях (ирит, эписклерит, склерит и иммунный кератит)
- Дилатация при ирите
- Лечение глаукомы при необходимости
- Хирургическое вмешательство при необходимости: например, трансплантация кусочка амниотической оболочки, скрепление язв тканевыми адгезивами, кератопротезирование и трабекулэктомия при глаукоме.
Лечение хронической боли в целом такое же, как и при постгерпетической невралгии.
Список источников
- Dworkin RH, Johnson RW, Breuer J, et al. Recommendations for the management of herpes zoster. Clin Infect Dis. 2007;44(Suppl 1):S1-S26.
- uchbinder SP, Katz MH, Hessol NA, et al. Herpes zoster and human immunodeficiency virus infection. J Infect Dis. 1992;166:1153-1156.
- Sanford M, Keating GM. Zoster vaccine (Zostavax): a review of its use in preventing herpes zoster and postherpetic neuralgia in older adults. Drugs Aging. 2010;27:159-76.
- Derry S, Rice AS, Cole P, et al. Topical capsaicin (high concentration) for chronic neuropathic pain in adults. Cochrane Database Syst Rev. 2017 Jan 13;1:CD007393
- Dooling KL, Guo A, Patel M, et al. Recommendations of the Advisory Committee on Immunization Practices for use of herpes zoster vaccines. MMWR Morb Mortal Wkly Rep. 2018 Jan 26;67(3):103-108.
- Severson EA, Baratz KH, Hodge DO, et al. Herpes zoster ophthalmicus in Olmsted County, Minnesota: have systemic antivirals made a difference? Arch Ophthalmol. 2003;121:386-390.
- Wiffen PJ, Derry S, Bell RF, et al. Gabapentin for chronic neuropathic pain in adults. Cochrane Database Syst Rev. 2017 Jun 9;6:CD007938.
- BMJ
Источник


