Лазер для лечения перорального дерматита
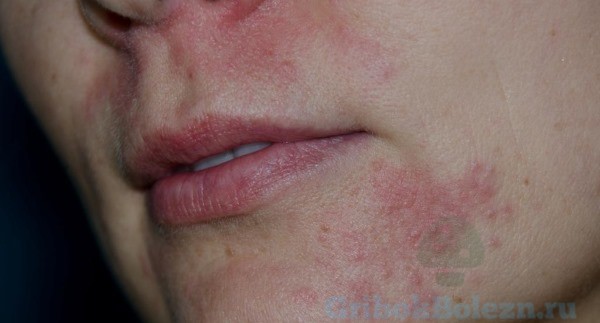
Пероральный дерматит – это воспаление кожи, локализующееся в области носогубного треугольника, вблизи кожи губ. Патология характеризуется появлением воспалительных участков сыпи после контакта с аллергенами или травматического воздействия на ткани.
Чаще всего дерматиты на лице возникают после употребления аллергенных продуктов питания или использования некачественной косметической продукции. Клиника лазерной медицины «Эл. Эн.» имеет штат профессиональных дерматологов и деорматокосметологов, которым доступны современные методики лечения перорального дерматита и других кожных заболеваний.
Причины появления заболевания
Воспаление кожи в области рта и носа встречается довольно часто. Красные и розовые пятна с мелкими прыщами появляются после употребления продуктов питания, вызывающих аллергию, в результате контакта лица с раздражающими элементами (ненатуральной косметикой, сухим воздухом, агрессивной зубной пастой, холодом, жесткими предметами).
Провоцирующие факторы при пероральном дерматите:
- повреждение кожи лица;
- грибковые инфекции;
- некачественная гигиена;
- аутоиммунные заболевания (красная волчанка, склеродермия);
- прием гормональных средств;
- эндокринные нарушения;
- психические заболевания;
- высокая степень инсоляции;
- длительное употребление кортикостероидных препаратов и средств, содержащих гормоны;
- гормональный дисбаланс в организме;
- недостаток витаминов в коже;
- заболевания желудочно-кишечного тракта;
- ослабление местного иммунитета;
- аллергии.
Симптомы
Главный симптом дерматита – высыпания около губ, возле крыльев носа, иногда очаг воспаления распространяется и на другие участки лица. Узелки и гнойнички внешне можно легко спутать с проявлениями акне. Форма очагов воспаления имеет нечеткие очертания. Болезнь протекает без сильного зуда, но в случае инфицирования кожи клиническая картина становится более яркой. После исчезновения сыпи на лице остаются участки кожи с розово-красным оттенком, которые по мере стихания патологического процесса постепенно бледнеют.
Последствия
Без качественного лечения пероральный дерматит может значительно снижать защитные свойства кожи, изменять ее структуру и негативно отражаться на внешности пациента. Длительное течение заболевания приводит к утолщению рогового слоя кожи, появлению морщинистости, неопрятного вида, синеватых пятен на лице.
Пероральный дерматит нарушает эстетику внешности. Высыпания привлекают внимание окружающих, лишают уверенности в себе, изменяют психоэмоциональный фон человека. В попытке замаскировать проявления дерматита пациенты начинают активно пользоваться тональными средствами, которые забиваются в поры и только усиливают воспалительную реакцию, затрудняют последующее лечение.
Диагностика
Пероральный дерматит дифференцируют от контактного и атопического. В процессе обследования для определения тактики лечения могут потребоваться дополнительные процедуры:
- дерматоскопия;
- определение иммуноглобулинов в крови;
- аллергические пробы;
- ультразвуковая диагностика органов пищеварения;
- кал на дисбактериоз.
Терапия
Первое, что делают специалисты в процессе лечения, – устраняют воздействие раздражающего фактора. Иногда причина появления хронического воспалительного процесса на коже кроется в ухудшении работы некоторых внутренних органов и систем, в таком случае назначается комбинированная терапия, направленная на восстановление их функции.
Антигистаминные препараты применяются для снятия зуда и раздражения. Они помогают подавить развитие воспалительной реакции, но должны использоваться вместе с гипоаллергенной диетой. На период лечения желательно полностью исключить продукты, вызывающие аллергию у конкретного пациента. Также рекомендуется улучшить качество питания и пересмотреть свой рацион. При пероральном дерматите, как и при других кожных заболеваниях, полезна молочно-кислая диета, желательно употреблять больше клетчатки, слизистых каш, которые способствуют хорошему пищеварению. Негативно отражаются на состоянии кожи такие продукты, как майонез, уксус, какао, шоколад, сдоба и копчености.
Местно назначают:
- гормональные средства;
- подсушивающие мази, болтушки;
- противовоспалительные, противозудные препараты;
- антисептики;
- антибактериальные мази;
- препараты, содержащие антимикотики (при грибковой инфекции кожи);
- средства, содержащие ретиноиды, витамин Е.
При пероральных дерматитах эффективно физиолечение. Физиотерапевтические процедуры позволяют комплексно воздействовать на состояние кожи и самочувствие пациента. Криомассаж, лазерная терапия, радоновые ванны, электросон – все эти методики снимают воспаление, способствуют быстрому заживлению тканей без видимых изменений.
При дерматите показано лечение ультрафиолетом, непродолжительные солнечные ванны. Светолечение применяется в том случае, если доктор точно уверен в диагнозе. Иногда на лице возникает сыпь, вызванная избыточной инсоляцией. Ни в коем случае не обрабатывайте кожу агрессивными антисептиками, содержащими спирт. Это только усилит воспаление и может привести к шрамированию лица.
Профилактика
Лучшая профилактика болезней кожи – ограничение действия провоцирующих факторов. Если причина болезни кроется в аллергии, то все контакты с аллергеном должны быть по возможности прекращены. Аллергические заболевания чаще всего обостряются весной, поэтому с профилактической целью в этот период можно использовать антигистаминные средства.
Если у Вас чувствительная кожа, тщательнее подходите к выбору косметики. Не экономьте на креме и помаде, а покупайте максимально натуральную продукцию с безопасным составом. Часто пероральный дерматит обостряется после использования новой зубной пасты.
Хронические заболевания кожи вносят коррективы и в образ жизни человека. Желательно не подвергать лицо длительному контакту с холодом и солнечными лучами. Зимой нельзя пользоваться жесткими шарфами, свитерами с высоким горлом, в составе которых присутствуют синтетические ткани.
Позвоните по номера телефону 8 (495) 565 38 65, чтобы записаться на прием к квалифицированным дерматологам центра лазерной медицины «Эл. Эн.».
Вступайте в наш «Закрытый клуб красоты», где вы будете иметь доступ к спец акциям проводимым только для участников клуба.
Вы успешно подписались!
Вы уже подписаны на нашу рассылку!
Источник
Изобретение относится к дерматологии и может использоваться при лечении периорального дерматита. Непосредственно перед воздействием низкоинтенсивным гелий-неоновым лазером на очаги поражения наносят стандартный официальный раствор эскузана. Очаги облучают расфокусированным лазерным лучом с длиной волны 632,8 нм, плотностью мощности 1-6 мВт/см2 по всей поверхности поражения с расстояния 25-30 см. Воздействие проводят в режиме однократных ежедневных экспозиций по 1-5 мин. 1 табл.
Изобретение относится к медицине и может быть использовано для лечения периорального дерматита.
До настоящего времени терапия периорального дерматита представляет определенные трудности ввиду стойкости процесса и резистентности к применяемым медикаментозным средствам[1].
Известны используемые для лечения периорального дерматита противовоспалительные и гипосенсибилизирующие лекарственные средства, препараты группы имидазола — трихопол, метронидазол, а также витамины C, P и др. [1,5].
Наиболее близким к предлагаемому способу является физиотерапевтическое воздействие низкоинтенсивным гелий-неоновым лазером [6]. Под влиянием низкоинтенсивного излучения гелий-неонового лазера улучшается микроциркуляция в коже, снижается интенсивность аллергических реакций в тканях [3].
Однако недостатком лазеротерапии периорального дерматита является медленное регрессирование остаточной эритемы, что обусловлено наличием ангионевротических нарушений в зоне поражения [2,3]. Кроме того, в 25% случаев терапевтический эффект отсутствует или возникают рецидивы [6]. Это приводит к более длительным срокам лечения — 10-12 дней и более, а иногда требует назначения дополнительных лекарственных средств.
Впервые предложено непосредственно перед воздействием низкоинтенсивным гелий-неоновым лазером на очаги поражения наносить стандартный официнальный раствор эксузана.
Эскузан известен как препарат, повышающий тонус кровеносных сосудов, уменьшающий проницаемость капилляров [4].
О терапевтическом эффекте эскузана при периоральном дерматите сведений нет.
Способ осуществляется следующим образом: непосредственно перед физиопроцедурой на очаги поражения наносится стандартный официальный раствор эскузана; затем очаги облучают расфокусированным лазерным лучом с длиной волны 632,8 нм и плотностью мощности 1 — 6 мВт/см2 по всей поверхности поражения с расстояния 25 — 30 см в течение 1 — 5 мин; курс лечения 8-10 дней.
Под нашим наблюдением находилось 10 больных периоральным дерматитом (все женщины) в возрасте от 24 до 52 лет с длительностью заболевания от 2 мес. до 3 лет.
В качестве группы сравнения взяты больные, получавшие локальное облучение гелий-неоновым лазером в том же режиме, и пациенты, которым очаги поражения обрабатывались ежедневно стандартным официнальным раствором эскузана.
У всех пациентов в очагах поражения на коже лица определялись множественные мелкие плоские или конусовидные папулы и палуловезикулы, желтоватые корочки на фоне диффузной эритемы. При этом у всех пациентов вокруг красной каймы губ имелся ободок неизмененной кожи.
В результате проведенного лечения предложенным способом отмечен отчетливый терапевтический эффект у всех больных. Кроме того, сократились сроки лечения по сравнению с прототипом. Особо обращает на себя внимание быстрое регрессирование эритемы (см. таблицу).
В среднем на 2 — 3-й день от начала лечения исчезли субъективные признаки (зуд, жжение, парестезии, чувство стянутости кожи) и уменьшилась эритема, на 3 — 4-й день прекратили появляться свежие высыпания, на 4 — 5-й день лечения уплостились узелковые элементы, на 5 — 6-й день полностью исчезла эритема, на 8 — 9-й день наступило полное клиническое выздоровление. Никаких осложнений местного или общего характера при лечении заявленным способом не было. Отклонений в лабораторных показателях не отмечено.
При применении локального облучения гелий-неонового лазера (группа сравнения — 12 чел.) клинические признаки заболевания разрешались в более поздние сроки, составляющие соответственно 5 — 7; 5 — 7; 6 — 7; 7 — 8; 11 — 13 дней.
Использование же только одних аппликаций с эскузаном (группа сравнения — 8 чел. ) не сокращало сроков лечения в сопоставлении с предложенным базовым методом.
Пример 1. Больная В., 47 лет. Длительность заболевания 2 года. Объективно: в области подбородка, носогубных складок и щек на фоне стойкой эритемы — множественные мелкие плоские папулы и папуловезикулы, желтоватого цвета корочки. На границе красной каймы губ с кожей — светлая кайма, свободная от высыпаний. Беспокоит легкое жжение, зуд.
Диагностирован периоральный дерматит. Назначено лечение предложенным способом. Уже на 3-й день от начала лечения исчезли жжение и зуд кожи, уменьшилась эритема. На 4-й день прекратили появляться свежие высыпания. На 5-й день значительно уплостились узелковые элементы. На 6-й день полностью разрешились эритема. На 9-й день очаги очистились от чешуек, корок и наступило клиническое выздоровление.
Пример 2. Больная Т., 39 лет. Длительность заболевания 3 месяца.
Объективно: в периоральной области, на фоне диффузной эритемы располагается множество милиарных узелковых элементов конической формы, чешуйки. Вокруг красной каймы губ — ободок неизмененной кожи. Беспокоит зуд, стягивание кожи.
Диагностирован периоральный дерматит. Назначено лечение предложенным способом. На 2-й день от начала лечения исчезли субъективные признаки и уменьшилась эритема. Прекратили появляться свежие высыпания и уплостились папулезные элементы на 3-й день. Полностью исчезла эритема на 5-й день. На 8-й день лечения кожа очистилась от чешуек, узелки полностью регрессировали и наступило клиническое выздоровление.
Примеры из клинической практики свидетельствуют о высокой эффективности при периоральном дерматите заявляемого способа лечения.
Таим образом, предложенный способ лечения сокращает сроки разрешения периорального дерматита на 3 — 4 дня, повышает результативность терапии, не вызывая побочных явлений.
Источники информации 1. Бабаянц Р.С., Ильинская А.В., Громова С.А., Самгин М.А. Метронидазол в терапии розацеа и периорального дерматита /Вест. дерматол. 1983, N1, с. 13-17.
2. Довжанский С.И., Грашкина И.Г., Яксанова Э.М. К патогенезу и терапии розацеа и периорального дерматита /Вест. дерматол. 1980, N4, c.38-40.
3. Лечение кожных болезней: Руководство для врачей /Под ред. А.Л.Машкиллейсона. М.: Медицина, 1990, с.109; 473-475.
4.Машковский М.Д. Лекарственные средства. Т.1, 10-е изд.стер.- М.:Медицина, 1986, с.475.
5. Скрипкин Ю.К., Чочуа Д.В., Селисский Г.Д., Борисенко К.К. Справочник дерматолога. Тбилиси, 1978, с. 55-56.
6. Суворов А.П., Завьялов А.И., Грашкина И.Г., Герасимова М.В. и др. Использование гелий-неонового лазера в терапии дерматозов. /Низкоинтенсивные лазеры в эксперименте и клинике. Сборник научных работ. Саратов. 1992, с. 99-101.
Формула изобретения
Способ лечения больных периоральным дерматитом, включающий облучение расфокусированным гелий-неоновым лазерным лучом с длиной волны 632,8 нм и плотностью излучения 1 — 6 мВт/см2 по всей поверхности поражения с расстояния 25 — 30 см в режиме однократных ежедневных экспозиций по 1 — 5 мин, отличающийся тем, что непосредственно перед физиопроцедурой на очаги поражения наносят стандартный официнальный раствор эскузана.
РИСУНКИ
Рисунок 1
Источник
Просмотров: 3477
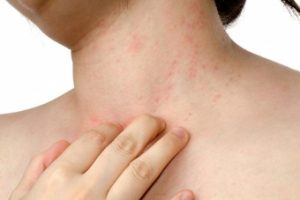
Дерматит – это воспалительные поражения кожных покровов, вызванные воздействием физических, химических или биологических агентов. Заболевание сопровождается покраснением, шелушением, жжением, зудом, иногда образованием пузырей на коже.
Традиционные методы лечения дерматита
- Лечебно-профилактический режим.
- Гипоаллергенная диета (из рациона исключают возможные продукты-аллергены).
- Медикаментозное лечение:
- прием антигистаминных препаратов (фенистил, супрастин, лоратадин, цитрин);
- применение наружных средств (мази, антисептики).
- Гормонотерапия (гормональные препараты, крема, мази).
- Физиотерапия (фото- и светолечение, акупунктура, иглорефлексотерапия).
- Психотерапия (успокоительные препараты, электросон, редко гипноз).
- Санаторно-курортное лечение (климато-, талассо-, бальнео- или гелиотерапия).
Лечение дерматита лазерным методом
Лазерный метод лечения – один из действенных способов борьбы с дерматитом. Использование новейших технологий и современного оборудования гарантирует не только быстрое выздоровление, но и снижает риск повторного развития заболевания.
Преимущества применения лазера
- уменьшение отечности, уплотнений и воспалений кожи;
- бактерицидное действие (уничтожение болезнетворных организмов в очаге поражения);
- восстановление обменных процессов в эпидермисе;
- образование новых и отшелушивание ороговевших клеток;
- устранение причин и последствий дерматита;
- отсутствие побочных эффектов;
- возможность проведения процедуры в сочетании с другими методами лечения.
Подготовка к процедуре
Перед проведением лазеротерапии пациенту необходима консультация с дерматовенерологом. Врач осматривает кожные покровы и назначает обследование. Клиническая диагностика показывает общее состояние здоровья пациента и помогает выявить возможные причины появления дерматита.
Особенности

После всех подготовительных процедур можно приступать к лазерному лечению. Его основная задача – устранение воспалительного процесса путем планомерного облучения зоны поражения кожи. В дерматологии для лечения кожных заболеваний применяют низкочастотный диапазон излучения (красный, инфракрасный и лазеры КС).
Лазер воздействует на пораженные зоны и участки кожи, проникая сквозь ткани на определенную глубину (от 2 мм до 7 см). Происходит стимуляция обменных процессов, заживление и регенерация пораженных тканей.
Проведение лазеротерапии требует обязательного приема витаминов группы В1, В6, С, РР, антигистаминных и иммуностимулирующих препаратов. Только в этом случае достигается лечебный эффект. Лазер оказывает противовоспалительное, антиоксидантное, обезболивающее и иммуномодулирующее действие на кожу.
Реабилитационный период
Лечение дерматита лазерным методом не сопряжено с каким-либо сложным послеоперационным периодом. После проведения процедуры пациентам не нужна реабилитация. Они могут вернуться к обычной жизни сразу после сеанса.
Противопоказания
Существует ряд противопоказаний лечения лазером:
- тяжелая форма сердечной и почечной недостаточности;
- туберкулез;
- заболевания крови;
- сахарный диабет;
- повышенное артериальное давление;
- наличие злокачественных новообразований;
- острая форма психических заболеваний;
- период беременности и лактации.
Лазерный метод лечения является мощным вспомогательным средством в борьбе с дерматитами.
Дополнительная информация:
Источник
Периоральный дерматит (он же околоротовой) – разновидность хронического кожного заболевания многосоставной этиологии, локализованная в определённой зоне:
- вокруг рта;
- на подбородке;
- щеках;
- на нижних веках.
Заболевание требует периодического комплексного лечения. Базовая основа терапии – средства местного действия. Однако при сильных обострениях подключают, приём фармацевтических препаратов.

Кто в группе риска
- В большей степени болезни подвержены лица женского пола в возрасте от 15 до 45 лет.
- На втором месте по частоте встречаемости находится детская группа (до 12 лет).
- Довольно часто в качестве приходящего пубертатного синдрома встречается у мальчиков-подростков и юношей до 20 лет.
- У взрослых мужчин подобная патология возникает в несколько раз реже по сравнению с женщинами и прочими статистическими выборками.
По МКБ 10 периоральному дерматиту присвоен код L71.0.
Причины
Основные причины возникновения периорального дерматита следующие:
- Общая аллергическая сенсибилизация организма.
– Коренные причины аллергии генетические. - Хронический инфекционный процесс в организме или хронические патологии ЖКТ, особенно кишечника.
– Постоянное присутствие инфекции обуславливает и постоянные очаги воспаления. - Гормональный сбой.
– Заболевания эндокринной системы (желёз внутренней секреции).
– Возрастные изменения (менопауза у женщин, снижение выработки тестостерона у мужчин).
– Лекарственная терапия, например, длительный приём больших доз глюкокортикостероидов (причём возникает после прекращения использования в рамках синдрома отмены, недаром у болезни есть название «стероидный дерматит»). - Использование декоративной косметики, зубной пасты со фтором и прочих раздражающих агентов.
– Людям с атопией следует уделять особое внимание гипоаллергенности всех гигиенических и косметических средств, подобные раздражители могут послужить пусковым фактором. - Прием антибиотиков иногда может приводить к атопическому маршу: из-за уничтожения полезной микрофлоры кишечника.
- Неблагоприятные климатические факторы – совокупность условий резко континентального климата.
- Негативная экологическая обстановка, нарушающая функционирование всех систем в организме.
В детском возрасте
Пероральный дерматит у детей случается, в основном, по двум причинам:
- организм ребёнка со многими потенциальными аллергенами сталкивается впервые, а первый контакт всегда более бурный по сравнению с последующими;
- не до конца сформированная иммунная система – более высокая чувствительность к инфекциям, и у ребенка легче нарушить работу иммунитета.
Это заболевание часто путают с детским экзематозным поражением вокруг рта у ребенка.
Симптоматика

Пероральный дерматит на лице по набору симптомов может быть довольно смазан, однако общим устойчивым критерием остаётся поражение лица. Конкретно – зон около рта.
Спектр кожных проявлений вокруг рта:
- появлению дерматической сыпи может предшествовать зуд и небольшое покраснение;
- возникает раздражение, напоминающее россыпь банальных угрей, эти образования не содержат гноя и вообще какого-либо содержимого;
- красными папулами покрываются зоны, находящиеся под крыльями носа, между верхней губой и носом, щёки и подбородок;
- высыпания могут сильно зудеть, доставлять чувство жжения и стягивания;
- папулы через некоторое время становятся менее выраженными на ощупь, расплываясь в дерме красными пятнами (эритема).
При массированном атопическом марше к кожным проявлениям иногда присоединяются системные. Например, вечерний субфебрилитет.
Диагностика

При возникновении первых симптомов заболевания рекомендуется помощь врачей дерматологов.
Дифференциальная диагностика в дерматологии подразумевает не только лабораторные исследования, но и грамотный клинический осмотр.
Есть пара критериев, отличающих периоральный дерматит от прочих болезней со схожей симптоматикой:
- Исключение вируса герпеса (1 тип, губная простуда).
• во-первых, герпесная сыпь поражает непосредственно губы, а не только окружающую зону, при дерматите губы не затрагиваются;
• во-вторых, герпесная сыпь включает узнаваемые пузырьки с прозрачным содержимым. - Исключение заедов.
• Здесь ещё проще, поскольку поражение начинается с уголков рта, до которых дерматит достаёт весьма редко. - Сложнее дифференцировать детскую экзему и дерматит.
• При экземе наблюдается мокнутие, образование язвочек и корочек, дерматит же проходит по «сухому» сценарию.
Для лечащего врача важно определить наличие очагов присоединившейся вторичной инфекции.
Соскоб для лабораторного исследования берут, в основном, для выявления возбудителей инфекций, в более редких случаях, на выявление атипичных клеток. Последнее является фактором для исключения кожных новообразований.
Как и чем лечить
Схема лечения должна определяться пусковыми факторами болезни. Например, если дерматит был вызван препаратами ГКС, то гормональные мази недопустимы. При прочих вариантах их ограниченное применение может быстро снять воспаление.
Вылечить эту болезнь на 100% и окончательно пока невозможно. Даже после терапевтического курса через какое-то время вновь может наступить обострение.
Терапевтический метод

Лечение периорального дерматита на коже лица начинается с исключения всех агрессивных факторов воздействия:
- жёсткие очищающие средства;
- броская косметика и т.п.
Эффективность терапии многократно повысится, если создать общий благоприятный фон для кожи.
От внешних агентов (ультрафиолет, мороз, ветер) хорошо подойдёт протекторное наружное гипоаллергенное средство.
Например:
- La Roche Posay Toleriane Riche;
- продукция от Siberica.
Медикаментозная терапия
Медикаментозное лечение включает в себя применение:
- мазей;
- кремов и гелей;
- антибиотиков и антибактериальных препаратов;
- противомикробные средства;
- гормональные препараты.
Мазь от перорального дерматита – это не конкретное лекарство, поскольку такового просто нет. Мази, подбираются строго индивидуально.
Применением мазей осуществляется основная местная терапия, позволяющая быстро убрать наиболее неприятные для пациента симптомы.
Первая задача, которая ставится перед препаратами регионального действия, это блокировать воспалительный процесс в дерме.
Примеры подходящих средств:
- Элидел (Пимекролимус) – данный крем угнетает функционирование Т-лимфоцитов, тем самым блокируя синтез цитокинов, запускающих воспаление;
- Цинковая паста – дешёвый аналог, цинк оказывает антимикробное, противовоспалительное и защитное действие.
Антибиотики и антибактериальные препараты часто применяются при данном дерматите, из-за высокой вероятности присоединения вторичной инфекции.
Среди антибиотиков врачи отдают предпочтение тетрациклиновому ряду:
- Тетрациклин;
- Окситетрациклин.
Одновременно с антибиотиком используют противопротозойное и противомикробное средство Метронидазол и препараты, его содержащие:
- Трихопол (таблетированная форма);
- крем Розамет.
Механизм действия Метронидазола заключается в блокировании процесса репликации бактериальной ДНК, что приводит к гибели колонии.
Метронидазол проявляется синергизм с большинством антибиотиков, т.е. наблюдается эффект взаимного усиления.
Поскольку развитие периорального дерматита тесно связано с аллергическими механизмами, то одновременно с антибиотиками, либо в качестве альтернативы, назначаются антигистаминные препараты:
- 1 поколение – Супрастин (Хлоропирамин), Клемастин, Димедрол, конкурентно связываются с рецепторами гистамина, однако высок риск биохимической адаптации, плюс отмечаются частые побочные явления (в основном, сонливость и головная боль);
- 2 поколение – золотым стандартом здесь является Лоратадин, но есть ещё Эбастин, Цетиризин и т.п., блокируют гистаминовые рецепторы значительно быстрее, меньше вероятность адаптации и побочные явления сведены к минимуму;
- 3 поколение – Эриус (Дезлоратадин), помимо перечисленного, Эриус способен подавлять синтез самого гистамина.
Гормональный вариант лечения мази:
- Акридерм;
- Тридерм;
- Гидрокортизон;
- Синафлан.
Рекомендован только по согласованию со специалистом дерматологом.
Проблема в том, что среди пациентов весьма распространён синдром отмены. Когда сначала гормональные мази помогают очень хорошо, но при прекращении курса болезнь возвращается с утроенной силой.
Народные рецепты

Околоротовой дерматит, при не выраженном обострении, реально погасить в домашних условиях при помощи народных рецептов.
Лечение народными средствами подходит в качестве профилактических мер, способных избавить от полноценных обострений.
Примеры:
- Софора японская:
• 2 ст. ложки тёртых плодов заваривают крутым кипятком (200 мл), настаивают ночь, а утром выпивают;
• либо 2 ст. ложки заливают качественной водкой (0,5 литров), 10 суток настаивают в тёмном месте. Настойку втирают в поражённые участки. - Мёд и свежий сок каланхоэ:
• в равных частях смешивают и настаивают неделю в тёмном месте, затем добавляют ещё столько же сока каланхоэ и снова выдерживают неделю.
• смесь можно втирать в больную кожу. - Свежий сок зверобоя:
• выпарить до половины первоначального объёма, добавить сливочное масло (1:4) – смесь для втирания готова. - Свежий сельдерей:
• перетереть в кашицу, добавить несколько мл уксусной эссенции и щепотку поваренной соли – средство для примочек готово.
Перед обращением к народной медицине следует всё же проконсультироваться с врачом.
При беременности

Периоральный дерматит при беременности протекает аналогично.
Единственная проблема, что беременные женщины, особенно в 1 триместре, невероятно чувствительны к токсическим эффектам антибиотиков.
Да и позднее организм малыша неизбежно через гематоплацентарный барьер контактирует с антибиотиком. Это создаёт трудности при назначении антибактериальных средств.
При беременности в лечении дерматитов недопустимы высокотоксичные ряды типа аминогликозидов и как раз таки тетрациклинов.
В качестве более мягкого аналога могут послужить макролиды:
- Джозамицин;
- Рокситромицин.
Случающиеся осложнения
Болезнь при длительном, многолетнем течении с сильными обострениями способна приводить к:
- пигментным пятнам на лице – устраняются только лазерной хирургией;
- шрамам – следы разрешившихся крупных гнойников;
- хроническому повышенному фону патогенной микрофлоры в коже.
Наиболее опасное осложнение – возникновение патологических кожных клеток, т.к. при хроническом воспалении происходит постоянное ускоренное клеточное деление. Что может обусловить появление клеток с повреждённой ДНК.
Диета

Диета при периоральном дерматите – вопрос сугубо индивидуальный. Всё определяется тем, реагирует ли организм каскадной аллергической реакцией на тот или иной продукт.
Обычно, пациенты сами быстро определяют, какой пищи ради собственного блага следует избегать, что необходимо исключить.
В питании традиционно аллергенными считаются:
- цитрусовые;
- орехи;
- мёд;
- куриное мясо;
- грибы;
- шоколад (какао);
- ананасы;
- большинство ягод;
- томаты;
- красная рыба.
Профилактика
Околоротовой дерматит многие специалисты считают болезнью образа жизни.
Рекомендуется корректировка в сторону ЗОЖ:
- регулярные физические нагрузки на воздухе;
- соблюдение личной гигиены;
- использование в агрессивные периоды (зимние морозы, ясные дни в разгар лета) защитную, гипоаллергенную косметику;
- сбалансированное питание;
- хороший сон;
- избегание стрессов;
- лучше проживать в регионе с благоприятной экологической обстановкой.
И конечно, всегда полезно заниматься самообразованием в данной области.
Советы врача
Люди, впервые столкнувшиеся с этой болезнью, интересуются у врача: «Заразен ли он и как передается?».
Любой дерматолог подтвердит, что дерматит сам по себе не является заразным заболеванием. Это внутреннее нарушение неинфекционной природы.
Однако при отсутствии должного лечения может присоединиться вторичная инфекция. Тогда пациент при механических контактах может передавать возбудителя другим людям.
Заключение
Заболевание лечится, долго и трудно. Для большинства пациентов оно окажется «пожизненным спутником». Но при правильном лечении обострений, корректировке в образе жизни и мониторинге своего здоровья реально держать болезнь в не активном состоянии.
Автор статьи.
Практикующий врач
Источник


