Лечение экзематизированного дерматита у детей

Время чтения: 4 мин.
Появление высыпаний и трещин на руках, ногах или открытых участках тела пациенты чаще всего связывают с аллергией на средства бытовой химии. Отчасти это так, но мало кто слышал про экзематозный дерматит, который считается одной из форм контактных дерматозов, о которых можно узнать здесь. Заболевание очень коварное, ведь от соприкосновения с раздражителем может наступить мгновенный отек Квинке. Подобное состояние чревато даже летальным исходом.
Механизм развития заболевания
Экзематозный дерматит способен поражать лиц любого возраста и половой принадлежности, но особенно тяжело проявляются симптомы в детстве. Специфический ответ клеток иммунитета, именуемый реакцией гиперчувствительности замедленного типа – это основа патологического состояния. Данная реакция развивается в организме не сразу же после первичного контакта кожи с аллергеном, а после повторного взаимодействия спустя 2-10 дней. Отсроченная симптоматика связана с тем, что раздражитель, связываясь с белками клеток кожи, дает старт выработке новых веществ. Именно они и воспринимаются организмом, как чужеродные агенты, которые должны побороть лимфоциты.

Отличие от других видов дерматита
Если сравнивать экзематозный дерматит с атопическим, то при втором заболевании симптомы появляются в тот же день как наступил повторный контакт с аллергеном. Это связано с выделением иммуноглобулина E в кровь, поэтому высыпания могут локализоваться отдаленно от места соприкосновения кожи с агрессивным веществом. При атопии аллергеном способна выступать съеденная пища, а сыпь от этого возникать в области лица. Экзематозный дерматит формируется только там, где произошел непосредственный контакт кожных покровов с раздражающим фактором.
При данных болезнях очень схожа и сыпь, однако при экземе наблюдается присутствие ложного полиморфизма. То есть в очагах поражения могут одновременно находиться различные элементы высыпаний. Для атопического дерматита характерна постепенная эволюция сыпи, поэтому явления полиморфизма не регистрируются.
Причины заболевания
Врачи выделяют группу лиц, склонных к экзематозному дерматиту. К ним относятся:
- генетически предрасположенные люди;
- лица, проживающие в плохой экологической среде;
- работники химических производств;
- пациенты, имеющие болезни ЖКТ хронического течения;
- лица, болеющие бронхиальной астмой или другими видами аллергий.
Исследованиями доказано, что точной причиной экзематозного дерматита оказывается соприкосновение пациента, входящего в группу риска, со следующими веществами:
- латекс;
- цинк;
- хром;
- никель;
- кобальт;
- резина;
- ланолин;
- антибиотики — стрептомицин, канамицин, гентамицин.
Вызвать симптомы болезни могут металлические украшения, зубные коронки и брекеты, заклепки и пуговицы на одежде, косметические и бытовые средства, строительные материалы, электрофорез и бромэлектросон. Очень часто высыпания образовываются в ответ на применение порошков для стирки белья, конкретный вид декоративной косметики (подводка, тушь), лечебные мази и гели.

Симптомы
При остром течении заболевания в области контакта кожи с аллергенным веществом появляется отечность, пятна красноватого цвета и пузырьки. Кожа в очаге поражения горячая на ощупь. Пятна немного превосходят зону соприкосновения с раздражителем и чаще всего располагаются симметрично. Если патологическая реакция организма развивается в легкой форме, то пациента могут беспокоить следующие симптомы:
- сухость кожи;
- лихенификация – утолщение эпидермиса;
- трещины;
- шелушение.
В подострой стадии дерматита сформировавшиеся пузырьки начинают лопаться, образуя мокнущую поверхность. Со временем она замещается корочками и заживает с последующим шелушением. Если в этой стадии не найти аллерген и не исключить с ним контакт, то недуг перейдет в хроническую форму. Следующий контакт с веществом провоцирует появление свежих очагов сыпи.
 Экзематозный дерматит нередко осложняется присоединением инфекции бактериального характера. В таких ситуациях на мокнущей поверхности кожи скапливается гнойное отделяемое в виде корочек темно-желтого цвета. Кожа в пораженном месте становится более отечной, болит и зудит.
Экзематозный дерматит нередко осложняется присоединением инфекции бактериального характера. В таких ситуациях на мокнущей поверхности кожи скапливается гнойное отделяемое в виде корочек темно-желтого цвета. Кожа в пораженном месте становится более отечной, болит и зудит.
Тяжелое течение дерматита сопровождается повышенной температурой тела, ознобом, головной болью и общей слабостью. Подобное состояние пациента требует срочной госпитализации в стационар.
Диагностика
Опытный дерматолог поставит верный диагноз на основании жалоб пациента и характерных признаков экзематозного дерматита, выявленных при осмотре поврежденной кожи. Никаких специальных анализов проводить не требуется. Если же врач подозревает грибковое поражение кожи, а не экзематозное, то назначается соскоб для бакпосева. Во время исследования определяют микроорганизм, вызвавший высыпания.
Лечение
Терапия дерматита заключается в прекращении контактов с аллергеном, соблюдении принципов здорового образа жизни, обрабатывании специальными лечебными средствами поврежденных участков кожи, применении антигистаминных средств системного действия. О лечении дерматита на лице можно узнать в этой статье.
Традиционное
Если симптомы болезни не сильно выражены и не наблюдается мокнутие, то для лечения используются лекарства в виде мазей, гелей или крема, например, «Скин-кап», « Бепантен». Чрезмерную сухость следует устранять средствами на жирной основе, чтобы обеспечить дополнительное увлажнение эпидермиса.
В период возникновения мокнущей поверхности применяются болтушки и влажные (влажно-высыхающие) повязки. При сильном зуде коротким курсом используются гормональные мази – «Локоид», «Дексаметазон». После образования сухих корочек необходимы средства, восстанавливающие кожу и заживляющие раны: «Декспантенол», «Левомеколь», «Солкосерил».
Выраженный дерматит требует применения противоаллергических препаратов системного действия, которые предупреждают и ослабляют аллергические реакции. Курс лечения ими продолжается 7-10 дней. При большой площади высыпаний дерматолог может предписать детоксикационную терапию или применение гормональных препаратов внутрь.

Народными средствами
Если экзематозный дерматит не находится в стадии мокнутия, то для лечения можно использовать картофельные примочки. Несколько корнеплодов трут на мелкой терке и из полученной кашицы отжимают сок. Марлевую повязку смачивают соком и прикладывают к пораженной коже на 10-15 минут. Процедуру повторяют 2-3 раза в день на протяжении недели.
Если кожа совсем сухая, то её рекомендовано смазывать растительными маслами – облепиховым, персиковым, оливковым. Неплохо справляются с болезнью сок алоэ и чистотела, отвары из череды и хмеля.
Особенности лечения детей
Лечение экзематозного дерматита у детей, особенно грудного возраста, должно осуществляться только в условия стационара. Для скорейшего выздоровления врач прописывает капли против аллергии, которые снимут острые симптомы болезни и помогут неокрепшей иммунной системе справиться с чужеродными соединениями.
Если мама кормит малыша грудью, то ей необходимо соблюдать гипоаллергенную диету. Исключаются все продукты, относящиеся к высокоаллергенным – коровье молоко, яйца, морковь, болгарский перец, шоколад, цитрусовые, клубника, арахис и т.д. Ребенку также следует соблюдать принципы правильного питания. Это поможет снизить выраженность аллергической реакции.
Наружно назначаются мази, кремы и лосьоны, исходя из стадии развития заболевания. При мокнутии подходит цинковая мазь, при сухости кожи пантеноловая, при бактериальной инфекции тетрациклиновая или эритромициновая. Ребенку рекомендовано пройти курс физиотерапии.
Профилактика
Защитить себя от экзематозного дерматита в современном мире вполне возможно. Главное — соблюдать следующие правила:
- по возможности минимизировать применение бытовой химии, косметических средств, аэрозолей;
- покупать ювелирные украшения только из благородных металлов;
- питаться полезной едой без ГМО, красителей и консервантов;
- носить одежду из натуральных тканей;
- женщинам во время беременности соблюдать принципы ЗОЖ;
- отказаться от вредных привычек.
Лицам, часто сталкивающимся с органической химией по долгу профессиональной деятельности, следует пользоваться средствами индивидуальной защиты (спецодежда, маска, перчатки).
Источник
Экзематозный дерматит (нейродерматит, диатез) – один из вариантов атопического дерматита, характерный для людей с повышенной чувствительностью к аллергенам. Это дерматологическое заболевание, поражающие руки и другие открытые части тела, которые меньше всего защищены от воздействия внешних раздражителей. Болезнь может развиваться на фоне другого заболевания, носит аллергический характер, развивается после длительного воздействия аллергена, сопровождается характерными местными симптомами, очень похожими на экзему. К провоцирующим факторам относятся инфекции, отравления, заболевания ЖКТ и печени.
Особенности экзематозного дерматита
Раздражителем при экзематозном дерматите может быть любое вещество, регулярно воздействующее на кожу. Чаще других – это компоненты, входящие в состав косметики, лекарства наружного применения, краска для волос, растительный сок, сплавы, из которых изготавливается бижутерия, бытовая химия, химические соединения для промышленного производства. В некоторых случаях диатез развивается по причине грибковой инфекции. В отличие от контактного дерматита, он диагностируется только у тех, чья иммунная система отвечает на конкретные аллергены активацией Т-лимфоцитов и выработкой антител. В большинстве случаев болезнь не сопровождается общими признаками, проявления наблюдаются только на коже, иногда – на слизистых. При длительном воздействии раздражителей дополнительно может развиться хейлит и конъюнктивит.

Поражённый участок обычно больше зоны влияния аллергена, но сначала может совпадать по контурам с предметами, вызывающим раздражение. Например, это могут быть заклёпки на джинсах или молния на футболке.
Экзематизированный дерматит делится на три вида:
- Острый. Преобладают покраснения и небольшая отёчность кожи, появляются мелкие высыпания в виде папул (узелков) и пустул (пузырьков). При отсутствии лечения возможно отмирание кожи (некроз).
- Подострый. Пустулы лопаются, на месте высыпаний образуются корочки. Кожа мокнет, потом пересыхает, меняет цвет, шелушится, зудит.
- Хронический. На этой стадии дерматит постоянно находится в процессе ремиссии или обострения (рецидива).
На фото ниже можно увидеть, как выглядит поражение кожи при экзематозном дерматите на разных этапах.
Симптомы экзематозного дерматита
Признаки болезни очень похожи на классическую экзему и проявляются через полторы-две недели после контакта с раздражителем. Некоторые аллергены провоцируют нейродерматит через несколько дней, болезнь сопровождается характерными признаками.
Основные симптомы экзематозного дерматита:
- Уплотнение и покраснение кожи в местах возможного соприкосновения с аллергеном.
- Зуд и жжение в зонах поражения.
- Формирование папул – пузырьков с прозрачной жидкостью внутри.
- Мокнущие эрозии после вскрытия папул.
- Сухая кожа, корочки, шелушение и трещины при затухании болезни.
Возможно развитие конъюнктивита, при котором наблюдается:
- Припухлость и покраснение, полупрозрачные выделения из уголков глаз.
- Слипание век.
- Головная боль.
- Озноб.
- Повышение температуры.
- Общая слабость.
- Зуд, жжение в глазах.
Вероятно развитие хейлита со следующими признаками:
- Отёчность и покраснение кожи вокруг губ.
- Чешуйки и трещины.
- Язвы в уголках рта.
Причины экзематозного дерматита
В отличие от экземы атопический дерматит экзематозного типа проявляется только через некоторое время после контакта с раздражителем. Как правило, это 10-14 дней. Если аллерген входит в состав лекарств – 7-8 дней, если это раздражитель, который используется в производственном процессе – 2-3 дня. Внешними причинами болезни могут быть другие вещества. Это компоненты бытовой и промышленной химии, кобальт, хром и некоторые металлические сплавы, из которых изготавливаются зубные имплантаты, украшения, заклёпки и молнии для одежды.
Спровоцировать экзематозный дерматит могут и внутренние факторы:
- Наследственность.
- Ослабленный иммунитет.
- Нарушение работы печени и ЖКТ.
- Стрессы.
- Нарушение обмена веществ.
- Хронические инфекции.
Болезнь может возникнуть на фоне аллергических реакций на тополиный пух и пыльцу растений, шерсть животных и укусы насекомых, пыль и плесень. Иногда нейродерматит провоцирует грибковая инфекция.
Экзематозный дерматит у детей
Экзематозный дерматит у детей чаще всего проявляется на веках, раньше двух месяцев после рождения организм не способен на подобные реакции. Провоцируют заболевание антибактериальные мази, нарушение пищеварения, недавно перенесённая инфекция, диатез (атопический дерматит). Для лечения используются наружные средства, в более сложных случаях – лекарственные препараты для внутреннего применения.

Диагностика экзематозного дерматита
Чтобы назначить правильное лечение, врач должен поставить точный диагноз. Подтвердить болезнь может дерматолог на основании осмотра, опроса, результатов анализов и тестов. Это клинический анализ крови и мочи, исследование соскобов с поражённых участков, иногда – гистология. Для того, чтобы обнаружить первичное заболевание, вывести из организма аллерген или исключить контакт с внешним раздражителем, иногда требуется обследование у стоматолога, гастроэнтеролога, отоларинголога. Без лечения первичного заболевания экзематозный дерматит перейдёт в хроническую форму, а при отсутствии лечения – вызовет серьёзные осложнения.
Лечение экзематозного дерматита
Комплексная терапия нейродерматита включает в себя ряд мероприятий, направленных на:
- Вывод аллергена из организма (исключение контакта с внешним раздражителем).
- Лечение фонового заболевания, спровоцировавшего аллергическую реакцию.
- Изменение рациона, исключение цитрусовых, орехов, шоколада, морских и некоторых других продуктов.
- Полноценный отдых, сон не меньше 8 часов, исключение стрессов.
- Приём антигистаминных средств и десенсибилизирующих препаратов.
- Обработка поражённых участков специальными мазями.
Чем лечить экзематозный дерматит, зависит от клинической картины и индивидуальных особенностей организма. На начальной стадии поможет цинковая мазь, крем «Деситин» или «Скин-кап». Если наблюдается разрушение папул и мокнущая кожа, назначаются болтушки и влажные подсушивающие повязки. Для снятия зуда подойдут гормональные кремы или лосьоны на основе мометазона фуроата, гидрокортизона бутирата, бетаметазона валерата или бетаметазона дипропионата. На этапе просыхания рекомендуются ранозаживляющие средства «Солкосерил», «Актовегин», «Декспантенол», «Бепантен», «Левомеколь». Для лечения хронической формы экзематозного дерматита используются гормональные мази. Дополняют лечение эмитентами – наружными средствами, предотвращающими обезвоживание эпидермиса. Эффективными считаются и народные средства, но их нужно использовать вместе с основным лечением и только после консультации с врачом:
- Картофельный сок. Натрите на мелкой тёрке 1 сырой картофель, отожмите кашицу, соком пропитывайте марлю и прикладывайте к воспалённому участку на 10-15 минут.
- Содовый раствор. 1 ст. ложку соды растворите в стакане тёплой воды, смочите тампон и промывайте поражённые участки кожи.
- Настой алоэ. Листья мелко нарежьте и положите в тёмное прохладное место на 2 недели. Потом добавьте 50 мл красного вина и 150 мл касторового масла, тщательно перемешайте. Пропитывайте смесью марлю, прикладывайте её к больным участкам на 10-15 минут 3-5 раз в день.

Осложнения при экзематозном дерматите
Неправильное лечение или его отсутствие могут вызвать ряд серьёзных осложнений, опасных для здоровья. Причиной болезни может быть внутренний фактор – какая-либо скрытая болезнь. Как результат – аллергия, проблемы со здоровьем, в частности, с кожей. Лопающиеся папулы могут превратиться в язвы и открыть доступ в организм опасным инфекциям.

Профилактика экзематозного дерматита
Предупредить болезнь намного легче, чем вылечить. Это касается и экзематозного дерматита.
Предотвратить его развитие поможет ряд рекомендаций:
- Исключите контакт с возможными раздражителями.
- Избегайте стрессов.
- Соблюдайте правила личной гигиены.
- Используйте увлажняющие кремы для ухода за кожей.
- После душа и ванной вытирайтесь насухо.
- При первых же симптомах болезни закрывайте поражённые участки повязками.
При склонности к аллергии пользуйтесь гипоаллергенной бытовой химией и следите за рационом питания, чаще бывайте на воздухе и совершайте пешие прогулки. Помните, экзематозный дерматит – достаточно неприятная, но излечимая болезнь, избавиться от которой позволит только правильное лечение в сочетании с мерами профилактики.
Источник
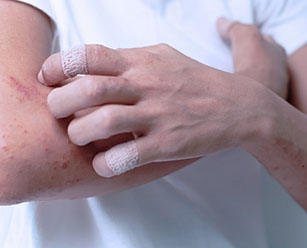 Появление шелушащихся и мокнущих покраснений на коже кистей, стоп, голеней или век не обязательно связано с контактом с животными или употреблением аллергенных продуктов вроде цитрусовых или креветок. Такой может быть реакция на наручные часы, украшения, средства бытовой химии, лекарства или косметику. Название заболеванию – экзематозный дерматит.
Появление шелушащихся и мокнущих покраснений на коже кистей, стоп, голеней или век не обязательно связано с контактом с животными или употреблением аллергенных продуктов вроде цитрусовых или креветок. Такой может быть реакция на наручные часы, украшения, средства бытовой химии, лекарства или косметику. Название заболеванию – экзематозный дерматит.
Подобное воспаление кожи – не простая аллергия, когда с прекращением воздействия провоцирующего фактора исчезнет и сыпь. При экзематозном дерматите – на руках ли он развился, на ногах или в другой локализации – аллергенами становятся белки собственной кожи, после их контакта с химическим средством, украшением и т. д. Чтобы не допустить хронизации процесса, нужно своевременное и грамотное лечение.
Причины возникновения
Экзематозный дерматит возникает у людей, входящих в группу риска:
- имеющих врожденную предрасположенность;
- живущих в неблагоприятной экологической обстановке, или работающих на вредных производствах;
- больных хроническими заболеваниями желудочно-кишечного тракта;
- страдающих поллинозом или бронхиальной астмой.
Предрасполагают к развитию заболевания источники инфекции в организме (кариозные зубы, хронический гайморит или тонзиллит), нарушения работы органов внутренней секреции.
Непосредственная причина экзематозного дерматита – контакт человека из группы риска с одним из следующих нетоксичных и неаллергенных веществ:
- украшениями или часами из хрома, никеля, цинка или сплавов, содержащих этот металл;
- магнитами, сверляще-режущим инструментом, содержащими кобальт;
- зубными протезами – съемными или несъемными;
- брекетами;
- местными лекарственными средствами: гелями, мазями, кремами, лосьонами, особенно когда в основе имеется ланолин, антибиотики (гентамицин, стрептомицин, бацитрацин, канамицин);
- средствами бытовой химии, косметики, порошкообразными или жидкими материалами, применяющимися на производстве;
- изделиями из резины, дренажами, медицинскими перчатками;
- клеем;
- пластиком;
- строительными материалами;
- если металлические застежки (на джинсах, обуви) прилегают непосредственно к телу.
Характерная сыпь локализуется в месте контакта с раздражителем. Так, экзематозный дерматит кожи век возникает в ответ на использование глазных капель, гелей, мазей или определенный вид декоративной косметики (туши, теней, подводки). Заболевание может возникнуть после проведения электрофореза и бромэлектросна, приема противовирусных препаратов.
Участки поражения на нижних конечностях свидетельствуют о неправильном подборе моющего средства, которым стираются брюки/носки/колготы, или реакции организма на металлические заклепки, присутствующие на брюках, обуви. Если же описанные ниже симптомы появились на руках, это можно объяснить ношением украшений, часов, перчаток, использованием кремов для рук, моющих, чистящих или производственных средств.
В основе заболевания – особый ответ иммунных клеток, называемый реакцией гиперчувствительностью замедленного типа. Она возникает не при первом контакте аллергена с кожей, а при повторном. Развивается такая реакция не раньше, чем через 24-48 часов (чаще – через 10-14 дней) после этого, когда вещество, контактирующее с кожей, способно связаться с белками ее собственных клеток. В результате образуется новая субстанция, которую организм воспринимает как чужеродную. Иммунные клетки, которые находятся в коже, сообщают о чужеродном агенте лимфоцитам, последние выбрасывают особые вещества в кровь, которые и способствуют возникновению специфической сыпи.
В скорости развития иммунного ответа и заключается отличие экзематозного дерматита от экзематозной формы атопического дерматита. Последняя развивается в те же сутки, в которые произошел повторный контакт с чужеродным белком. В ее основе – выделение иммуноглобулина E, тогда как при рассматриваемом заболевании этого не происходит. Экзематозный дерматит развивается только на той поверхности, где и произошел контакт с металлом или химическим нетоксичным веществом, проявления же атопии можно обнаружить в отдаленных от контактировавшей поверхности областях. Так, это может быть определенная пища, которая попала в желудочно-кишечный тракт, а вызвала появление сыпи на щеках.
Читайте также: Атопический дерматит
Клиническая картина
Экзематозный дерматит может иметь разное течение: острое, подострое и хроническое.
В первом случае кожа в месте контакта с вызвавшим реакцию веществом становится припухлой, отечной, на ней появляются красные пятна и пузыри. Воспаленный участок более горячий на ощупь, по площади она больше зоны контакта с аллергеном, а поражения чаще всего симметричные. Первым признаком заболевания может быть сухость кожи на отдельном участке рук, туловища, век или нижних конечностей.
Если болезнь переходит в подострую стадию, пузырьки лопаются, на их месте остается мокнущая поверхность, которая постепенно покрывается корочками.
Если на острой и подострой стадии аллергический процесс не остановить, развивается хронический экзематозный дерматит. В этом случае воспаление может возникнуть, если контакт с раздражителем прекращен, но более никаких мер не принято. При этом кожа становится сухой, утолщается, но не за счет отека, а за счет сухих пластов эпидермиса. Это вызывает сильный зуд, из-за чего человек становится раздражительным, не может нормально спать.
Можно спровоцировать появление очагов острого (красного, мокнущего) воспаления на фоне хронического процесса. Это возможно, если участок поражения раздражать тем веществом, которое вызвало реакцию, или веществом, которое может вызвать перекрестную реакцию, а также съесть потенциально аллергенный продукт (шоколад, морепродукты, цитрусовые).
Заболевание может осложняться присоединением бактериальной инфекции (этим особенно отличается экзематозный дерматит нижних конечностей). В этом случае на мокнущей поверхности появляется гнойное отделяемое, образующиеся корочки имеют желтый цвет, кожа еще больше отекает и сильно болит.
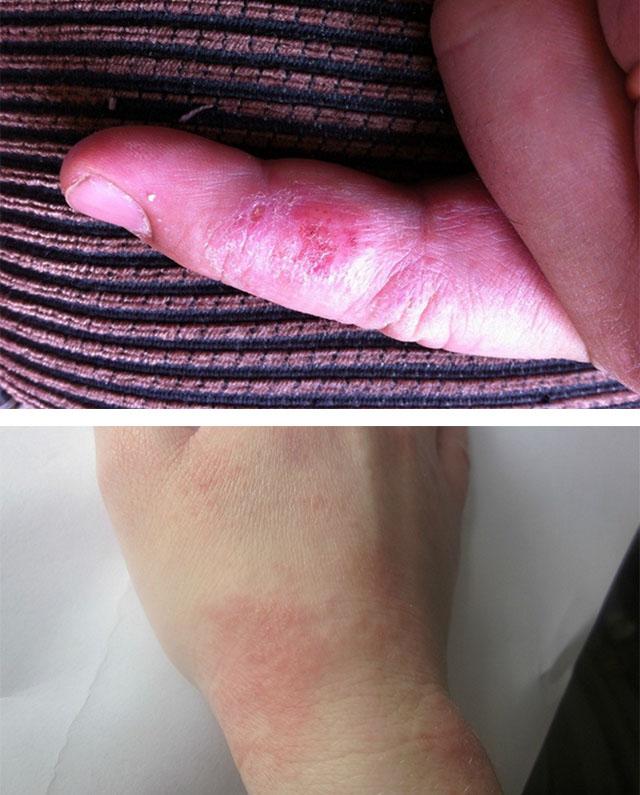
Особенности заболевания в определенных локализациях
Наиболее частая локализация сыпи – верхние конечности, так как именно руками человек берет моющие, чистящие средства, песок, цементные растворы; на руках носит часы и украшения. Заболевание начинается с пальцев: кожа на них трескается и кровоточит, что сопровождается болезненными ощущениями. При этом почти всегда появляются пузырьки небольшого размера; они быстро вскрываются, оставляя мокнущие красные ранки, которые плохо заживают.
Развиваясь на веках, экзематозный дерматит сопровождается покраснением глаз и слезотечением. Веки сильно отекают, частично или полностью закрывая один или оба глаза. Из глаз выделяется небольшое количество непрозрачной жидкости, которая застывает в углах глаза.
Экзематозный дерматит нижних конечностей приводит к сильному утолщению воспаленных очагов, что сопровождается сильным зудом и болезненностью. После вскрытия пузырьков образованные эрозии способны углубляться, превращаясь в трофические язвы. Они долго заживают и тяжело поддаются лечению.
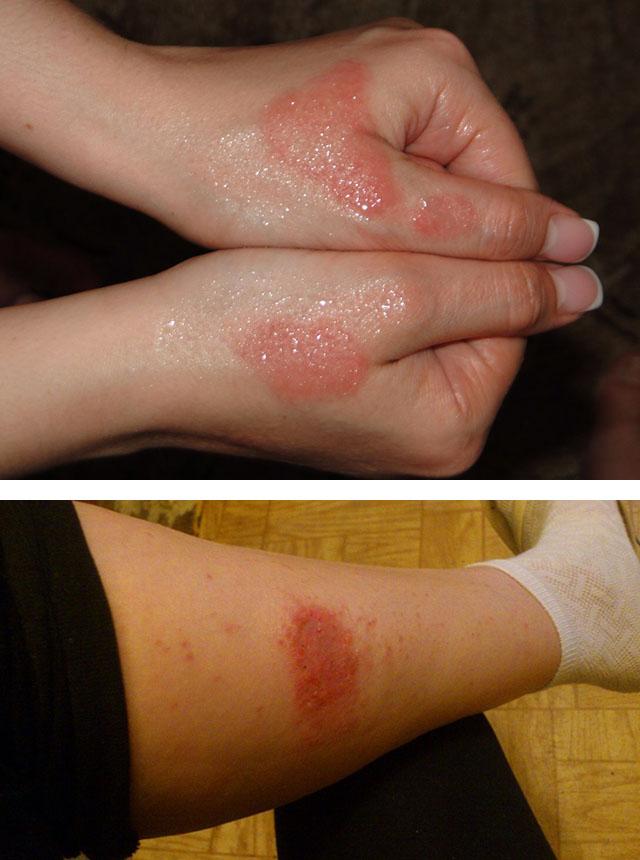
Течения болезни у детей
Чаще всего у детей экзематозный дерматит проявляется на веках. Развиться эта форма аллергического дерматита может не ранее чем в двухмесячном возрасте (в более раннем возрасте иммунные клетки не способны на такую реакцию). Провоцирующим фактором чаще всего становится неоднократное использование антибактериальных мазей. Больше шансов «заполучить» заболевание имеет ребенок с атопическим дерматитом (диатезом), недавно перенесший инфекционное заболевание или тот, у кого имеется нарушение работы одного из отделов пищеварительной системы.
Читайте также: Простой и аллергический контактный дерматит
Диагностика
Чтобы лечение экзематозного дерматита было правильным, нужна точная постановка диагноза врачом-дерматологом. Именно этот специалист может на основании осмотра и проведения некоторых тестов сможет отличить экзематозный дерматит от экзематозной формы атопического дерматита и других кожных заболеваний.
Кроме того, в диагностике зачастую должны принимать участие и другие специалисты: гастроэнтеролог, ЛОР-врач, стоматолог. Они смогут обнаружить и назначить нужное лечение фонового заболевания, спровоцировавшего экзематозное воспаление кожи, и без устранения которого болезнь может развиваться вновь.
Лечение
Терапия строится на пяти «китах»:
- Прекращение воздействия на кожу аллергизирующего вещества.
- Лечение фоновых заболеваний и состояний, которые спровоцировали развитие заболевания.
- Изменение образа жизни: исключение аллергенных продуктов (шоколада, орехов, морепродуктов, цитрусовых), сон не менее 8 часов в сутки, оптимально – в ночное время, максимальное избегание стрессов.
- Системная терапия антигистаминными средствами, десенсибилизирующими препаратами.
- Местная обработка пораженных участков.
Чем местно лечить экзематозный дерматит, должен сказать дерматолог после осмотра, так как существуют большое количество различных гормональных и негормональных средств.
На начальных этапах, когда только появилось покраснение, можно использовать цинковую мазь, «Деситин» или «Скин-кап».
На этапе появления мокнущей поверхности, назначается применение болтушек и влажных или влажно-высыхающих повязок. Если при этом отмечается сильный зуд, можно применять гормональные крема или лосьоны: на основе бетаметазона дипропионата или валерата, гидрокортизона бутирата, мометазона фуроата.
В период появления сухих корочек, а также при шелушении и сухости кожи нужны средства, способствующие заживлению ран: «Левомеколь», «Бепантен» («Декспантенол»), «Актовегин» или «Солкосерил».
При хроническом процессе назначаются гормональные мази. Их должен выбрать врач на основании выраженности воспаления.
При любой форме экзематозного дерматита обязательно использование эмолентов – средств, которые будут препятствовать испарению жидкости с поверхности кожи.
Народное лечение
Применяется такое лечение народными средствами:
- Примочки с картофельным соком. Для этого нужно натереть сырой очищенный корнеплод, положить кашицу в марлечку и отжать ее над чистой посудой. Полученным соком пропитывают другую марлю, которую и прикладывают на 10-15 минут к воспаленным участкам.
- Чтобы уменьшить зуд, применяют смазывание содовым раствором. 1 ст. л. соды растворить в 200 мл теплой воды. Раствором смачивается кусок ваты, которым обмывают участки дерматита.
- Для этого средства понадобится 200 г листьев алоэ, 150 г касторового масла, 50 мл красного сухого вина. Листья алоэ чистят, мелко режут и кладут в прохладное место на 14 суток. Потом добавляют к ним 2 оставшихся ингредиента, перемешивают. Смесью пропитывают марлю и прикладывают к областям дерматита на 10-15 минут.
Источник


