Наружные средства для лечения акне
Красота — это сумма взаимодействующих элементов. Не надо ничего отнимать, добавлять, изменять.
Маурицио Карлотти
Общие рекомендации по терапии акне
Принципиально выбор терапевтической стратегии при акне должен основываться на анализе двух основных критериев:
- степени тяжести кожного процесса;
- характера его течения.
Назначение соответствующей терапии должно осуществляться с учётом типа кожи, пола, возраста, сопутствующих заболеваний и эффективности предшествующих методов лечения.
Значительное число больных акне имеют серьёзные психоэмоциональные расстройства, выраженность которых часто не коррелирует с тяжестью кожного процесса. Данная категория пациентов оценивает своё состояние как более тяжёлое, что должно быть учтено при назначении терапии.
К основным группам препаратов для лечения акне относят:
- себостатические;
- антибактериальные;
- противовоспалительные;
- устраняющие фолликулярный гиперкератоз.
Наружная терапия назначается больным независимо от степени тяжести заболевания. Показанием для назначения системной терапии являются акне средней и тяжёлой степени тяжести, психосоциальная дезадаптация, а также в случаях образования рубцов и неэффективности наружного лечения.
Наружная терапия акне
Для наружной терапии акне в настоящее время используются топические ретиноиды, антимикробные препараты (бензоил пероксид), антибактериальные препараты, комбинированные лекарственные средства, азелаиновая кислота, салициловая кислота. Препараты для наружного лечения действуют на определённые звенья патогенеза.
Топические ретиноиды
Механизм действия топических ретиноидов заключается в регулировании и нормализации процесса ороговения фолликулярного эпителия (фолликулярной кератинизации), а также в уменьшении воспалительного процесса. При этом топические ретиноиды не обладают себосупрессивным эффектом в отличие от системных ретиноидов.
Изотретиноин (Ретиноевая мазь) — 13-цис-ретиноевая кислота. Выпускается в виде мази в концентрации 0,01 %; 0,05 %; 0,1 %.
Изотретиноин не следует назначать больным, получающим другие препараты из группы ретиноидов. Действие мази ослабляется при одновременном назначении антибиотиков тетрациклиновой группы, а также при местном применении глюкокортикостероидов.
Применение: препарат наносят тонким слоем на поражённые участки кожи 2 раза в день. Продолжительность лечения 4-12 недель.
Адапален (Дифферин) — дериват нафтоевой кислоты с 0,1 % содержанием активного вещества. Выпускается в виде крема и геля.
Адапален предотвращает образование комедонов и способствует их удалению (антикомедогенное действие). Также препарат оказывает противовоспалительное действие путём ингибирования миграции лейкоцитов в очаге воспаления и метаболизма арахидоновой кислоты. Поскольку препарат не взаимодействует с другими лекарственными веществами, то его можно комбинировать с любыми другими наружными средствами (исключая ретиноиды).
Применение: препарат применяется на поражённую кожу 1 раз в день перед сном на чистую сухую кожу, следует избегать попадания в глаза и на губы. Терапевтический эффект развивается после 4-8 недель лечения, стойкое улучшение отмечается после 3-месячного курса терапии, после чего возможно использование препарата в поддерживающем режиме 2-3 раза в неделю в течение нескольких лет. В некоторых случаях из-за кратковременного раздражения кожи может быть сокращено число аппликаций или лечение приостановлено до исчезновения признаков раздражения кожи.
Побочные действия топических ретиноидов:
- сухость кожи;
- раздражение слизистых при контакте с препаратом.
Пациентам рекомендуется избегать прямых солнечных лучей, так как может появиться лёгкое раздражение кожи. Лечение может быть продолжено, если солнечная экспозиция сведена к минимуму (использование солнцезащитных очков и шляп). Это действие связано с тем, что ретиноиды влияют на процессы кератинизации и десквамации, вызывая истончение кожи. Не рекомендуется одновременное использование косметических средств с подсушивающим или раздражающим действием на кожу (например, духи или спиртосодержащие средства).
Антимикробные препараты
Бензоила пероксид (Базирон АС) выпускается в виде геля в концентрациях 2,5 %; 5 %; 10 %.
Наиболее целесообразно применение препарата в комбинации с топическими антибиотиками (клиндамицин) или топическими ретиноидами. Бензоила пероксид проявляет неспецифическую противомикробную активность в отношении Propionibacterium acnes, Staphylococcus epidermidis и других микроорганизмов за счёт окислительного эффекта свободного кислорода. Оказывает кератолитическое действие, улучшает оксигенацию тканей, подавляет продукцию кожного сала в сальных железах. Применение бензоила пероксида не сопровождается развитием бактериальной резистентности и даже предотвращает её появление при комбинированном сочетании с антибиотиками. Рекомендуется избегать активного, длительного действия прямых солнечных лучей, так как бензоила пероксид обладает кератолитическим действием.
Применение: гель наносится равномерно тонким слоем на поражённую поверхность 1 или 2 раза в день (утром и вечером) на чистую сухую кожу. Терапевтический эффект развивается после 4 недель лечения, стойкое улучшение после 3-месячного лечения.
Топические антибиотики
Антибактериальные препараты как при наружном, так и при системном применении приводят к уменьшению колонизации P. acne. Учитывая возможную резистентность P. acne к антибактериальным препаратам, следует руководствоваться следующими принципами лечения:
- комбинировать топические антибиотики с топическими ретиноидами;
- комбинировать топические антибиотики с бензоила пероксидом;
- избегать кратковременного назначения наружной антибиотикотерапии;
- не использовать антибиотики в качестве монотерапии акне;
- не использовать одновременно топические и системные антибиотики разных групп.
Для наружного лечения акне применяются следующие группы антибиотиков: макролиды и линкозамиды. Антибактериальные препараты могут быть использованы в составе официнальных фармакологических средств для наружного применения и включены в состав рецептурных лекарственных форм.
Клиндамицина фосфат (Клиндовит, Далацин) выпускается в виде геля 1 %.
Клиндамицина фосфат после нанесения на кожу быстро гидролизуется фосфатазами в протоках сальных желёз с образованием клиндамицина, обладающего антибактериальной активностью. Показана чувствительность всех исследованных штаммов P. acne к клиндамицину in vitro (МПК 0,4 мкг/мл), что объясняет эффективность препарата при лечении акне. После нанесения на кожу клиндамицина количество свободных жирных кислот на поверхности кожи уменьшается примерно с 14 до 2 %.
Применение: гель наносят тонким слоем на чистую сухую кожу поражённой области 2 раза в день. Курс лечения 6-8 недель.
Комбинированные препараты
Рекомендации последних лет по лечению акне подчёркивают важность наружной комбинированной терапии акне.
Применение наружной комбинированной терапии акне:
- усиливает терапевтический эффект;
- обеспечивает влияние на максимальное количество патогенетических механизмов развития акне;
- уменьшает резистентность микроорганизмов к антимикробным средствам;
- улучшает переносимость одного или нескольких компонентов фиксированной комбинации;
- уменьшает сроки лечения акне.
Комбинации топических ретиноидов и топических антибиотиков:
Изотретиноин (0,05 %) + эритромицин (2 %) (Изотрексин) гель.
Показан при лёгкой и средней степени тяжести акне. Изотретиноин влияет преимущественно на комедоны, а антибиотик препятствует колонизации микроорганизмами.
Применение: незначительное количество геля наносят тонким слоем на предварительно очищенный поражённый участок кожи 1 или 2 раза в сутки. Для достижения полного терапевтического эффекта требуется, как правило, 6-8 недель. Беременность и лактация являются главными противопоказаниями к применению препарата. Кроме того, его нельзя назначать детям до достижения полового созревания, а также пациентам с известной гиперчувствительностью к любому из компонентов препарата, пациентам с острой формой экземы, периоральным дерматитом и розацеа. Во время лечения и после прекращения терапии женщины репродуктивного возраста должны по меньшей мере один овариально-менструальный цикл использовать надёжную контрацепцию.
Адапален (0,1 %) + клиндамицин (1 %) (Клензит С) гель.
В начале применения препарата может наблюдаться обострение акне. При раздражении кожи следует временно прекратить использование геля. Возможно одновременное назначение с бензоила пероксидом. Несовместим с растворами, содержащими комплекс витаминов группы В, аминогликозидами, ампициллином, кальция глюконатом и магния сульфатом. Проявляет антагонизм с эритромицином.
Применение: средство наносить на чистую сухую кожу, равномерно распределяя на всю поражённую поверхность 1 раз в день перед сном. Курс лечения от 2 до 4 недель.
Рекомендуется избегать УФ-излучения. В случае необходимости пребывания на солнце следует приостановить нанесение геля за день до и день после солнечной экспозиции. Не использовать одновременно косметические средства с подсушивающим или раздражающим эффектом (например, одеколон, этанолсодержащие средства). Не допускается применение геля при наличии повреждений кожи (ожогов, царапин и др.).
В случае возникновения сухости кожи в процессе применения любых препаратов для наружной терапии необходимо использование увлажняющих средств.
Комбинации топических антибиотиков и цинка:
Эритромицин + Цинка ацетат (Зинерит). Выпускается в виде порошка для приготовления раствора для наружного применения.
Эритромицин-цинковый комплекс обладает противовоспалительным, комедонолитическим, противомикробным действием.
Эритромицин блокирует синтез белка микробной клетки, вызывая бактериостатический эффект, а также обладает противовоспалительным и антипролиферативным эффектом.
Применение: препарат снабжён аппликатором, быстро высыхает и не оставляет следов на коже. Наносить следует тонким слоем на весь поражённый участок кожи 2 раза в сутки: утром (женщинам – до нанесения макияжа) и вечером (после умывания). Наибольший эффект наблюдается через 6-8 недель применения (улучшение возможно уже через 2 недели), максимально допустимая длительность курса лечения — 12 недель.
Меры предосторожности: следует учитывать вероятность развития перекрёстной резистентности к другим макролидам, линкомицину, клиндамицину.
Азелаиновая кислота (Скинорен). Выпускается в виде 20 % крема и 15 % геля.
Азелаиновая кислота обладает кератолитическим, антибактериальным в отношении Propionibacterium acnes и Staphylococcus epidermidis и противовоспалительным действием, оказывает подавляющее воздействие на рост и жизнеспособность аномальных меланоцитов.
Назначается при лёгкой и среднетяжёлой форме акне в составе комбинированной терапии, также в качестве поддерживающего лечения для предотвращения появления поствоспалительной пигментации.
Применение: препарат наносят на поражённые участки кожи и слегка втирают 2 раза в сутки (утром и вечером).
Важно, чтобы препарат использовался регулярно в течение всего периода лечения. Продолжительность лечения зависит от индивидуальной картины заболевания и степени выраженности симптомов. При акне улучшение обычно наблюдается через 4 недели лечения. Однако для достижения положительных результатов рекомендуется продолжить применение препарата в течение нескольких месяцев.
При использовании препарата возможно раздражающее действие, ощущение жжения, шелушение кожи.
Салициловая кислота обладает кератолитическим, слабым противовоспалительным и антисептическим действием. При акне применение салициловой кислоты оправдано с позиций угнетения процесса фолликулярной кератинизации и разрыхления комедонового детрита, применяется в качестве альтернативного средства при лечении лёгкой степени акне.
Салициловая кислота может быть использована в составе официнальных фармакологических средств для наружного применения и включена в состав рецептурных лекарственных форм.
Гигиенические рекомендации для пациентов с акне
Рекомендуется ежедневное очищение кожи не более двух раз в день. Более частый контакт с очищающим средством может вызвать раздражение кожи. В качестве очищающих препаратов можно использовать гипоаллергенные малокомпонентные средства для очищения кожи (Физиогель, Сетафил и др.), а также муссы, пенки и гели, позволяющие сохранить нейтральное или кислое значение рН кожи и несколько снижающие рост патогенной микрофлоры, в том числе и Р. acnes. Для достижения матирующего эффекта при повышенном салоотделении используются абсорбирующие салфетки или специальные косметические средства.
Для коррекции сухости кожи, которую могут вызывать наружные противоугревые средства, пациентам рекомендуется использовать 1-2 раза в день смягчающие увлажняющие средства (эмоллиенты) в виде гипоаллергенных малокомпонентных кремов (Физиогель крем и др.).
NB! Не следует применять скрабы и спиртосодержащие компоненты из-за их способности вызывать раздражение сальных желёз и усиливать их секрецию. При ощущении сухости или стягивания кожи необходимо использовать некомедогенные увлажняющие гели или кремы.
По материалам: Российского общества дерматовенерологов под ред. А.А. Кубановой “Акне. Клинические рекомендации”
Источник

Дорогие друзья, здравствуйте!
Полагаю, что к женским проблемам, о которых мы говорили в последнее время, мы еще вернемся, и не раз.
А сегодня я хочу побеседовать с вами об акне.
И хотя я довольно подробно разбираю эту проблему в своей книге «Повышаем средний чек», которую приобрели многие из вас, и привожу там алгоритм рекомендаций при разных формах акне, заявки рассказать об угревой болезни продолжают поступать.
Ну, что ж, давайте вникнем в суть этой проблемы и разберем:
- Что называют «угревой болезнью»?
- Как образуются угри?
- Какими они бывают?
- Как их лечить в зависимости от формы и степени тяжести?
- Каким может быть комплексное решение этой проблемы?
Но сначала вспомним анатомию и физиологию сальных желез.
Строение сальных желез
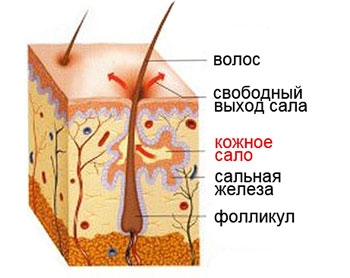
Сальные железы являются придатками кожи. По телу они распределены неравномерно.
На ладонях, подошвах и тыле стопы они отсутствуют.
Больше всего их на лице и волосистой части головы: 400-900 на 1 квадратный сантиметр. Меньше (но все равно много) на верхней части туловища: грудь, спина.
Сальные железы вырабатывают кожное сало, которое попадает в устье волосяного фолликула (а волосы покрывают почти все наше тело), представляющее собой что-то вроде футляра для части волоса, сокрытой от наших глаз. Этот футляр покрыт многослойным ороговевающим эпителием. Это означает, что в нижних его слоях зарождаются новые клетки, которые по мере своего роста и развития продвигаются вверх, уплотняются, превращаются в роговые чешуйки, которые смешиваются с секретом сальных желез.
А дальше, благодаря сокращениям маленьких мышц, поднимающих волос, этот состав выходит на поверхность кожи. Роговые чешуйки удаляются естественным путем в процессе гигиенических процедур, а сало распределяется по ней, образуя тонкую пленку толщиной 7-10 микрон. Одновременно сюда попадает секрет потовых желез, который вместе с кожным салом формирует на поверхности тела водно-липидную мантию.
Она придает коже эластичность, предупреждает ее пересушивание, поддерживает постоянную температуру тела, подавляет размножение бактерий, грибов.
В норме за сутки вырабатывается примерно 20 грамм кожного сала.
Этот процесс регулируется гормонами на четырех уровнях: гипоталамус, гипофиз, надпочечники, половые железы. Поэтому многие болезни эндокринной системы могут сопровождаться появлением прыщей.
А теперь внимание:
Основным гормоном, усиливающим продукцию кожного сала, является тестостерон. К нему на мембранах клеток сальных желез имеются рецепторы. Тестостерон взаимодействует с ними и под действием фермента 5-альфа-редуктазы преобразуется в свой активный метаболит – дигидротестостерон, который непосредственно увеличивает продукцию кожного сала.
Чувствительность рецепторов клеток сальных желез к нему и активность 5-альфа-редуктазы передаются по наследству, поэтому во многих случаях проблема акне прослеживается из поколения в поколение.
Интересно, что сальные железы разной локализации имеют разное количество рецепторов к тестостерону.
Поэтому если у вас прыщи вскакивают все время на одних и тех же местах, например, на подбородке или спине, значит, расположенные здесь сальные железы богаты этими самыми рецепторами.
А вот эстрогены, напротив, подавляют салоотделение, но этот эффект выражен меньше, чем салообразующий эффект тестостерона.
У кого-то угри появляются перед критическими днями, и это тоже объяснимо: прогестерон, который в эту фазу менструального цикла командует парадом, обладает андрогенным и антиэстрогенным действием на сальные железы.
В регуляции салоотделения участвует еще и вегетативная нервная система, поэтому стрессы тоже могут влиять на появление прыщей.
Как образуются угри?
Угревая болезнь, или акне – это ХРОНИЧЕСКОЕ РЕЦИДИВИРУЮЩЕЕ заболевание, сопровождающееся закупоркой и воспалением волосяных фолликулов.
Один прыщ – это еще не болезнь, и два прыща – не болезнь, и появление угрей за 1-2 дня до менструации – это тоже не болезнь.
«Болезнью» прыщи становятся, когда одни из них пропадают, другие появляются, причем, это не просто черные точки, а красные уплотнения в коже, местами с нагноениями.
Но все начинается с образования комедонов. Что это такое?
Комедон по своей сути представляет собой кисту – полость, заполненную неким содержимым. В случае с прыщами содержимым кисты становятся кожное сало, роговые клетки, частички пыли и косметических средств.
Как они там оказались? — спросите вы.
Во-первых, кожного сала у некоторых людей вырабатывается зачастую больше, чем нужно, и оно не успевает удаляться из волосяного фолликула.
Во-вторых, при угревой болезни отмечается гиперкератоз, поэтому имеется не только избыток кожного сала, но и роговых чешуек, которые тоже вносят свой вклад в образование пробки.
Частички пыли – результат плохого очищения кожи, а косметические средства бывают комедоногенные и некомедоногенные. Комедоногенные забивают поры и препятствуют выходу кожного сала наружу. Они содержат ланолин, кокосовое, льняное масло, масло зародышей пшеницы. По этой причине людям, склонным к образованию угрей, нужно выбирать косметику, на которой указано: «некомедоногенно».
Пока вся эта смесь находится ниже поверхности кожи, ничего не видно. Но со временем пробка становится все больше, и в один день она достигает поверхности кожи, начиная ее выпячивать. Становятся видны маленькие белые точки – закрытые комедоны. Их еще называют «милиумы», что в переводе с латинского означает «просо».
Что происходит дальше? Пробка продолжает увеличиваться в размерах и, в конце концов, прорывает кожу. Выбравшись наружу, она под действием кислорода окисляется и чернеет. Так образуются «черные точки», или открытые комедоны.
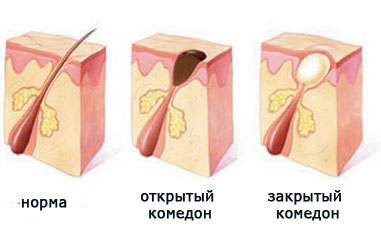
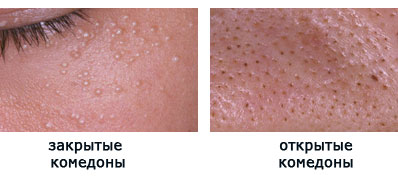
Чаще всего комедоны можно видеть на коже лба, носа, подбородка.
Вот как это выглядит «живьем»:
Закупоренный волосяной фолликул – идеальная среда для размножения пропионбактерий акне, которые являются анаэробами (т.е. живут без доступа кислорода). Они начинают усиленно размножаться и выделять биологически активные вещества, которые вызывают воспаление как самого волосяного фолликула, так и окружающих его тканей.
Но микроорганизмы — ребята дружные и очень любят объединяться со своими братьями по разуму. К пропионбактериям присоединяются эпидермальные стафилококки, стрептококки и грибы, обитающие на поверхности кожи. Воспаление усиливается.
Теперь понятно, что в развитии угревой болезни могут быть повинны 4 фактора:
- Избыток секрета сальных желез.
- Фолликулярный (происходящий в волосяном фолликуле) гиперкератоз, т.е. утолщение рогового слоя.
- Размножение бактерий в сально-роговой пробке.
- Воспаление внутри волосяного фолликула и окружающих его тканях.
Отсюда следует, что для лечения угревой болезни нужно:
- снизить выработку кожного сала,
- уменьшить толщину рогового слоя,
- при наличии воспалительных элементов (узелков, гнойничков на гиперемированном фоне) подключить антибиотики.
Причины акне
Свою лепту в появление акне вносят:
- Гормональные эксцессы: гормональная перестройка у подростков, гормональный дисбаланс с повышением уровня мужских половых гормонов, беременность, эндокринные заболевания надпочечников, гипофиза, прием гормональных препаратов и пр.
- Дефицит витамина А (ведет к гиперкератозу).
- Стрессы.
- Неправильная косметика.
- Недостаточный уход за кожей.
- Избыточный уход за кожей.
- Жара и влажный климат.
- Выдавливание прыщей.
- Трение, давление на отдельные участки, что вызывает защитную реакцию кожи в виде усиленного размножения рогового слоя, в том числе, в волосяных фолликулах.
Замечено также, что на развитие угревой болезни оказывают влияние некоторые продукты питания и проблемы с ЖКТ.
Степени тяжести акне
Лечение угревой болезни зависит от ее степени тяжести.
Выделяют 4 степени тяжести акне.
1 ст. Есть закрытые комедоны (белые высыпания, напоминающие просо). Воспаленные узелки и гнойнички отсутствуют.
2 ст. Есть открытые (черные точки), закрытые комедоны, узелки (воспаленные уплотнения) и единичные гнойнички. Узелков и гнойничков не больше 20 элементов.
3 ст. Множественные узелки и гнойнички (20-40 штук).
4 ст. Больше 40 элементов: гнойнички, узелки и крупные уплотнения в коже (узлы).
Лечение угревой болезни
При 1 и 2 степени достаточно наружных средств.
При 3 и 4 степени назначают системную терапию.
Разберем чуть подробнее.
- Если на лице есть только комедоны, лечение начинают с препаратов, содержащих Адапален (торговые названия: Дифферин, Адаклин, Клензит) или Азелаиновую кислоту (Скинорен, Азелик, Азикс-Дерм).
Адапален (Дифферин и аналоги) – структурный аналог витамина А. Он рассасывает пробки, убирает комедоны, уменьшает воспаление.
Показан с 12 лет. Беременным нельзя, кормящим можно (по крайней мере, так написано в инструкции к препарату Дифферин).
Улучшение заметно только через 4-8 недель применения, а стойкое улучшение наступает через 3 мес.
Есть в виде геля и крема.
Гель предназначен для жирной кожи, крем – для сухой и чувствительной кожи, т.к. он содержит увлажняющие компоненты. Пусть вас это не смущает. Угри не всегда бывают на жирной коже.
Адапален наносится вечером, 1 раз в сутки, иначе может вызвать солнечный ожог.
Азелаиновая кислота (Скинорен и аналоги) – разрыхляет роговой слой, открывает поры, удаляет пробку, уменьшает жирность кожи, уничтожает пропионбактерии акне и оказывает противовоспалительное действие.
Казалось бы, препарат действует на все звенья патогенеза акне и со всех сторон хорош, только почему-то отзывы говорят о его меньшей эффективности по сравнению с Дифферином.
А что скажете вы?
При беременности и лактации его применение возможно (пишут, правда, что по согласованию с врачом). Детям с 12 лет.
Наносят его 2 раза в день, утром и вечером. Пребывание на солнце на фоне лечения им НЕ противопоказано.
По аналогии с Адапаленом – гель идет для комбинированной и жирной кожи, крем – для нормальной и сухой.
Видимое улучшение – через 4 недели. Применять его нужно несколько месяцев.
Оба препарата наносятся на все проблемные участки, а не только на отдельные прыщики.
- Если комедоны чередуются с воспалительными элементами (узелками, гнойничками), но последних немного, то подойдут либо комбинированные препараты, содержащие Адапален и антибиотик Клиндамицин (Клензит С), либо средство на основе Бензоил пероксида (Базирон АС). Оно обеспечивает более выраженный антибактериальный эффект. В последнем случае лучше его чередовать с Адапаленом: утром Базирон АС, вечером Дифферин, т.к. Дифферин будет работать с комедонами, а Базирон – с воспалительными элементами.
Чем примечателен Базирон АС: он уничтожает не только пропионбактерии акне, но и эпидермальный стафилококк. Плюс размягчает пробку, плюс подавляет продукцию кожного сала.
Кстати, вы не знаете, что означает аббревиатура «АС»? Мне что-то ничего в голову не приходит.
Показан тоже с 12 лет. Беременным и кормящим не рекомендуется, хотя системного действия практически не оказывает.
Наносится 1-2 раза в день на высыпания.
Эффект виден через 4 недели, применять его следует не менее 3 мес.
Гель Базирон АС есть в разной концентрации действующего вещества: 2,5% и 5%. Если берут его впервые, рекомендуйте меньшую концентрацию (2,5%). При недостаточном эффекте от первого – 5%.
Важно! Врачи не рекомендуют использовать Базирон АС, если на коже есть только комедоны, чтобы не сформировать к нему резистентность бактерий.
При его применении не следует долго находиться на солнце.
Лаборатория Галдерма не остановилась на разработке Дифферина и Базирона. Она их соединила в одном препарате Эффезел, который содержит Адапален и Бензоила Пероксид.
Если кожу украшают комедоны, узелки, гнойнички, можно не заморачиваться использованием двух средств, а приобрести одно.
Гель Эффезел наносится 1 раз в сутки вечером. Но он рецептурный.
- При множественных воспалительных элементах на коже назначаются антибактериальные наружные средства: Далацин 1%, Клиндовит, Зинерит и др.
Далацин и Клиндовит применяют 2 раза в день. Детям с 12 лет.
Лосьон Зинерит содержит эритромицин и цинк, поэтому подсушивает кожу, оказывает противовоспалительное действие, уничтожает бактерии (пропионбактерии акне и эпидермальный стрептококк).
Другие его преимущества:
- Можно использовать на солнце.
- Можно беременным и кормящим.
- Можно под макияж.
- Не имеет возрастных ограничений.
Курс лечения 10-12 недель.
- При тяжелых формах угревой болезни, при неэффективности местных средств врач назначает системную терапию. Чаще всего это Юнидокс Солютаб, Клиндамицин, Тетрациклин, Эритромицин.
- А если и это не сработало, в ход идет последнее, самое убойное средство: Изотретиноин (Роаккутан). У него «миллион» противопоказаний и побочных. И самое, пожалуй, страшное – это тератогенный эффект. Посему при его применении женщине рекомендуют использовать 2 средства контрацепции. А если его принимает мужчина, тоже не исключены пороки развития у ребенка. Так что… тоже пусть использует два средства контрацепции.

Но зато, как говорят доктора и пациенты, эффект волшебный. Роаккутан подавляет активность сальных желез и даже уменьшает их размеры. Назначают его 1-2 раза в день длительно (16-24 недели, бывает дольше).
Что еще?
Если угревая болезнь развилась у женщины на фоне гиперандрогении, обязательно назначаются КОК с антиандрогенным эффектом: Диане-35, Хлое, Ярина и др.
В комплексном лечении угревой болезни важен правильный уход за кожей. Вы можете посоветовать средства лечебной косметики Avene (серия Клинанс), Bioderma (линейка Себиум), Ла Рош Позе (Эфаклар) и др.
На этом все. Как вам понравилась статья, друзья? Что бы вы могли к этому добавить?
Все свои комментарии, вопросы, дополнения пишите внизу в окошечке комментариев.
И очень вас прошу: если вам понравилась статья, не забывайте, пожалуйста, кликать на кнопки соц. сетей, которые видите ниже, чтобы поделиться со своими коллегами.
Если вы еще не являетесь подписчиком блога, то вы можете подписаться на рассылку, и я буду присылать вам уведомления о выходе новых статей. В благодарность за подписку вы сразу получите на почту сборник ценных для работы шпаргалок.
Форма подписки находится под каждой статьей и в правой колонке.
Если что-то непонятно, вот здесь инструкция.
А если письма со ссылкой на скачивание шпаргалок вы по какой-то причине не получили, пишите, не стесняйтесь!
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
Источник


