Опоясывающий герпес глазная форма
Диагностика глазной формы опоясывающего лишая. Лечение
• Заболевание обычно начинается с незначительного повышения температуры тела, головной боли и недомогания, которые могут появиться за педелю до высыпаний.
• Предшествовать продромальному периоду или следовать за ним может односторонняя боль или гипестезия в пораженном глазу, на лбу, макушке или на носу. Высыпания начинаются с эритематозных пятен вдоль пораженного дерматома, а затем быстро прогрессируют в течение нескольких дней в папулы, везикулы и пустулы. Очаги вскрываются, и в типичных случаях покрываются корочкой, для полного заживления требуется несколько недель.
• С началом везикулезной сыпи по ходу дерматома тройничного нерва могут развиваться конъюнктивит с выраженной гиперемией, эписклерит и опущение века (птоз).
• Приблизительно у двух третей пациентов с офтальмогерпесом развивается воспаление роговицы (кератит).Эпителиальный кератит проявляется точечными или древовидными образованиями. Осложнением кератита является рубцевание роговицы.
• Ирит (увеит) встречается приблизительно у 40 % пациентов и может быть связан с гифемой и неправильной формой зрачка.
• Передняя ветвь первой ветви тройничного нерва (ко торая включает надглазничный, надблоковый и наружные носовые периферические нервы) поражается чаще всего, и поражение глаза развивается у 50-72% пациентов.
• Хотя при офтальмогерпесе чаще всего возникает классическая сыпь по ходу дерматома в проекции тройничного нерва, иногда могут наблюдаться только признаки поражения роговицы.
Дифференциация глазной формы опоясывающего лишая
• Бактериальный или вирусный конъюнктивит проявляется болью в глазу, ощущением чужеродного тела и сопровождается выделениями, но не высыпаниями.
• Невралгия тройничного нерва проявляется болью в области лица, но без высыпаний и поражения конъюнктивы.
• При глаукоме, которая проявляется воспалением, болью, гиперемией и расширением мелких сосудов, высыпания и поражение конъюнктивы отсутствуют.
• При травматических абразиях обычно выявляются соответствующие анамнестические сведения и поражение роговицы, по другие проявления опоясывающего лишая отсутствуют.
• Пузырчатка и другие буллезные заболевания сопровождаются пузырями, локализация которых не соответствует дерматому.

Лечение глазной формы опоясывающего лишая
• Если подозревается поражение глаз, необходимо срочно направить пациента к офтальмологу.
• Стандартное лечение офтальмогерпеса основано на как можно более раннем начале противовирусной терапии ацикловиром (800 мг пять раз в день в течение 7-10 дней), валацикловиром (1000 мг три раза в день в течение 7-14 дней) или фамцикловиром (500 мг перорально три раза в день в течение 7 дней) для предотвращения древовидного или стромального кератита, а также переднего увеита7.
• Системный прием ацикловира, валацикловира и фам цикловира у пациентов с поражением глаз дает примерно одинаковые результаты. Чаще всего ацикловир назначается перорально, по при иммунодефицитных состояниях или в редких случаях тяжелого заболевания рекомендуется внутривенное введение ацикловира (10 мг/кг 3 раза в день в течение 7 дней).
• Для уменьшения воспаления и купирования иммунного кератита и ирита применяются глазные капли со стероидом.
• Для профилактики вторичной инфекции глаз можно назначить местные глазные антибиотики.
• Как и в случае опоясывающего лишая кожи, необходимо эффективное устранение боли системными анальгетиками и другими соответствующими медикаментозными средствами. В предотвращении постгерпетической невралгии может помочь раннее и эффективное лечение боли.
• При поражении глаз нельзя применять местные анестетики, поскольку они токсичны для роговицы.
• При развитии вторичной инфекции, обычно S. aureus, необходимо лечение местными и/или системными антибиотиками широкого спектра действия.
Рекомендации глазной формы опоясывающего лишая
• Глазная форма опоясывающего лишая — очень серьезное, угрожающее зрению заболевание, при котором требуется строгое соблюдение назначенного лечения и постоянный врачебный контроль.
• Пациенты с глазной формой опоясывающего лишая могут явиться причиной инфицирования лиц без иммунитета, но это случается реже, чем при ветряной оспе. Вирус может передаваться при контакте с секреторными выделениями больного.
• Вакцина против опоясывающего лишая уменьшает частоту поражения первой ветви тройничного нерва, но не показана лицам, которые недавно перенесли опоясывающий лишай.
Для предотвращения прогрессирующего поражения роговицы и потери зрения решающее значение имеет раннее установление диагноза. Пациентов с опоясывающим лишаем необходимо предупредить о необходимости немедленного обращения к врачу при любых признаках поражения первой (глазной) ветви тройничного нерва или самого глаза.
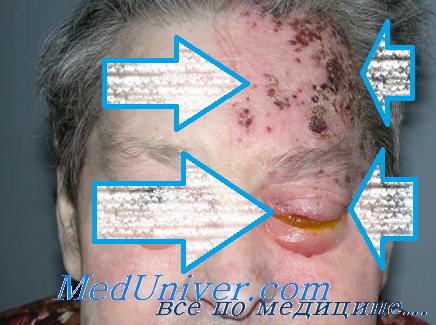
Клинический пример глазной формы опоясывающего лишая. 44-летний ВИЧ-положительный латиноамериканец обратился к врачу по поводу болезненного опоясывающего лишая на правой половине лба. Пациента особенно беспокоил правый глаз — гиперемиро-ванный, болезненный и очень чувствительный к свету. При осмотре выявлена выраженная инъекция конъюнктивы, кератит и помутнение роговицы, а также небольшой объем крови в передней камере глаза (гифема). Зрачок несколько неправильной формы, что в сочетании с гифемой и гиперемией ресничного тела указывает на передний увеит. Также у пациента отмечается односторонний птоз с правой стороны с ограничением подъема века, опущением и отведением глаза, вызванные параличом III черепно-мозгового нерва вследствие опоясывающего лишая. Пациента немедленно направили в офтальмологическое отделение, где был подтвержден диагноз переднего увеита, поражения роговицы и паралича III черепно-мозгового нерва. Офтальмолог назначил больному местные глазные препараты с эритромицином, моксифлоксацином, преднизолоном и атропином. Был также назначен ацикловир перорально. К сожалению, пациент вернулся для последующего контроля только через 6 месяцев с выраженным рубцеванием роговицы, в связи с чем необходима ее пересадка.
— Также рекомендуем «Корь. Причины и механизмы развития»
Оглавление темы «Опоясывающий лишай.»:
- Опоясывающий лишай. Причины и механизмы развития
- Диагностика опоясывающего лишая. Лечение и профилактика
- Глазная форма опоясывающего лишая. Причины и механизмы развития
- Диагностика глазной формы опоясывающего лишая. Лечение
Источник
Опоясывающий лишай глаз — это вирусное заболевание глаз вызываемое специфическим вирусом герпеса Herpes zoster
ЖАЛОБЫ
Боль в пределах дерматома(одной половины лица), парестезии (необычные ощущения), кожная сыпь/дискомфорт, могут предшествовать головная боль, лихорадка, плохое самочувствие, затуманивание зрения, боли в глазу и покраснение глаза.
ОБЪЕКТИВНЫЕ СИМПТОМЫ HERPES ZOSTER
Основные. Остро возникшая везикулезная кожная сыпь в пределах дерматома по ходу первой ветви V черепного нерва. Характерно, что сыпь бывает односторонней, не переходит за срединную линию и не захватывает нижнее веко. Признак Гетчинсона (кончик носа иннервируется назоцилиарной ветвью первой ветви V нерва) свидетельствует о более высоком риске вовлечения в процесс глаза.
Другие. Реже вовлекается нижнее веко и щека на одной стороне (вторая ветвь V нерва) и совсем редко — одна сторона нижней челюсти (третья ветвь V нерва). Могут быть конъюнктивит, вовлечение роговицы (например, множественные мелкие эпителиальные древовидные очаги в ранние сроки, а затем крупные псевдодендриты (приподнятые слизистые бляшки), поверхностная точечная кератопатия, иммунный стромальный кератит, нейротрофический кератит, склерит, увеит, секторальная атрофия радужки, ретинит, хориоидит, неврит зрительного нерва, параличи черепных нервов и повышение ВГД. Может иметь место также поздняя постгерпетическая невралгия.


Поражение роговицы может возникнуть через несколько дней после остро появившейся сыпи и продолжаться в течение нескольких лет. В редких случаях поражения роговицы может вообще не быть, что усложняет постановку диагноза. После опоясывающего лишая отмечается увеличение титра антител к вирусу varicella-zoster.
Поражение глаз вирусом Herpes zoster может быть начальным проявлением ВИЧ, особенно у пациентов моложе 40 лет без известного нарушения иммунитета.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Вирус Herpes simplex. Пациенты часто молодые, сыпь располагается в пределах дерматома и пересекает срединную линию.
ОБСЛЕДОВАНИЕ
1. Анамнез. Длительность сыпи и боли? Нарушения иммунитета или факторы риска ВИЧ/СПИД?
2. Полное офтальмологическое обследование, включая осмотр с помощью щелевой лампы с окрашиванием флуоресцеином, измерением ВГД и осмотром глазного дна с широким зрачком для обнаружения прогрессирующего наружного некроза сетчатки — проявления поражения вирусом Herpes zoster, связанного с иммунодефицитом.
3. Общее обследование:
— Пациенты моложе 40 лет. Решите вопрос об общем обследовании на нарушение иммунитета.
— Пациенты в возрасте 40-60 лет. Обследование не проводится, за исключением случаев, когда по анамнезу можно заподозрить иммунодефицит.
— Пациенты старше 60 лет. Если должна проводиться системная терапия стероидами, проведите то обследование, которое должно быть выполнено в таких случаях (по поводу обследования перед системной терапией стероидами).Пациентам с иммунодефицитом системное применение стероидов противопоказано.
ЛЕЧЕНИЕ Herpes zoster
Поражение кожи опоясывающим герпесом
Взрослых с активным поражением кожи, у которых сыпь (от умеренно выраженной до тяжелой) продолжается менее 4 дней, лечат следующим образом (см. ниже). В тех случаях, когда пациент обратился с активными поражениями в срок 4 дня и более в течение 1-й недели заболевания, следует принимать решение в зависимости от конкретного случая.
— Противовирусный препарат внутрь (например, ацикловир 800 мг 5 раз в день; фамцикловир 500 мг 3 раза в день; валацикловир 1000 мг 3 раза в день) в течение 7-10 дней; если поражение тяжелое, что проявляется вовлечением глазничного, зрительного или другого черепного нерва, или у пациента имеется системное заболевание, госпитализируйте и назначьте ацикловир 5-10 мг/кг массы тела в/в каждые 8 часов в течение 5-10 дней.
— Мазь бацитрацин или эритромицин на поражения кожи 2 раза в день.
— Теплые компрессы на кожу в периокулярной зоне 3 раза в день.
2. Взрослые с сыпью на коже, продолжающейся более 1 нед., или без активных поражений кожи.
— Теплые компрессы на кожу в периокулярной зоне 3 раза в день.
— Мазь бацитрацин или эритромицин на поражения кожи 2 раза в день.
3. Дети. Обсудите с педиатром и решите вопрос о коррекции дозы ацикловира или же лечите, как описано в п. 2, за исключением случаев явного системного распространения инфекции. При системном поражении госпитализируйте и назначьте ацикловир (детям младше 12 лет — 60 мг/кг массы тела в день; 12 лет и старше — 30 мг/кг массы тела в день), разделив на 3 дозы, в течение 7 дней. Проконсультируйтесь с педиатром и инфекционистом по поводу лечения системного заболевания.
Поражение глаз (Herpes zoster ophtalmicus)
1. Поражение конъюнктивы. Холодные компрессы и эритромициновая мазь 2 раза в день.
2. Псевдодендриты на роговице и поверхностная точечная кератопатия. Увлажнение препаратами искусственной слезы без консерванта (например, Refresh Plus или TheraTears) каждые 1-2 часа и мазью (например, Refresh РМ) каждый день на ночь.
3. Иммунный стромальный кератит. Местно применяйте стероид (например, 1% раствор преднизолона ацетата сначала 4 раза в день, при необходимости измените режим), уменьшите дозу в течение нескольких месяцев или лет, используйте более
слабые стероиды и применяйте их реже 1 раза в день.
4. Увеит (с иммунным стромальным кератитом или без него). Местно стероид (например, 1% раствор преднизолона ацетата) 4 раза в день и циклоплегический препарат (например, 0,25% раствор скополамина 3 раза в день). Лечите повышенное ВГД агрессивным подавлением продукции внутриглазной жидкости, не применяя аналоги простагландинов.
5. Нейротрофический кератит. Лечите небольшие дефекты эпителия эритромициновой мазью 4—8 раз в день. Если происходит изъязвление роговицы, выполните соответствующие мазки и посевы для исключения инфекции. Если язва стерильна и нет реакции на мазь, решите вопрос о лечебной мягкой контактной линзе, тарзорафии, пересадке амниотической мембраны или покрытии конъюнктивальным лоскутом.
6. Склерит- см. лечение склерита.
7. Ретинит, хориоидит, неврит зрительного нерва или паралич черепного нерва. Ацикловир 5-10 иг/кг массы тела в/в каждые 8 часов в течение 1 нед. и преднизон 60 мг внутрь в течение 3 дней, затем постепенно снижайте дозу до полной отмены в течение 1 нед. Лечение острого некроза сетчатки или прогрессирующего наружного некроза сетчатки может потребовать внутриглазного введения противовирусных средств. Проконсультируйтесь с инфекционистами для исключения поражения ЦНС. У пациентов с тяжелым заболеванием может развиться артериит крупных внутричерепных сосудов, который приведет к массивному инсульту.
8. Повышение ВГД может быть реакцией на применение стероидов или вторичным по отношению к воспалительному процессу. Если имеется увеит, увеличьте частоту применения стероидов на несколько дней и используйте местные средства, подавляющие продукцию внутриглазной жидкости (например, 0,5% раствор тимолола 2 раза в день; 0,2% раствор бримонидина 3 раза в день или 2% раствор дорзоламида 3 раза в день). Пероральные ингибиторы карбоангидразы могут быть необходимы, если ВГД >30 мм рт.ст. Если ВГД остается повышенным, а контроль над воспалением достигнут, замените 0,25% раствор фторметолона, 1% раствор римексолона или 0,5% суспензию лотепреднола (например, Lotemax) на преднизолона ацетат и попытайтесь постепенно снизить дозу до полной отмены препарата.
В течение первых 2 недель боль может быть сильной, и могут потребоваться наркотические анальгетики. Антидепрессант (например, амитриптилин 25 мг внутрь 3 раза в день) может быть полезен и при постгерпетической невралгии, и при депрессии, которая может развиться в случае поражения вирусам Herpes zoster. По поводу постгерпетической невралгии может быть применена мазь капсаицин 0,025% (например, Zoslrix) или доксепин (например, Zonalon) на кожу (но не вокруг глаз) 3-4 раза в день после того, как сыпь пройдет. При острой боли и по поводу постгерпетической невралгии может быть применен внутрь габапентин (например, Neuronlin). В лечении постгерпетической невралгии должен участвовать лечащий пациента терапевт.
НАБЛЮДЕНИЕ
Если имеется поражение глаза, обследуйте пациента каждые 1-7 дней в зависимости от тяжести заболевания. Пациентов без поражения глаз можно осматривать 1 раз в 1-4 нед. После купирования острого эпизода обследуйте пациента каждые 3-6 месяцев (каждые 3 месяца, если проводится лечение стероидами), потому что рецидивы могут происходить через несколько месяцев или лет, в частности при постепенном уменьшении дозы стероидов. Системное применение стероидов вызывает споры и требует сотрудничества с лечащим пациента терапевтом.
Заболевание, вызванное вирусом Herpes zoster, является заразным для детей и взрослых, которые не переболели ветряной оспой или не были вакцинированы от ветряной оспы. Инфекция распространяется при вдыхании вируса. Беременные женщины, не перенесшие ветряную оспу или прививок против нее, должны быть особенно осторожны и избегать контактов с пациентами, инфицированными вирусом Herpes zoster. Вакцина против вируса Herpes zoster недавно была одобрена FDA для пациентов в возрасте 60 лет и старше и, вероятно, снизит частоту и тяжесть поражений глаз, вызванных вирусом Herpes zoster.
Источник
Опоясывающим лишай — кожная вирусная инфекция, обычно поражающая кожу одного дерматома или смежных дерматомов.
■ Опоясывающий лишай возникает в результате реактивации вируса ветряной оспы, который проник в кожные нервы в ходе имевшего место ранее эпизода ветряной оспы.
Анамнез
■ Это заболевание поражает в течение жизни 10—20% всех людей.
Болеть могут люди всех возрастов; заболеваемость с возрастом увеличивается.
Клиническая картина
Болезненность до появления высыпании или гиперестезия по ходу дерматома является полезным прогностическим признаком.
■ Боль, зуд или жжение обычно локализованы в пределах дерматома и могут опережать высыпания на 4—5 дней.
■ Хотя обычно высыпание ограничено поверхностью одного дерматома, оно может захватывать один или два соседних дерматома. Незаразные многодерматомные очаги чаще всего ассоциируются с иммунодефицитом у пациентов.
■ Иногда по средней линии появляется несколько везикул.
■ Примерно 50% пациентов с неосложненным опоясывающим лишаем имеют вирусе- мию, которая проявляется появлением 20—30 везикул, разбросанных по поверхности кожи вне пораженного дерматома.
■ Область грудной клетки поражается в 2/3 случаев.
■ Высыпание начинается с красных отечных бляшек разных размеров и распространяется, захватывая весь дерматом или его часть.
■ Везикулы возникают гроздьями на эритематозном основании и становятся мутными от гнойной жидкости на 3-и или 4-и день.
■ Везикулы имеют различный размер в отличие от везикул одного размера при простом герпесе.
■ Везикулы либо приобретают пупковидную форму, либо вскрываются, прежде чем образуют корки, которые отторгаются через 2 или 3 нед.
■ У пожилых и ослабленных пациентов заболевание протекает более длительно и тяжело. Высыпания типично носят воспалительный характер и более обширные, иногда переходящие в геморрагические пузыри, некроз кожи, вторичную бактериальную инфекцию или интенсивное рубцевание.
■ Осложнения опоясывающего лишая у им- мунодефицитного пациента могут включать плазии периферического нерва, энцефалит, миелит и синдром контралатерального гемипареза. Диссеминированное заболевание может завершиться летальным исходом.
■ Острый некроз сетчатки, проявляющийся изменениями зрения в течение недель и месяцев текущего эпизода заболевания, является осложнением, которое чаще всего ассоциируется с серопозитивными к ВИЧ пациентами.
Глазная форма опоясывающего лишая
Герпетическое поражение любого ответвления глазного нерва называется офтальмогерпесом.
При опоясывающем лишае с поражением глаз высыпание простирается от уровня глаз до макушки, но не пересекает среднюю линию.
Везикулы на крыльях или кончике носа (признак Гетчинсона) ассоциируются с наиболее серьезными глазными осложнениями.
Среди пациентов, не получавших противовирусную терапию, у 50% развиваются глазные осложнения (кератопатия, эписклерит, ирит). Системная противовирусная терапия приводит к уменьшению поздних глазных осложнений.
Пациенты с глазным опоясывающим лишаем должны получить консультацию офтальмолога.
Постгерпетическая невралгия
Боль — основная причина болезненного состояния при опоясывающем лишае; постгерпетическая невралгия — это боль, сохраняющаяся в течение 30 дней после исчезновения сыпи.
Наличие и продолжительность этой боли изменяются с возрастом.
Боль может персистировать в дерматоме месяцами или годами после исчезновения очагов.
Боль часто тяжелая, упорная и изматывающая. Пациент защищает зоны гиперестезии, чтобы избежать малейшего давления, которое вызывает новую волну боли.
У меньшинства пациентов младше 30 лет боли нет. К 40 годам риск длительной боли, сохраняющейся более 1 мес., возрастает до 33%. К 70 годам риск возрастает до 74%. Степень боли не зависит ни от обширности поражения, ни от количества везикул и степени воспаления, ни от фиброза в периферических нервах.
Лабораторная диагностика
Культуральный тест является специфичным, однако вирус лабилен и выделить его нелегко. Тест фиксации комплемента применяется для ретроспективной постановки диагноза. Можно проводить прямую иммунофлуоресценцию клеточного материала из кожных очагов.
При пробе Тцанка из основания везикулы ватным тампоном берут соскоб и материал наносят на предметное стекло. Его доставляют в лабораторию или окрашивают сразу, чтобы увидеть многоядерные гигантские клетки.
Лечение
Подавление воспаления, боли и инфекции
■ Наружная терапия включает в себя влажные компрессы с прохладной водой. Компрессы применяются на 20 мин несколько раз в день; они размягчают везикулы, удаляют серозную жидкость и корочки и препятствуют росту бактерий.
Применение системных стероидов уменьшает острую боль и приводит к более быстрому разрешению высыпании, но не оказывает эффекта на постгерпетическую невралгию. Через 6 мес. отсутствует разница в характере боли, как при применении ацикловира и преднизона в комбинации, так и при применении ацикловира или преднизона в качестве монотерапии. Отсутствует также значительная разница между состоянием пациентов, получавших стероиды и не получавших их, ко времени первого или полного исчезновения боли. Побочные эффекты чаще бывают у пациентов, принимавших кортикостероиды.
Симпатические блокады (звездчатого узла и эпидуральная) 0,25% раствором бупивака- ина могут прекратить боль при остром опоясывающем лишае и предотвратить или облегчить постгерпетическую невралгию.
Ослабление острой фазы
Системные антивирусные препараты уменьшают острую боль, воспаление, образование везикул и титр вируса.
Продолжительность и тяжесть постгерпетической невралгии можно снизить при лечении острого опоясывающего лишая вала- цикловиром или фамцикловиром.
Лечение наиболее эффективно, если его начинают в течение первых 48 часов инфекции.
Имеет смысл применить антивирусную терапию у пациента, обратившегося за медицинской помощью не позднее чем через 48 ч после появления везикул, если очаги не полностью покрыты коркой.
Рекомендуемая системная доза для взрослых — 7—10-дневный курс ацикловира («Зо- виракс») по 800 мг 5 раз в день; валацикло- вира («Валтрекс») по 1000 мг 3 раза в день; фамцикловира («Фамвир») по 500 мг 3 раза вдень. Валацикловир и фамцикловир в равной степени способствуют заживлению и разрешению боли, а более простые схемы дозировок и фармакокинетический профиль делают их предпочтительнее ацикловира. Все три препарата безопасны и хорошо переносятся. Необходимо регулировать дозировку препаратов для пациентов с почечной недостаточностью.
Большая группа везикул, охватывающая несколько дерматомов. При опоясывающем лишае поражение более чем одного дерматома не является необычным.
Высыпание начинается с красных отечных бляшек различных размеров и распространяется, захватывая весь дерматом целиком или его часть. Течение заболевания у пожилых ослабленных пациентов может быть длительным и тяжелым. У таких пациентов высыпания обычно более обширные и носят воспалительный характер.
Опоясывающий лишай может поражать любой дерматом. Многие пациенты думают, что опоясывающий лишай поражает только туловище.
Опоясывающий лишай в сакральной области. Нейрогенный мочевой пузырь с нарушениями мочеиспускания или задержкой мочи может ассоциироваться с опоясывающим лишаем сакральных дерматомов S2, S3 или S4. Эти симптомы вызваны миграцией вируса на соседние автономные нервы.
■ Пациентам старше 50 лет, пациентам с дефицитом иммунитета и лишаем тройничного нерва препараты назначаются эмпирически.
Постгерпетическая невралгия
Профилактика
■ Фамцикловир и валацикловир могут уменьшить длительность постгерпетической невралгии.
■ Системные стероиды неэффективны для профилактики постгерпетической невралгии.
■ Некоторые авторы рекомендуют назначать низкие дозы амитриптилина (10—25 мг) и постепенно увеличивать их до 50—75 мг в течение 2—3 нед. всем пациентам старше 60 лет при установлении диагноза опоясывающего лишая. При этом сообщается о 50% снижении заболеваемости постгерпетической невралгией.
Лечение
■ Надежного лечения постгерпетической невралгии пока не существует. Полезна консультация со специалистом по лечению боли.
■ Системные анальгетики (например, ацетаминофен, оксикодон) являются терапией первого выбора.
■ Наружный пластырь с лидокаином является первым медикаментом, разрешенным в США для лечения постгерпетической невралгии.
■ Трициклические антидепрессанты, такие как амитриптилин в дозе 75 мг/день, нортриптилин в дозах 25—75 мг/день и десипра- мин, а также противосудорожный препарат габапентин облегчают боль у некоторых пациентов.
■ Некоторые врачи назначают короткий курс стероидов (например, преднизолона 40—60 мг/ день в течение 3—5 дней или дольше).
■ Наркотики и анальгетики эффективны для многих пациентов.
■ Наружные формы с капсаицином действуют на субстанцию Р либо увеличивая высвобождение этого вещества из клеточных тел и нервных окончаний, либо препятствуя его повторному накоплению. Пациенты испытывают некоторое облегчение боли, но могут не вытерпеть ощущения жжения. Применение «EMLA» или лидокаина перед нанесением капсаицина может сделать лечение более переносимым.
■ Капсаицин нельзя применять на незажившие очаги на коже.
Источник


