Плоские бородавки бородавчатая эпидермодисплазия фото

Болезнь Левандовского-Лютца или эпидермодисплазия является генетическим отклонением. Оно появляется у людей, чей организм склонен к папилломавирусной инфекции. У больных с таким диагнозом кожа покрывается огромным количеством бородавок. Если не выявить патологию на ранней стадии развития, то состояние пациента продолжит ухудшаться. Подобное течение болезни вполне может привести к возникновению плоскоклеточного рака.
Причины развития
Эпидермодисплазия верруциформная в медицине может обозначаться аббревиатурой ЭВЛЛ. Аутосомно-регрессивное заболевание вызывается различными факторами, которые не самым лучшим образом влияют на здоровье человека. Развитие патологического процесса возможно при следующих обстоятельствах:
- Оба родителя были заражены данным заболеванием. В этой ситуации существует практически 100% вероятность того, что ЭВЛЛ проявится у их детей;
- Болен эпидермодисплазией только один родитель. Медики предполагают, что болезнь возникает у ребенка в 50% случаев. Те, у которых не проявятся признаки болезни, могут оказаться совершенно здоровыми или просто выступать в качестве носителя патогена;
- Один из родителей болен, а второй генотипически здоров. Тогда дети смогут избежать развития заболевания. При этом они будут являться носителями патогена;
- Оба родителя являются носителями заболевания. ЭВЛЛ возникает у детей лишь в 25% случаев. Больше половины при этом оказываются носителями, как и родители.
Чтобы иметь наиболее точные сведения о том, будут ли больны дети, необходимо знать историю болезни родителей.
Болезнь передается генетически от родителей к ребенку
Как проявляется
Бородавчатую эпидермодисплазию сложно игнорировать. Она проявляется в виде симптомов, которые заметны и зараженному, и окружающим людям. Обычно заболевание выдают бородавки плоского типа, которые могут вырасти практически на любой части тела. Излюбленными местами данных новообразований являются голени, кисты рук и предплечья. Менее часто подобные наросты встречаются на животе, шее, спине, лице и ягодицах. Поначалу болезненные высыпания имеют относительно небольшой размер, который ограничивается 5 мм. Но постепенно они разрастаются и сливаются друг с другом. Собой наросты занимают большую площадь той части тела, которая оказалась поражена патологическим процессом.
Достаточно сложно распознать патогенную бородавку по цвету. Для нее характерны розовые и коричневые тона. Такой же окрас имеют и другие высыпания, к примеру, папилломы. Однако данные наросты более заметны на коже за счет своей высокой плотности.
Если по неосторожности кожа будет повреждена, то на этом месте очень быстро возникнут линейные элементы бородавчатого типа. Появление изоморфной реакции не является исключением.
Бородавчатые новообразования при эпидермодисплазии, которые локализуются на теле и конечностях, отличаются крупными размерами и высокой плотностью. На шее и лице высыпания более мелкие. Можно ознакомиться с внешним видом бородавок, если изучить фото с их изображением.
Больше всего поражаются конечности
Обычно высыпания не вызывают болезненных ощущений и других подобных признаков дискомфорта.
Первые симптомы эпидермодисплазии дают о себе знать в молодости и детстве. Намного реже встречаются случаи, когда болезнь проявляется у людей старше 25 лет.
Специалисты с особой тщательностью рекомендуют ухаживать за бородавками, которые появились на участках тела, подверженных ультрафиолетовому облучению на протяжении длительного времени. Именно они обычно могут перерождаться в онкологические опухоли.
Если новообразование склонно к злокачественности, то первые признаки его перерождения начнут возникать ближе к 27 годам. Такая разновидность рака характеризуется метастазированием в область лимфатических узлов. Намного реже встречается онкология, при которой метастазы уходят в кожу и внутренние органы.
Чем опасна болезнь
Бородавчатая эпидермодисплазия без адекватного лечения представляет угрозу для здоровья и жизни человека. Так что не стоит халатно относится к высыпаниям, вызванным данным заболеванием. На одном из этапов своего развития патологический процесс может привести к развитию онкологии. Нередко такое происходит с наростами в тех зонах, которые постоянно подвергаются трению об одежду, а также инсоляции. При наличии определенных факторов заболевание приводит к развитию серьезных осложнений.
Заболевание опасно тем, что оно может привести к появлению еще более неприятных нарушений:
- Болезнь Боуэна;
- Бовеноидные папулы;
- Плоскоклеточный рак кожного покрова.
Перерождение доброкачественных клеток в злокачественные происходит у 25% пациентов с таким диагнозом.
О данном процессе человека предупреждают тревожные симптомы, среди которых:
- Резкое увеличение численности новообразований на коже;
- Слияние единичных высыпаний в крупные бляшки;
- Возникновение болезненных язвочек в местах поражения.
Если у пациента присутствуют жалобы на такие симптомы, ему срочно требуется консультация онколога.
Главная опасность – высокая вероятность онкологии
Диагностика
Чтобы специалист смог правильно определить заболевание, которое беспокоит его пациента, требуется пройти ряд диагностических методов. Первоначально происходит сбор анамнеза. Также врачу необходимо оценить общую картину патологии и назначить больному прохождение вирусологического и гистологического исследования.
Во время диагностики ЭВЛЛ обязательно обращается внимание на следующие моменты:
- Имелись ли в семье больного пациенты с таким заболеванием;
- Болезнь побеспокоила человека в детстве, юности или более зрелом возрасте;
- Где именно локализуются болезненные высыпания и в каком количестве;
- Соответствует ли гистологическая картина гистологии, которая характерна для плоских бородавок;
- Было ли выявлено присутствие вируса папилломы человека любого типа при расшифровке вирусологического анализа.
На основе этих данных медиком делаются выводы касательно текущего состояния пациента. При ЭВЛЛ больного ставят на учет к онкологу. Поэтому в дальнейшем ему придется регулярно посещать этого специалиста, чтобы иметь возможность своевременно обнаружить перерождение высыпаний в раковые опухоли.
Лечение
Если диагностика не выявила никаких доказательств малигнизации эпидермодисплазии, то пациенту предлагается прием «Ретинола». Курс терапии данным препаратом длится около 3 месяцев. В сутки требуется принимать по 100 тысяч единиц. Дополнительно назначается витаминотерапия.
Верруциформная эпидермодисплазия, которую еще называют болезнь Левандовского-Лютца, лечится при помощи ароматических ретиноидов. Но этот метод подходит исключительно для взрослых. Больным также будут показаны иммунотропные лекарства, к примеру, интерфероны и адаптогены. При таком диагнозе нельзя отказываться от регулярного использования средств защиты от ультрафиолетового облучения, особенно в жаркие солнечные дни.
Удаление бородавчатых высыпаний при ЭВЛЛ проводят при помощи стандартных процедур:
- Электрокоагуляция;
- Лазеротерапия;
- Криодеструкция.
В лечебных целях также применяется рентгеновское излучение с мягким действием. Его еще называют Букки лучами. Активно делящиеся клетки слишком чувствительны к подобному излучению, поэтому методика позволяет в несколько раз снизить скорость разрастания патогенных наростов.
Если медики обнаружили явные признаки малигнизации, которые протекают на фоне ЭВЛЛ, то пациенту предлагается специфическое лечение. Оно включает в себя химиотерапию и хирургическое удаление опухолевых новообразований. При назначении операции предлагается метод Моса, так как он позволяет удалить все пораженные ткани и уменьшить вероятность рецидива патологического процесса.
Для лечения рака рентгенотерапия не применяется, так как облучение может спровоцировать раннее метастазирование.
Прогноз
Пациентам с эпидермодисплазией не стоит рассчитывать на успешное лечение. Прогнозы при таком диагнозе сложно назвать благоприятными. Заболевание будет продолжать развиваться на протяжении всей жизни. Чтобы точно понимать, что ожидать больному в будущем, врач должен изучить степень агрессивности патологии и выявить процент вероятности развития рака.
Источник
Бородавчатая эпидермодисплазия или болезнь Левандовского-Лютца относится к генетически обусловленным патологиям кожи пациента. Она возникает при склонности организма к инфицированию папилломавирусом. При этом наблюдается массивное развитие бородавок различного размера на разных участках кожи. Важность ранней диагностики болезни Левандовского-Лютца обусловлена не только выраженными дерматологическими дефектами, но и тяжелыми осложнениями – малигнизацией процесса и развитием плоскоклеточного рака кожи у четверти пациентов. Бородавчатая эпидермодисплазия относительно редко встречается в человеческой популяции.
Патофизиологические механизмы развития
 В основе патологии – генетическая мутация, которая приводит к нарушению нормального функционирования защитных иммунных реакций.
В основе патологии – генетическая мутация, которая приводит к нарушению нормального функционирования защитных иммунных реакций.
У пациентов с болезнью при попадании некоторых вирусов наблюдается низкая клеточная цитотоксичная активность, хотя антигенпрезентирующая способность клеток Лангерганса сохраняется.
Непосредственно к развитию патологии приводит активное инфицирование кожи папилломавирусом, который клиницисты делят на две группы:
- типы 5, 8 и 47 – обладают большим канцерогенным потенциалом, однако встречаются у больных нечасто;
- типы 3, 14, 20, 21 и 25 – наиболее часто выявляемые штаммы папилломавируса, которые редко приводят к развитию плоскоклеточного рака кожи.
Обычно инфицирование вирусом происходит в раннем детстве из-за широкого распространения возбудителя. В 90% больных первые симптомы возникают до 25 лет. Дополнительно стимулирует развитие бородавчатой эпидермодисплазии ультрафиолетовое излучение искусственного или природного (солнце) происхождения.
Генетические особенности патологии
Болезнь Левандовского-Лютца является аутосомно-рецессивной патологией, и способна передаваться от родителей к детям. Обычно, при наличии у пациента, или его близких родственников заболевания, назначают генетическую консультацию, что изучить возможность проявления бородавчатой эпидермодисплазии в следующих поколениях. Различают несколько вариантов данной ситуации:
- Если и у отца, и у матери проявилась клинически бородавчатая эпидермодисплазия, то риск развития патологии у их детей составляет 100 процентов.
- Если двое родителей являются носителями генов заболевания, то риск рождения больного ребенка составляет 25 %.
- При наличии болезни у одного с родителей, и абсолютно здорового второго, то половина детей будут бессимптомными носителями гена патологии, а вторая часть – не унаследует его.
- Если только один с родителей имеет ген болезни Левандовского-Лютца, то никто из детей не заболеет, но 25 % из них также станут бессимптомными носителями.
Современные методики планирования семьи также позволяют установить наличие патологии еще у плода. С их помощью будущие родители могут самостоятельно принять решение о сохранении беременности.
Клиническая картина
Основной клинической симптом болезни Левандовского-Лютца – генерализированное образование плоских бородавок на коже. Сначала элементы небольшого размера (1-5 мм) и возникают преимущественно на голенях, предплечьях и кистях. Реже процесс начинается с кожи лица, шеи или туловища. Количество бородавок постепенно возрастает, они сливаются и занимают практически всю поверхность кожи.
Цвет элементов при бородавчатой эпидермодисплазии бывает разным – от светло-розового до темно-коричневого. За своей плотностью они отличаются от неизмененной кожи. При активном развитии процесса бородавки быстро стают выступать над остальными тканями. Если у пациента были травмы или повреждения кожи, то в этих местах часто развиваются линейные элементы. Также отмечено появление гиперкератоза, аллопеции (выпадения волос) и дисхромии (изменение цвета).
Обычно пациенты длительное время не имеют никаких жалоб. Часто их беспокоит косметологический дефект кожи, поэтому преимущественно выявляют патологию на поздних стадиях, когда уже проявляются опасные осложнения.
Осложнения болезни Левандовского-Лютца
Бовеноидный папуллез – предраковое состояние, которое вызвано папилломавирусом. Проявляется патология массивным появлением на коже красных пятен, бляшек и пигментированных папул. Обычно диаметр образований не превышает 4 см, и он локализируется преимущественно на туловище. В области поражения пациент обычно ощущает зуд. Дополнительно папулы часто вторично инфицируются бактериальными возбудителями. Элементы сыпи обычно стабильны в течение длительного времени и не переходят друг в друга.
Болезнь Боуэна – это процесс внутриэпидермального разрастания клеток кожи. Многими дерматологами считается стадией «cancer in situ» — начальной стадией рака. Характеризуется возникновением солитарных или множественных очагов на месте первичных бородавок. Сначала появляются красные пятна или бляшки неправильной формы, которые склонны постепенно увеличиваться в размерах. На их поверхности можно обнаружить мокнущую поверхность, которая периодически покрыта белыми или желтыми чешуйками. Они довольно легко снимаются даже без специальных усилий. Бляшки имеют четкую границу с окружающими тканями и возвышаются над уровнем кожи.
Плоскоклеточный рак кожи возникает в среднем у больных бородавчатой эпидермодистрофией в 25 лет, что намного ранее, чем в остальной популяции. При прогрессировании онкопроцесса возникают численные метастазы в лимфатических узлах и отдаленных органов различных систем организма. Клинически выделяют следующие формы патологии, которые характеризуются развитием соответствующих элементов:
- язвенную;
- узелковую;
- бляшечную.
Диагностика бородавчатой эпидермодисплазии
Для диагностики бородавчатой эпидермодисплазии необходимо полноценно собрать анамнез у пациента (особенно касательно наличия патологии у близких родственников). После этого проводят лабораторные тесты – вирусологическое исследование и биопсию бородавки с гистологическим анализом. Диагноз болезни Левандовского-Лютца можно поставить при наличии следующих критериев:
- генерализированный характер бородавок;
- начало заболевания до 25 лет;
- наличие патологии у ближайших родственников;
- положительный тест на папилломавирус человека;
- характерные признаки при гистологическом исследовании.
Лечение болезни Левандовского-Лютца
Большое значение имеет защита от ультрафиолетового излучения. Также советуют избегать проведения рентгенологических исследований. В начальной стадии используются препараты с группы ретиноидов (препаратов витамина А). Их дополняют адаптогенами и интерфероном.
При наличии показаний используют целый ряд хирургических методик, чтобы удалить бородавки:
- электрокоагуляцию;
- криодеструкцию;
- лазерокоагуляцию.
При наличии осложнений проводят хирургическое выделение канцерогенных элементов. Дополнительно пациентам назначают несколько курсов химиотерапии. Облучение при развитии опухолей не проводят.
Источник
Некоторые заболевания кожи имеют наследственную природу возникновения. Другие связаны с инфекционным процессом.
Сочетает в себе сразу несколько механизмов развития крайне редкое заболевание эпидермодисплазия бородавчатая. Другое название – болезнь Левандовского-Лютца.
Механизмы развития

Эпидермодисплазия верруциформная имеет довольно сложные механизмы развития. В упрощенной форме их можно представить следующим образом:
- У человека имеется генетическая мутация, в результате которой защитные свойства кожи ослабевают.
- Мутация приводит к повышенной чувствительности кожи к воздействию вируса папилломы человека.
- С этим микробом встречаются до 90% жителей планеты, однако без генетического дефекта вирус не вызывает такого выраженного поражения кожи.
- К появлению бородавок могут привести 5, 8 и 47 типы (они чаще всего вызывают рак кожи), а также менее опасные 3, 14, 20 и 25 штаммы.
- Вирус вызывает в коже вялотекущую воспалительную реакцию. Она становится причиной разрастания кератина. Так возникают плоские бородавки – основное проявление болезни.
Имеются определенные генетические закономерности развития болезни:
- Она имеет аутосомно-рецессивное наследование: связана не с половой, а с аутосомной хромосомой и проявляется, только если предрасположенность есть у обоих родителей.
- Если оба родителя являются носителями гена, то больной ребенок родится с вероятностью 25%.
- Если же хотя бы у одного из родителей есть эта болезнь в анамнезе, то риск рождения ребенка составляет от 50 до 100% в зависимости от генетического кода другого родителя.
Установить генетическую предрасположенность болезни можно, хорошо зная семейный анамнез.
Клиника
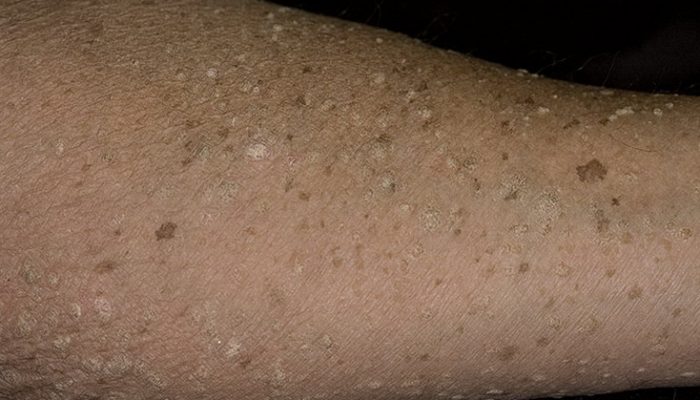
Заболевание имеет довольно характерную клиническую картину, которая позволяет установить диагноз. К симптомам болезни относятся:
- Появление на коже обильных плоских бородавок сразу после первичного инфицирования любым штаммом папилломавируса.
- Элементы имеют небольшой размер – до 5 мм. Они располагаются на коже верхних и нижних конечностей.
- Гораздо реже первичные элементы образуются на лице, шее и спине.
- Вскоре количество элементов увеличивается, постепенно они занимают кожу всей поверхности тела.
- Бородавки имеют различный размер – от розового до коричневого. Окраска связана с длительностью возникновения элемента.
- Старые бородавки могут сильно выступать над поверхностью кожи.
- Они не зудят и не болят, температура тела человека также остается неизменной.
- Возникновение элементов возможно в виде линий в местах травмирования кожи.
- Характерными проявлениями болезни являются гиперкератоз (повышенное шелушение кожи) и алопеция (выпадение волос).
Благодаря характерной клинической картине врач может поставить диагноз, даже не прибегая к специальным дополнительным методикам.
Осложнения
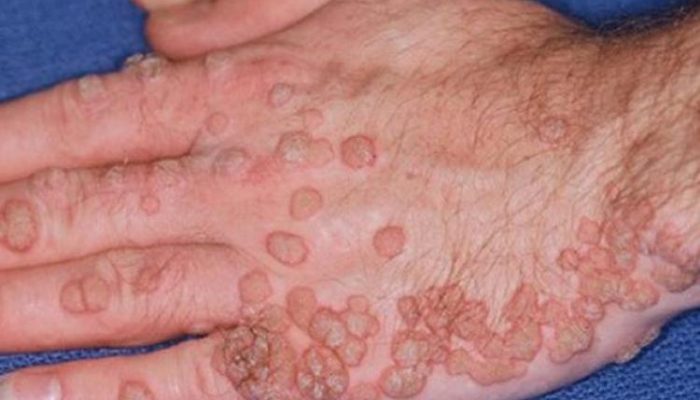
Бородавчатая эпидермодисплазия сама по себе не вызывает субъективных проявлений опасных для жизни, она является лишь косметическим дефектом. Но вся опасность заболевания заключается в том, что любая бородавка способна озлокачествляться и переходить в другую болезнь:
- Бовеноидный папуллез – является облигатным предраком (рано или поздно вызывает рак кожи). На коже формируются красные пятна и бляшки до 4 см в диаметре. Характерным проявлением является кожный зуд. Папулы не переходят друг в друга и не сливаются между собой.
- Болезнь Боуэна – является результатом избыточного разрастания кератиноцитов кожи. Считается дерматологами «раком на месте» (злокачественный процесс уже имеется, но не распространяется на глубокие слои). Проявляется появлением бляшек красного цвета, которые способны увеличиваться и покрываться мокнущей поверхностью или чешуйками белого цвета.
- Плоскоклеточный рак – наиболее опасное осложнение болезни. Способен метастазировать в различные органы тела. Клинические проявления зависят от формы болезни: язвенной, узелковой или бляшечной.
Любая из бородавок может малигнизироваться (озлокачествляться), поэтому необходима своевременная диагностика эпидермодисплазии и ее лечение.
Диагностика

Специальными методами исследования при болезни имеются вирусологический и гистологический.
Вирусологическое исследование крови проводят для определения инфицирования вирусом папилломы человека. Имеет значение определенный штамм возбудителя, так как не все вызывают патологический процесс.
Гистологический анализ – предполагает взятие биопсийного материала из бородавки. Биоптат направляется в патогистологическую лабораторию, где врач осматривает его под микроскопом.
Существует не так уж и много способов специальной диагностики бородавчатой эпидермодисплазии. Поэтому врачами разработан ряд критериев, которые увеличивают вероятность правильной постановки диагноза:
- Начало болезни до 25 лет – указывает на наследственный характер патологии.
- У ближайших родственников имеются схожие клинические проявления или установленный диагноз.
- Бородавки имеют генерализованное распространение – поражено несколько областей тела.
- Вирусологический тест на папилломавирус перечисленных выше штаммов положительный.
- Биопсия кожи с характерным гистологическим строением бородавки.
Иногда диагноз устанавливается, даже если не все критерии имеются у конкретного человека.
Лечение
Если у пациента возникают симптомы этой болезни, важно соблюдать вторичные меры профилактики:
- Избегать длительного пребывания на солнце.
- Делать рентгенографию только по строгим показаниям.
- Не подвергаться воздействию других инфекционных агентов.
При появлении первых бородавок возможно использование консервативных средств. Они помогают укрепить иммунные силы и неспецифическую защиту кожи. С этой целью применяются интерфероны, витамин А и адаптогены.
Полноценное лечение возможно только оперативным путем – удаляют каждую бородавку по отдельности с помощью:
- Электрокоагуляции – электрическое иссечение образования.
- Криодеструкции – уничтожение бородавки холодом.
- Лазерокоагуляция – иссечение специальным лазерным ножом.
Осложнения болезни могут потребовать более серьезных оперативных вмешательств, а также проведения химиотерапии.
Лучевая терапия при этой патологии не проводится.
Источник


