Программа атопический дерматит у детей диагностика лечение и профилактика
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Распространенность атопического дерматита в детской популяции неуклонно растет и составляет 10-15% в возрастной группе до 5 лет; 15-20% — среди детей школьного возраста. Атопический дерматит существенно снижает качество жизни детей, вызывая психологический дискомфорт и нарушая их социальную адаптацию. Атопический дерматит у детей является риск-фактором «атопического марша» — дальнейшего последовательного развития других аллергических заболеваний: аллергического ринита, поллиноза, аллергического конъюнктивита, бронхиальной астмы. При ослаблении организма атопический дерматит у детей может осложняться присоединением вторичной бактериальной и грибковой инфекций.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.

Атопический дерматит у детей
Причины
Возникновение атопического дерматита у детей обусловлено комплексным взаимодействием различных факторов окружающей среды и генетической предрасположенности к аллергическим реакциям. Атопическое поражение кожи обычно возникает у детей с наследственной склонностью к развитию аллергических реакций. Доказано, что риск развития атопического дерматита у детей составляет 75-80% при наличии гиперчувствительности у обоих родителей и 40-50% — при атопии у одного из родителей.
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
- младенческую (с периода новорожденности до 3 лет)
- детскую – (с 3 до 12 лет)
- подростковую (с 12 до 18 лет)
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
- ограниченным (очаги локализуются в одной из областей тела, площадь поражения не >5% поверхности тела)
- распространенным/диссеминированным (поражение — от 5 до 15% поверхности тела в двух и более областях)
- диффузным (с поражением практически всей кожной поверхности).
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
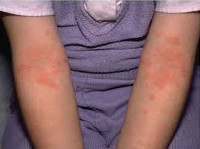
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
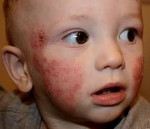
Типичная локализация очагов – симметрично в области лица (на поверхности щек, лба, подбородка); волосистой части головы; на разгибательных поверхностях конечностей; реже в локтевых сгибах, подколенных ямках и в области ягодиц. Для начальных проявлений атопического дерматита у детей характерны: гнейс — себорейные чешуйки с усиленным салоотделением в зоне родничка, у бровей и за ушами; молочный струп — эритема щек с желтовато-коричневыми корочками. Кожные изменения сопровождаются интенсивным зудом и жжением, расчесами (экскориацией), возможно гнойничковое поражение кожи (пиодермия).
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
- Диета. Помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и др.
- Медикаментозное лечение. Включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств. Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию.
- Местное лечение. Помогает устранить зуд и воспаление кожи, восстановить ее водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении — в комбинации с антибиотиками и противогрибковыми средствами.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Источник
К сожалению достаточно часто даже при выполнении всех рекомендаций у детей, родившихся от матерей, страдающих бронхиальной астмой, развивается атопический дерматит (диатез). В каждом конкретном случае причиной его может быть какой-либо фактор окружающей среды, пищевой агент, нарушение правил проведения профилактических вакцинаций, лечение антибактериальными препаратами (в особенности пенициллиновой группы). Поисками причины развития кожного процесса должен заниматься педиатр-аллерголог, однако существуют общие направления в лечении атопического дерматита (АД):
- диетотерапия (мероприятия по исключению пищевых аллергенов);
- контроль за окружающей ребенка средой;
- уход за кожей.
Лечебное питание является важнейшей составляющей частью профилактики и комплексного лечения детей с АД и имеет своими целями максимальное уменьшение аллергенного воздействия пищи на организм ребенка и создание условий для нормализации функционального состояния органов пищеварения.
Гипоаллергенная диета при АД строится с учетом следующих принципов:
- Исключение из питания причинно-значимых аллергенов (выявленных клинически и специальными методами диагностики — кожными и лабораторными тестами), а также исключение продуктов, содержащих экстрактивные вещества, консерванты и красители.
- Адекватная замена исключенных продуктов натуральными или специализированными лечебными продуктами в соответствии с возрастными потребностями и особенностями функционального состояния органов пищеварения ребенка.
Характеристика так называемой «неспецифической гипоаллергенной диеты» для детей старше 1 года, т. е. имеющих полный рацион питания, представлена ниже. При приготовлении пищи необходимо соблюдать щадящую ку¬линарную обработку. Блюда готовятся на пару, отвариваются, запекаются. Пища детям после года жизни дается преимущественно в неизмельченном виде. Применяется предварительная специальная обработка некоторых продуктов (очищенный и мелко нарезанный картофель вымачивается в холодной воде в течение 12-14 ч, остальные овощи и крупы вымачиваются в течение 1-2 ч, мясо под¬вергают двойному вывариванию). Блюда не должны быть горячими.
Следует подчеркнуть, что вопрос о необходимости длительного применения гипоаллергенной диеты сегодня существенно пересматривается. Эта диета может приводить к пищевой недостаточности и нарушению физического развития ребенка, а также к серьезным психологическим проблемам в семье и неправильному социально-психологическому развитию ребенка. Поэтому жестко ограничительная диета должна рассматриваться как «стартовая», т. е. диета для начального этапа. Далее, в зависимости от степени тяжести течения АД и в процессе выяснения спектра индивидуально непереносимых продуктов, диета должна постепенно расширяться путем индивидуальной оценки переносимости тех или иных пищевых продуктов.
- бульоны, острые, соленые, жареные блюда, копчености, пряности, колбасные и гастрономические изделия (вареная и копченая колбасы, сосиски, сардельки, ветчина), печень
- рыба, икра, морепродукты
- яйца
- острые и плавленые сыры, мороженое, майонез, кетчуп
- овощи: редька, редис, щавель, шпинат, томаты, болгарский перец, квашеная капуста, соленые и маринованные огурцы
- грибы, орехи
- фрукты и ягоды: цитрусовые, земляника, клубника, малина, абрикосы, персики, гранаты, виноград, облепиха, киви, ананас, дыня, арбуз
- тугоплавкие жиры и маргарин
- газированные фруктовые напитки, квас
- кофе, какао, шоколад
- мед, карамель, зефир, пастила, торты, кексы (с ароматизаторами и пр.)
- жевательная резинка
- манная крупа, макаронные изделия, хлеб из муки высших сортов
- цельное молоко и сметана (дают только в блюдах, если нет признаков непереносимости), творог, йогурты с фруктовыми добавками
- баранина, курица
- ранние овощи (разрешены при условии обязательного предварительного вымачивания)
- морковь, репа, свекла, лук, чеснок
- фрукты и ягоды: вишня, черная смородина, бананы, клюква, ежевика, отвар шиповника
- сливочное масло
- крупы (кроме манной)
- кисломолочные продукты (кефир, биокефир, йогурты без фруктовых добавок и пр.)
- неострые сорта сыра
- постное мясо (говядина, свинина, кролик, индейка, конина),
- специализированные мясные консервы для детского питания
- овощи: все виды капусты, кабачки, патиссоны, светлая тыква, зелень петрушки, укропа, молодой зеленый горошек, стручковая фасоль
- фрукты: зеленые и белые яблоки, груши, светлые сорта черешни и сливы, белая и красная смородина, крыжовник
- топленое сливочное масло, рафинированное дезодорированное растительное масло (кукурузное, подсолнечное, оливковое и др.)
- фруктоза
- хлеб пшеничный второго сорта или «Дарницкий», хлебцы зерновые, несладкие кукурузные и рисовые палочки и хлопья
Безусловно, на неопределенно длительный срок должны исключаться продукты, содержащие красители, ароматизаторы и пр. («Кока-Кола», «Спрайт» и другие аналогичные напитки, жевательная резинка и пр.).
Следовательно, первый этап требует достаточно жестких ограничений в диете (вплоть до полного соблюдения условий «неспецифической гипоаллергенной диеты»), второй этап — поиск индивидуальных путей постепенного расширения диеты до физиологической, т. е. соответствующей возрасту ребенка.
Необходимо иметь в виду тот факт, что не всегда кожные реакции у детей младшего возраста связаны с аллергическими механизмами. В ряде случаев имеет значение незрелость ферментативных систем желудочно-кишечного тракта, которая постепенно уменьшается с ростом ребенка, и позволяет вводить в рацион питания те продукты, которые раньше исключались.
Уход за кожей является важнейшим направлением у детей, больных атопическим дерматитом. Одной из ошибок является запрещение купания детей, особенно при обострении АД. Напротив, эти пациенты нуждаются в ежедневном двадцатиминутном купании, которое очищает и увлажняет кожу, улучшает проникновение лекарственных препаратов, предотвращает инфицирование, доставляет удовольствие ребенку. Вода для купания не должна быть горячей. Дехлорирование воды проводится путем отстаивания воды в ванне в течение 1-2 ч с последующим ее согреванием или добавлением кипятка.
- не следует пользоваться мочалками, растирать кожу;
- желательно применять высококачественные моющие средства с нейтральным рН (5,5);
- после купания кожу промокнуть (не вытирать досуха!) полотенцем;
- нанести на еще влажную кожу, на участки повышенной сухости смягчающие специальные средства для ухода за кожей ребенка с атопией.
- подбирать средства гигиены, исключая использование агрессивных средств очистки, которые удаляют с кожи не только загрязнения, но и защитную гидролипидную пленку;
- оберегать кожу от использования чрезмерно жесткой воды;
- выбирать для стирки одежды порошки с неагрессивными моющими компонентами;
- избегать соприкосновения кожи с чрезмерно жесткой тканью и шерстью;
- не использовать горячую воду для душа и ванны;
- на пляже после купания тщательно промокнуть кожу полотенцем, так как процесс испарения воды высушивает эпидермис;
- защищать кожу от избыточного воздействия солнечных лучей;
- использовать специальные средства, предназначенные для ухода за кожей при АД.
Источник


