Пузырчатка во рту и герпес во рту

Возникновение болезненных пузырьков на губах служит первым признаком развития герпеса. Но не многие знают, что данное заболевание не ограничивается локализацией высыпаний только лишь на губах. Появление герпеса во рту у взрослых требует правильного подхода к лечению. Рассмотрим какие симптомы характерны для заболевания, наиболее эффективные методы диагностики и препараты, которые используют для устранения болезни.
Причины заболевания
Причиной появления герпеса на слизистой рта становится вирус ВПГ (вирус простого герпеса) 1 типа. В 10% случаев он способен вызывать осложнения. Вирус герпеса 2 типа (генитальный) способен передаваться при сексуальном контакте и также является причиной появления сыпи во рту. Она характеризуется возникновением мелких пузырьков, которые не представляют серьёзной опасности для жизни пациента.
К числу наиболее вероятных причин появления герпеса на слизистой рта специалисты называют:
- хирургические манипуляции;
- сильные стрессы эмоциональной или физической этиологии;
- простудные заболевания, ослабляющие работу иммунной системы;
- регулярные менструации;
- авитаминоз;
- онкологические новообразования;
- ВИЧ;
- период беременности или лактации;
- хронический дефицит сна;
- физическое переутомление, вызванное серьёзными нагрузками;
- длительный приём антибиотиков;
- курсы химиотерапии;
- злоупотребление никотином или алкоголем;
- хронические заболевания различной этиологии;
Длительные клинические исследования выявили, что герпес полости рта может быть следствием различных травм. Их причиной являются неосторожные стоматологические манипуляции, чрезмерное пребывание на солнце или морозе и т. д.
Первичное инфицирование герпесвирусом происходит в детстве. После этого, вирус внедряется в геном человека и полное излечение от данного заболевания становится невозможным.
Что такое вирус простого герпеса
Симптомы и клиническая картина
Симптомы герпеса во рту у взрослых позволяют специалисту поставить предварительный диагноз. В дальнейшем он должен быть подтверждён лабораторными исследованиями. К числу наиболее характерных признаков инфицирования относятся:
- очаги покраснения слизистой полости рта;
- пузырьки, наполненные прозрачным экссудатом;
- язвочки, образованные на месте пузырьков;
- зуд;
- жжение;
- боль при приёме пищи;
- отёчность очага поражения.
Эти симптомы похожи на признаки стоматита. Поэтому необходимо провести дифференциальную диагностику, которая позволяет выявить наличие вируса простого герпеса в полости рта и начать своевременное лечение.
Формы заболевания
Помимо характерных симптомов герпеса во рту, существует целый перечень признаков общего недомогания. Проявления герпетической инфекции во рту напрямую зависят от стадии развития болезни. Специалисты выделяют три основные формы:
Лёгкая форма заболевания протекает без каких-либо характерных симптомов. Пациент чувствует сонливость, недомогание. В ряде случаев отмечается незначительное повышение температуры тела. Внимательный осмотр позволяет выявить небольшие ранки на поверхности слизистой оболочки полости рта.
Для заболевания средней степени тяжести характерна чёткая клиническая картина. Она сопровождается высыпаниями в виде пузырьков, а также изменением картины крови. Своевременное обращение к специалисту после появления первых клинических признаков позволяет диагностировать заболевание на ранней стадии и начать курс терапии.
Тяжёлая форма течения болезни. Для неё характерно повышение температуры тела до 39-400С, воспалением и увеличением в размерах шейных или подчелюстных лимфатических узлов. У пациента, поражённого герпесом, на слизистой оболочке рта чётко видна сыпь в виде пузырьков. В тяжёлых случаях состояние пациента резко ухудшается, появляется слабость, сонливость, ломота в мышцах.
При герпесе слизистой оболочки рта обязательным условием успешного лечения является дифференциальная диагностика. Заболевание можно спутать со стоматитом, поэтому необходимо тщательное проведение лабораторных исследований.
Как выглядит герпес во рту — локализация вируса
Появление герпеса во рту носит чёткую локализацию. Ошибочно мнение о том, что герпес возникает только на губах. Клинические исследования показали, что пузырьки могут образовываться во всей полости рта.
Герпес на нёбе характеризуется появлением пузырьков, отёчностью, покраснением слизистой рта.
Герпес на нёбе
 1
1  2
2
На внутренней стороне щеки появление пузырьков сопровождается зудом и жжением, болями при разговоре и мимике, а также отёчностью и покраснением слизистой рта.
Герпес на внутренней стороне щеки
 1
1  2
2
Герпес на языке характеризуется ранками, болями и отёчностью. Отмечается покраснение слизистой и зуд. У пациента отмечается ухудшение дикции.
Герпес на языке
 1
1  2
2
Для герпеса на десне классическими симптомами станут боль при жевании. Пациент отказывается от приёма пищи. Ярко выражена отёчность и воспаление, зуд или жжение в области появления язвочек.
Герпес на десне
 1
1  2
2
При локализации сыпи на миндалинах или поверхности глотки клиническая картина похожа на симптомы ангины. Поэтому, здесь также необходима дифференциальная диагностика для постановки верного диагноза.
Герпес в горле
 1
1  2
2
Для развития заболевания характерно 4 основных этапа:
- Покраснение и отёчность очага поражения. Чаще всего пациент не придаёт значение первым признакам недомогания.
- Появление пузырьков, наполненных прозрачным содержимым. В этот период пациент наиболее заразен и способен передавать инфекцию здоровым людям из своего окружения.
- Содержимое пузырьков мутнеет. Затем происходит вскрытие папул. На их месте образуются болезненные язвочки.
- Постепенно язвочки покрываются корочками. Спустя несколько дней корочки отпадают. Попытка самостоятельно удалить корочки приводит к формированию кровоточащих эрозий. Заживление в этом случае будет весьма продолжительным.
Наиболее болезненным признан период, когда начинают лопаться пузырьки с мутным экссудатом. Классическим сроком заживления язв принято считать срок 10-14 суток. Если спустя этот срок признаки болезни не исчезли, то это свидетельствует о развитии осложнений.
Как проходит диагностика
Диагностические мероприятия по выявлению герпеса во рту включают в себя несколько этапов:
- сбор анамнеза болезни;
- осмотр лечащим врачом — специалист определяет места локализации сыпи, её характер и основные признаки заболевания;
- проведение биопсии;
- взятие мазка для выявления герпесвируса, определения его типа, а также для выявления чувствительности к различным лекарственным средствам;
- проведение лабораторных анализов, направленных на исследование крови пациента — целью этого исследования становится выявление наличие в крови антител к возбудителю.
Отдельного внимания заслуживает дифференциальная диагностика, которая необходима для правильной постановки диагноза. Нужно отличить герпес от стоматита (не герпетического). Клинические исследования показали, что между этими патологическими процессами существуют определённые различия:
- Локализация. Герпес во рту располагается в одном месте (язык, щёки, дёсны). Для стоматита характерно одновременное поражение нескольких зон.
- Сыпь. После вскрытия герпетических пузырьков на их месте остаются язвочки, которые постепенно заживают. При стоматите пузырьки отсутствуют, а язвочки появляются на слизистой оболочке сразу.
- Зона поражения. Для сыпи при герпесе характерно расположение пузырьков возле костных структур. Только потом она распространяется на мягкие ткани. Стоматит, наоборот, изначально поражает губы, внутреннюю поверхность щёк.
Важно понимать, что герпес во рту и стоматит требуют принципиально разного подхода к лечению. Своевременная диагностика сделает курс терапии максимально эффективным.
Острый герпетический стоматит — один из опасных видов стоматита
Как лечить герпес во рту
При лечении герпеса во рту специалист придерживается нескольких принципов:
- купирование процесса распространения вируса;
- устранение симптоматики;
- облегчение общего самочувствия;
- использование лекарственных средств для местного применения;
- укрепление работы иммунной системы.
Не следует самостоятельно подбирать лекарственные средства. Это может привести к развитию осложнений или ухудшению общего самочувствия.
Чем лечить герпес во рту взрослого — медикаментозная терапия
Лечение у взрослого человека осуществляется с использованием современных лекарств от герпеса. Хорошие результаты даёт применение комплексной терапии, которая включает в себя:
- Противовирусные средства. Они позволяют остановить процесс размножения возбудителя и переводят заболевание в латентную форму. К числу наиболее известных «Валацикловир» и «Фамцикловир». При болезнях полости рта используются таблетки «Зовиракс» и «Ацикловир».
- Болевой синдром позволяет устранить использование 2% раствора «Лидокаина Гидрохлорида». Им следует обрабатывать ротовую полость путём полоскания с течение 3 минут. Затем остатки средства необходимо выплюнуть. Хорошо зарекомендовали себя гели для местного применения. «Калгель» или «Камистад».
- Симптомы общего недомогания устраняет курс терапии, в который включён «Ибупрофен», «Мелоксикам» и другие нестероидные противовоспалительные препараты;
- Обработку пузырьков и язвочек следует проводить с использованием перекиси водорода, а потом мазать масляным раствором «Хлорофиллипт».
- Укрепление иммунной системы достигается за счёт приёма витаминов и минеральных комплексов.
Чтобы вылечить герпес в период болезни необходимо воспрепятствовать присоединению вторичной бактериальной инфекции. Она может привести к развитию осложнений. После каждого приёма пищи следует полоскать ротовую полость с применением солевого раствора, «Мирамистин», «Хлоргексидин» и других антисептических средств.
Использовать мазь от герпесвируса на основе «Ацикловира» или «Панцикловира» не имеет смысла. Активные компоненты крема при герпесе во рту быстро смываются слюной и эффективность лечения снижается.
Лечение заболевания с помощью народной медицины
При лечении герпеса на слизистой рта в домашних условиях можно использовать методы народной медицины. Они позволяют избавиться от симптомов и дают стойкую положительную динамику при лечении.
К числу наиболее известных средств относятся:
- Настой мелиссы, ромашки и полыни. Смесь необходимо залить кипятком и настоять в течение 20 минут. Процедить, затем полоскать рот тёплым раствором.
- При болезнях полости рта хорошо зарекомендовали себя обработки ранок и язвочек соком алоэ.
- При локализации вируса на губах эффективно прикладывать кубики льда или смачивать очаги поражения медицинским спиртом.
Важно понимать, что средства народной медицины должны применяться только в совокупности с курсом лекарственных средств. Пациент должен находиться под наблюдением специалиста.
Профилактика болезни
Специалисты напоминают, что полностью избежать рецидива заболевания практически невозможно. Но воспользовавшись советами врачей можно значительно снизить риск рецидива. К числу наиболее эффективных мер профилактики относятся:
- Поддержание работы иммунной системы. Оно достигается за счёт приёма витаминов, соблюдения режима сна и отдыха, прогулок и регулярных физических нагрузок;
- Контроль за состоянием зубов. Посещение стоматолога не меньше двух раз в год позволит снизить риск развития патогенной микрофлоры во рту;
- Соблюдение личной гигиены. Важно поддерживать в чистоте не только тело, но и личные вещи.
- Снизить количество стрессов за счёт приёма успокоительных лекарственных препаратов. Хороший эффект даёт приём комплексных витаминов, в состав которых входит магний.
С учётом всех вышеперечисленных факторов пациенты могут снизить риск рецидива герпесвируса или ускорить процесс выздоровления в случае его проявления.
Герпетическая инфекция встречается достаточно часто. Попав в организм человека вирус встраивается в ДНК хозяина и на протяжении всей жизни остаётся в латентном состоянии. При физических или эмоциональных стрессах вирус активизируется, но своевременная консультация специалиста позволяет быстро вылечить заболевание и устранить его симптомы.
Источник
Пузырчатка полости рта и конечностей вируса Коксаки. Диагностика и лечение
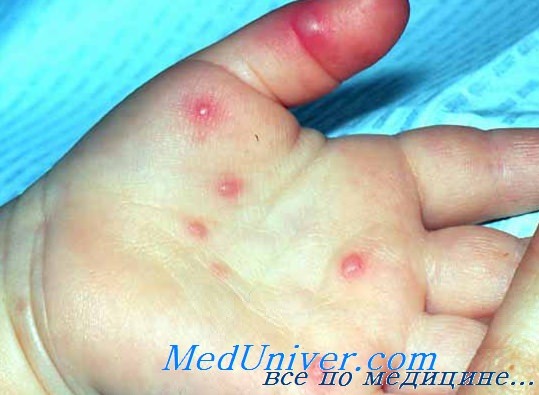
• Пузырчатка полости рта и конечностей — вирусное заболевание, которое может поражать людей и некоторых животных и проявляется характерной клинической картиной. Заболевание распространено во всем мире.
• В Соединенных Штатах эпидемии случаются каждые три года. В умеренном климате пик заболеваемости приходится на конец лета и начало осени.
• Пузырчатка полости рта и конечностей протекает легко, по у грудных детей и детей младшего возраста течение может быть более тяжелым.
• Расовых и половых различий не выявлено. Большинство случаев наблюдается у детей младше 10 лет.
• Пузырчатка полости рта и конечностей обычно вызывается энтеровирусами, в частности вирусами коксаки. Эпидемические инфекции обусловлены вирусом коксаки А16 или энтеровирусом 712. Встречаются спорадические случаи, вызванные другими типами вируса коксаки.
• Инфекции, вызванные вирусом коксаки, острозаразные. Инфекция передается воздушно-капельным путем или при прямом контакте с калом больного. Во время эпидемий вирус передается от ребенка к ребенку и от матери к плоду.
• Инкубационный период составляет в среднем 3-6 дней. Вначале вирус имплантируется в слизистую желудочно-кишечного тракта, а затем в течение 24 часов попадает в лимфоузлы. Быстро развивается виремия с распространением на слизистую полости рта и кожу. Обычно к 7 дню формируется нейтрализующий ответ со стороны антител, и вирус устраняется из организма.
• Если пузырчатка полости рта и конечностей вызывается энтеровирусами, она может привести к миокардиту, пневмонии, менингоэнцефалиту и даже смерти.
• Инфекция в первом триместре беременности может вызвать спонтанный выкидыш или замедление роста плода.
Первым признаком пузырчатки полости рта и конечностей является продромальный период, который обычно длится от 12 до 36 часов и включает типичные общие симптомы вирусной инфекции с анорексией, болью в животе и в полости рта. Очаги присутствуют от 5 до 10 дней и спонтанно разрешаются через 5-7 дней. Каждый очаг вначале формируется как эритематозная папула диаметром 2-10 мм, из которой возникает серая овальная везикула, расположенная параллельно линиям натяжения кожи по продольной оси. Очаги в полости рта возникают в виде эритематозных пятен и развиваются в везикулы па эритематозном основании (диаметром 2-3 мм), а затем быстро изъязвляются. Везикулы болезненные и могут препятствовать приему пищи. В некоторых случаях увеличиваются шейные и поднижнечелюстные лимфоузлы.
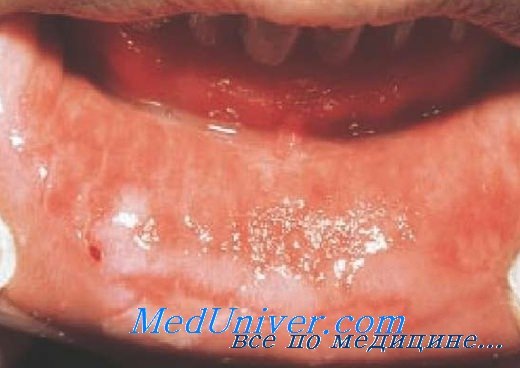
Кожные очаги возникают на кистях, стопах и/или ягодицах, а очаги в полости рта могут располагаться на твердом небе, слизистой щек, деснах и/или языке.
Лабораторные исследования не требуются.
Дифференциальная диагностика пузырчатки
• Афтозный стоматит проявляется в виде единичной или множественных язв в полости рта без высыпаний на коже.
• Ветряная оспа характеризуется скоплениями везикулезных очагов, распространенными по всему телу.
• Многоформная эритема проявляется мишеневидными очагами по всему телу, которые также поражают кожу ладоней и стоп.
• Простой герпес отличается болезненными рецидивирующими изъязвлениями губ или гениталий без одновременных очагов на кистях и стопах, за исключением герпетического панариция на кисти.
Лечение пузырчатки
• Очаги в полости рта обычно не такие болезненные, как при герпетическом гингивостоматите. Если пациент все же испытывает сильную боль в полости рта, которая мешает ему принимать пищу, можно назначить местные анестетики, например, вязкий 2% лидокаин по рецепту или безрецептурный 20% местный бензокаин (Orabase) для лечения болезненных язв в полости рта. Помогает также комбинированный раствор в составе алюминия и магния гидроксида (жидкий антацид) и 2% вязкого лидокаина, который применяется несколько раз в день для полоскания полости рта по мере необходимости, чтобы уменьшить боль.
• Для купирования лихорадки применяются Ацетаминофен или нестероидные противовоспалительные/селективные ингибиторы циклооксигеназы 2, а для лечения артралгий — анальгетики. Аспирин не следует применять для предупреждения синдрома Рея при вирусных инфекциях у детей младше 12 лет.
• Имеется одно сообщение о вызванной энтеровирусом пузырчатке полости рта и конечностей при иммунодефицитом состоянии, симптомы и очаги быстро разрешились при пероральном приеме ацикловира.
Рекомендации больным пузырчаткой. Родителям маленьких детей необходимо следить за признаками обезвоживания вследствие нарушения поступления жидкости из-за боли в полости рта. При затухании симптомов пациент может посещать школу, однако необходимо обратить внимание на тщательное мытье рук, чтобы предотвратить передачу инфекции. При наличии каких либо неврологических симптомов следует немедленно обратиться к врачу.
Клинический пример пузырчатки. Четырехлетнего мальчика с невысокой температурой и очаговым поражением кистей и стоп привели в бесплатную клинику для бездомных семей. Мать сообщила, что еще у двух детей в центре временного проживания наблюдаются подобные высыпания. При дальнейшем обследовании у ребенка были выявлены очаги в полости рта. Мать успокоили сообщением о том, что пузырчатка полости рта и конечностей разрешается самостоятельно. Лечение включает обильное питье и при необходимости — жаропонижающие препараты.
— Вернуться в оглавление раздела «Дерматология»
Оглавление темы «Инфекционные заболевания кожи»:
- Ветряная оспа. Причины и механизмы развития
- Диагностика ветряной оспы. Лечение и профилактика
- Опоясывающий лишай. Причины и механизмы развития
- Диагностика опоясывающего лишая. Лечение и профилактика
- Глазная форма опоясывающего лишая. Причины и механизмы развития
- Диагностика глазной формы опоясывающего лишая. Лечение
- Корь. Причины и механизмы развития
- Диагностика кори. Лечение и профилактика
- Инфекционная эритма — пятая болезнь. Диагностика и лечение
- Пузырчатка полости рта и конечностей. Диагностика и лечение
Источник
Пузырчатка — заболевание, клинически проявляющееся образованием на невоспаленной коже и слизистых оболочках пузырей, развивающихся в результате акантолиза и распространяющихся без адекватного лечения на весь кожный покров. Характеризуется злокачественным течением.
Термин “пузырчатка” объединяет ряд заболеваний кожи и слизистых оболочек, характеризующихся высыпанием пузырей, но различающихся по клинике, патологической анатомии, наличию или отсутствию акантолитических клеток в мазках-отпечатках.
Частая начальная локализация высыпаний истинной акантолитической пузырчатки на слизистой оболочке полости рта при отсутствии типичных признаков на кожных покровах создает трудности в диагностике и приводит часто к диагностическим ошибкам.Таких больных долгое время лечат по поводу стоматитов, МЭЭ, кандидозов и т.д.
Согласно классификации Н.Д.Шеклакова различают следующие виды пузырчатки, поражающие слизистую оболочку полости рта.
Истинная (акантолитическая) пузырчатка:
1) вульгарная пузырчатка;
2) вегетирующая пузырчатка;
3) листовидная пузырчатка;
4) себорейная (эритематозная) пузырчатка или синдром Сенир-Ашера.
Неакантолитическая (ложная) пузырчатка:
1) собственно неакантолитическая пузырчатка (буллезный пемфигоид Левера);
2) слизисто-синеахиальный атрофирующий буллезный дерматит (пузырчатка глаз);
3) доброкачественная неакантолитическая пузырчатка слизистой оболочки только полости рта.
Этиология и патогенез пузырчатки
Этиология пузырчатки до конца не изучена.
Популярной является инфекционная (вирусная) теория пузырчатки, однако выделить вирус до сих пор не удалось, отсутствуют также доказательства заразности этого заболевания.
Теория нейрогенного происхождения основывалась на постоянном выявлении дегенеративных изменений нервной системы при патологоанатомических исследованиях, однако первичность этих изменений не доказана. Они являются, по-видимому, вторичными, возникающими вследствие резкого нарушения обмена веществ.
Существуют также теории эндокринного и токсического происхождения.
Большая роль в настоящее время отводится аутоиммунным механизмам развития заболевания. Эта теория основывается на обнаружении в крови больных пузырчаткой циркулирующих антител типа IgG, которые имеют родство с межклеточным веществом шиповидного слоя эпидермиса, количество антител зависит от тяжести заболевания.
Исследования А.Г.Автануилова и Н.А.Машкиллейсона показали, что при пузырчатке в ядрах акантолитических клеток увеличено содержание ДНК, причем имеется прямая связь между повышением уровня ядерной ДНК и тяжестью заболевания, что, по-видимому, ведет к изменению антигенной структуры этих клеток и выработке против них аутоантител типа IgG.
По данным Н.А.Машкиллейсона важная роль в патогенезе пузырчатки принадлежит изменениям Т- и В-лимфоцитов, причем, если ответственность за активность патологического процесса лежит на В-лимфоцитах, то количество и функциональное состояние Т-лимфоцитов определяют возникновение и течение заболевания.
В ряду условий развития заболевания имеет место также значение повреждения слизистой оболочки, эмоциональная травма, изменения крови.
Клиника при пузырчатке
Из 4 форм акантолической пузырчатки для врачей-стоматологов особый интерес представляет вульгарная пузырчатка, которая поражает полость рта наиболее часто (75% больных истинной пузырчаткой).
Вульгарная пузырчатка — это тяжелый буллезный дерматоз, которым страдают люди в возрасте 40—60 лет, преимущественно женщины. Течение заболевания чаще всего хроническое, или подострое, редко острое.
Слизистая оболочка полости рта при вульгарной пузырчатке поражается у большинства больных (около 70%), причем эти поражения длительное время, несколько месяцев и даже лет, могут быть единственными симптомами заболевания.
В полости рта процесс течет иначе, чем на коже, что объясняется анатомическими особенностями эпителия полости рта.
Но и в полости рта вульгарная пузырчатка протекает по-разному. В одном случае, вначале на месте поражения эпителий мутнеет, в центре очага возникает эрозия, быстро распространяющаяся по периферии. Если по такому помутневшему эпителию провести тампоном, то верхний слой его легко снимается, обнажая эрозивную поверхность. Эрозии при пузырчатке бывают различных размеров — от небольших ссадин до обширных поверхностей синевато-красного цвета, часто они “голые”, без налета, или покрыты довольно легко снимающимся фибринозным налетом. Высыпания появляются на неизмененной слизистой оболочке.
В других случаях, поражение слизистой оболочки в виде появления пузырей различной локализации обусловлено нередко изоморфной реакцией в результате раздражения в полости рта микротравмами. Пузыри размером от 1—2 до 30 — 40 мм (от чечевичных зерен до голубиного яйца) имеют вначале прозрачное содержимое, в последующем могут принимать желтоватый и мутноватый оттенок. Покрышка пузырей вначале напряжена, затем становится дряблой, вскрытие пузыря происходит в результате разрыва покрышки или рассасывания экссудата (на кожных покровах при ссыхании пузырей образуются корки, на слизистой оболочке — плотные налеты).
В полости рта элементы поражения располагаются по всей слизистой оболочке, особенно в легко травмируемых складках. Могут поражаться и слизистые оболочки носа, глаз, половых органов, гортани, зева, пищевода.
На коже пузыри локализуются на спине, груди, руках, ногах, шее, реже — лице.
Первая фаза заболевания характеризуется появлением на слизистой оболочке одиночных или множественных небольших пузырей, не сопровождающихся выраженными общереактивными явлениями. При их вскрытии образуются эрозии. Симптом Никольского не всегда положительный.
Вторая фаза характеризуется развитием больших пузырей, при вскрытии которых остаются эрозии. Они часто сливаются, образуя ярко-красную эрозивную поверхность. Эрозии легко кровоточат при приеме пищи или при дотрагивании инструментом.
Язык отечен, отмечаются отпечатки зубов. Симптом Никольского положительный. Отмечается гиперсаливация, резкая болезненность эрозий. При локализации на слизистой оболочке и красной кайме губ эрозии быстро покрываются желтовато-бурыми или кровянистыми корками. Отмечается неприятный запах изо рта. Тяжелое общее состояние иногда приводило раньше к кахексии и смертельному исходу.
Третья фаза — преимущественная эпителизация — характеризуется стиханием острых явлений. Эрозии заживают, новые пузыри образуются реже. Симптом Никольского в очагах поражения определяется с трудом. Субъективные ощущения сопровождаются небольшим жжением, либо покалыванием, либо парестезиями, которые нередко являются предвестниками заболевания.
Вегетирующая пузырчатка встречается значительно реже. Начальным признаком нередко является поражение слизистой оболочки полости рта, локализующееся на щеках, языке, нёбе и углах рта. Характерно образование ярко-красных мягких вегетаций на фоне эрозивной поверхности после вскрытия пузырей. Обычно в процесс включаются и прилегающие к полости рта участки кожи, где вегетации покрыты рыхлыми грязно-бурыми корками. В углах рта образуются болезненные кровоточащие трещины. На нормальной или слегка гиперемированной коже появляются пузыри. Они мельче, чем при вульгарной пузырчатке, имеют более тонкую покрышку, располагаются в эпидермисе более поверхностно. Преимущественная локализация — в области подмышечных впадин, пупка, паховых складок, половых органов и заднего прохода (в участках мацерации). После эпителизации высыпаний остается пигментация темно-бурого цвета. Симптом Никольского положительный.
Листовидная пузырчатка встречается редко, отличается внезапным началом при общем хорошем самочувствии больного. Пузыри возникают на коже волосистой части головы и туловища, могут долгое время носить локализованный характер, однако возможна и быстрая генерализация процесса с поражением других участков кожи. Пузыри располагаются в поверхностных слоях эпителия, поэтому при вскрытии пузырей экссудат ссыхается в тонкие корочки, напоминающие листы слоеного теста. Обычно пузыри сливаются друг с другом и образуют при вскрытии большие эрозивные поверхности, аналогичные ожоговым. Симптом Никольского положительный. При генерализации процесса общее состояние больных ухудшается: возникает слабость, повышается температура. Слизистая оболочка полости рта вовлекается в процесс редко.
Себорейная пузырчатка — довольно редкое заболевание. Эритематозные очаги поражения на фоне жирной себореи образуют тонкие желтоватые корочки, легко отторгающиеся без последующего образования атрофических участков. При распространении процесса на кожных покровах отмечается разлитая гиперемия, шелушение, напоминающее себорейную экзему с явлениями импетигинизации. Описаны случаи первичной локализации пузырей на слизистой оболочке полости рта.
Неакантолитическая пузырчатка (доброкачественная) характеризуется образованием субэпителиальных пузырей, без акантолитических клеток, симптом Никольского отрицательный. Прогноз заболевания благоприятный, если не имеется вторичных отягощающих осложнений.
Собственно неакантолитическая пузырчатка наблюдается у пожилых людей, имеет хроническое течение. Начало характеризуется появлением напряженных пузырей на слизистой оболочке полости рта, реже — губ. Пузыри развиваются на гиперемпрованном или на неизмененном основании и могут долго не вскрываться. При вскрытии пузырей эрозии заживают без образования рубцов, атрофических участков.
Слизисто-синехиалъный атрофирующий буллезный дерматит (пузырчатка глаза) протекает доброкачественно, поражает слизистую оболочку глаз или полости рта с образованием рубцов. Первые пузыри могут возникнуть на слизистой оболочке полости рта. В отличие от обыкновенной пузырчатки эрозии не имеют по периферии бахромки отслаивающегося эпителия и не склонны к периферическому росту. Они не кровоточат и малоболезненны. Часто наблюдается хронический ринит, поражение пищевода, спайки либо атрофия слизистой оболочки наружных половых органов. На кожных покровах пузыри встречаются примерно у трети больных.
Доброкачественная неакантолитическая пузырчатка только полости рта не сопровождается нарушением общего состояния организма больного. На слизистой оболочке появляются мелкие напряженные пузыри с прозрачным либо геморрагическим содержимым, при вскрытии которых образуются малоболезненные и быстроэпителизируклциеся эрозии. Симптом Никольского отрицательный. В период эпителизации эрозий отсутствуют рубцы, спайки, атрофии. Пузыри обычно образуются на фиксированных участках.
Острота процесса при пузырчатке определяется появлением пузырей и эрозий. В благоприятных случаях, что бывает нечасто, эрозии через 3—6 недель эпителизируются, но на смену им или еще во время их существования появляются новые высыпания. Иногда при таком течении болезни наступает спонтанная ремиссия, которая может длиться недели и месяцы. Обычно без адекватной терапии эпителизация эрозий не наступает, болезнь прогрессирует.
Если процесс начался на слизистой оболочке полости рта, то в дальнейшем при отсутствии соответствующей терапии через 1—6 месяцев высыпания начинают появляться на коже туловища, конечностей, общее состояние больного резко ухудшается. При отсутствии кортикостероидной терапии нарастает интоксикация, развивается кахексия и, спустя 1—2 года после начала заболевания, больные умирают.
Патогистология пузырчатки
В начале заболевания появляется межклеточный отек эпителиального слоя и деструкция межклеточных мостиков в нижних участках росткового слоя. В результате потери связи между эпидермоцитами образуются вначале щели, а затем пузыри, преимущественно надбазальной локализации. Базальные клетки, хотя и теряют связь друг с другом, однако остаются прикрепленными к базальной мембране. Полость пузыря, как правило, содержит округлые акантолитические клетки с большими гиперхромными ядрами и бледно окрашенной цитоплазмой. В процессе заживления отмечается пролиферация сосочков и удлинение эпителиальных выростов. Инфильтрат состоит из эозинофильных гранулоцитов, плазмоцитов и лимфоцитов.
Другими словами, в основе патологического процесса при пузырчатке лежит акантолиз — нарушение связи клеток шиповидного слоя в результате нарушения комплекса десмосомы — тонофиламенты, в результате чего образуются акантолитические клетки, которые характеризуются большим ядром. Цитоплазма клеток резко базофильна и пиронинофильна, что обусловлено большим содержанием в ней РНК. В акантолитических клетках отмечается высокий уровень белкового обмена, окислительных процессов (превышающих обмен шиповидных клеток), что указывает на их секреторную активность. Предполагают, что акантолитические клетки происходят из базальных и нижних рядов шиповидных клеток.
Диагностика при пузырчатке
Важным диагностическим признаком вульгарной пузырчатки является положительный симптом Никольского. Различают 3 методики. Один симптом Никольского не подтверждает диагноз пузырчатки, он наблюдается и при лекарственных стоматитах. В связи с этим диагноз “пузырчатка” необходимо подтверждать цитологическими исследованиями — обнаружением клеток Тцанка. Акантолитические клетки круглые и меньше нормальных клеток шиповидного слоя, ядро относительно всей клетки крупное, диаметр его составляет 1/ 3—1/2 и более диаметра клетки, ядро рыхлое с 1—6 более светлыми нуклеолами; цитоплазма — двуслойная — светлая (перинуклеарная зона) и темно-синяя (периферическая).
При вегетирующей пузырчатке цитологическая картина идентична с таковой при вульгарной пузырчатке. Однако при себорейной и листовидной пузырчатке многоядерные клетки не обнаруживаются, акантолитические клетки обнаруживаются в меньшем количестве, мономорфны, чаще имеют овальную и неправильно треугольную форму.
Следует также применять иммунофлюоресцентный метод, который позволяет обнаружить в сыворотке крови больных пузырчаткой антитела к межклеточному веществу шиповидного слоя эпидермиса (при непрямой РИФ) типа IgG и отложения IgG в области межклеточного вещества и оболочки клеток шиповидного слоя (при прямой РИФ).
Дифференциальная диагностика пузырчатки и заболеваний, составляющих группу пузырных дерматозов, основывается на симптомах, связанных с локализацией пузырей по отношению к эпителию. При пемфигоиде пузыри располагаются субэпителиально, поэтому они имеют более толстую, чем при пузырчатке покрышку и существуют более продолжительное время, в связи с чем при осмотре слизистой оболочки полости рта у таких больных наблюдаются пузыри с прозрачным содержимым, что невозможно при пузырчатке.
Эрозии, образовавшиеся на месте пузырей при пемфигоиде, обычно располагаются на слегка гиперемированном основании, их поверхность нередко покрыта фибринозным налетом.
При вульгарной пузырчатке слизистая оболочка полости рта вокруг эрозий внешне не изменена, а сами эрозии могут быть покрыты спавшейся покрышкой пузыря, которая очень легко удаляется шпателем. Акантолитические клетки и положительный симптом Никольского отличают вульгарную пузырчатку от неакантолитической.
При пузырчатке РИФ позво?


