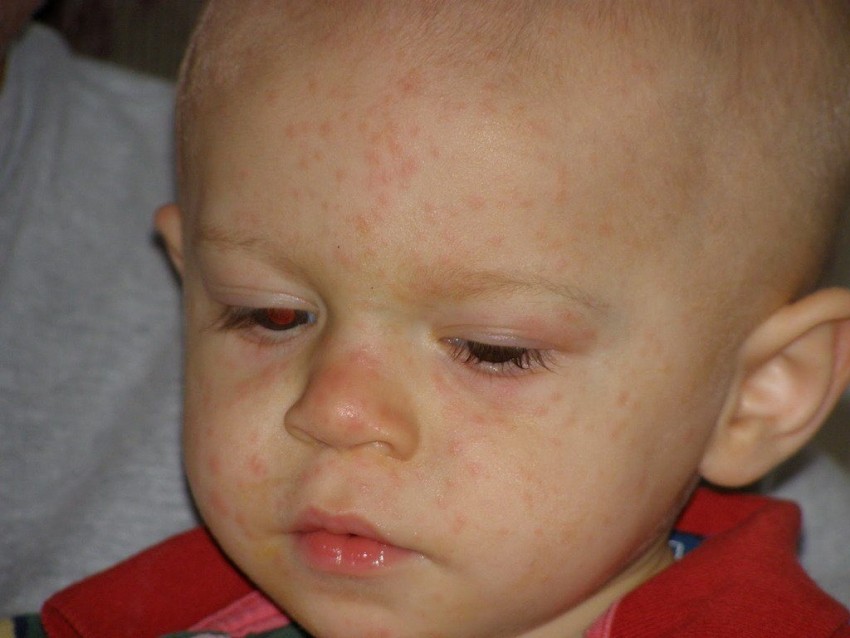
Ребенок мало пьет при атопическом дерматите

Врачи отмечают — детей с атопическим дерматитом с каждым годом становится все больше и больше. Могут ли сами родители как-то повлиять на возникновение и развитие этой болезни? И как правильно обрабатывать сыпь и экземы на коже малыша при атопическом дерматите, чтобы ребенок не превратился в «коллекционера» инфекций?
По утверждению отечественных медиков, среди «наших» малышей почти нет таких, кто ни разу не демонстрировал бы признаков атопического дерматита. Который чаще всего проявляется в виде кожных поражений на лице и руках.
Атопический дерматит у детей: что к чему
Сперва — определимся в понятиях и терминах. Так уж сложилось, что в представлении большинства родителей «атопический дерматит», «аллергический дерматит» и «пищевая аллергия» — суть одно и то же. Видимо, причина возникновения этого ошибочного суждения — в схожих симптомах, которые присущи всем трем недугам: зуд, сыпь и ярко выраженные покраснения на коже.
Меж тем, все три болезненных состояния имеют разную природу и требует разного лечения.
Расставим все по местам:
Пищевая аллергия — это индивидуальная сверхчувствительность иммунной системы (другими словами — неадекватная реакция) организма на тот или иной пищевой продукт (точнее — на его составляющее вещество). Среди симптомов пищевой аллергии есть те, что присущи и атопическому дерматиту (зуд, воспаления на коже), но они этим не ограничиваются. Тяжелые аллергические реакции могут быть выражены и куда более страшными и опасными симптомами — затрудненным дыханием, анафилактическим шоком, отеком Квинке. Как и любая другая, пищевая аллергия, однажды дав о себе знать, остается с человеком на всю жизнь.
Аллергический дерматит у детей — это не заболевание, а в большей степени лишь симптом аллергической реакции, который проявляется в воспалении кожи. Иными словами, если у Васи (условно говоря) есть аллергия на клубнику, то при поедании этого продукта Вася может покрыться местами красной сыпью, может начать отчаянно чесаться и даже занести инфекцию в воспаленные участки кожи. По природе своей аллергический дерматит стоит очень близко с атопическим «собратом», и все же — есть различия.
Будучи аллергической реакцией, аллергический дерматит может возникнуть у человека в любом возрасте, неважно — ему 2 года или 102. Если аллерген попал в организм — вполне вероятно, возникнут проблемы с кожей. А вот атопический дерматит, помимо того, что он крайне редко возникает в ответ на какой-либо пищевой продукт, впервые проявляется только у детей до 2-х лет. Наиболее часто атопический дерматит является одной из форм непищевой аллергии у младенцев.
Первичные симптомы атопического дерматита (как правило, это зуд, покраснения и высыпания на коже) всегда проявляются в возрасте до 2-х лет. Это значит, что если у малыша до 2-х лет никаких поражений кожи не наблюдалось, а в более старшем возрасте его «чем-то обсыпало» — то это наверняка не атопический дерматит, а аллергическая реакция.
Более того: если аллергический дерматит, как симптом, остается с человеком на всю жизнь, то атопический дерматит у детей, в большинстве случаев, при адекватной терапии и профилактике проходит к 3-5 годам.
Атопический дерматит — это незаразное поражение кожи воспалительного характера. Которое обусловлено генетическими факторами, индивидуальными особенностями строения кожи, а также климатом, в котором живет ребенок.
Если один из родителей малыша в детстве страдал от атопического дерматита — у ребенка он тоже проявится с вероятностью 50 на 50. Если у обоих родителей наблюдалось это заболевание в детстве — вероятность возрастает до 80%.
Первые признаки атопического дерматита проявляются у малыша до 2-х лет (в 90% случаев). Если его правильно лечить — он проходит бесследно примерно к 5 годам. Но если заболевание игнорировать, оно перерастает в более тяжелую и хроническую форму, которая может сопровождать человека на протяжении всей жизни.
Атопический дерматит у детей: симптомы и признаки
Атопический имеет ярко выраженные симптомы:
- сильный зуд;
- покраснения в тех местах, где кожа наиболее тонкая: на сгибах рук и ног, на шее, в складках кожи;
- нередко — сыпь на теле и гнойничковые образования на лице;
Причем, самый тревожный и опасный симптом атопического дерматита у детей — это сильный зуд. Степень покраснения и размер высыпаний не так страшны, как «маниакальное» бесконтрольное расчесывание воспаленных участков кожи.
Опасность зуда в том, что регулярное расчесывание кожи приводит к появлению на ней микроранок, в которые почти мгновенно попадают бактерии или грибки, вызывая так называемую вторичную инфекцию.
Аллергия или атопический дерматит: как узнать
Типичная ситуация: первые признаки (сыпь, зуд, покраснения на коже) возникли у малыша в период введения первого прикорма — около 6-8 месяцев. Вы, родители, а возможно и педиатры, которые наблюдают вашего ребенка, логично заключили, что налицо проявления пищевой аллергии — некоторые новые продукты воспринимаются организмом малыша крайне негативно. И постепенно вы выводите из рациона ребенка: сначала все яркое , затем все цветное, а после, возможно и ценный белок в виде молока и яиц, и т.д. Порой ситуация «зашкаливает» до крайности, оставляя в рационе несчастного ребенка лишь рисовую кашу и сушеные яблоки…
Однако, время от времени вспышки покраснения и высыпаний на коже случаются все равно. Вы грешите на то, что малыш где-то «урвал» украдкой кусочек запретного продукта, что и вызвало обострение болезни.
Но на самом деле, периодическое ухудшение состояния кожи демонстрирует вам совсем иное — это явный сигнал о том, что главный «возбудитель кожного неспокойствия» вы по-прежнему так и не удалили из окружающей среды ребенка. И что, скорее всего, речь идет не столько о пищевой аллергии, сколько об атопическом дерматите, «возбудителем» которого продукты являются крайне редко. Почему? Объясним чуть ниже.
Известный детский врач, доктор Комаровский: «Это типичное обывательское заблуждение — будто обострение атопического дерматита происходит в ответ на те или иные съеденные продукты. На самом деле, не существует никакой принципиальной связи между атопическим дерматитом и качеством (составом) продуктов».
Действительно, в ответ на некоторые продукты может возникнуть аллергическая реакция организма со схожими, как у атопического дерматита, симптомами: зудом, покраснением и сыпью на коже. Однако, симптомы при подобной аллергии должны проявиться максимум в первые 24 часа с момента, как был съеден продукт. Но если сыпь и зуд возникли спустя два дня после того, как ваш Митя, условно говоря, поел арахис, то дело тут отнюдь не в арахисе! И на лицо не аллергия, а именно атомический дерматит.
Доктор Комаровский: «В 85 % случаев появления зуда и экзем на коже у детей до 2-х лет (а чаще всего — у детей от 6 месяцев до года) — это не аллергия на некие продукты, которые съел ребенок или съела кормящая мама, а ничто иное как атопический дерматит, который никак не связан с едой».
Не хлебом единым…
Чтобы перестать грешить на еду, надо понять, каким образом происходит поражение кожи. И в первую очередь — как устроена кожа. В верхнем (роговом) слое кожи мы имеем особый липидный барьер, который защищает наше кожу от проникновения в ее глубины вредных факторов извне, а также крайне важный слой, состоящий из молекул воды, которые удерживает в коже особое вещество (по сути — комплекс органических молекул). Молекулы воды в коже обеспечивают ее эластичность, упругость и дополнительно защищают ее от воздействия внешних вредных факторов.
Если ребенок большую часть времени проводит в помещении с теплым и сухим микроклиматом, если его наряжают постоянно в капустном стиле, или если его одежка имеет в своем составе не натуральные раздражающие волокна — все это приводит к чрезмерному испарению влаги из кожи, к разрушению липидного барьера и, соответственно, к крайней уязвимости. В итоге — кожа становится сухой и гиперчувствительной. А значит — слишком «открытой» для атаки вредных внешних факторов: аллергенов, токсинов, различных химических веществ, загрязнений, бактерий и грибков и т.п.
При малейшем воспалении в чувствительной коже образуются микроскопические пузырьки, которые со временем лопаются и покрываются корочкой — они и вызывают сильнейший нестерпимый зуд, который многократно усиливается ночью, во время сна.
Сильнее всего малыши расчесывают зудящую кожу во сне.
Последствия и осложнения длительного атопического дерматита у детей
Если малыш-атопик постоянно бесконтрольно расчесывает пораженные участки кожи, на ней неминуемо возникают трещинки и ранки, в которых легко «поселяются» и активно размножаются бактерии. Возникает гнойничковая инфекция (пиодермия), при лечении которой уже прибегают к антибактериальной терапии. Это ухудшает не только непосредственно качество кожи, но и качество жизни малыша — он плохо спит, не высыпается, ему доставляют болезненный дискомфорт движение, купание, ношение одежды.
Кроме бактериальной инфекции на фоне атопического дерматита могут развиться также вирусные и грибковые инфекции. Нередко все три вида инфекций могут «наброситься» на малыша разом — таким образом у маленького страдальца могут одновременно появиться «простуда» герпеса, молочница рта (как у новорожденных) и гнойное воспаление.
Однако, не отчаивайтесь прежде времени! Таких страшных осложнений вполне можно избежать — не великими усилиями и с прекрасными шансами на полное выздоровление. Как? В первую очередь соблюдая все профилактические меры против атопического дерматита.
Профилактика атопического дерматита
В случае с атопическим дерматитом меры профилактики этой болезни являются одним из важнейших условий эффективного лечения. А посему, о них — детально и по пунктам.
- 1
Устраните факторы, приводящие к пересушиванию кожи. А именно — поддерживайте влажный и прохладный климат в детской, проводите больше времени на природе, не кутайте ребенка во время прогулок. Следите, чтобы ребенок достаточно много пил жидкости — особенно жарким летом.
Доктор Комаровский: «Пересыхание кожи — это самый главный фактор (естественно, неблагоприятный), который делает клетки кожи гиперчувствительными к всевозможным внешним факторам. Как только вы решите вопрос потери влажности кожи, вы тут же решите и проблему атопического дерматита.
- 1
Следите, чтобы ребенок-атомик не переедал. Как и в случае с диатезом, избыток съеденной пищи, которому просто не хватает ферментов для переваривания, почти всегда приводит к негативным реакциям на коже — пересыханию, растрескиванию, покраснению, высыпаниям и острому зуду. В этом случае кожа испытывает атаку токсинов и других вредных веществ не снаружи, а изнутри.
Забавный парадокс: диатез, который по сути является лишь склонностью организма к той или иной болезни, вылечить принципиально невозможно. Тогда как атопический дерматит (который в обиходе то и дело называют диатезом), лечится весьма успешно.
- 1
Не будьте «маниакальной» чистюлей! Как это ни обидно слышать «образцовым мамам», но дети, которых моют часто и до скрипа, страдают от атопического дерматита в разы чаще, чем «чумазята». Частое мытье, и особенно — с мылом, разрушает защитный липидный слой на коже, что делает ее более уязвимой к внешним факторам и более «пористой» для потери собственной влаги. Оптимальный режим купания грудничка до года — раз в день и только с помощью специальной «неагрессивной» детской косметики. После года можно купать и того реже — раз в два дня.
- 2
Выбирайте для малыша качественную одежду. По большому счету, глобальных претензий к детской одежде существует только три:
она должна быть из натуральных материалов (прежде всего — хлопок);
она должна отвечать правилу трех «не»: не трет, не жмет, не давит;
она должна стираться с помощью специальных средств (маркер на упаковке — «для стирки детских вещей») и хорошо прополаскиваться.
Неподходящая одежда и слишком агрессивная косметика по уходу могут стать факторами, виновными в развитии негативных осложнений атопического дерматита у малыша.
Способы лечения атопического дерматита у детей
Главные принципы в лечении атопического дерматита следующие:
- Устранение провоцирующих факторов;
- Вспомогательная терапия (цель — увлажнение кожи);
- Основное лечение: применение кортикостероидов местного назначения (мази);
- В редких случаях — УФ-облучение и более сильные лекарственные средства.
Провоцирующие факторы
По сути к провоцирующим факторам относятся все вышеперечисленные обстоятельства (сухой и жаркий климат в детской, переедание, чрезмерно частое мытье кожи с помощью «агрессивной» косметики и т.п.), которые ухудшают состояние кожи ребенка, делая ее уязвимой и склонной к воспалению. Профилактика атопического дерматита как раз и направлена на устранение провоцирующих факторов.
Вспомогательная (поддерживающая) терапия
Вспомогательная терапия, как правило, заключается в различных методиках увлажнения кожи. С этой целью используются специальные гигиенические препараты — эмоленты. Другими словами — жиры и жиросоставляющие косметические вещества, которые удерживаются лишь в роговом слое кожи и не проникают вглубь, к живым клеткам.
Главное назначение эмолентов — смягчать поверхность кожи и повышать процент влаги в ее слоях. Сами по себе эти средства, конечно же, не увлажняют кожу (странно было бы ожидать подобного от жирной субстанции), но они успешно пресекают потерю той влаги, что еще в коже осталась.
Существует три группы эмолентов:
- средства для нанесения на кожу;
- средства для мытья;
- и средства для ванны.
Средства внутри этих групп тоже можно классифицировать в зависимости от действующих средств. Какой именно наилучшим образом подойдет вашему ребенку — подскажет врач. Его рекомендация напрямую зависит от интенсивности сухости и воспаления, от наличия (или отсутствия) вторичной инфекции и от прочих факторов.
Обычно эмолент наносят на кожу ребенка-атопика 2 раза в день, один из которых обязательно — после купания (как раз для того, чтобы сохранить максимальное количество влаги в коже).
Как купать малыша-атопика перед использованием эмолента. Увы, но для ребенка с атопическим дерматитом, хоть он и должен ежедневно принимать водные процедуры, ритуал купания несколько отличается от обычного. Вода для купания должна быть чуть теплой — около 32-33° С. При этом малыша не рекомендуется держать в воде дольше 8-10 минут. После того, как младенца вынули из ванны — ни в коем случае нельзя его активно вытирать, даже если вы обладаете самым невесомым и мягким в мире полотенцем. Какими бы деликатными ни были ваши движения — вы все равно нанесете микротравмы сухой воспаленной коже. Не трите! Просто слегка промакните кожу банной или обычной простыней, и не более того. И затем не мешкая нанесите на кожу эмолент, чтобы заблокировать потерю влаги.
И не надо «жадничать»! Врачи настаивают на следующих нормах: в неделю для ухода за годовалым карапузом с атопическими экземами понадобится около 250-300 мл крема. Значит, в месяц — 1 литр! Другими словами, если вы столкнулись с атопическим дерматитом — забудьте об экономии на косметических средствах для ухода за кожей ребенка, их использовать нужно щедро — только тогда они эффективны.
Основное лечение атопического дерматита
Лечение воспалений при атопическом дерматите обычно заключается в применении местных кортикостероидов (так называемые противовоспалительные гормоны местного действия). Они строго назначаются врачом-педиатром, и никакая самодеятельность в их выборе и использовании недопустима.
Вышеперечисленных способов лечения атопического дерматита, примененных вместе, в «букете», обычно уже достаточно, чтобы избавить малыша от болезни. В 98% случаев такая стратегия более чем эффективна.
Оставшимся 2% детей, страдающим тяжелой формой атопического дерматита, требуются более серьезные меры атаки на болезнь. В этих случаях врачи вынуждены прибегнуть к применению других фармакологических средств (антигистаминные препараты, различные сорбенты, местные и общие иммуномодуляторы и некоторые другие средства), а также ультра-фиолетового облучения.
Как минимизировать риск при использовании кортикостероидов
Чтобы риск от применения местных гормонов был нулевым или ничтожно малым, следует придерживаться особых правил применения этих препаратов:
- 1
Кортикостероиды наносятся на кожу до использования эмолентов. В противном случае жировая пленка не пропустит лекарственный препарат к коже.
- 2
Кортикостероиды делятся на несколько групп, в зависимости от силы и активности их действия. Очень важно подобрать для ребенка такое лекарственное средство из разряда кортикостероидов, сила воздействия которого точно соответствовала бы степени тяжести атопического дерматита у малыша.
- 3
На лицо и шею наносятся только самые слабоактивные кортикостероиды.
- 4
Обрабатывать кортикостероидами можно только новые высыпания, с момента появления которых прошло не более 2-х суток.
- 5
Воспаленные участки кожи обрабатываются местными гормонами не чаще 2-х раз в день.
- 6
Конкретный препарат (или группу препаратов), а также режим и график их нанесения необходимо согласовать с педиатром.
Как правило, атопический дерматит носит характер возрастного заболевания — и у ребятишек 3-5-летнего возраста проявления этого заболевания уже резко снижаются. Особенно — если вы адекватные, благоразумные, не ленивые, ответственные и любящие родители…
- Текст: Полина Сошка
- Фото: TS/Fotobank.ru
- Дата: 14 сентября 2018
- Теги: Диатез у младенца, Здоровье младенцев, Дерматит, Экзема, Детские болезни
Источник
Международная классификация болезней раньше определяла это заболевание как диффузный нейродермит. Теперь же по МКБ-10 недуг именуется атопическим дерматитом и имеет код L20, говорящий о патологическом воздействии на кожу и подкожную клетчатку. Атопический дерматит еще зовут детской экземой.
Если заболевание проявляется у детей раннего возраста, причина его, вероятнее всего, наследственная, либо связанная с особенностями течения беременности. Такие детки могут страдать и от других типов аллергии – астматических припадков, аллергических ринитов или конъюнктивитов, невосприятия определенных питательных элементов. Возникновение недуга в более позднем возрасте обычно связано с влиянием внешних факторов. Атопический дерматит чаще обнаруживается у детей до года и без необходимой терапии принимает хроническую форму с периодическими обострениями в продолжение жизни.
Причины атопического дерматита
 Помимо генетической расположенности, предпосылками атопического дерматита у грудных детей могут быть:
Помимо генетической расположенности, предпосылками атопического дерматита у грудных детей могут быть:
- Пищевые аллергии. Их провоцирует неправильный рацион при вынашивании плода либо кормлении грудью, ранний прикорм, проблемы с пищеварением у крохи, вызванные инфекционными недугами.
- Аллергические реакции на систематически применяемые лекарственные препараты кормящей мамой или назначенные ребенку или прививки.
- Тяжелое течение беременности. Атопический дерматит у детей способен развиться под влиянием хронических или инфекционных болезней будущей мамы, а также гипоксии плода.
- Сопутствующие болезни. К аллергическим кожным проявлениям склонны малыши с желудочно-кишечными недугами или инфицированные паразитами.
Кроме этих причин, к факторам риска экземы у грудничков относят различные бытовые аллергены – от моющих составов и средств по уходу за ребенком до фармацевтических препаратов.
Особенно внимательно к воздействию неблагоприятных факторов нужно относиться тем родителям, кто сам страдает от аллергий. Если подобная гиперчувствительность есть и у папы, и у мамы, вероятность детской экземы у их наследника вырастает до 80 процентов. Гиперчувствителен к антигенам один родитель? Риск сокращается в два раза.
Атопический дерматит у детей постарше (в 2–3 года) способен проявиться на фоне психоэмоционального напряжения, пассивного курения, избыточных физических нагрузок, плохой экологии в месте проживания, частых инфекционных болезней. Эти же факторы провоцируют обострение экземы при хроническом течении недуга.
А вот контакт с домашними питомцами может сыграть положительную роль. Итальянские ученые провели исследование и выяснили: если в доме есть собака, риск заболеваемости аллергическим дерматитом на четверть снижается. Общение любимца с ребёнком не только дает иммунной системе толчок для развития, но и снимает стресс.
Основные признаки заболевания
Симптомы атопического дерматита у детей грудного возраста:
- кожный зуд, усиливающийся в ночное время;
- появление чешуек себореи на голове;
- покраснения и трещинки на щечках, в зоне бровок и ушек;
- потеря аппетита;
- плохой сон, по причине зуд.
В сложных случаях страдает не только кожа головы. Может быть атопический дерматит на руках, шее, ногах, ягодицах. Иногда раздражение сопровождается пиодермией – мелкими гнойничками, расчесывая которые ребенок может получить вторичную инфекцию, выражающуюся в сложно заживающих ранках.
В процессе взросления, если заболевание не удалось остановить, признаки видоизменяются или дополняются. Так, если крохе уже исполнился 1 год, возможно усиление кожного рисунка и появление сухих, шелушащихся очагов уплотненной кожи под коленями, в сгибах локтей, на запястьях, ступнях и шейке. В 2 года почти половина деток при подходящем лечении избавляется от недуга. Но некоторые малыши страдают и после двух лет: младенческая стадия болезни переходит в детскую, а затем и в подростковую. Болезненные участки прячутся в кожных складках либо локализуются на ладонях и ступнях. Обострения приходятся на зимний период, а летом болезнь не проявляется.

Атопический дерматит у подростка
Подобный дерматит у ребенка может стать «аллергическим маршем», и впоследствии присоединить аллергический ринит и бронхиальную астму. У каждого пятого заболевшего дополнительно развивается гиперчувствительность к бактериальной микрофлоре, способствующая осложненному и затяжному течению недуга.
Клиническая картина и диагностика болезни
Атопический дерматит у детей важно дифференцировать от иных кожных болезней. Ведь симптоматика может быть схожей с проявлениями чесотки, розового лишая, псориаза, микробной экземы или себорейного дерматита.
Постановкой диагноза должны заниматься опытные врачи: дерматолог и аллерголог-иммунолог. Врачи проводят следующие диагностические исследования: собирают полный анамнез, выясняют возможность наследственной предрасположенности, проводят тщательный осмотр и направляют кроху на общий анализ крови. Высокая концентрация IgE в сыворотке подтвердит диагноз.
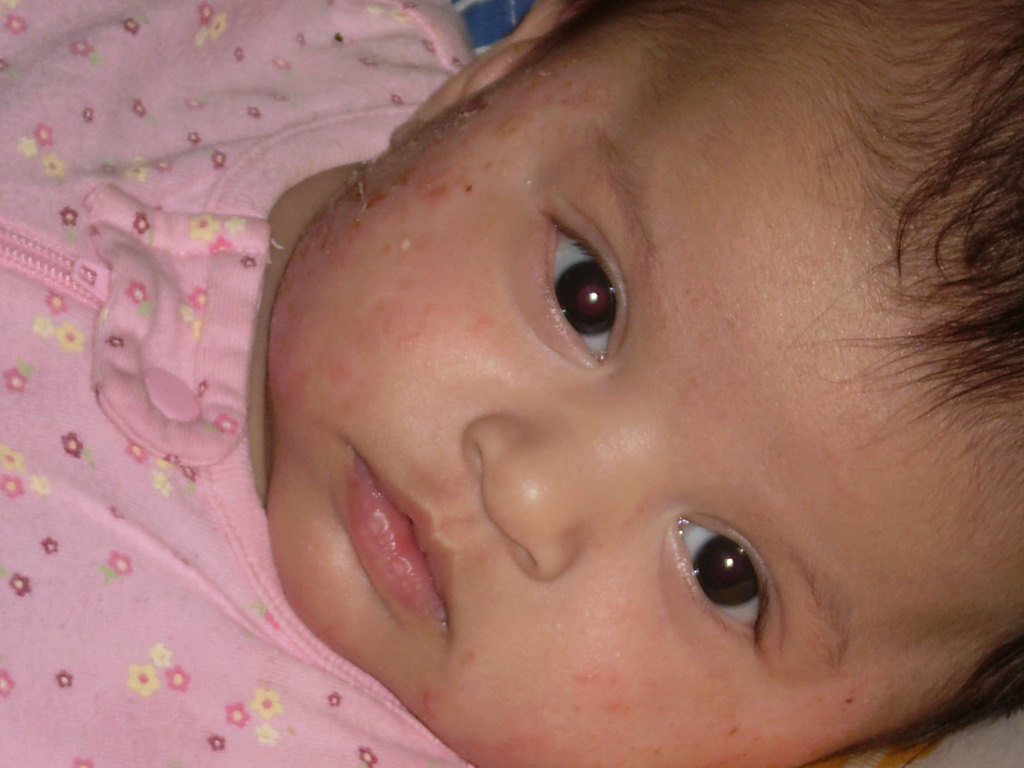
Легкая форма атопического дерматита у ребенка

Атопический дерматит средней степени с вторично инфицированными ранами от расчесов

Тяжелая форма атопического дерматита у детей
Диагностика атопического дерматита у детей учитывает не только возраст пациента, но и стадии недуга:
- Начальная стадия (признаки): гиперемия (краснота), отечность тканей, шелушение, чаще всего на лице.
- Выраженная стадия: Кожные проблемы переходят на другие участки тела, появляется нестерпимый зуд, жжение, мелкие папулы.
- Особенности ремиссии: Симптомы уменьшаются или исчезают вовсе.
Терапия аллергического недуга
Полное исцеление возможно при правильном лечении на начальной стадии. Но о клиническом выздоровлении можно говорить, если с последнего периода обострения прошло в среднем 5 лет.
 Опытные врачи, знающие, как вылечить атопический дерматит, считают, что эффективна лишь комплексная терапия. Она включает правильное питание, четкий контроль окружающего пространства, прием фармпрепаратов и физиотерапию. Может потребоваться помощь не только аллерголога и дерматолога, но и диетолога, гастроэнтеролога, отоларинголога, психотерапевта и невролога.
Опытные врачи, знающие, как вылечить атопический дерматит, считают, что эффективна лишь комплексная терапия. Она включает правильное питание, четкий контроль окружающего пространства, прием фармпрепаратов и физиотерапию. Может потребоваться помощь не только аллерголога и дерматолога, но и диетолога, гастроэнтеролога, отоларинголога, психотерапевта и невролога.
Диета при атопическом дерматите у детей

Диетотерапия крайне необходима: именно пищевые аллергены способны дать бурный кожный ответ. На первом месте – продукты из коровьего молока. Если выявлена «молочная» аллергия у «искусственника», для него будут предпочтительны смеси с соевыми заменителями: «Алсой», «Нутрилак соя», «Фрисосой» и другие.
Однако может оказаться, что кроха не воспринимает именно сою. Для детей первого года жизни подойдут гипоаллергенные составы с повышенной степенью гидролиза белков: «Альфаре», «Нутрамиген», «Прегестимил», иные. При реакции на глютен придется исключить каши или заменить их на безглютеновые.
В сложных случаях, врач может назначить полный гидролизат, например «Неокейт», вместе с терапией «Креоном 10000»
Для прикорма нельзя выбирать продукты с высокой сенсибилизирующей активностью, к примеру, цитрусовые, орехи, мед, клубнику.
Впоследствии при составлении рациона нужно учитывать, что при реакции на молочный белок реальна аллергия на говядину. Организм крохи, не воспринимающий плесневые грибы, даст бурный ответ на дрожжевые продукты – от хлеба до кефира.
Диета при атопическом дерматите у детей предполагает особенное меню. Не рекомендованы бульоны, майонез, маринады, соленья, поджарки, еда, содержащая красители и консерванты.
Примерное меню при этом заболевании:
- Завтрак – каша из вымоченной гречневой крупы с растительным маслом.
- Обед – овощной крем-суп, немного отварной курятины, свежевыжатый яблочный сок.
- Ужин – пшенная каша с растительным маслом.
В качестве перекуса – безглютеновое печенье, яблоко.
Воду для питья стоит выбирать артезианскую или негазированную минеральную. Ее должно быть не меньше 1,5 литров в день, чтобы токсины могли свободно выводиться с мочой.
Врач может также назначить прием рыбьего жира для укрепления иммунитета ребенка и укрепления оболочек клеток.
Контроль окружающего пространства
Известный педиатр Комаровский уверен, что при атопическом дерматите у детей главное – исключить действие раздражающих факторов на кожные покровы. Для этого необходима:
- регулярная влажная уборка, стирка белья, чехлов на мягкой мебели;
- содержание игрушек в идеальной чистоте;
- использование гипоаллергенных моющих составов;
- отказ от мочалок и жестких полотенец;
- отсутствие электроприборов в спальне;
- выбор свободной одежды из натуральных тканей.
 Купать малыша можно лишь в дехлорированной, отфильтрованной воде. Детское мыло применять лишь раз в неделю. После мытья кожу промокают нежным полотенчиком и наносят смягчающий препарат, например, «Бепантен» крем или «Бепантен» мазь в сложных случаях, «Липикар» или F-99.
Купать малыша можно лишь в дехлорированной, отфильтрованной воде. Детское мыло применять лишь раз в неделю. После мытья кожу промокают нежным полотенчиком и наносят смягчающий препарат, например, «Бепантен» крем или «Бепантен» мазь в сложных случаях, «Липикар» или F-99.
Важно избегать неспецифических факторов риска – нервных и физических перегрузок, пассивного курения, инфекционных недугов.
Необходимые смягчающие препараты
Как лечить атопический дерматит? В острых состояниях врач для наружного использования может прописать кортикостероиды. Составы для смягчения и увлажнения нужны постоянно. Идеально подойдут эмоленты при атопическом дерматите у детей.
Вот список самых популярных средств:
- «Локобейз липикрем». Эта же фирма выпускает еще один крем при атопическом дерматите у детей – «Локобейз Рипеа». В первом случае активный компонент – жидкий парафин, смягчающий кожу. Во втором – керамиды, холестерин и полиненасыщенные жирные кислоты, способствующие регенерации кожного покрова.
- Серия средств «Топикрем» для ухода за атопичными детьми. Малышам подойдет липидовосполняющий бальзам и гель «Ультра Риш», очищающий кожный покров.
- Молочко или крем «А-Дерма» — хорошее профилактическое средство, увлажняет и защищает кожу.
- Серия «Стелатопия» от производителя «Мустела». Это крема, эмульсии и составы для купания, смягчающие эпидермис и помогающие его регенерации.
- Бальзам «Липикар». В его составе липидовосполняющие масла каритэ и канолы, глицин для снятия зуда и ранозаживляющая термальная вода. Помимо этого, фармацевтическая лаборатория La Roche-Posay создала гигиенические средства «Липикар сюргра», «Липикар Синдэт», «Липикар масло для ванной», подходящие малышам с атопическим дерматитом.
Эти средства уменьшают шелушение и воспаление, восстанавливают водный и липидный баланс кожного покрова, очищают от загрязнений и предотвращают развитие бактерий. Эмоленты проникают не дальше эпидермиса, что в принципе исключает побочные эффекты. Поэтому их можно применять даже для самых юных пациентов.
Системное фармацевтическое лечение
 Иногда бывает необходима и системная терапия. В курс могут входить:
Иногда бывает необходима и системная терапия. В курс могут входить:
- Антигистаминные средства. Те, что с расслабляющим воздействием («Супрастин», «Тавегил») полезны, если малыш не может уснуть из-за зуда. А фармпрепараты нового поколения («Цетрин», «Зиртек», «Эриус») во всех других случаях – они не провоцируют сонливость и очень эффективны.
- Антибиотики при вторичной инфекции. При атопическом дерматите у детей идеально подойдут антибиотические мази (эритромициновая, гентамициновая, ксероформная, фурацилиновая, левомиколь, иные). Хорош препарат «Цинокап» – он обладает не только антибактериальным, но и противогрибковым, противовоспалительным действием. В сложных случаях врачи назначают таблетированные антибиотические препараты. Антибиотиками нужно пользоваться только под медицинским наблюдением, чтобы не усилить аллергический процесс. На раны также можно наносить аппликации с мазью Вишневского, этот препарат способствует быстрому заживлению ран.
- Средства против вирусов и грибков – если была занесена соответствующая инфекция.
- Имунномодуляторы по рецепту аллерголога-иммунолога и витаминные комплексы с В15 и В6 для ускорения кожной регенерации.
- Препараты для улучшения пищеварения («Панзинорм», «Панкреатин», «Креон», «Фестал»), а так же желчегонные средства и гепатопротекторы («Гепабене», «Эссенциале Форте», «Аллохол», настой кукурузных рылец или ягод шиповника).
- Энтеросорбенты («Энтеросгель», «Смекта», активированный уголь) для блокировки кишечных токсинов.
Терапия при аллергическом дерматите проводится в амбулаторных условиях. Но при серьезном поражении кожи малышу показана госпитализация.
Лечение народными средствами и физиотерапия
 Лечение атопического дерматита у детей народными методами проводится только под наблюдением врача. Целебные отвары и снадобья, которыми изобилует любой форум о лекарственных травах и традиционной медицине, при индивидуальной непереносимости могут только навредить ребенку.
Лечение атопического дерматита у детей народными методами проводится только под наблюдением врача. Целебные отвары и снадобья, которыми изобилует любой форум о лекарственных травах и традиционной медицине, при индивидуальной непереносимости могут только навредить ребенку.
Наиболее безопасными из таких средств являются очищающие ванночки. Они помогают снять зуд и неприятные ощущения.
 Купают малыша в слабом растворе марганцовки, в воде с добавлением отвара чистотела или череды, ромашки, календулы. Хорошо влить в ванну смесь картофельного крахмала с водой (маленькая ложечка порошка на литр). Водичка не должна быть чересчур горячей, а сама процедура не длится более 15 минут. Очень хороший эффект на состояние кожи малыша оказывает также купание с добавлением овсяной муки.
Купают малыша в слабом растворе марганцовки, в воде с добавлением отвара чистотела или череды, ромашки, календулы. Хорошо влить в ванну смесь картофельного крахмала с водой (маленькая ложечка порошка на литр). Водичка не должна быть чересчур горячей, а сама процедура не длится более 15 минут. Очень хороший эффект на состояние кожи малыша оказывает также купание с добавлением овсяной муки.
Лечебное действие на воспаления также имеют мази на основе березового дегтя.
Очень полезно атопичным деткам санаторно-курортное лечение и физиотерапевтические процедуры. При ремиссии подойдут жемчужные, натриево-хлоридные, сероводородные, йодобромные ванны, грязелечение. При ярком проявлении симптомов – электросон, магнитотерапия, углеродные ванны, релаксирующие процедуры.
Профилактика атопического дерматита у детей должна начаться, когда плод развивается у мамы в животе. Она направлена на снижение антигенных нагрузок. В первые три месяца крохе жизненно необходимо грудное молоко для формирования иммунной системы. В дальнейшем мама и малыш должны правильно питаться, избегать стрессов и негативных воздействий окружающей среды.
- Антигистаминные препараты для детей: обзор самых эффективных
- Крапивница у детей: симптомы, причины и лечение
- Бронхиальная астма: причины, признаки и лечение у детей
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом. Будьте здоровы!
Источник