Рекомендации при аллергическом контактном дерматите рекомендации
Содержание
- Введение
- Год актуализации информации
- Профессиональные ассоциации
- Список сокращений
- Термины и определения
- Описание
- Причины
- Эпидемиология
- Классификация
- Симптомы
- Диагностика
- Лечение
- Реабилитация и амбулаторное лечение
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложения
Названия
Название: Дерматит контактный.

Алгоритм ведения пациента
Введение
МКБ 10: L23 , L24 , L25.
Год утверждения (частота пересмотра): 2016 (1 раз в 3 года).
ID: КР213.
URL:
Профессиональные ассоциации:
• Российское общество дерматовенерологов и косметологов.
Утверждены.
Российским обществом дерматовенерологов и косметологов на XVI Всероссийском Съезде дерматовенерологов и косметологов (Москва, 16 июня 2016 г. ).
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации __ __________201_ г.
Год актуализации информации
2016.
Профессиональные ассоциации
• Российское общество дерматовенерологов и косметологов.
Список сокращений
АКД — аллергический контактный дерматит.
ПКД — простой (ирритантный) контактный дерматит.
БДУ — без других уточнений.
Термины и определения
Контактный дерматит – воспалительная реакция кожи, возникающая в ответ на прямое воздействие внешних раздражающих факторов.
Описание
Контактный дерматит – воспалительная реакция кожи, возникающая в ответ на прямое воздействие внешних раздражающих факторов.
Причины
Простой (ирритантный) контактный дерматит (ПКД) возникает в месте воздействия раздражающего агента на кожу или слизистые оболочки, при этом площадь поражения соответствует площади воздействия раздражителя. Острый ПКД может развиться у любого человека даже после однократного воздействия раздражающего фактора, если оно достаточно по интенсивности и времени, особенно, при наличии индивидуальной предрасположенности. Ранее ПКД не связывали с иммунным ответом, в настоящее время установлено, что иммунная система играет ключевую роль в разрешении ирритантных реакций.
Аллергический контактный дерматит (АКД) возникает в сенсибилизированном организме. Поражение кожи или слизистых оболочек выходит за пределы места воздействия внешнего раздражителя (аллергена). Возможен диссеминированный и даже генерализованный характер высыпаний. Воспалительная реакция при АКД носит характер гиперчувствительности замедленного типа и возникает через 10-15 дней после первого контакта с аллергеном. Концентрация раздражителя (аллергена), площадь воздействия и путь проникновения в организм определяющего значения не имеют.
Эпидемиология
Не менее 10% всех визитов к дерматологу связано с наличием у пациента признаков контактного дерматита. Почти 7% профессиональных заболеваний – поражения кожи от воздействия раздражающих агентов. Контактный дерматит несколько чаще регистрируется у женщин, вследствие их более частого контакта с широким кругом раздражающих факторов (косметические и моющие средства, ювелирные украшения и тд;).
Классификация
Общепринятая классификация отсутствует, однако можно выделить следующие основные клинические разновидности (типы) контактного дерматита:
Острый контактный (ирритантный) дерматит: развивается, как правило, после однократного контакта с веществами, обладающими выраженными раздражающими свойствами;
Хронический (кумулятивный) контактный дерматит: развивается после повторных контактов (в течение несколько месяцев и даже лет) с веществами, обладающими более слабыми раздражающими свойствами, в том числе растворами (моющие средства, органические растворители, мыльные растворы, слабые кислоты и щелочи) или «сухими» раздражителями (низкая влажность воздуха, порошки и пыль);
Аллергический контактный дерматит: является результатом сенсибилизации иммунной системы к специфическому аллергену или нескольким аллергенам, приводящей к возникновению (или обострению – рецидиву) воспалительной реакции кожи.
Симптомы
Наиболее часто воздействию раздражающих веществ и аллергенов подвержена кожа лица, рук, шеи, подмышечных впадин, волосистой части головы, несколько реже – нижних конечностей, аногенитальной области и ушных раковин.
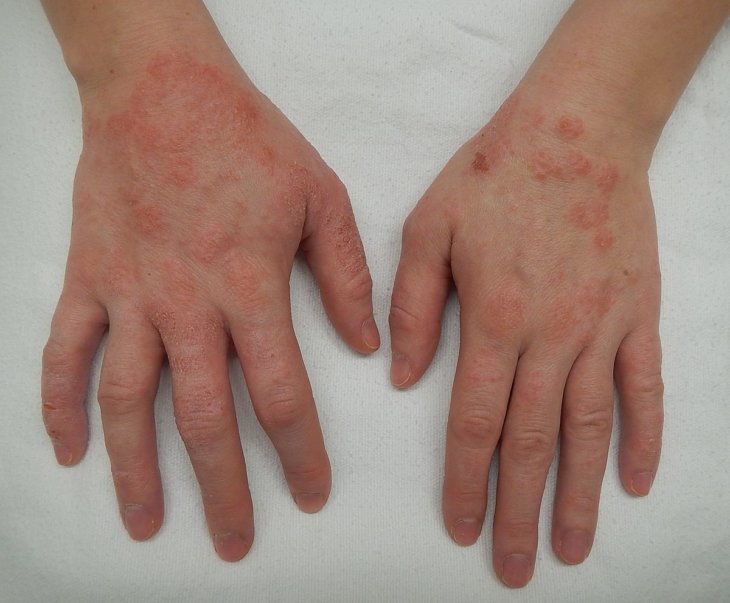
Клинические проявления острого простого и аллергического контактного дерматита обладают определенным сходством и представлены эритемой, отечностью, буллезными (ПКД) и везикулёзными (АКД) высыпаниями, трещинами. Субъективными проявлениями заболевания являются зуд, жжение и болезненность кожи в области поражения. При АКД высыпания располагаются не только в месте воздействия раздражителя, но и за его пределами.
При хроническом простом контактном дерматите, возникающем вследствие длительного воздействия раздражителя (даже в низких концентрациях), кожный процесс представлен очагами неяркой эритемы, инфильтрации, трещинами, экскориациями и гиперпигментацией. После устранения действия раздражителя патологический процесс может продолжаться длительное время (месяцы, годы).
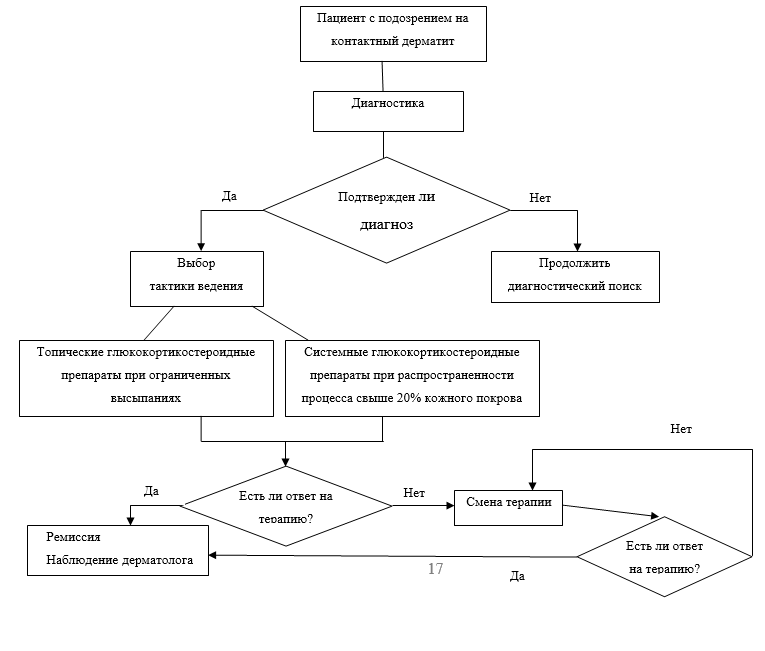
Диагностика
2,1 Жалобы и анамнез.
Субъективными проявлениями заболевания являются зуд, жжение и болезненность кожи в области поражения. При АКД высыпания располагаются не только в месте воздействия раздражителя, но и за его пределами. После устранения действия раздражителя патологический процесс может продолжаться длительное время (месяцы, годы). Уровень убедительности рекомендаций . Мнение экспертов.
2,2 Физикальное обследование.
• При физикальном обследовании рекомендуется визуальный осмотр кожных покровов.
Уровень убедительности рекомендаций D (уровень достоверности доказательств — 4).
Комментарии. Оценивается локализация высыпаний и их распространенность.
2,3 Лабораторная диагностика.
Не применяется.
2,4 Инструментальная диагностика.
Не применяется.
2,5 Иная диагностика.
Рекомендуется проводить дифференциальную диагностику контактного дерматита с рядом заболеваний кожи, которые могут иметь сходную клиническую картину. Среди них состояния, при которых кожный патологический процесс является основным проявлением заболевания (атопический дерматит, дерматофитии, псориаз, себорейный дерматит, чесотка, красный плоский лишай и тд;) и ряд системных заболеваний (энтеропатический акродерматит, поздняя кожная порфирия, фенилкетонурия и тд;).
Уровень убедительности рекомендаций D (уровень достоверности доказательств 4).
Лечение
3,1 Консервативное лечение.
• Рекомендуются для наружной терапии при наличии ограниченных высыпаний топические глюкокортикостероидные препараты (возможно их чередование):
Флутиказона пропионат, крем, мазь 0,05% 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель [8].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Или.
Триамцинолона ацетонид, мазь 0,025%, 0,1% 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель; терапию начинают с препарата концентрацией 0,1%, затем переходят на препарат концентрацией 0,025% [9].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Или.
Клобетазола пропионат, мазь 0,05%, 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 3–4 недель. [10, 11].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Или.
Бетаметазона валерат, крем, мазь, 1–3 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель [12].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Или.
Бетаметазона дипропионат, спрей, крем, мазь 0,05% 1-2 раза в сутки наружно на пораженные участки кожи 1-2 раза в сутки в течение 2 недель [12].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Или.
Мометазона фуроат, крем, мазь 0,1%, 1 раз в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель [13].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
• Если распространенность АКД больше 20% кожного покрова, то рекомендуется системная терапия глюкокортикостероидными препаратами: преднизолон 0,5–1,0 мг на кг массы тела перорально в течение 5–7 дней, с последующим снижением дозы препарата до полной отмены. [14, 15].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
• Течение контактного дерматита, хотя и нечасто, может осложняться присоединением вторичной бактериальной инфекции. В этом случае показано местное применение антибактериальных препаратов, рекомендуется:
Фузидовая кислота, крем, гель 2% 1–2 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 1–2 недель. [19, 20].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Или.
Мупироцин, мазь 2% 2-3 раза в сутки наружно тонким слоем на пораженные участки кожи в течение 2 недель. [19, 20].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
3,2 Хирургическое лечение.
Не применяется.
3,3 Иное лечение.
• При рефрактерном течении АКД рекомендуется использование иммуносупрессивных препаратов:
Азатиоприн. [22].
У ровень убедительности рекомендаций В (уровень достоверности доказательств 2++).
Или.
Циклоспорин. [23].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
• В случае хронического, торпидного течения АКД рекомендуется применение фототерапии UV-B [24].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Или.
PUVA-терапию. [24].
У ровень убедительности рекомендаций C (уровень достоверности доказательств 2+).
Реабилитация и амбулаторное лечение
Не применяется.
5 Профилактика и диспансерное наблюдение.
При контактном дерматите приоритетное значение имеет выявление и устранение воздействия раздражителя.
В случае необходимости, особенно при профессиональном контакте с раздражителями и аллергенами, должна быть подобрана адекватная защита кожного покрова от попадания химических веществ на кожу:
Спецодежда, правильно подобранные (с учетом специфики раздражающего фактора) перчатки [1,2].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+);
Защитные кремы и мази [3].
Уровень убедительности рекомендаций D (уровень достоверности доказательств 3,4);
Корнеопротекторы и эмолиенты [4].
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1+).
Критерии оценки качества медицинской помощи
| №№ | Критерии качества | Уровень достоверности доказательств | Уровень убедительности доказательств |
| 1 | Выполнена терапия топическими или системными антиаллергическими и противовоспалительными препаратами | 4 | D |
| 2 | Достигнуто исчезновение клинических симптомов заболевания | 4 | D |
Список литературы
• Bouke J. , Coulson I. , English J. Guidelines for care of contact dermatitis Br J Dermatol 2001; 145: 877–885.
• Ramsing D. W. , Agnew T. Effect of gloves occlusion on human skin (II). Long-term experimental exposure Contact Dermatitis 1996; 91: 1140–1145.
• Berndt U. , Wigger-Alberti W. , Gabard B. , Elsner P. Efficacy of a barrier cream and its vehicle as protective measures against occupational irritant contact dermatitis Contact Dermatitis 2000; 42: 77–80.
• Halkier-Sorensen L. , Thestrup-Pedersen K. The efficacy of a moisturizer (Locobase) among cleaners and kitchen assistants during everyday exposure to water and detergents Contact Dermatitis 1993; 29: 266–271.
• Ananthapadmanabhan K. P. , Moore D. J. , Subramanyan K. Et al Cleansing without compromise: the impact of cleansers on the skin barrier and the technology of mild cleansing Dermatol Ther 2004; 17: 16–25.
• Cohen D. E. , Heidary N. Treatment of irritant and allergic contact dermatitis Dermatol Ther 2004; 17: 334–340.
• Beltrani V. S. , Bernstein I. L. , Cohen D. E. , Fonacier L. Contact dermatitis: a practice parameter Ann Allergy Asthma Immunol 2006; 97: S1–S33.
• Hachem J. P. , De Paepe K. , Vanp?e E. Et al Efficacy of topical corticosteroids in nickel-induced contact allergy Clin Exp Dermatol 2002; 27: 47–50.
• Le T. K. , De Mon P. , Schalkwijk J. , van der Valk P. G. Effect of a topical corticosteroid, a retinoid and a vitamin D3 derivative on sodium dodecyl sulphate-induced skin irritation Contact Dermatitis 1997: 37 : 19–26.
• Hachem J. P. , De Paepe K. , Vanpee E. Et al Efficacy of topical corticosteroids in nickel-induced contact allergy Clin Exp Dermatol 2002; 27:47–50.
• Hachem J. P. , De Paepe K. , Vanpee E. Et al Combination therapy improves the recovery of the skin barrier function: an experimental model using a contact allergy patch test combined with TEWL measurements Dermatology 2001;202:314–319.
• Kucharekova M. , Hornix M. , Ashikaga T. Et al The effect of the PDE-4 inhibitor (cipamfylline) in two human models of irritant contact dermatitis Arch Dermatol Res 2003: 295: 29–32.
• Veien N. K. , Olholm Larsen P. , Thestrup-Pedersen K. , Schou G. Long term, intermittent treatment of chronic hand eczema with mometasone furoate Br J Dermatol 1999; 140: 882–886.
• Li L. Y. , Cruz P. D. Jr Allergic contact dermatitis: pathophysiology applied to future therapy Dermatol Ther 2004;17: 219–223.
• Jovanovic M. , Mimica-Dukie N. , Poljacki M. , Boza P. Erythema multiforme due to contact with weeds: a recurrence after patch testing Contact Dermatitis 2003; 48: 17–25.
• Nasr I. S. Topical tacrolimus in dermatology Clin Exp Dermatol 2000; 25: 250–254.
• Gupta A. K. , Chow M. Pinecrolimus: a review J Eur Acad Dermatol Venereol 2003; 17: 493–503.
• Amrol D. , Keitel D. , Hagaman D. , Murray J. Topical pimecrolimus in the treatment of human allergic contact dermatitis Ann Allergy Asthma Immunol 2003; 91: 563–566.
• Morley P. A. , Munot L. D. A comparison of sodium fusidate ointment and mupirocin ointment in superficial skin sepsis Curr Med Res Opin 1988; 11: 142–148.
• Sutton J. B. Efficacy and acceptability of fusidic acid cream and mupirocin ointment in facial impetigo Curr Ther Res 1992; 51: 673–678.
• Jacob S. E. , Castanedo-Tardan M. P. Pharmacotherapy for allergic contact dermatitis Expert Opin Pharmacother 2007; 8 (16): 2757–2774.
• Murphy G. M. , Maurice P. D. , Norris P. G. Et al Azathioprine treatment in chronic actinic dermatitis: a double-blind controlled trial with monitoring of exposure to ultraviolet radiation Br J Dermatol 1989; 121: 639–646.
• Granlund H. , Erkko P. , Eriksson E. , Reitamo S. Comparison of the influence of cyclosporine and topical betamethasone-17,21-dipropionate treatment on quality of life in chronic hand eczema Acta Derm Venereol 1997; 77: 54–58.
• Rosen K. , Mobacken H. , Swanbeck G. Chronic eczematous dermatitis of the hands: a comparison of PUVA and UVB treatment Acta Derm Venereol 1987; 67: 48–54.
Приложения
Приложение А1.
Состав рабочей группы.
• Кубанова Анна Алексеевна – академик РАН, доктор медицинских наук, профессор, Президент Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
• Кубанов Алексей Алексеевич – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
• Утц Сергей Рудольфович — доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
• Слесаренко Наталия Александровна – доктор медицинских наук, профессор, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
• Моррисон Анна Витальевна – кандидат медицинских наук, доцент, член Российского общества дерматовенерологов и косметологов. Конфликт интересов отсутствует.
Приложение А2.
Методология разработки клинических рекомендаций.
Целевая аудитория клинических рекомендаций:
• Врачи-специалисты: дерматовенерологи;
• Ординаторы и слушатели циклов повышения квалификации по указанным специальностям.
Таблица П1- Уровни достоверности доказательств.
| Уровни достоверности доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например, описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Таблица П2 – Уровни убедительности рекомендаций.
| Уровень убедительности доказательств | Характеристика показателя |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++, напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов Или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Порядок обновления клинических рекомендаций.
Рекомендации в предварительной версии рецензируются независимыми экспертами. Комментарии, полученные от экспертов, систематизируются и обсуждаются членами рабочей группы. Вносимые в результате этого изменения в рекомендации или причины отказа от внесения изменений регистрируются.
Предварительная версия рекомендаций выставляется для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно анализируются членами рабочей группы.
Приложение А3.
Связанные документы.
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
• Порядок оказания медицинской помощи по профилю «дерматовенерология», утвержденный Приказом Министерства здравоохранения Российской Федерации № 924н от 15 ноября 2012 г.
Приложение В.
Информация для пациентов.
• При подтверждении контактного дерматита следует исключить возможность контакта с аллергенами, в том числе и профессиональными.
• Пациентам необходимо знать, что возникшая аллергия является пожизненной и даже кратковременное воздействие может привести к рецидиву дерматита.
Источник
Российская ассоциация аллергологов и клинических иммунологов (РААКИ). Федеральные клинические рекомендации по диагностике и терапии атопического дерматита
Год выпуска: 2010
Атопический дерматит (АтД) — АЗ кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления, характеризующееся кожным зудом и обусловленное гиперчувствительностью, как к аллергенам, так и к неспецифическим раздражителям.
Синонимы: атопическая экзема, синдром атопической экземы/дерматита, детская экзема, конституциональная экзема, нейродермит. Термин «АтД» наиболее распространен, хотя в некоторых странах Европы, например, в Великобритании, чаще используют термин «атопическая экзема».
L20. Атопический дерматит. L20.8. Другие атопические дерматиты. L20.9. Атопический дерматит неуточненный. L28.0. Ограниченный нейродермит.
• Убедительных данных об эффективности гипоаллергенных или элиминационных диет во время беременности не получено (3bВ); • До настоящего времени не доказано, что назначение гипоаллергенных диет женщинам во время лактации значительно уменьшает частоту возникновения АтД у детей(3bВ); • В первые 4 месяца жизни ребенку из группы риска (наличие аллергических заболеваний хотя бы у одного из ближайших родственников – мать, отец, сибс) рекомендуют исключительно грудное вскармливание.
При искусственном или смешанном вскармливании у детей из группы риска используются частично- или глубоко гидролизованные смеси (на основе гидролизатов молочного белка), профилактическая эффективность которых показана при их применении в первые 6 месяцев жизни; (3bВ). • Введение прикормов оправдано только после 4-го месяца жизни продуктами с низкой сенсибилизирующей активностью (4С);
• исключение воздействия табачного дыма (курение недопустимо во время беременности и лактации; пассивное курение исключают с первых дней жизни ребенка)(-,D) ; • уменьшение экспозиции аллергенов в первые годы жизни (бытовые и эпидермальные аллергены), использование очистителей воздуха (2bB), акарицидных средств, противоклещевого белья (3b,B) ;
Любые профилактические элиминационные мероприятия, назначаемые на длительное время, могут оказывать негативное влияние на членов семьи, ухудшая качество их жизни, поэтому в профилактические программы включают только мероприятия с доказанной эффективностью.
Диагноз профессиональной экземы подтверждается кожными пробами с предполагаемыми профессиональными раздражителями, аллергологическими, иммунологическими тестами, методами функциональной диагностики.
По показаниям назначаются консультации других специалистов : гастроэнтеролога, психоневролога, аллерголога, терапевта, эндокринолога.
При истинной экземе клиническая картина заболевания типична; в редких случаях истинную экзему необходимо дифференцировать от атопического дерматита, токсидермий, пиодермий, аллергического контактного дерматита.
Дисгидротическую экзему следует дифференцировать от ладонно-подо- швенного псориаза, пустулезного бактерида (синдром Эндрюса), дерматомикозов, дисгидроза, эпидермофитии стоп, пустулезного псориаза ладоней и подошв, пустулезного бактерида Эндрюса, хронического акродерматита Аллопо, в исключительных случаях — от буллезного пемфигоида.
Дифференциальный диагноз пруригинозной экземы проводят с чесоткой, детской почесухой, стойкой папулезной крапивницей, герпетиформ ным дерматитом Дюринга.
Дифференциальный диагноз роговой экземы проводят с псориазом ладоней и подошв, рубромикозом, эпидермофитией стоп, кератодермией.
Дифференциальный диагноз монетовидной экземы проводят с бляшечным парапсориазом, розовым лишаем, себорейной экземой.
Дифференциальный диагноз паратравматической (околораневой) экземы проводят с контактным дерматитом, псориазом, гипертрофической формой красного плоского лишая, болезнью Шамберга.
Дифференциальный диагноз сикозиформной экземы проводят с вульгарным и паразитарным сикозом.
Себорейную экзему следует дифференцировать от фолликулярного дис кератоза Дарье, болезни Девержи, себорейной пузырчатки Сенира — Ашера, псориаза и парапсориаза.
При микробной экземе может потребоваться дифференциальная диагностика со стрептодермией и контактным аллергическим дерматитом, субкорнеальным пустулезом, дерматитом Дюринга, лейшманиозом.
■■ прекращение прогрессирования заболевания;
Использованные источники: studfiles.net
Источник