Соэ у детей при герпесе
Н.Н. Бондаренко, д.м.н., профессор;
Л.М. Лукиных, д.м.н., профессор.
Кафедра терапевтической стоматологии НижГМА,
г. Нижний Новгород.
Герпес — это самая распространенная вирусная инфекция человека, длительно существующая в организме, преимущественно в латентном состоянии, вызываемая ДНК-содержащим вирусом простого герпеса (ВПГ). Известно несколько путей инфицирования ВПГ: воздушно-капельный, контактный (прямой и опосредованный), трансплацентарный, трансфузионный. Попав в организм, ВПГ сохраняется на протяжении всей жизни, периодически вызывая рецидивы болезни, которые, как и при первичном герпесе, протекают с разными степенями тяжести и местом локализации поражения. Первичный герпес у 80% больных протекает бессимптомно. Через несколько дней после заражения в сыворотке крови появляются специфические антитела. У более 85% детей 3-летнего возраста имеются вируснейтрализующие антитела в сыворотке крови, однако наличие антител не всегда способствуют защите от вторичного проявления герпеса. Заболевание контагиозно для лиц, ранее не инфицированных вирусом.
ВПГ попадает в организм через рот, носоглотку, глаза, гениталии, инфицируя кожу или слизистые оболочки. Выявлен ряд пусковых факторов, способных спровоцировать возникновение рецидивов: переохлаждение, травма слизистой оболочки полости рта, нервно-психическое перенапряжение, перегревание на солнце, прием медикаментов, смена климата. Возбудитель ВПГ характеризуется дерматонейротропностью, у него выражено сродство к коже, слизистым оболочкам и нервной ткани. Он находится в свободном статическом непродуктивном состоянии в клетках паравертебрального сенсорного ганглия. Под влиянием пускового фактора вирус из ганглия центробежно мигрирует по аксону периферического нерва и вызывает активную репродукцию ВПГ в эпителиальных клетках. Репродукция и выделение ВПГ из ганглия происходит ежедневно, но при достижении кожи и слизистых он устраняется механизмами защиты. Для развития заболевания имеет значение нарушение целости слизистых оболочек и кожных покровов. Сезонности в возникновении заболевания нет, одинаково часто болезнь проявляется зимой, осенью, весной и даже летом.
Важная роль в возникновении рецидива герпеса отводится состоянию местного и общего иммунитета. К предполагаемым механизмам, вызывающим реактивацию ВПГ, относят провокации специфическими физическими или эмоциональными факторами, сезонные периоды ослабления иммунитета. Пусковыми факторами могут быть ОРЗ, грипп, острые заболевания желудочно-кишечного тракта, нейроэндокринные заболевания, эмоциональный стресс.
Простой герпес проявляется в двух формах: острый герпетический стоматит и хронический рецидивирующий герпетический стоматит.
Острый герпетический стоматит встречается в основном в детском возрасте и занимает одно из ведущих мест в детской инфекционной патологии, он встречается чаще скарлатины, кори и эпидемического паротита. Передача инфекции происходит контактным и воздушно-капельным путем. В первые 6 месяцев жизни после рождения герпес практически не встречается, что связано с наличием в этот период в крови ребенка противогерпетических антител, трансплацентарно переданных ему от матери.
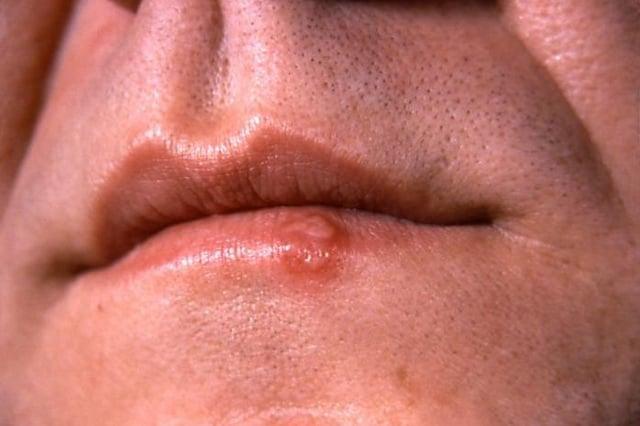
У взрослого населения чаще встречается хронический рецидивирующий герпетический стоматит, локализующийся на красной кайме губ, коже губ, на крыльях носа, переднем отделе неба, кончике языка, половых органах и слизистой глаз. Причем губы и слизистая оболочка полости рта являются излюбленными для локализации герпеса, особенно места, в норме ороговевающие.
В патогенезе заболевания различают 4 периода: продромальный, катаральный период высыпаний, угасания болезни.
Продромальный период проявляется чувством жжения, покалывания, зудом, ощущением напряжения, саднения и онемения в местах будущего появления сыпи на коже и слизистой оболочке полости рта и губ. Наблюдается потеря аппетита, плохой сон, недомогание. Лимфатические узлы подчелюстные, подбородочные и шейные могут быть увеличены, пальпация их болезненна.
Катаральный период характеризуется гиперемией и отеком слизистой оболочки полости рта и десневого края. Лимфатические узлы подчелюстные, подбородочные и шейные увеличены, пальпация их болезненна. Слизистая оболочка десны отечна, гиперемирована, десны при прикосновении кровоточат. Выраженная гиперсаливация, ротовая жидкость вязкая, тягучая, запах изо рта.
В период высыпаний на слизистой оболочке полости рта и коже появляются одиночные или множественные элементы поражения в виде ярких гиперемированных пятен, на фоне которых быстро образуются мелкие пузырьки, которые способны сливаться, образуя большие пузыри. Образование пузырьков сопровождается покалыванием в слизистой полости рта и красной кайме губ. Пузырьки располагаются группами, содержат прозрачную жидкость, которая со временем мутнеет. Крупные пузыри достаточно быстро лопаются с образованием болезненных эрозий с неровными контурами. Эрозии покрыты фибринозным налетом. Пузыри, локализующиеся на губах и кожных покровах, после вскрытия способствуют образованию эрозий либо корок серо-желтого цвета.
Площадь поражения слизистой полости рта сопряжена с тяжестью заболевания. Слизистая оболочка полости рта отечна, гиперемирована, в первые 2 дня выражена гиперсаливация, которая может сменяться сухостью в полости рта. Эрозивные элементы и пузырьки могут быть множественными и одиночными, то есть процесс может быть как ограниченным (герпетический глоссит, герпетическая ангина), так и распространенным, поражающим тотально не только слизистую оболочку полости рта, но и слизистую носоглотки, миндалин, красную кайму губ и кожу вокруг губ, крылья носа. Эрозии (без лечения) эпителизируются через 7-12 дней. Слизистая оболочка десны также отечна, гиперемирована, десны при прикосновении кровоточат, катаральный гингивит легко трансформируется в язвенно-некротический. Лимфатические узлы подчелюстные, подбородочные и шейные увеличены, пальпация их болезненна.
По степени тяжести герпеся выделяют легкую, среднюю и тяжелую. Заболевание легкой степени тяжести протекает с отсутствием симптомов интоксикации организма, однако при удовлетворительном общем состоянии может быть субфебрильная температура. Слизистая оболочка полости рта отечна, гиперемирована, десны кровоточат, на различных участках появляются почти одновременно одиночные и сгруппированные небольшие афты, которые быстро эпителизируются.
Герпес средней степени тяжести протекает при выраженной интоксикации, в продромальный период наблюдаются недомогание, слабость, головная боль, тошнота, исчезает аппетит, температура тела до 38,5 °С. Увеличены подчелюстные лимфатические узлы, реже подбородочные и шейные, пальпация их болезненна. Слизистая оболочка полости рта отечна, гиперемирована, слюна вязкая и тягучая. Слизистая оболочка десны также отечна, гиперемирована, десны при прикосновении кровоточат, катаральный гингивит легко трансформируется в язвенно-некротический. На различных участках слизистой оболочки полости рта одиночные или сгруппированные афты. Повышенная СОЭ, лейкопения либо лейкоцитоз.
Тяжелая степень герпеса уже в продромальном периоде характеризуется присутствием всех признаков инфекционного заболевания — апатии, адинамии, недомогания, слабости, головной боли, тошноты, рвоты, боли в мышцах, так как вирус герпеса энцефалотропен. Температура тела 38-39 °С. Бледность кожных покровов. Лимфатические узлы подчелюстные, подбородочные и шейные увеличены, пальпация их болезненна. Слизистая оболочка полости рта отечна, гиперемирована, покрыта большим количеством афтозных элементов, которые рецидивируют. Поражаются губы, слизистая оболочка щек, мягкого и твердого неба, языка, десневого края. Зубодесневые сосочки отечны, при прикосновении кровоточат. При недостаточном уходе за полостью рта катаральный гингивит легко трансформируется в язвенно-некротический. Слюна вязкая и тягучая, реакция слюны кислая, рН=5,8-6,4. В крови определяется лейкопения, увеличивается количество палочкоядерных нейтрофилов, эозинофилия, повышена СОЭ. В моче определяется белок.
Период угасания (реконвалесценция) болезни характеризуется улучшением общего состояния и стоматологического оболочки полости рта, прослеживается активная эпителизация афтозных элементов.
Проявления в полости рта при простом герпесе следует дифференцировать:
1. С хроническим рецидивирующим афтозным стоматитом (ХРАС). Элемент поражения в том и другом случае афта, однако при ХРАС афты одиночные, округлой формы, покрыты фибринозным налетом, окружены узким гиперемированным венчиком, тогда как остальная слизистая оболочка полости рта бледно-розового цвета, без патологических изменений. Общее состояние пациента при ХРАС не страдает. При простом герпесе повышается температура тела до 38-39 °С, афты множественные и располагаются на гиперемированной отечной слизистой, афты могут сливаться, имеют неровные фестончатые контуры. Наблюдается полиморфизм высыпаний, одновременно в полости рта, на красной кайме губ, коже вокруг рта можно определить пузырьки, пузыри, эрозии, язвы, корки, трещины и чешуйки.
2. С многоформной экссудативной эритемой (МЭЭ), клинически весьма похожей на острый герпетический стоматит. Однако следует заметить, что МЭЭ дает о себе знать в основном в весенне-осеннее время. Заболевание возникает остро, протекает крайне тяжело. Клинически выявляется генерализованное поражение слизистой оболочки полости рта, тотальная гиперемия, отек, истинный полиморфизм элементов поражения: пузыри, пузырьки, эрозии и язвы крупные, эритема, массивные геморрагические корки на красной кайме губ, трещины. Страдает общее состояние ребенка, высокая температура тела до 40 °С, озноб, множественные синюшные пятна (кокарды) на коже кистей рук, голени, предплечий, часто с пузырьком в центре. При простом герпесе также страдает общее состояние, температура тела 37-38 °С. В связи с нейротропностью вируса дети ощущают резкую слабость, головную боль, недомогание, адинамию, апатию, тошноту и рвоту. Слизистая оболочка полости рта отечна, гиперемирована, десны при прикосновении кровоточат, имеют бочкообразную конфигурацию, на слизистой щек, неба, языке определяются эрозии, язвы, корочки на красной кайме губ и коже вокруг губ. Пузырьки можно обнаружить на слизистой твердого неба, красной кайме губ и коже вокруг губ.
3. С медикаментозным аллергическим стоматитом, для которого характерны тотальная гиперемия и отек слизистой оболочки полости рта, множественные резко болезненные эрозии, боль при открывании рта и разговоре. Из анамнеза выявляется прием лекарственного средства накануне.
Лечение: назначается высококалорийная диета, обильное питье. Противовирусные препараты Бонафтон, Теброфен, Флореналь, Мегасин, Алпизарин, Ремантадин, Метисазон, Риодоксол, Госсипол, лейкоцитарный интерферон, биосинтетический лейкоцитарный препарат Интерлок, дезоксирибонуклеаза, интерферон, Хелепин, Модимунал, Ацикловир, Зовиракс, Виралекс для приема внутрь и местно в виде аппликаций. Доза подбирается индивидуально сообразно возрасту и общему состоянию.
Десенсибилизирующая терапия — Димедрол, Супрастин, Пипольфен, Дипразин, Тавегил, Диазолин, Фенкарол и др. в течение 1-2 недель. Доза подбирается индивидуально сообразно возрасту, весу ребенка и исходя из общего состояния.
Общеукрепляющая терапия — витамин С, препараты кальция (глюконат кальция, глицерофосфат кальция, лактат кальция, хлористый кальций), рыбий жир в течение 1-2 недель.
В связи с имеющимся Т-клеточным иммунодефицитом при частых рецидивах герпеса, эффективны курсы иммунокорригирующей терапии. Гаммаглобулин, иммуноглобулин или гистаглобин назначают по 1-2 мл внутримышечно 2 раза в неделю, на курс 1-2 инъекции, для повышения защитных сил организма. Декарис, Т-активин, тимоптин, доза подбирается индивидуально сообразно возрасту, весу ребенка и исходя из общего состояния. Иммунал по 5-15 капель, 2-3 раза в день, 1-2 недели. Доза подбирается индивидуально сообразно возрасту ребенка.
Эффективны специфическая противогерпетическая поливакцина (в межрецидивный период), сочетанное назначение вакцины и парентеральное введение индукторов интерферона (ридостина).
Местное лечение: слизистую оболочку полости рта следует обезболить теплыми анестетиками, затем провести антисептическую обработку теплыми антисептиками, в частности: 0,5-1% раствором тримекаина либо лидокаина, 4% раствором пиромекаина на глюкозе, 0,5-1% раствором новокаина с уротропином, 5-10% анестезиновой эмульсией, 0,02% раствором фурацилина, 0,02% раствором этакридина лактата, 0,01% раствором димексида, 0,1% раствором этония. Возможно применение антисептика вместе с анестетиком в соотношении 1:1, раствор готовится перед применением. Используется в виде орошения, ванночек, аппликаций, 3-4 раза в день.
Аппликации протеолитических ферментов 1 раз в день, на 5-10 минут. Рекомендуется применять лизоцим, химотрипсин, химопсин, панкреатин, дезоксирибонуклеазу, которая обладает не только очищающим от некротических масс действием, но и противовирусным эффектом.
Аппликации противовирусных мазей, 3-4 раза в день, по 10-15 минут. Рекомендуется применение 1% флореналевой мази, 0,5% теброфеновой мази, 1% риодоксоловой и 0,5-1% оксолиновой мази, а также 3% линимента госсипола, 0,1% раствора госсипола, 0,5% бонафтоновой мази, 5% интерфероновой мази, мазей Зовиракс и Ацикловир. Интерферон в растворе закапывать в полость рта и каждую ноздрю по 1-2 капли, 3-4 раза в день.
Аппликации кератопластических препаратов следует назначать с момента эпителизиции эрозий, 2-3 раза в день, по 10-15 минут: витамин А в масле, витамин Е в масле, бальзам Шостаковского, каротолин, масло шиповника и облепиховое масло. Курс лечения индивидуален для каждого ребенка.
Аппликации средств, стимулирующих местный иммунитет: 1% раствор нуклеината натрия, 5-10% раствор галаскорбина, 5% метилурациловая мазь, 10% эмульсия метилурацила, по 10-15 минут, 2-3 раза в день, курс лечения индивидуален для каждого ребенка. Имудон — препарат, приготовленный из смеси лизатов различных микроорганизмов и представляющий собой поливалентный комплекс антител. Стимулирует защитные силы слизистой оболочки полости рта за счет увеличения активности полиморфноядерных лейкоцитов, увеличения количество sIgA, увеличения активности и содержания Liz в ротовой жидкости. Имудон назначали в виде таблеток для рассасывания в полости рта по 5-8 таблеток в день, курс лечения соответственно 10-16 дней. В острый период, в период обострения и выраженной боли — 8 таблеток в день. В фазе ремиссии препарат следует использовать как профилактическое средство по 5 таблеток в день, 2 недели.
Физиотерапевтическое лечение назначается с первого дня заболевания: облучение гелиево-неоновым лазером или ультрафиолетовое, курсом 3-5 процедур, ежедневно либо через день.
Статья предоставлена журналом «Обозрение. Стоматология»
Источник
Аббревиатура СОЭ хорошо знакома каждому врачу, ведь уже более ста лет этот показатель помогает диагностировать множество заболеваний — от инфекций до опухолей. Речь идет о скорости оседания эритроцитов — одной из характеристик общего анализа крови, который назначается как взрослым, так и детям. Ориентироваться в результатах такого теста полезно каждому пациенту, но особенно пригодится этот навык молодым родителям, которые часто волнуются из-за состояния здоровья своего малыша. Поэтому в этой статье мы поговорим о том, как правильно расшифровать результаты анализа крови на СОЭ у детей.
Что означает «СОЭ» в бланке результатов анализа крови ребенка
Эритроциты являются самыми многочисленными клетками крови, и на них приходится основной «вес» главной жидкости нашего организма. Если в пробирку с кровью добавить немного вещества, препятствующего свертыванию (антикоагулянта), то через некоторое время ее содержимое разделится на два хорошо различимых слоя: красный эритроцитарный осадок и прозрачную плазму с остальными форменными элементами крови.
Еще в начале прошлого столетия шведский ученый по имени Роберт Санно Фореос впервые обратил внимание на то, что скорость выпадения эритроцитов в осадок различается у вынашивающих ребенка и небеременных женщин. В дальнейшем медики выяснили, что состояний, при которых эритроциты опускаются на дно пробирки быстрее или медленнее нормы, очень много. Поэтому с помощью такого анализа врачи делают выводы о процессах, происходящих в организме человека. Особенно этот показатель важен в педиатрии, ведь ребенок, особенно в раннем возрасте, не может подробно рассказать о симптомах недомогания.
Суть явления, на котором основано измерение СОЭ, заключается в том, что при некоторых физиологических и патологических состояниях, в крови повышается концентрация особых белков, способных склеивать эритроциты между собой. Вследствие этого красные кровяные тельца приобретают вид монетных столбиков (если изучить анализ под микроскопом). Сгруппированные эритроциты становятся тяжелее, и скорость разделения крови на фракции увеличивается. Если же по каким-либо причинам клеток становится меньше нормы, то и СОЭ в анализе окажется сниженной.
Важно знать!
Ставить диагноз лишь на основании изменения скорости оседания эритроцитов не будет ни один грамотный врач. По данной причине в большинстве случаев проверка СОЭ назначается в составе общего или развернутого анализа крови.
Почему детям назначают анализ на СОЭ?
Не стоит волноваться, если врач выписывает вашему ребенку направление на анализ крови, включающий СОЭ. Это — стандартная процедура, которая позволяет контролировать состояние здоровья человека в любом возрасте — как при наличии жалоб, так и при их отсутствии. Поэтому, даже если дети чувствуют себя хорошо, сдавать кровь на СОЭ стоит как минимум один раз в год.
Самая частая причина для обращения к педиатру — детские инфекции. А СОЭ всегда изменяется во время воспалительного процесса, сопровождающего борьбу иммунной системы с бактериями и вирусами. По этой причине врач обязательно назначит общий или развернутый анализ крови, включающий СОЭ, если ребенок жалуется на боль в горле и насморк, а также если у него повысилась температура тела. Это исследование проводится и в случаях, когда симптомы заставляют подозревать серьезную проблему: аппендицит, внутреннее кровотечение, аллергию или злокачественную опухоль.
Как подготовиться к процедуре и что она собой представляет?
Существенную роль в достоверности результатов оценки СОЭ играет подготовка к манипуляции. Дело в том, что белки в крови появляются не только при воспалении, но и в некоторых физиологических ситуациях — например, сразу после еды, физической нагрузки и в результате стресса.
Поэтому стоит сдавать кровь как минимум спустя 4 часа после приема пищи, а лучше — с самого утра, не позавтракав, чтобы минимизировать возможные искажения результата. Еще один важный фактор — психологический настрой малыша. Многие дети не любят уколы, поэтому заранее объясните ребенку необходимость предстоящей процедуры. Не стоит обманывать его, обещая, что «больно не будет» или отвозить в больницу без предупреждения. Это приведет к тому, что в следующий раз вам будет гораздо сложнее уговорить свое чадо сдавать анализы, а страх перед людьми в белых халатах останется у малыша на всю жизнь. Гораздо полезнее во всех подробностях объяснить ему суть манипуляций и, возможно, поделиться воспоминаниями о собственных ощущениях в подобной ситуации.
В зависимости от метода, которым будет определяться СОЭ, медсестра возьмет образец крови из пальца или из вены (а у младенцев — из пятки). Если анализ проводится по методу Панченкова, то потребуется несколько миллилитров крови. Чтобы получить их, специалист уколет маленькой иголочкой или скарификатором подушечку безымянного пальца (в нем меньше нервных окончаний, чем в других пальцах), а затем быстро соберет выступившую кровь в специальную трубочку. После окончания процедуры к ранке нужно на 5 минут приложить ватку с дезинфицирующим раствором.
В лаборатории полученный образец крови соединят с раствором цитрата натрия в соотношении четыре к одному, а затем заполнят смесью прозрачный вертикальный капилляр. Через час при помощи специальной шкалы можно будет определить, насколько успели осесть эритроциты, и рассчитать СОЭ.
Если же анализ СОЭ у ребенка выполняется по методу Вестергрена, то потребуется забрать кровь из вены. Если эту манипуляцию произведет опытная медсестра, то болевые ощущения будут столь же незначительны, как и при уколе в палец. Она наложит на руку ребенка жгут, а затем введет иглу в вену на внутренней стороне руки в области локтевого сустава. Потом жгут снимут, а в подставленную пробирку буквально за несколько секунд наберется нужное количество крови. Если в этот момент вы находитесь рядом с ребенком, попробуйте отвлечь его внимание так, чтобы он не увидел происходящего и не испугался. В конце процедуры медсестра прижмет к ранке ватку и наклеит сверху полоску лейкопластыря. Такую повязку можно будет снять уже через полчаса.
В ходе анализа по методу Вестергрена венозная кровь также смешивается с производным уксусной кислоты и цитратом натрия, а полученным раствором заполняется пробирка, имеющая специальную шкалу делений. Как и при методе Панченкова, СОЭ оценивается через час от начала анализа. Метод Вестергрена считается более чувствительным к повышению СОЭ, поэтому часто врачи настаивают на том, чтобы у ребенка для анализа взяли именно венозную кровь.
Расшифровка результатов исследования СОЭ детей
Интерпретация анализа СОЭ — процесс индивидуальный. В разных ситуациях полученные результаты могут говорить о норме и о патологии, поэтому врач сделает заключение, опираясь на общую клиническую картину и историю болезни ребенка.
Норма СОЭ у ребенка
Нормальная СОЭ у новорожденных составляет 2,0–2,8 мм/час, у малышей до двух лет — 2–7 мм/час, с 2 и до 12 лет — 4–17 мм/ч, а после 12 лет — 3–15 мм/ч.
У младенцев до 6 месяцев СОЭ может кратковременно повышаться до 12–17 мм/ч, что связано с изменением состава крови, а в некоторых случаях — с периодом прорезывания первых зубов. А у девочек скорость оседания эритроцитов всегда несколько выше, чем у мальчиков — такая диспропорция сохраняется и у взрослых людей.
Почему СОЭ увеличена
Причины, по которым СОЭ может оказаться выше нормы, делят на физиологические и патологические. К первым относят стресс, суточные изменения состава крови (во второй половине дня СОЭ немного выше), состояние выздоровления после инфекционного заболевания (этот показатель возвращается в норму с некоторым запозданием), прием определенных лекарств, особенности диеты или питьевого режима, последствия физических нагрузок и другие.
Однако чаще анализ СОЭ повышен по причине воспалительного процесса в организме. К изменению показателя приводят:
- инфекционное заболевание (ангина, пневмония, менингит, туберкулез, краснуха, ветрянка, ОРВИ, герпес и т.д.);
- патология иммунитета (ревматоидный артрит, системная красная волчанка, гломерулонефрит и т.д.);
- эндокринные заболевания (патология щитовидной железы, сахарный диабет, болезни надпочечников);
- кровопотеря и другие анемии;
- патология красного костного мозга, переломы костей;
- аллергия;
- онкологические заболевания.
Как уже было сказано, повышение СОЭ, которое не сопровождается какими-либо другими изменениями в анализе крови ребенка или изменениями его самочувствия, не является основанием для беспокойства и, тем более, поводом для назначения лекарств. Скорее всего, при получении такого результата врач посоветует повторить анализ через 2–3 недели, соблюдая все правила подготовки к процедуре. Если же показатель СОЭ вновь превысит норму, сделайте биохимический анализ крови, проверьте уровень С-реактивного белка и анализ кала на гельминты.
Это интересно!
У некоторых детей встречается синдром повышенной СОЭ — состояние, при котором скорость оседания эритроцитов держится на уровне выше 50 мм/ч в течение длительного времени безо всяких видимых причин. Как правило, в таких случаях врачи стараются провести тщательную диагностику на случай, если имеет место скрыто протекающее серьезное заболевание. Но если анализы и обследования не выявляют отклонений от нормы, то никакого лечения при синдроме повышенной СОЭ не назначают, признавая его индивидуальной особенностью организма.
Причины снижения СОЭ
Обычно пониженная СОЭ у детей не вызывает беспокойства у врачей. Однако такой результат анализа может быть признаком несбалансированного питания малыша с нехваткой белков или обезвоживания организма (вследствие поноса или рвоты). Также оседание эритроцитов замедляется при некоторых наследственных заболеваниях крови и нарушениях в системе кровообращения, но это сопровождается изменением сразу многих показателей развернутого анализа крови у ребенка.
СОЭ у ребенка является полезным параметром, который, однако, имеет лишь вспомогательное значение в диагностике, указывая врачу направление поиска или правильность действий при лечении того или иного заболевания. Соблюдение всех предписаний педиатра и регулярная сдача анализов помогут вам защитить детское здоровье от серьезных опасностей, а также избавиться от ненужного беспокойства.
Источник


