Угрей акне и пятен
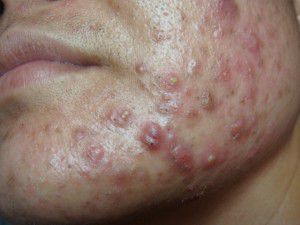
Гиперпигментация (постакне) выражается в изменении цвета кожи, появлении красных и коричневых пятен после прыщей. Обычно они образуются в случае отсутствия должного лечения и дезинфицирования прыщей в самом начале их возникновения, а также по причине запущенности процесса. Кроме того, пятна после прыщей могут остаться на коже лица в результате самостоятельного их выдавливания.

Образование пятен на коже происходит вследствие усиленного синтеза пигмента меланина в процессе воспаления кожи. Изменение цвета кожи после прыщей носит временный характер, со временем они исчезают. Однако интенсивность цвета пятна и сроки его исчезновения зависят от глубины проникновения воспаления. Обычно после акне средней и тяжелой формы остаются застойные пятна и красные пятна после прыщей и угрей. Как правило, они самостоятельно исчезают в течение года.
Для предотвращения появления шрамов, рубцов и пятен на лице после прыщей, не стоит запускать лечение или самостоятельно выдавливать их, и обратиться к дерматокосметологу.
Следы после прыщей. Красные пятна после угревой болезни.
На консультации специалист установит причины появления акне, назначит оптимальный курс лечения постакне, прописав необходимые процедуры. В косметологических центрах и клиниках существует целый комплекс процедур, которые эффективно борются с последствиями акне. Среди них микротоковая терапия и фракционный фототермолиз (или фраксель). Эти процедуры оздоравливают кожу, способствуют усилению обменных процессов, процессов регенерации и обновления, усилению микроциркуляции крови и производству кожей собственного коллагена и эластина, выравнивающего и обновляющего поверхность кожи, делающего ее более гладкой, цветущей, выравнивая тон. Кроме того при лечении пятен после прыщей в косметологии часто применяют процедуру мезотерапии, которая не только прекрасно справляется с поставленной задачей, но и питает кожу, а также восстанавливает процессы регенерации.
Рубцы после прыщей и угревые рубцы.
Следствием глубокого воспаление на коже лица являются кратероподобные рубцы после угрей. В данном случае пострадавшая кожа не всегда полностью восстанавливается. Со временем атрофированные рубцы после прыщей становятся более плоскими, но шрамы никогда полностью не исчезают.
Лечение пятен от прыщей (постакне), рубцов от угрей представляет собой целый комплекс процедур, разрабатываемых индивидуально для каждого конкретного пациента с учетом длительности и формы акне, степени тяжести, особенностей кожи, а также способности к восстановлению и типа рубцовой ткани.
Эффективным способом сгладить рубцы после акне является процедура химического пилинга 10-35% раствором трихлоруксусной кислоты или гликолевой кислоты. Проведение химических пилингов в сочетании с ретиноидами (ретинол) дает наилучшие результаты в лечение пятен после прыщей (постакне): кожа становится гладкой, красивой, ровной, приобретая ухоженный вид. Это обусловлено тем, что при такой комбинации заживления и регенерация тканей протекает значительно быстрее.
Избавиться от рубцов после угревой сыпи возможно также посредством применения инъекций коллагена в подкожные ткани. В лечении последствий акне, угревых рубцов и шрамов от прыщей, прекрасно используются возможности криотерапии.
В качестве других процедур устранения последствий угревой сыпи и воспалений кожи могут применяться микродермабразия и лазерная шлифовка.
Косметические кремы и медицинские препараты.
Откровенно говоря, магазинные кремы, может, и помогут избавиться от пятен после прыщей, только курс лечения при этом растянется на неопределенное время.
В качестве медицинских средств выступают в основном препараты, действие которых направлено на угнетение процесса синтеза меланина: азелаиновая кислота (в частности крем Скинорен), которую можно сочетать с такими веществами, как гидрохинон, гликолевая кислота, молочная кислота, лимонная кислота, арбутин, магния аскорбил-2-фосфат. Кроме того, для этих целей используют двухпроцентный раствор салициловой кислоты.
Лечебные кремы, гели и мази.
Средства данной категории можно приобрести только в аптеках. Это могут быть лечебные препараты и аптечная косметика. Из лечебных средств обычно фармацевт или аптекарь предлагает несколько вариантов на выбор. Ознакомившись с аннотацией, вы выбираете средство, наиболее подходящее вам. Как правило, средств данной категории не особенно много.
В процессе лечения пятен после прыщей следует помнить, что необходимо обязательно защищать кожу от чрезмерного воздействия ультрафиолета, который стимулирует процесс синтеза меланина.
Как долго будут проходить пятна?
Они могу проходить от нескольких дней до полутора лет, в зависимости от типа кожи, регенерирующих свойств, образа жизни, от характера следа и глубины поражения пигментацией, а также средства, с помощью которого это пятно устраняется. Например, при самостоятельном выдавливании прыщей или механической чистки лица пятна характеризуются повреждением кожи, поэтому проходят обычно от нескольких дней до нескольких недель. Точно сказать невозможно. При глубоких и стойких пятнах, если осуществляется пилинг или лазерная шлифовка кожи, вылечить их возможно в течение нескольких месяцев или полугода.
Менее сложные пятна можно попробовать устранить самостоятельно с помощью народных средств.
Рецепты народной медицины.
Поможет избавиться от пятен после прыщей и угрей маска из зеленой глины. Для ее приготовления необходимо смешать столовую ложку зеленой глины с небольшим количеством воды до получения однородной пастообразной массы, в которую затем добавить три-четыре капли масла розмарина (можно использовать масло чайного дерева). Состав следует нанести на участки с пятнами и выдержать в течение десяти минут. Масло розмарина можно применять в качестве отдельного средства, ежедневно смазывая пятна и рубцы после прыщей.
Осветлить пятна поможет также такое средство: взбить яичный белок и добавить в него две чайные ложки лимонного сока. Состав наносить на проблемные участки на пятнадцать минут.
Можно воспользоваться и таким средством: половину столовой ложки белой глины смешать с двумя чайными ложками свежеприготовленного сока лимона и добавить воды так, чтобы получилась кремоподобная масса. Накладывать состав на проблемные зоны и выдерживать в течение пятнадцати минут.
Тщательно соединить столовую ложку мякоти спелого томата с чайной ложкой крахмала. Смесь наносить непосредственно на пятна и выдерживать пятнадцать минут.
Избавиться от пятен после прыщей может помочь масло чайного дерева, как в чистом виде, так и в сочетании с лимонным соком или маслом лаванды (компоненты берутся в соотношении 1:1). Ежедневно протирать пятна маслом.
Медицинский парафин является прекрасным средством устранения любых следов после прыщей: необходимо растопить в маленькой посуде небольшой кусочек парафина и нанести ватной палочкой непосредственно на проблемные зоны. Как только парафин застынет, его можно снять. Перед тем, как нанести парафин, кожу следует смазать питательным или увлажняющим кремом с витаминами A и E. То же самое следует проделать и после процедуры. Данное средство противопоказано людям с сосудистой сеточкой на лице.
Хорошо помогает в лечении касторовое масло. Его следует наносить на пораженные участки кожа, лучше на ночь. Смывать не нужно. Оно прекрасно заживляет ранки и способствует восстановлению кожи. Неплохие результаты дает применение лавандового масла.
Отличными отбеливающими свойствами обладает сок смородины или клубники. Надрезав ягоду, протереть поврежденные участки кожи.
Смешать чайную ложку оливкового масла (при отсутствии можно воспользоваться любым растительным) с двумя каплями масла розмарина и добавить по капле эфирных масел гвоздики, мяты и лаванды. Полученный масляный состав наносить непосредственно на пятна и рубцы после прыщей по несколько раз в течение дня. А можно попробовать и такую смесь масел: соединить по три-четыре капли масла ладана, лаванды и нероли.
Для того чтобы избавиться от пятен после прыщей, можно использовать обычный яблочный уксус. Столовую ложку уксуса развести тремя столовыми ложками воды. Полученным раствором протирать проблемные участки кожи ежедневно по утрам.
В решении данной проблемы также моет помочь настойка зверобоя. Для ее приготовления необходимо две столовые ложки сухой травы зверобоя залить 200 мл чистого медицинского спирта, поставить в темное место и настоять в течение десяти дней. Затем настойку процедить и применять ежедневно в качестве протираний пораженных участков кожи.
Смочить ватный диск в кефире невысокой жирности и протереть кожу лица. Такую процедуру следует проводить ежедневно по несколько раз в день. В составе кефира присутствует молочная кислота, которая славится своими отбеливающими свойствами.
Смешать столовую ложку белой глины с таким же количеством бодяги косметической (можно приобрести в аптеке) и добавить перекись водорода до образования пастообразной массы. Состав наносить непосредственно на пятна и выдерживать десять-пятнадцать минут. После смывания кожу рекомендуется обработать смесью из настойки календулы и алоэ, взятых в равной пропорции, после чего нанести увлажняющее средство или касторовое масло. При чувствительной коже данное средство может не подойти, поскольку во время воздействия состава может наблюдаться легкое пощипывание кожи и возникновение покраснения.
В трех чайных ложках воды растворить половину чайной ложки соли. Затем добавить две чайные ложки любой косметической глины (белой, оранжевой, голубой, зеленой). Получится немного густоватая масса. Состав нанести на пораженные участки кожи, подождать двадцать минут и смыть водой. После этого кожу смазать увлажняющим кремом.
Соединить чайную ложку белой или зеленой глины с небольшим количеством воды так, чтобы получилась кремоподобная масса, после чего в нее добавить не полную чайную ложку корицы. Нанести точечными мазками на поврежденные участки кожи и выдержать двадцать минут, после чего смыть и смазать лицо кремом с увлажняющим действием.
Пучок свежей зелени петрушки залить кипятком и настоять в течение десяти минут. Остывший настой перелить в форму для льда и заморозить. Ежедневно утром и вечером протирать кожу кубиками льда из отвара петрушки. Помимо этого, данный способ отлично тонизирует кожу.
21 июня 2012

Источник
Над статьей доктора
Чевычелова А. Н.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 26 октября 2017 г.Обновлено 20 июня 2019 г.
Определение болезни. Причины заболевания
Акне — воспалительное заболевание сальных желез и волосяных фолликулов.
Наша кожа имеет три слоя:
1. верхний слой — эпидермис;
2. средний слой — дерма;
3. низлежащий слой — гиподерма (подкожно-жировая клетчатка).
Сам эпидермис состоит из нескольких слоев, самый верхний из которых называется роговым, состоит из омертвевших клеток корнеоцитов и выполняет защитную функцию.
Дерма — это самый важный слой кожи, именно в нем поддерживается вся «жизнь» кожи. Дерма переплетена кровеносными сосудами и полна нервных окончаний. Именно здесь зарождаются и работают на красоту нашей кожи главные клетки — фибробласты. Кроме того, в дерме находятся сальные и потовые железы, а также волосяные фолликулы.
Гиподерама состоит из соединительной ткани рыхлой консистенции и жировых клеток — адипоцитов. Толщина подкожно-жировой клетчатки зависит от места ее расположения на теле и питания.
Наибольший интерес для нас представляют сальные железы, придатки кожи, которые находятся в дерме.
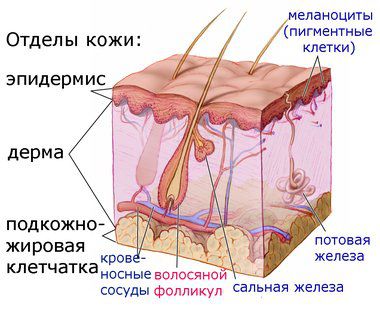
Сальные железы продуцируют кожное сало, именно оно так предательски блестит на коже лица, особенно в области лба, на носу и подбородке, так называемой «Т-зоне». Данный тип желез — гормонзависимый. Выработка кожного сала происходит под тщательным многоуровневым контролем, в котором участвуют:
- гипоталамус;
- гипофиз;
- кора надпочечников и половых желез.
Любой гормональный скачок становится причиной того, что сальные железы начинают активно выделять кожное сало.[2]
Себорея — это заболевание кожи, которое проявляется патологической активностью сальных желез. Клинические проявления себореи заключаются в том, что можно наблюдать расширенные поры, зияющие или закупоренные комедонами, жирное или сухое шелушение, сальность волосяного покрова. При такой активной продукции кожного сала происходит изменение его состава, при лабораторных исследованиях выявлено избыточное количество андрогенов и пониженное содержание эстрогенов. Также в составе кожного сала уменьшается количество линоленовой кислоты — это способствует повышению щелочного уровня кожи, нарушению барьерных свойств и размножению на ее поверхности микроорганизмов.[3]
Среди причин возникновения акне первое место занимает изменение микробной флоры кожи. При исследовании выделенной микробной флоры у пациентов с заболеванием акне обнаруживается большое количество анаэробных липофильных коринебактерий, аэробных бактерий-микрококков и грамположительных палочек.
В процессе воспаления принимают участие три микроорганизма:
- коринебактерии (Propionibacterium acnes);
- кокки (Staphylococcum epidermidis);
- липофильные грибы (Pityrosporum ovale et orbiculare).
Ведущую роль в запуске воспалительного процесса играют Propionibacterium acnes, которые продуцируют различные ферменты, в том числе липазу. Этот фермент способен повреждать стенку фолликула изнутри. Нельзя исключить и роль иммунной системы, снижение функции которой является благоприятным фактором для размножения P. acnes. Ключевую роль в возникновении акне играет гормональный статус пациента, а именно гиперандрогения — повышение мужских половых гормонов (тестостерона и дигидротестостерона). На сальных железах есть определенные рецепторы, которые чувствительны к андрогенам. Соответственно, при повышении уровня этих гормонов сальная железа начинает патологически активно вырабатывать кожное сало. Кроме того, к причинам возникновения акне можно отнести наследственный фактор.
Все вышеперечисленные этиологические факторы можно отнести к эндогенным, то есть имеющим внутреннюю природу возникновения. Что касается экзогенных причин, влияющих на возникновение и развитие заболевания извне, то к ним, в первую очередь, нужно отнести воздействие солнечных лучей. При активной инсоляции иммунитет кожи значительно снижается, что, опять же, является благоприятным фактором для размножения P. acnes.[1]
Одной из причин распространения акне в последнее время становится мода на фитнес и спорт, и здесь нельзя не упомянуть о бодибилдерах. В силу своего высококалорийного питания и приема анаболических стероидов и производных тестостерона они входят в группу риска по заболеваемости акне, принимая эти препараты без консультации с врачом и учета реальных показаний к применению, а именно для набора мышечной массы. Прием анаболиков приводит к резкой активности сальных желез как у мужчин, так и у женщин, даже если в прошлом проблем с кожей не было. Впоследствии можно наблюдать различные формы акне, от вульгарных угрей до конглобатных форм акне. Вдобавок к приобретенному заболеваню у женщин может наблюдаться понижение голоса, оволосение по мужскому типу, исчезновение менструаций. У мужчин снижается концентрация сперматозоидов в семенной жидкости. Первым пунктом в лечении в данном случае будет отмена производных тестостерона и анаболиков.[3]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы акне (угри)
Акне возникает на тех участках кожи, на которых расположено больше всего сальных желёз. Визуально при этом можно наблюдать наличие комедонов (открытых и закрытых), милиумов. Кроме того, признаками акне является жирность волос, пятна, рубцы, папуло-пустулезные элементы, узлы (часто болезненные). В некоторых формах — сальный блеск либо наоборот — шелушение и тусклый цвет лица.[3]
Патогенез акне (угри)
Основные фазы развития акне:
- гиперсекреция себума
- увеличение продуцирования себума;
- фолликулярный гиперкератоз — нарастание рогового эпителия в устьях волосяного фолликула, следствием чего становится появление комедонов (черных точек);
- активное размножение propyonibacterium acnes. Так как данный микроорганизм является липофильным анаэробом, закупоренный волосяной фолликул со скопившимся в нём кожным салом представляет собой отличную среду для активного размножения propionibacterium acnes;
- воспаление: в ходе активного размножения, бактерии выделяют различные химические вещества, которые являются медиаторами воспаления, это и приводит к воспалительным элементам как в поверхностных, так и в глубоких слоях кожи.[2]
Классификация и стадии развития акне (угри)
В 1991-м году, на консилиуме экспертов разных стран была принята Международная классификация угрей по степени тяжести:
- легкая (единичные комедоны, единичный папулы и пустулы);
- средняя (единичные комедоны, единичные папулы и пустулы, единичные узлы);
- тяжелая (множественные папулы и пустулы, наличие конглобатных узлов).[1]
Среди множества классификаций акне имеет смысл рассмотреть самую популярную, которую предложили G.Plewig и A.M. Kligman в 1993 г.:
1.Юношеские угри
а) комедональные
б) папуло-пустулезные
в) узловато-кистозные
г) молниеносные угри
2. Угри взрослых
а) поздние
б) инверсные
в) бодибилдинг-угри
г) шаровидные
3. Угри детского возраста
а) угри новорожденных
б) детские
4. Угри, вызванные экзогенными причинами
5. Угри, вызванные механическими факторами
6. Акнеформные высыпания
Наиболее распространённые из этих форм угрей:
- комедональная
- папуло-пустулезная
- конглобатная
Их и рассмотрим более подробно.
Комедональная форма является предвестником папуло-пустулезной стадии. Может проявляться уже у детей с 8 лет. Наблюдается сальность кожи и волос. Затем в устьях сальных желёз появляется микрокомедон, который впоследствии превращается в закрытый комедон (не воспалённый бугорок телесного или белого цвета с сальным содержимым), который не может свободно эвакуироваться на поверхность кожи из-за гипертрофированного, узкого устья сальной железы. Однако, при такой закупорке себум не прекращает свою выработку, а накапливается в полости закрытого комедона, в результате чего происходит увеличение давления на стенки сальной железы, что приводит к папуло-пустулезной форме акне.
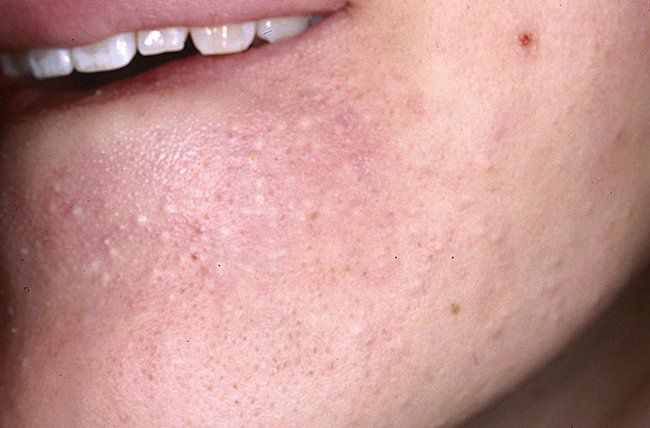
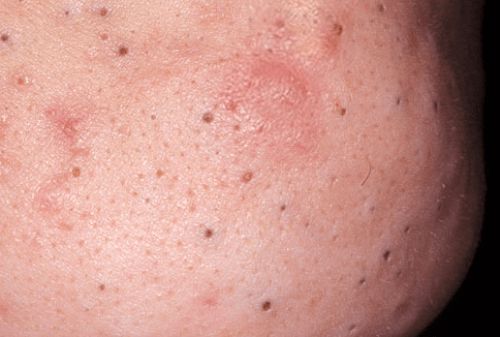
Папуло-пустулезная форма характеризуется высыпаниями (папулами и пустулами), комедонами (открытыми и закрытыми), пятнами. При тяжелом течении возможно возникновение рубцов на месте воспалительных элементов. Локализация в данном случае будет не только на лице, но и спине, декольте.
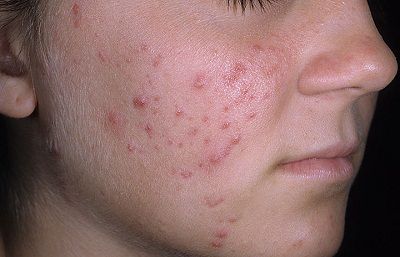
Конглобатная форма относится к тяжелому течению акне. Клинически проявляется крупными болезненными элементами, возвышающимися над уровнем кожи, сочетающими в себе несколько узлов сразу. Чаще локализуются на спине. Когда узлы вскрываются, появляются язвы, которые долго не проходят. Регрессируют такие угри до нескольких месяцев. Всегда остаются рубцы.[1]

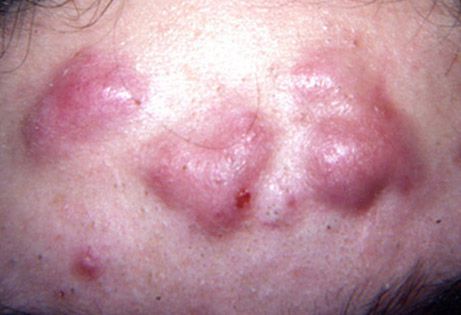
Осложнения акне (угри)
Последствиями акне становятся, как правило, расширенные поры, поствоспалительная пигментация, эритемные пятна, милиумы, рубцы, атеромы. В косметологии это называется «постакне».
Расширенные поры являются следствием того, что сальные железы активно продуцируют кожное сало, в результате себум накапливается в устьях сальной железы, при этом происходит растяжение и гипертрофия стенки сальной железы.
Пигментные пятна появляются как следствие нарушения пигментообразования в результате активной инсоляции во время заболевания, выдавливания, травматизации элементов.
Эритемные пятна. То, что мы мы наблюдаем на месте бывшего прыщика — ничто иное, как застойное пятно. Появляется оно вследствие нарушения микроциркуляции крови во время воспалительного процесса.
Милиумы — сформировавшиеся круглые капсулки с сальным содержимым, которые локализуются совсем поверхностно, под эпидермальной пленочкой, преимущественно на веках, вокруг глаз, на висках, реже в нижней трети лица. Практически никогда не воспаляются, но подлежат механическому удалению. Появляются они из-за нарушения кератинизации: роговой слой (самый верхний) утолщается, и сальное содержимое не может эвакуироваться на поверохность кожи, формируясь в капсулу подкожно.
Рубцы различного вида чаще развиваются при тяжелых формах акне, когда происходит повреждение перифолликулярной части дермы. Чаще клинически мы наблюдаем атрофические и келлоидные рубцы, красные пятна.
Атеромы — более редкое осложнение, но оно тоже имеет место. Выглядит как большой подкожнгый бугор, от одного до нескольких сантиметров, с черной точкой посередине (комедоном). Если механически убрать комедон, то через оставшееся отверстие можно будет выдавить содержимое белесоватого цвета, с неприятным запахом. Опасна атерома инфицированием. В этом случае она становится болезненной и будет подлежать срочному удалению.
Хотелось бы обратить особое внимание на такой опасный вид осложнений акне, как сепсис, поскольку большинство пациентов с акне обзаводятся привычкой к частой травматизации и самостоятельному выдавливанию комедонов и воспалительных гнойных элементов. Сепсис — тяжелое инфекционное заболевание с очень малым процентом выздоровления, другими словами, заражение крови. Самым опасным участком в этом отношении является носогубный треугольник. Именно в этой анатомоческой зоне сосуды кожи очень тесно переплетены с сосудами головного мозга. По этим сосудам кровь течет к мозгу, и при попадании инфекции внутрь кровяное русло унесет ее прямо в мозг.
Диагностика акне (угри)
При проведении диагностики формы акне во внимание берется:
- количество элементов;
- тип элементов;
- локализация;
- наличие постакне пятен;
- длительность.
Лечение акне (угри)
Лечение должно быть комплексным, при выборе тактики необходимо учитывать анамнез.
При легкой степени заболевания, как правило, достаточно наружной терапии. Назначаются активные процедуры в клинике, такие, как механические чистки, химические пилинги. Как правило, назначается курс пилингов на основе салициловой, пировиноградной кислот, в середине курса выполняется механическая чистка. Иногда на начальном этапе лечения механические чистки требуются довольно часто. Поэтому курс химических пилингов также может быть завершен механической чисткой. Обязательно параллельно назначаются домашние препараты аптечных или профессиональных марок.
При лечении акне средней степени тяжести к наружному лечению подключается системная терапия. Назначаются необходимые анализы (клинический анализ крови, биохимический анализ крови, общий анализ мочи), исследуется гормональный статус пациента. Учитывая результаты анализов, назначаются антибиотики либо пероральные контрацептивы с антиандрогенным эффектом.
При тяжелых формах применяют препараты на основе изотретиноина (Роаккутан). Данный препарат используют только при тяжелых формах акне. Женщинам, которые потенциально могут забеременеть, он противопоказан и, как правило, назначается вместе с противозачаточными средствами.[5] Препарат имеет ряд побочных эффектов, это касается изменения лабораторных показателей и таких проявлений, как головные боли, сухость кожных покровов. Поэтому пациенты с тяжелой степенью акне, принимающие препараты на основе изотретиноина, должны находиться под строгим наблюдением врача.[4]
Лечение постакне нередко сложнее и занимает больше времени, чем лечение непосредственно самих угрей. Именно поэтому очень важно вовремя обратиться к врачу при появлении первых симптомов акне.
Отдельно от комплекса постакне хочется выделить такой фактор, как психосоматическое состояние пациента. Часто такие пациенты скованы, зажаты. Из-за «испорченного» лица стараются вести замкнутый образ жизни, у них развивается масса комплексов и обид, сниженное настроение. Именно поэтому врачу в первую очередь необходимо наладить плотный, стабильный контакт с пациентом, иногда требуется параллельная работа с психологом. Таким пациентам необходимо конкретизировать каждый назначенный препарат и освещать реальные результаты.[2]
Прогноз. Профилактика
Для эффективной профилактики акне важно исключить провоцирующие факторы:
- активная инсоляция
- неправильное питание
- выдавливание и травматизация воспалительных элементов.
Своевременное посещение дерматолога либо дерматолога-косметолога поможет выявить заболевание на ранних стадиях. Врач откорректирует домашний уход, подберет препараты, подходящие именно вашему типу и состоянию кожи, при необходимости назначит механические чистки и химические пилинги. Раз в год необходимо проходить полную диспансеризацию, для выявления и исключения различных заболеваний. Например, хронический тонзиллит или кариес будут поддерживать общий иммунитет на постоянно сниженном уровне, являясь очагами хронической инфекции, а на фоне сниженного иммунитета будут активно размножаться propionibacterium acnes.[2]
Источник


