Ведение беременности с герпесом
| Том 04/N 4/2002 | ОСНОВНАЯ ТЕМА |
С.А.Масюкова, В.В.Гладько
Кафедра дерматовенерологии ГИУВ МО РФ
За последние
годы во всем мире, в том числе и в России,
отмечается тенденция к распространению
генитального герпеса. Первичное
инфицирование, как правило, протекает
бессимптомно, и у 20–30% больных герпесом в
течение первых 2–3 лет развивается рецидив
заболевания, поэтому установить истинное
число заболевших не предоставляется
возможным. Рост заболеваемости в
значительной мере связан с
распространением бессимптомной и
недиагностированной форм болезни, но
этот объективный процесс, к сожалению, не
сопровождается радикальными изменениями
отношения к этому заболеванию как врачей,
так и населения.
Профилактика
инфекции практически мало осуществима, так
как слишком большое число людей вовлечено в
социальную и сексуальную активность и
большинство из них являются пожизненными
вирусоносителями. Имеются данные, что к 5-летнему
возрасту около 60% детей уже инфицировано
вирусом герпеса, а к 15 годам – почти 90% детей
и подростков. Таким образом
инфицированность и заболеваемость
постоянно растут, опережая естественный
прирост населения планеты. По сравнению с 80-ми
годами к концу тысячелетия число
зарегистрированных больных герпесом
возросло в США на 13–40%, странах Европы – на
7–16%, наиболее высокий процент отмечается в
Африке и составляет 30–40%. Особенно быстро
увеличивается число зарегистрированных
случаев генитального герпеса (на 168% за
последнее десятилетие).
Так, в США, при
обследовании лиц, посещающих клинику по
планированию семьи, герпес выявлялся у 22%, среди
беременных женщин (не имеющих в анамнезе
генитального герпеса) – у 32% и у лиц,
посещающих клинику по поводу лечения
заболеваний, передаваемых половым путем, –
в 46% случаев (М.Frenkel, 1993; J.Corey, 1998).
Соотношение
вируса простого герпеса 1 (ВПГ-1) и ВПГ-2 при
генитальном герпесе обнаруживают не только
географическую, возрастную, но и социально-экономическую
вариабельность: ВПГ-1 чаще определяется у
женщин, страдающих рецидивируюшим
генитальным герпесом (РГГ) в возрастной
группе 16–20 лет (55%), у пациентов, относящихся
к низшим социальным слоям населения, ВПГ-1
при РГГ регистрируется в 10% случаев, у
пациентов средних социальных слоев –в 50%
случаев.
Генитальный
герпес встречается во всех популяционных
группах, и самая высокая заболеваемость
зарегистрирована в возрастной группе 20–29
лет, однако имеется и второй пик,
приходящийся на возраст 35–40 лет.
Повышенному риску развития заболевания
подвергаются лица, начинающие раннюю
половую жизнь.
Проведенные
сероэпидемиологические исследования
показали также огромную разницу между
распространением серопозитивности ВПГ и
клиническими проявлениями заболевания. Для
развитых стран Европы и США наиболее
характерна типичная форма РГГ, в то время
как для развивающихся стран с низким
социально-экономическим развитием –
атипичное или бессимптомное течение
инфекции. Так, антитела к ВПГ-2 у белого
населения обнаруживаются гораздо реже в
сравнении с негроидной расой, поэтому у
последних заболевание протекает чаще
атипично. В связи с этим они не обращаются в
специализированные учреждения и таким
образом являются источниками
распространения инфекции.
Согласно данным
исследователей только 20% инфицированных
ВПГ имеют диагностированный
симптоматический генитальный герпес, 60% –
нераспознанный симптоматический герпес (атипичную
форму) и 20% – бессимптомный герпес.
Одним из недавно открытых аспектов
является бессимптомное вирусовыделение у
мужчин и женщин. Кроме риска передачи
вируса сексуальному половому партнеру
бессимптомное выделение вируса у женщин
является важным источником неонатальной
инфекции и 50% всей инфекции новорожденных.
Герпетическая
инфекция может приобретать крайне тяжелые
формы, если она протекает на фоне
иммунодефицитных состояний,
приобретенного или физиологического, как
это происходит у новорожденных. Именно это
обстоятельство определяет особый интерес
во время беременности (А.П.Никонов, Л.Н.Хахалин,
1977; Л.А.Марченко, 2000).
Генитальный герпес
во время беременности:
- представляет собой риск для плода и в
меньшей степени для матери;
- первичный эпизод может привести к
самопроизвольному выкидышу,
неонатальной инфекции или диссеминиации
инфекции у матери;
- неонатальный герпес чаще связан с
первичной герпетической инфекцией у
матери во время беременности.
В настоящее
время к факторам, влияющим на риск
инфицирования плода, относят:
- тип возбудителя;
- тип инфекции у матери (первичная или
вторичная);
- срок беременности и степень повреждения
физических и функциональных барьеров;
- генетические особенности иммунной
системы плода.
Важным
обстоятельством является серологическое
обследование партнера, определяющего риск
передачи ВПГ беременной женщине.
Риск
неонатального герпеса очень высок и
составляет в США, Японии и Англии 1:2000, 1:1500 и
1:65 000 соответственно. Несмотря на то что
инфицирование новорожденного ВПГ-2 от
матери происходит достаточно редко (в
среднем 1:5000 родов), тяжесть проявлений
неонатального герпеса и неблагоприятный
прогноз для новорожденного делают
актуальной эту проблему.
Наиболее часто (85%)
инфицирование новорожденного происходит интранатально
(при прохождении родового канала),
независимо от того, имеются в данный момент
клинические проявления герпетической
инфекции в области шейки матки и вульвы или
нет, а также при бессимптомном выделении
вируса.
Опасность
инфицирования во многом зависит от
следующих факторов:
- длительности безводного периода (восходящий
путь инфицирования при преждевременном
разрыве плодных оболочек);
- применения инструментальных
вмешательств в родах, приводящих к
травматизации родовых путей матери и
кожи новорожденного;
- уровня материнских антител, перешедших
к плоду трансплацентарно, и местных
антител, связывающих вирус в генитальном
тракте.
Возможно и постнатальное
инфицирование новорожденного при наличии
герпетических проявлений у матери и
медицинского персонала при использовании
для ухода за новорожденными
инфицированного инструментария. Тяжелое
течение заболевания обусловливает
необходимость разработки методов
наблюдения и ведения беременных с риском
вертикальной передачи генитального
герпеса и методов их родоразрешения.
Факторы высокого риска | Факторы низкого риска |
1. Истинный первичный эпизод | 1. РГГ до беременности 2. Высокий титр |
Потенциальный партнер | Риск передачи ВПГ-2 (от носителя в |
ВПГ-1 (+) и ВПГ-2 (-) | 9,1% |
ВПГ-1 (-) и ВПГ-2 (-) | 31,8% |
Тактика ведения беременной, половой
партнер которой страдает рецидивирующим
экстрагенитальным герпесом

При
трансплацентарном (вертикальном механизме
передачи от матери плоду) инфицирование
плода ВПГ реализуется различными путями:
при любой острой форме герпетической
инфекции (даже лабиальной) или обострении
рецидивирующего герпеса у беременной, если
имеется вирусемия. После преждевременного
разрыва оболочек, а также путем передачи
вирусов со спермой через инфицированную
яйцеклетку, развивается внутриутробное
инфицирование, на 50% обусловленное ВПГ-2.
Наибольшее число заболеваний у
новорожденных встречается, когда у матери
во время родов имеются первичные
проявления генитального герпеса, особенно
на поздних сроках беременности. Риск
инфицирования ВПГ у ребенка составляет
20–40%. Если у матери имеется обострение
хронической герпетической инфекции, риск
инфицирования ребенка ниже – менее 4%. Риск
неонатального герпеса наиболее низок (1/10
000), когда ни у женщины, ни
у ее партнера в анамнезе не было проявления
генитального герпеса. Как ни парадоксально,
такая ситуация составляет 2/3 неонатального
герпеса — 70%. В этиотропной терапии
нуждается только ребенок. Женщинам по
крайней мере в течение последних 2 мес
беременности рекомендуется использовать
барьерную контрацепцию, избегать контактов
с другими партнерами (как для мужчин, так и
для женщин).
Наблюдаются
случаи и асимптомного вирусовыделения ВПГ-2,
которые могут происходить в случаях:
- если высыпания расположены в местах,
недоступных для обозрения, например на
шейке матки;
- истинное асимптомное вирусовыделение;
- если герпетические поражения
неправильно интерпретированы врачом и/или
пациентом (кандидоз, трещины и др.).
В результате
длительных исследований были выработаны
единые рекомендации по ведению
беременности у женщин с генитальным
герпесом, применяемые в большинстве стран:
- Обследование каждой женщины во время
беременности на герпес-вирусную инфекцию;
- Вирусологическое подтверждение при
наличии герпетических высыпаний во время
обострения ВПГ-инфекции у женщин,
планирующих беременность, и их половых
партнеров (целесообразно использование
только метода ПЦР).
- Тщательный сбор анамнеза при взятии на
учет по беременности с целью выявления
эпизодов первичного герпеса у беременных
и их партнеров.
- Клиническое обследование родовых путей
перед родами для выявления герпетических
очагов повреждения.
У новорожденных
различают диссеминированную форму
заболевания, герпетическое поражение ЦНС и
поражение кожи и слизистых оболочек, а при
наличии лечения смертность при данных
формах заболевания составляет 50, 15 и 0
соответственно. Эти различия, очевидно,
обусловлены существованием разных
факторов риска. Наиболее неблагоприятен
прогноз диссеминированной инфекции. У
недоношенных детей летальность достигает
90–95%. Симптомы заболевания появляются на
4–5-й дни после рождения. Поражение печени
проявляется желтухой,
гепатоспленомегалией, иногда
кровотечениями. У 75% новорожденных имеется
герпетический энцефалит, отмечаются при
этом повышение внутричерепного давления,
повышенная возбудимость, двигательная
гиперактивность, судороги. Пневмония
проявляется диспноэ, полипноэ, цианозом. В
процесс также могут вовлекаться гортань,
трахея, пищевод, желудок, кишечник,
селезенка, почки, сердце. На коже могут быть
кровоизлияния и характерные для
герпетической инфекции везикулярные
высыпания, однако в большинстве случаев при
диссеминированной форме они отсутствуют.
При
инфицированности плода в ранние сроки
беременности могут формироваться пороки
развития. При выздоровлении возможны
остаточные явления в виде микроцефалии,
микрофтальмии и хориоретинита.
При клинической
диагностике герпетической инфекции у
новорожденных учитывается, что примерно у
1/3 больных поражения кожи, глаз и слизистой
оболочки полости рта являются первыми
признаками инфекции; у 1/3 новорожденных
признаки системного заболевания или
развитие энцефалита регистрируется до
появления указанных симптомов; и еще у 1/3
новорожденных с системной инфекцией или
локализованным энцефалитом поражения кожи,
глаз, слизистой оболочки полости рта не
наблюдаются.
Поэтому стратегия
лечения герпетической инфекции
заключается в обследовании каждой женщины
во время беременности и определении лиц,
относящихся к группе высокого риска.
Лечение
беременных противовирусными препаратами (зовиракс,
валтрекс) обязательно при:
- первичном эпизоде генитального герпеса;
- во время обострения (назначают обычно в
12 нед беременности);
- для профилактики неонатального герпеса
и рецидивов перед родами (обычно в 36–38
нед).
В этих случаях
назначают зовиракс (ацикловир) или валтрекс
(валацикловир) в стандартных дозировках по
схемам эпизодического и профилактического
лечения.
Эпизодическое
лечение:
- ацикловир (зовиракс), 200 мг – по 400 мг 3
раза в сутки в течение 5 дней;
- валацикловир (валтрекс), 500 мг – по 500 мг 2
раза в день в течение 5 дней.
Профилактическое
лечение:
- ацикловир (зовиракс), 200 мг – по 400 мг 2
раза в сутки в течение от 10 дней и более;
- валацикловир (валтрекс), 500 мг – по 500 мг 1
раз в сутки в течение от 10 дней и более.
Кесарево сечение в
качестве профилактики неонатального
герпеса также показано при наличии
герпетических высыпаний на гениталиях или
первичного эпизода герпеса в течение 1 мес
перед родами. В остальных случаях возможно
естественное родоразрешение.
Половых партнеров
пациентов, имеющих генитальный герпес,
следует обследовать и при наличии у них
проявлений герпеса лечить.
Стремясь снизить
частоту использования кесарева сечения,
некоторые авторы проводили клиническое
изучение возможности применения
противирусной терапии на поздних сроках
беременности.
В настоящее время
лечение зовираксом (ацикловиром) на позднем
этапе беременности стало обычным
стандартом оказания медицинской помощи.
При сравнительном изучении применения
валацикловира и ацикловира в режиме
эпизодического и профилактического
лечения на примере 20 женщин, имевших в
анамнезе рецидив генитального герпеса на 36-й
неделе беременности, установлено, что при
лечении валацикловиром концентрация
ацикловира в сыворотке крови была более
высокой, чем при лечении ацикловиром. В
другом исследовании при обследовании 1860
беременных женщин ВПГ-инфекция была
обнаружена у 20 (1,07%) пациенток. Они были
разделены на 2 группы включавшие 14
пациенток со сроками беременности 3–6 мес (1-я
группа) и 6 пациенток со сроком беременности
8 мес (2-я группа). Лечение беременных
проводили пероральным валацикловиром в
режиме эпизодического и профилактического
лечения. У 14 женщин 1-й группы произошло
влагалищное родоразрешение, а пациенткам 2-й
группы было проведено кесарево сечение.
Неонатальный герпес был зарегистрирован
только в 1 случае у женщин 2-й группы (R.Zarcone,
G.Fortuna, 1998; D.Leung, S.Sacks, 2000).
В настоящее время
проводятся многочисленные исследования,
оценивающие эффективность и безопасность
применения валацикловира при беременности.
Несмотря на высокую эффективность,
отсутствие побочных осложнений у матери и
новорожденных, безопасность применения
ацикловира и валтрекса, по данным
литературы, является до настоящего времени
предметом обсуждения.
/media/gynecology/02_04/155.shtml :: Monday, 31-Mar-2003 21:06:36 MSD
Источник
Генитальный герпес и беременность. Этиология, патогенез, клиническая картина, диагностика и лечение. Пути передачи.
А.П. Никонов, О.Р. Асцатурова
Клиника акушерства и гинекологии ММА им. И.М. Сеченова (ректор академик РАН М.А. Пальцев)
Эпидемиология
Генитальный герпес рецидивирующее вирусное заболевание, которое не излечивается полностью. Идентифицировано два серотипа вируса простого герпеса (ВПГ) ВПГ-1 и ВПГ-2. Причиной большинства случаев генитального и, соответственно, неонатального герпеса является ВПГ-2 (70-80%). Однако в 20-30% случаев эта инфекция может обусловливаться ВПГ-1.
Распространенность ВПГ-2-инфекции среди женщин колеблется от 7 до 40% и в среднем составляет 20% (табл. 1). Но только у 5% инфицированных женщин имеются клинические проявления генитального герпеса, в остальных случаях он протекает субклинически или бессимптомно.
Частота обнаружения ВПГ-2 значительно варьирует в зависимости от ряда факторов (возраст, характер половой жизни, социально-культурный уровень населения и т.д.). Так, у подростков моложе 15 лет серопозитивные результаты составляют менее 1%, в то время как среди пациенток клиник, специализирующихся по заболеваниям, передаваемым половым путем, а также среди проституток они колеблются в пределах 46-57%.
Обычно герпетическая инфекция протекает доброкачественно, но может приобретать и крайне тяжелые формы, особенно на фоне иммунодефицитного состояния, приобретенного или физиологического, как это происходит в случае с новорожденными.
Неонатальное инфицирование ВПГ от матери происходит достаточно редко и, по последним данным, колеблется от 1 случая на 2000 (0,05%) до 1 случая на 60 000 (0,002%) живорожденных (табл. 2).
Однако тяжесть неонатального герпеса и неблагоприятный прогноз для новорожденного делают весьма актуальной разработку рациональных подходов к диагностике, профилактике и лечению этого крайне тяжелого заболевания. При этом необходимо строго учитывать ряд факторов: 1) общая эпидемиологическая ситуация; 2) форма генитального герпеса у матери, поскольку именно от нее во многом зависит и риск передачи неонатальной инфекции и ее тяжесть; 3) терапевтические возможности современных антивирусных препаратов.
Таблица 1. Распространенность (в %) ВПГ-2-инфекции среди женщин

Таблица 2. Частота неонатальной ВПГ-инфекции

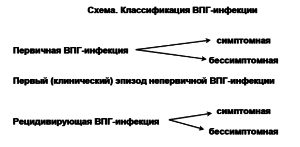
Схема. Классификация ВПГ-инфекции

Таблица 3. Клиника генитальной ВПГ-инфекции

Таблица 4. Лабораторная диагностика ВПГ-инфекции

Таблица 5. Пути неонатальной передачи ВПГ-инфекции

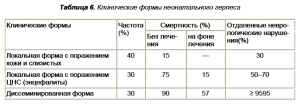
Таблица 6. Клинические формы неонатального герпеса
При определении формы генитального герпеса выделяют первичную инфекцию (см. схему), когда человек впервые сталкивается с ВПГ и не обладает антителами. Она может протекать симптомно или бессимптомно, как это происходит в большинстве случаев (65 %). Непервичная инфекция наблюдается у пациентов, уже имеющих антитела к одному из типов ВПГ. Чаще встречается вариант непервичного генитального герпеса, когда человек, уже имеющий антитела к ВПГ-1, впервые инфицируется ВПГ-2. И наконец, рецидивирующая инфекция диагностируется у пациентов, имеющих одновременно симптомы генитального герпеса и антитела к реактивированному типу вируса. Течение ее может быть и бессимптомным, и тогда постановка диагноза возможна только при использовании очень тонких культуральных или типоспецифических серологических методов исследования.
Клинические проявления первичной инфекции длятся 18-22 дня (табл. 3), с нарастанием симптоматики в течение 1-й недели. До возникновения видимых очагов повреждения приблизительно у 50 % пациенток отмечаются такие продромальные симптомы, как незначительная парестезия, чувство жжения в генитальной области, невралгия в ягодичной, паховой, бедренной областях, дизурия продолжающиеся в течение 24 ч. В последующем вирусное повреждение эпителия проявляется в виде везикул на эритематозном фоне с дальнейшим характерным разрешением. Бессимптомное слущивание поврежденного вирусом эпителия наблюдается в течение следующих 2 нед. Таким образом, общая продолжительность проявлений составляет почти 6 нед.
Непервичная генитальная инфекция протекает менее выражено: короче длительность клинических проявлений (около 15 дней), реже наблюдается бессимптомное выделение вируса, а продолжительность его уменьшается до 8 дней. Тяжесть и продолжительность клинических проявлений при рецидивах еще менее выражена, а длительность слущивания поврежденного эпителия составляет всего 4 дня.
Таблица 7. Генитальный герпес у матери и неонатальная инфекция: проблемы и решения

Методы лабораторной диагностики
В настоящее время «золотым стандартом» в диагностике герпетической инфекции является выделение вируса и его типирование (табл. 4). Чувствительность этого метода составляет 80-100 %, а специфичность 100 %, но результаты можно получить только через 2-5 дней. Обнаружение антигенов обеспечивает быстрый ответ, но не может считаться ни достаточно чувствительным (70-75 %), ни специфичным (90%). То же касается и электронной микроскопии чувствительность невысока и метод неспецифичен, так как не дифференцируется тип вируса. Обнаружение вирусного генома (полимеразная цепная реакция пЦр) новейший метод быстрой диагностики генитального герпеса; он высокочувствителен (95%) и специфичен (90100%), однако остается еще недоступным для практического применения. Серологические методы тут необходимо помнить, что доступные коммерческие серологические тесты неточно отличают антитела к ВПГ-1 и ВПГ-2 (из-за большого количества перекрестных реакций). И такая серологическая диагностика не представляет никакого интереса, за исключением 2 случаев это неонатальный герпес, где необходимо зарегистрировать возрастание IgG в двух последовательных исследованиях при наличии 1дМ, и выявление первичной герпетической инфекции у матери (для которой характерно отсутствие антител в острую фазу заболевания).
Единственным типоспецифическим белком, имеющимся на поверхности у ВПГ-2, является гликопротеин G-2, и именно он используется для обнаружения ВПГ-2-специфических IgG и 1дМ. Очень высокая чувствительность (95-99%) и специфичность (100%) метода была достигнута с помощью этих точных типоспецифических серологических тестов, но в настоящее время (даже на Западе) это доступно только для научно-исследовательских институтов. Таким образом, для обнаружения антител к ВПГ-2 у пациенток с предшествующей ВПГ-1инфекцией (а таких большинство) требуются исследовательские методы; общераспространенные диагностикумы могут быть использованы только для пациентов, серонегативных к ВПГ-1 и ВПГ-2, а это встречается крайне редко.
Неонатальный герпес: пути передачи инфекции
Внутриутробная ВПГ-2-инфекция встречается крайне редко примерно в 5% случаев (табл. 5). Обычные ее проявления поражение кожи, хориоретинит и нарушения ЦНС (микроили гидроцефалия). Внутриутробное инфицирование на поздних сроках беременности проявляется ранним развитием клинической картины неонатальной инфекции (первые сутки) у детей, рожденных даже в результате кесарева сечения. Имеются предположения, что внутриутробная инфекция, развивающаяся чаще всего на фоне виремии при первичном генитальном герпесе во время беременности, может сопровождаться самопроизвольными выкидышами, преждевременными родами, задержкой внутриутробного роста плода. Однако точно установить риск развития этих осложнений на основе нескольких достоверно описанных в литературе случаев не представляется возможным. Редко наблюдается и восходящий путь инфицирования плода при преждевременном разрыве плодных оболочек.
В подавляющем большинстве случаев инфицирование новорожденного происходит при его прохождении по родовому каналу (85%), при этом передача инфекции возможна как при наличии очагов повреждения в области шейки матки и вульвы, так и при бессимптомном выделении вируса.
Наконец, возможно и постнатальное инфицирование новорожденного при наличии активных герпетических проявлений у матери и медицинского персонала, хотя это встречается достаточно редко (510%).
Факторами риска неонатальной передачи ВПГинфекции являются:
1) наличие первичного или рецидивирующего генитального герпеса во время беременности;
2) низкий уровень материнских типоспецифических нейтрализующих антител, перешедших к плоду трансплацентарно, или местных антител, связывающих вирус непосредственно в генитальном тракте;
3) инвазивные акушерские процедуры (амниотомия, наложение электродов на головку плода и т.д.) и длительный безводный промежуток в родах;
4) дискордантная пара (серонегативная женщина и серопозитивный партнер риск сероконверсии во время беременности 10%).
Клиника неонатального герпеса
Неонатальная инфекция проявляется в 3 клинических формах (табл. 6).
Повреждения кожи и слизистых представляют собой наиболее частую, но и наиболее легкую форму неонатального герпеса. Однако при отсутствии лечения возможно прогрессирование заболевания с развитием тяжелых осложнений. При энцефалите, для которого характерны лихорадка, вялость, снижение аппетита, судороги, выраженные изменения в цереброспинальной жидкости, смертность в отсутствие терапии составляет более 50%. При диссеминированной форме неонатального герпеса в патологический процесс обычно вовлекается сразу несколько органов: печень, легкие, кожа, надпочечники. И смертность при этой форме крайне высока (90%). Терапия ацикловиром позволяет значительно улучшить прогноз, но, несмотря на проводимое лечение, риск отдаленных неврологических нарушений остается достаточно высоким. Развитие симптоматики неонатального герпеса происходит обычно в первые 4 нед жизни.
Ведение беременных с генитальным герпесом
Редкость неонатального герпеса в сочетании с крайне тяжелым течением заболевания ставят перед акушерами и неонатологами чрезвычайно сложную проблему. Как же все-таки вести беременных, чтобы выявить среди них пациенток с высоким риском вертикальной передачи инфекции, и как их затем родоразрешать?
В результате длительных контролируемых исследований были выработаны в целом единые, общемировые рекомендации по ведению беременности у пациенток с генитальным герпесом.
Рекомендации по ведению беременности у пациенток с генитальным герпесом
- Тщательный сбор анамнеза с целью выявления эпизодов генитального герпеса у всех беременных женщин и их партнеров.
- Вирусологическое подтверждение герпесоподобных генитальных поражений во время хотя бы одного обострения ВПГ-инфекции у всех женщин, планирующих беременность, а также у их партнеров (предпочтительно использование культурального метода; серологические тесты не должны применяться с целью диагностики).
- Тщательное клиническое обследование родовых путей, промежности и вульвы перед началом родов для выявления возможных герпетических очагов повреждения, о которых не знает пациентка.
- Однако необходимо совершенно четко представлять себе, что даже при отлично организованной акушерской помощи невозможно исключить передачу ВПГ-инфекции от матери к новорожденному. Существующие стандартные лабораторные методы диагностики недостоверно распознают ВПГ-1 и ВПГ-2. Невозможно ни клинически, ни лабораторно выявить всех женщин с бессимптомно протекающей инфекцией, в то время как большинство случаев неонатальной передачи вируса (70%) происходит именно от матерей с бессимптомным течением генитального герпеса.
Недостатки существующих подходов к профилактике неонатального герпеса
- Даже при отлично организованной акушерской помощи невозможно исключить передачу ВПГ от матери к новорожденному.
- Существующие стандартные лабораторные методы диагностики недостоверно распознают ВПГ-1 и ВПГ-2.
- Невозможно ни клинически, ни лабораторно выявить всех женщин с бессимптомно протекающей генитальной герпес-вирусной инфекцией.
- Большинство случаев неонатальной передачи ВПГ-инфекции (~70%) про исходит от матери с бессимптомным течением генитального герпеса.
Поэтому имеет смысл рассмотреть 4 конкретные и наиболее типичные клинические ситуации с точки зрения риска развития неонатальной инфекции и возможных профилактических мероприятий (табл. 7).
Ситуация 1, при которой риск развития неонатального герпеса крайне высок (75%), возникает, когда беременная впервые отмечает проявления генитального герпеса незадолго до родов (этот период определяют в 1,5 мес, учитывая возможное длительное бессимптомное выделение вируса). Здесь речь может идти как об истинно первичной инфекции, так и о первом клиническом эпизоде непервичного генитального герпеса (и последняя форма является менее опасной для новорожденного). Но на практике распознавание этих 2 форм достаточно сложно из-за недоступности большинства лабораторных методов диагностики. Однако это не имеет принципиального значения, так как в обоих случаях, при первых клинических проявлениях генитального герпеса незадолго до родов, необходимо проводить родоразрешение путем операции кесарева сечения. По возможности это следует осуществить до разрыва плодных оболочек. Однако примерно в 10% случаев это не удается, и тогда достаточно вероятна внутриутробная восходящяя инфекция, при которой возможны весьма серьезные последствия. Учитывая это, некоторые исследователи с целью сокращения количества «профилактических» кесаревых сечений предлагают применение с 36 нед беременности до родов ацикловира (200 мг 4 раза в день) либо валацикловира (500 мг 1-2 раза в день). Однако действительно ли снижает антивирусная химиотерапия частоту неонатального герпеса при первичной инфекции у матери, пока еще неизвестно. Кроме того, недостаточно изучена и безопасность применения ацикловира во время беременности. В то же время внутривенное применение ацикловира показано у новорожденных, матери которых перенесли первичный генитальный герпес незадолго до родов и которым было невозможно произвести кесарево сечение, или эта операция проводилась слишком поздно (безводный промежуток более 4 6 ч). Применение ацикловира является обязательным и при диссеминированных формах генитального герпеса у матери с развитием гепатита или энцефалита. Использование какихлибо других медикаментозных средств (различных «иммуномодуляторов», «индукторов интерфероногенеза», вакцин и т.д.) для лечения генитального герпеса и профилактики неонатальной инфекции следует считать неоправданным, так как в настоящее время не существует эффективных препаратов, альтернативных аналогам нуклеозидов (ацикловир, валацикловир и т.д.).
Ситуация 2. В практике более часто имеет место клиническая ситуация, при которой приблизительно за неделю до родов возникает рецидив генитального герпеса. Здесь риск неонатальной инфекции значительно снижен (1-3 %), так как имеется небольшое количество очагов поражения, короче период выделения вируса и уже существует иммунная реакция организма на инфекцию. Тем не менее и в этих случаях возможно родоразрешение кесаревым сечением. Однако все аргументы «за» и «против» кесарева сечения, а также риск неонатального герпеса необходимо обсудить с пациенткой. В ситуации, когда роды по той или иной причине все же произошли через естественные родовые пути, обычно достаточно клинического и вирусологического наблюдения за новорожденным, особенно если родовые пути были предварительно дезинфицированы. Наличие дополнительных факторов риска (преждевременные роды, длительный безводный период, множественные цервиковагинальные очаги поражения и т.д.) являются основанием для применения ацикловира у новорожденных, как в клинической ситуации 1.
Ситуация 3. Клиническая ситуация, с которой наиболее часто сталкиваются акушеры когда у беременной или у ее партнера в анамнезе были указания на рецидивы генитального герпеса. В таких случаях рекомендуется провести вирусологическое подтверждение инфекции, используя при начальных клинических проявлениях культуральный метод исследования. При отсутствии видимых очагов повреждения и продромальных симптомов к моменту родов, риск неонатального герпеса составляет 0,1%, и при этом не требуется проведения кесарева сечения или терапии ацикловиром. Единственное, что рекомендуется в данной ситуации проведение культурального исследования генитального отделяемого и дезинфекция родовых путей бетадином. У новорожденных рекомендуется взять мазки с конъюнктивы и из носоглотки через 36-48 ч после родов.
Ситуация 4. Риск неонатального герпеса наиболее низок (0,01%), когда ни у женщины, ни у ее партнера в анамнезе не было проявлений генитального герпеса. В то же время такая клиническая ситуация составляет 2/3 случаев неонатального герпеса. Таким образом, в отношении риска перинатальной передачи инфекции существует некоторый парадокс: наиболее опасная ситуация для новорожденного это первичное инфицирование матери в конце беременности, но это встречается очень редко. Напротив, 2/3 случаев инфицирования новорожденного происходит от матери с бессимптомным течением генитального герпеса. Учитывая отсутствие точных данных, невозможно сказать, являются ли случаи неонатального герпеса следствием бессимптомной первичной генитальной инфекции или следствием бессимптомных рецидивов, возникающих незадолго до родов, однако известно, что около 2/3 случаев первичной генитальной инфекции протекает без клинических проявлений. Таким женщинам в конце беременности рекомендуются обычные меры предосторожности, предупреждающие заболевания, передаваемые половым путем. Это отнюдь не значит, что необходимо только избегать сексуальных контактов с другими партнерами (как для мужчин, так и для женщин); показано также и использование презервативов по крайней мере в течение последних 2 мес беременности.
Основные принципы ведения беременных с генитальным герпесом
Первичная ВПГ-инфекция
Диссеминированная и тяжелая первичная материнская инфекция требует терапии ацикловиром. Ведение родов должно основываться на клинических принципах и анамнезе. Если первый эпизод произошел более чем за 6 нед до родов, ацикловир можно применять с 36 нед беременности для снижения риска обострения в родах и увеличения возможности вагинального родоразрешения. У женщин с первичным эпизодом менее чем за 6 нед до родов необходимо кесарево сечение за 1-2 нед до предполагаемого срока родоразрешения.
Обострение ВПГ-инфекции
Вопрос о кесаревом сечении при обострении ВПГинфекции должен решаться индивидуально. Многие женщины предпочтут операцию в интересах ребенка. В любом случае необходимо взвесить все за и против и обсудить возможные осложнения с пациенткой. Противовирусная профилактика не рекомендуется.
Лабораторный скрининг ВПГ-инфекции у беременных не рекомендуется.
Источник: www. consilium-medicum. com
Источник


