Внутриутробная инфекция у новорожденных последствия герпеса
Вирус простого герпеса (ВПГ) способен оказывать неблагоприятное, а в некоторых случаях фатальное влияние на течение беременности и родов, состояние матери и плода, а также вызывать различные патологии у новорожденных.
Генитальный герпес у беременных может приводить к ряду осложнений, особенно при рецидивирующих генитальных формах инфекции. Урогенитальная герпетическая инфекция может проявляться в виде патологии беременности. Среди беременных, инфицированных ВПГ-2, многоводие, невынашивание, угроза прерывания беременности регистрируется в 5–10 раз чаще, чем среди серонегативных женщин.
Неонатальный герпес
Одним из наиболее серьезных последствий генитального герпеса является неонатальный герпес, возникающий у новорожденного после передачи вируса от матери ребенку.
При развитии первичного генитального герпеса во время беременности до 6 недель перед родами, риск инфицирования плода может достигнуть 50%. При рецидивах генитального герпеса только 5% детей рождаются с признаками очагового или генерализованного герпеса.
Основная роль в возникновении неонатальных герпетических поражений принадлежит ВПГ 2-го типа (ВПГ-2), однако в 30% случаев возбудителем инфекции является ВПГ-1.
Проявления неонатального герпеса
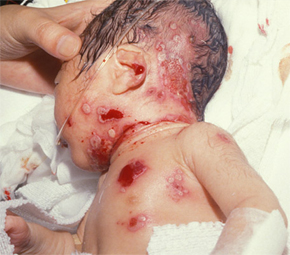
Проявления неонатального герпеса выражены в различной степени. Чаще всего поражается кожа, глаза и рот новорожденных; в более серьёзных случаях — ЦНС и внутренние органы. У большинства детей внутриутробная инфекция проявляется после рождения и характеризуется триадой клинических проявлений: герпетические пузырьки или рубцы на коже, заболевание глаз (микрофтальмия, хориоретинит) и микроцефалия.
1. Самая низкая степень классифицируется как локализованная форма с поражением кожи, глаз и рта (20-40 % случаев неонатального герпеса). Если не лечить эту форму герпеса, то без лечения у 50-70% новорожденных она может перейти в генерализованную форму или в энцефалит. Кроме того, часто возможно рецидивирующее течение на 1-м году жизни.
2. Более отягощенной формой является поражение ЦНС — герпетический энцефалит (около 30% неонатального герпеса). Начало клинических признаков — на 2-3-й неделе жизни, у 40-60% больных отсутствуют специфические высыпания на коже и слизистых оболочках. При развитии энцефалита летальность составляет 50%, у выживших детей велик риск развития дальнейших нарушений со стороны ЦНС. Наилучший прогноз наблюдается при локализованной форме, только 7% детей страдают в дальнейшем от неврологических и других осложнений.
3. И третья, самая тяжелая форма — диссеминированное заболевание с вовлечением многих органов, таких как печень, легкие, различные железы и головной мозг (составляет около 20-50% случаев неонатального герпеса). Начало — на 5 — 10-й день жизни, клинические симптомы неспецифичны и напоминают неонатальный сепсис. При этой степени тяжести заболевания смертность повышается до 90%, а выжившие дети имеют те или иные осложнения.
При наличии ВПГ-1 прогноз для жизни и здоровья лучше, чем при ВПГ-2-инфекции. ВПГ-1-инфекция обычно проявляется в виде локализованной формы неонатального герпеса. ВПГ-2 чаще вызывает развитие диссеминированной формы инфекции и герпетического энцефалита.
Пути инфицирования плода при урогенитальном герпесе
Новорожденные могут инфицироваться ВПГ внутриутробно, во время родов (75–80%) и постнатально. Клинические проявления генитальной инфекции у плода зависят от срока беременности, на котором произошло инфицирование, и путем попадания вируса в организм.
Известны следующие пути инфицирования эмбриона и плода:
1) Трансцервикальный или восходящий, когда ВПГ со слизистой оболочки влагалища или цервикального канала попадает через плодные оболочки в околоплодные воды и далее к плоду. Излитие околоплодных вод увеличивает риск инфицирования. Структурные изменения в шейке матки (деформация, старые рубцы), снижение показателей местного иммунитета слизистых цервикального канала, неоправданные влагалищные вмешательства и манипуляций способствуют инфицированию. Рассматриваемый путь проникновения ВПГ к плоду характерен для различных клинических проявлений герпеса гениталий: вульвовагинита, кольпита, эндоцервицита, типичных герпетических высыпаний в области наружных половых органов.
2) Гематогенный, или трансплацентарный, когда ВПГ, находящийся в крови матери, попадает через плаценту непосредственно к плоду по пупочной вене, а при наличии условий для размножения в плаценте, сначала в околоплодные воды, а затем к плоду. Возможность трансплацентарной передачи инфекции значительно возрастает при экстрагенитальных заболеваниях (пороки сердца, гипертоническая болезнь, сахарный диабет и др.) и осложнениях беременности (токсикозы, анемия и др.), увеличивающих проницаемость плаценты за счет происходящих в ней дегенеративных изменений.
3) Трансовариальный, когда ВПГ попадает из брюшной полости матери по маточным трубам.
4) Интранатальный — наиболее часто заражение плода ВПГ происходит во время родов при прохождении плода через инфицированный родовой канал.
5) Гемотрансфузионный — при переливании крови и ее компонентов от инфицированного донора.
6) В момент оплодотворения через инфицированные сперматозоиды.
Активация латентной герпетической инфекции в организме беременных способствует увеличению потенциальной опасности трансплацентарной передачи ВПГ плоду.
Риск интранатального инфицирования плода
Риск герпеса новорожденных наиболее высок при первичном герпесе половых органов у матери в третьем триместре беременности (до 75%), потому что именно в этот период происходят наиболее существенные изменения практически во всех органах и системах организма беременной женщины. Наличие ВПГ в нижних отелах генитального тракта, особенно в последнем триместре беременности, сопряжено с высокой степенью риска заражения ребенка во время родов, при прохождении плода через родовые пути матери.
Риск инфицирования плода возрастает при преждевременных родах, длительных затяжных родах, при преждевременном разрыве плодных оболочек и длительном безводном периоде (более 6 часов), применении щипцов.
Определение антител к ВПГ у беременных и их половых партнеров снижает риск герпеса новорожденных. Если у беременной нет антител к ВПГ, а у полового партнера есть, им рекомендуют воздержаться от половых контактов в 3-м триместре беременности. При появлении симптомов герпеса половых органов непосредственно перед родами необходимо кесарево сечение.
Кесарево сечение в качестве профилактики неонатального герпеса необходимо планировать всем беременным, у которых первичный эпизод возник после 34-й недели беременности, т.к. в этом случае существует значительный риск вирусовыделения во время родов. Если родоразрешение через естественные родовые пути неизбежно, необходимо проводить лечение у матери и ребенка.
Лечение беременных с герпетической инфекцией
Лечение назначают при манифестной, бессимптомной (первичной или реактивации) герпетической инфекции с целью исключения интранатального инфицирования плода, вертикальной передачи вируса, предупреждения осложнения беремености (многоводия, угрозы выкидыша, спонтанного аборта), осложнения родов (затяжные, преждевременные роды).
Госпитализация женщин с генитальной герпетической инфекцией на роды должна осуществляться заблаговременно (за 2–3 недели) в обсервационное отделение. При этом должно быть проведено тщательное исследование состояния матери (включая вирусологические методы экспресс-диагностики) и плода для выбора способа родоразрешения и подготовки к родам.
Источник
Внутриутробные инфекции у новорожденного характеризуются тем, что попадание возбудителя в организм происходит еще до рождения ребенка. Они включают большое количество различных заболеваний, к причинам которых относятся некоторые виды бактерий, вирусов, простейших. В зависимости от периода инфицирования и характера возбудителя патологические состояния могут привести к выкидышу или развитию пороков различных систем.
Причины внутриутробных инфекций
Развитие внутриутробных инфекций новорожденного вызывают несколько групп болезнетворных микроорганизмов. В первую очередь, это вирусы – цитомегаловирусная инфекция, вирусный гепатит, краснуха, герпес.
Внутриутробные инфекции у новорожденного могут приводить к порокам развития
Кроме этого инфицирование плода могут вызвать:
- Бактерии – палочки туберкулеза, листерии, бледные трепонемы, вызывающие развитие сифилиса, возбудители некоторых инфекций с половым путем передачи, к которым относятся хламидии, микоплазмы, уреаплазмы, неспецифические бактерии, представленные кишечной, синегнойной палочкой, стрептококками, стафилококками.
- Паразитозы – инфекционные процессы в организме плода вызывают одноклеточные микроорганизмы, к которым относятся токсоплазмы, трихомонады.
- Грибки – часто регистрируется кандидоз, вызванный условно-болезнетворными дрожжеподобными грибками рода Candida, которые активизируются на фоне снижения активности иммунитета.
Бывают случаи сочетанного инфицирования сразу несколькими видами микроорганизмов. Это приводит к более тяжелому течению патологического процесса и часто заканчивается выкидышем. Выяснение причин необходимо для выбора адекватного лечения, а также профилактики.
Какие пути инфицирования
Попадание возбудителей в организм развивающегося плода происходит от матери. Для него источником инфекции является беременная женщина. Выделяется несколько путей инфицирования:
- Гематогенный или трансплацентарный путь – возбудитель из крови матери через плаценту проникает в плод. Обычно так проникают вирусы и простейший одноклеточный микроорганизм токсоплазма.
- Нисходящий путь – перемещение возбудителей из яичников, маточных труб в полость матки, так передаются неспецифические бактерии.
- Восходящий путь – инфекция попадает в матку и организм развивающегося плода из влагалища, так происходит заражение возбудителями инфекций с половым путем передачи.
Контактный путь – инфицирование плода происходит при непосредственном контакте со слизистой оболочкой половых путей во время родов.
Факторы, провоцирующие внутриутробные инфекции у новорожденных
Вероятность развития инфекции повышается при наличии нескольких провоцирующих факторов:
- проведение инвазивных диагностических или лечебных манипуляций, к которым относится амниоцентез, биопсия ворсин хориона;
- введение препаратов непосредственно в сосуды пуповины во время внутриутробного развития плода;
- хроническая воспалительная патология внутренних половых органов женщины, вызванная неспецифической инфекцией;
- наличие заболеваний с половым путем передачи у женщины;
- осложненное течение беременности, к которому относится преэклампсия, эклампсия, угроза прерывания;
- нарушение гормонального фона организма женщины.
Причины внутриутробных инфекций включают различных возбудителей
Также выделяется несколько провоцирующих факторов, повышающих риск внутриутробного инфицирования, со стороны организма развивающегося плода:
- тяжелое течение родов, при котором развивается гипоксия плода, связанная с недостаточным поступлением кислорода;
- недоношенность;
- задержка пренатального развития;
- поражение структур центральной нервной системы;
- родовая травма с повреждениями тканей, которые становятся входными воротами для инфекции.
Для предупреждения внутриутробного инфицирования учитываются все провоцирующие факторы. Исключение их возможного воздействия осуществляется уже на этапе планирования беременности.
Симптомы внутриутробного инфицирования плода
Практически любой инфекционный процесс протекает с определенными клиническими проявлениями различного характера и степени выраженности.
Во время родов на возможные внутриутробные инфекции у новорожденного указывают следующие признаки:
- мутные околоплодные воды, которые могут иметь зеленоватое окрашивание;
- наличие мекония в околоплодных водах, которые имеют неприятный запах;
- изменения в плаценте, включающие полнокровие, тромбозы сосудов;
- увеличение печени родившегося ребенка;
- рождение ребенка в состоянии асфиксии, которое характеризуется отсутствием выполнения первого вдоха;
- уменьшение плода в размерах, указывающее на отставание в развитии;
- преждевременное начало родовой деятельности или ее задержка;
- длительная желтуха, указывающая на патологическое происхождение симптома;
- наличие высыпаний на коже;
- видимые признаки пороков развития, включающие увеличение или уменьшение головы новорожденного в диаметре;
- неврологические нарушения, которые сопровождаются снижением тонуса скелетной мускулатуры или приступами судорог;
- лихорадочные состояния, сопровождающиеся повышением температуры тела в первые сутки жизни ребенка;
- развитие патологических состояний в течение первого месяца жизни, к которым относится анемия, хориоретинит, конъюнктивит, врожденная катаракта, сердечная недостаточность, обусловленная пороками.
В случае инфицирования эмбриона на ранних сроках беременности основным проявлением часто является выкидыш, так как имеют место пороки развития, несовместимые с жизнью.
Для каждого инфекционного заболевания характерна своя клиническая картина. Прямая взаимосвязь между выраженностью проявлений и тяжестью состояния может отсутствовать. Нередко при отсутствии видимых изменений во время беременности происходит замирание плода и выкидыш, являющиеся следствием тяжелых пороков.
Диагностика
Объективное обследование преследует 2 основные цели – выявление и идентификация возбудителя, а также определение степени тяжести и характера изменений в организме плода.
Анализы при внутриутробных инфекциях включают ИФА
Верификация микроорганизмов во время беременности осуществляется при помощи лабораторной диагностики, которая включает следующие анализы:
- микроскопия мазка из влагалища и шейки матки;
- бактериологический посев на микрофлору мазка из влагалища;
- полимеразная цепная реакция или ПЦР мазка, при помощи которой выявляется и идентифицируется генетический материал возбудителя;
- иммуноферментный анализ — или ИФА крови, дающий возможность выявить антитела к возбудителям.
Из всех анализов широкое распространение в пренатальной диагностике различных инфекций получило ИФА к возбудителям заболеваний, передающихся половым путем, некоторых вирусных инфекций. Исследование назначается в плановом порядке на этапе планирования или на ранних сроках беременности.
Для определения степени и характера изменений назначается визуализация плода. Востребованным, безопасным и информативным методом остается УЗИ, которое выполняется на разных сроках беременности. Для оценки функционального состояния сердца плода назначается доплерография, позволяющая определить скорость и объем кровотока в его отделах.
Последствия
Прогноз зависит от периода инфицирования плода и вида возбудителя. Вероятность неблагоприятного исхода с гибелью плода является высокой при инфицировании на ранних сроках беременности вирусами, а также токсоплазмой.
Если заражение произошло на более поздних сроках, после того как завершилось становление и первичное созревание систем органов, возможно несколько исходов:
- Инфекционное заболевание – имеет место при инфицировании в третьем триместре или во время рождения. При этом развивается заболевание, имеющее классическое течение без пороков развития.
- Санация возбудителя и приобретение иммунитета – благоприятный исход возможен при своевременном выявлении инфекционного процесса и назначения соответствующей терапии, направленной на уничтожение возбудителей.
- Формирование пороков развития сердца, сосудов, структур нервной системы различной степени тяжести – если пороки несовместимы с жизнью плода происходит выкидыш. Если инфицирование произошло на поздних сроках, то после рождения диагностируются такие пороки как «заячья губа», тетрада Фалло, диспозиция магистральных сосудов.
Большинство внутриутробных инфекций не проходят бесследно и часто приводят к негативным последствиям. Поэтому основным методом эффективной борьбы является профилактика их развития.
Лечение внутриутробной инфекции
Борьба с внутриутробной инфекцией включает комплексные мероприятия и преследует 2 основные цели:
- уничтожение возбудителей инфекционного процесса;
- восстановление изменений, спровоцированных жизнедеятельностью микроорганизмов.
Этиотропная терапия, направленная на уничтожение микроорганизмов, включает применение различных лекарственных средств, к которым относятся антибиотики, противовирусные, антипротозойные или противогрибковые средства. Их выбор зависит от вида возбудителя, который идентифицируется в ходе диагностики.
Восстановление изменений в организме ребенка, которые относятся к порокам развития, проводится после рождения. Оно включает хирургическое вмешательство с пластикой изменений и, при необходимости, медикаменты.
Основным направлением успешной борьбы с внутриутробной инфекцией является предотвращение инфицирования организма плода. Профилактика должна начинаться на этапе планирования беременности. При наличии воспалительной патологии у женщины предварительно проводится лечение с уничтожением возбудителей инфекции.
Также интересно почитать: нервный тик у ребенка
Источник
Вирус герпеса относится к наиболее распространенным возбудителям инфекционных заболеваний. С ним сталкивается большинство людей в разном возрасте. Наибольшую опасность герпес представляет для малышей до года. Почему у новорожденных и грудных детей возникает герпетическая инфекция? Как лечат заболевание у младенцев?
Причины герпеса у грудничков и пути заражения
Вирус герпеса может находиться в человеческом теле на протяжении всей жизни и никак себя не проявлять. Однако при некоторых условиях он активируется. У новорожденных и грудных детей иммунная система не сформирована полностью, поэтому они чувствительны к воздействию различных инфекций. К основным причинам возникновения герпеса у младенцев относят:
- слабый иммунитет;
- несоблюдение правил гигиены при уходе за малышом;
- инфекционные заболевания у матери во время беременности;
- контакт с больным человеком.
Герпес у новорожденных носит врожденный характер, грудничок может заразиться инфекцией от окружающих людей. Выделяют несколько основных путей заражения детей до года:
- Плацентарный. Ребенок поражается вирусом, находясь в утробе матери. Инфекция способна преодолевать плацентарный барьер и проникать во внутриутробные воды.
- При прохождении через родовые пути. Чаще всего малыша поражает вирус, который находится на гениталиях матери.
- Материнское молоко. Инфекция (например, при герпесе на губах) способна проникать в организм ребенка при кормлении (рекомендуем прочитать: как выглядит герпес на губах у детей и фото).
- Проникновение вируса воздушно-капельным путем.
- Прямой контакт. Родственники могут передать инфекцию малышу при поцелуях, во время использования общих предметов обихода.
- Трансплантация органов или переливание крови от больного донора.
Вирус герпеса легко передается через прямой контакт
Разновидности и симптомы патологии у детей до года
Существует много разновидностей вируса. Дети чаще всего поражаются 6 видом герпеса. От момента заражения до проявления первых симптомов патологии может пройти от 2 дней до 3-х недель. Типы герпеса, которым подвержены дети:
- Вирус простого герпеса. Обычно проявляется высыпаниями на слизистых и губах.
- Генитальный герпес. Сыпь локализуется на гениталиях.
- Третий тип, который вызывает ветряную оспу и опоясывающий лишай у детей (рекомендуем прочитать: лишай у детей: признаки с фото). Может появиться у грудничка только в том случае, если его мама не болела ветрянкой, или он находится на искусственном вскармливании после 6 месяцев.
- Вирус Эпштейна-Барр способен привести к вирусному мононуклеозу. Новорожденные редко болеют данным видом инфекции, поскольку их защищают иммунные клетки матери.
- Цитомегаловирус. Опасен для плода во время беременности. Может вызвать выкидыш или привести к развитию тяжелых патологий у малыша.
- Розеола (рекомендуем прочитать: как выглядит детская розеола и фото). Герпес 6-го типа приводит к образованию на коже ребенка розовой сыпи. У младенцев заболевание сопровождается рядом тяжелых симптомов.
Сыпь при розеоле (рекомендуем прочитать: что такое детская розеола и как она лечится?)
Новорожденные и груднички чаще всего подвергаются вирусу простого герпеса. Лабиальный герпес проявляется у малышей при заражении первым типом инфекции, генитальный – первым и вторым.
Врожденный и приобретенный вирус у младенцев может принимать следующие формы:
- локализованный;
- генерализованный;
- осложненный поражением центральной нервной системы.
К симптомам локализованного герпеса относят:
- Высыпания на слизистых оболочках. У ребенка во рту и носу можно заметить небольшие пузырьки, наполненные жидкостью.
- Сыпь, распространившуюся по всему телу. Волдыри с гноем могут появляться на губах, руках, ногах, бедрах, гениталиях малыша.
- Конъюнктивит.
- Повышение температуры тела;
- Малыш становится беспокойным, поскольку высыпания доставляют ему дискомфорт сильным зудом.
При генерализованной форме у младенца может отсутствовать сыпь, но проявляются следующие симптомы:
- сильный жар;
- частые срыгивания;
- одышка;
- ребенок становится вялым и капризным;
- кожа принимает синюшный оттенок;
- нарушается работа печени и почек;
- желтуха.
Поражение ЦНС приводит к тому, что младенец отказывается от еды, температура тела достигает 39-40 градусов, появляются судороги. Данная форма заболевания очень опасна, поскольку может привести к летальному исходу.
Генерализованная форма герпеса диагностируется только с помощью лабораторных анализов, поскольку главного симптома заболевания – высыпаний – может и не быть
Диагностика герпетической инфекции
Перед постановкой диагноза врач внимательно осматривает ребенка на наличие характерных высыпаний. Герпес проявляется красной сыпью на коже, которая быстро принимает вид пузырьков с постепенно мутнеющей жидкостью. Для определения вида вируса или диагностики без видимых высыпаний назначают следующие исследования:
- общий и биохимический анализ крови;
- исследование крови на определение типа герпеса (иммунологический тест, ПЦР, ИФА);
- пробы жидкости из высыпаний;
- мазки со слизистых;
- соскобы с пораженных тканей;
- анализ спинномозговой жидкости (при генерализованной инфекции);
- выявление степени поражения внутренних органов при помощи УЗИ, КТ, МРТ.
Особенности лечения у детей до года
При появлении первых признаков инфекции у малыша необходимо обратиться к специалисту. При легкой форме заболевания лечение может проходить дома.
Однако при тяжелом течении болезни малыша госпитализируют. Инфекция носит серьезный характер – она существенно снижает иммунитет ребенка. Заниматься самолечением крайне опасно.
Медикаментозная терапия
Консервативная терапия герпеса направлена на устранение очага инфекции, снижение неприятных ощущений, ускорение заживления язвочек и уменьшение интенсивности сопутствующих симптомов. Схема лечения определяется в зависимости от тяжести заболевания. Продолжительность терапии достигает 10-30 дней. В таблице описаны основные препараты, которые используются при лечении детей.
| Препарат | Форма выпуска | Действие | Правила применения и дозировка |
| Ацикловир | раствор для инъекций | противовирусное | 5 мг на 1 кг веса внутривенно 3 раза в сутки каждые 8 часов |
| мазь | наносить на пораженные участки 5 раз в день | ||
| Зовиракс | мазать места поражения 4 раза в сутки | ||
| Парацетамол | сироп | жаропонижающее | в зависимости от массы тела – до 4-х раз в день |
| Ибупрофен | |||
| Пентоксил | таблетки | иммуномодулирующие | суточная доза – 15 мг |
| Лизоцим | порошок для приготовления суспензии | антибактериальное, иммуностимулирующее | используют как раствор для аппликаций |
| Виферон | свечи | повышение сопротивляемости организма вирусу | 1 суппозиторий 2 раза в сутки |
| Супрастин | капли | антигистаминное, снижает зуд | индивидуально |
| Иммунал | корректировка иммунитета | индивидуально | |
| Интерферон | свечи | противовирусное, иммуностимулирующее | по 1 шт. 2 раза в день |
| Фукорцин, зеленка | раствор | антисептическое, подсушивают ранки | мазать поверхность рядом со вскрытым пузырьком |
| Актовегин | раствор для инъекций | улучшение мозгового кровообращения | индивидуально |
Лечить малыша необходимо комплексно. Применение противовирусных и иммуномодулирующих препаратов помогает побороть инфекцию. Антигистаминные лекарства и мази снижают зуд, жаропонижающие средства облегчают общее состояние малыша. При тяжелых формах инфекции применяют иммуноглобулины.
Народные средства
Народные средства не могут оказать существенного влияния на вирус герпеса. Их применение снижает неприятные ощущения и ускоряет восстановление организма. Использовать народные методы лечения следует с осторожностью, поскольку некоторые вещества могут вызвать аллергию у малыша. При лечении герпеса используют следующие рецепты народной медицины:
- Примочки из сока чистотела. Свежесрезанные чистые стебли растения прикладывают местом среза к пораженным участкам кожи на 3 минуты 2 раза в день
- Компрессы из картофеля. Небольшую картофелину очищают и натирают на мелкой терке. Кашицу заворачивают в марлю и прикладывают к месту поражения.
- Мазь из меда и горчицы. 1 ст.л. меда смешивают с 1 ч.л. горчицы, смазывают поврежденные участки.
- Наносят на высыпания облепиховое масло.
- При появлении первых признаков герпеса – нанесение зубной пасты на красные пятнышки.
- Компрессы из настоя календулы. 1 ч.л. цветков заливают 100 мл кипятка, настаивают 1 час. Смачивают ватный тампон, прикладывают к ранкам и язвочкам.
На начальной стадии заболевания можно применять зубную пасту, которая будет подсушивать высыпания, препятствуя их дальнейшему распространению
Возможные осложнения
Врожденный герпес новорожденного опасен тем, что он способен принимать латентную форму и до определенного момента не проявляться. У грудничков чаще всего вирус возникает в первый месяц жизни вследствие внутриутробного заражения или после 6 месяцев. Инфекция у детей до года часто протекает с осложнениями.
Слабый иммунитет ребенка не способен оказать сопротивление, поэтому даже своевременное лечение не всегда спасает от последствий. Возможные осложнения:
- поражение почек, печени, сердца;
- заболевания ЖКТ;
- стоматиты;
- инфицирование глазных оболочек;
- ухудшение слуха и зрения;
- энцефалит;
- менингит;
- паралич;
- герпетическая пневмония;
- ревматоидный артрит;
- поражение сосудов, образование тромбов;
- ангина;
- гепатит;
- ДЦП;
- нарушение функций кроветворения.
У грудных детей герпес часто протекает с осложнениями, поэтому лечение должно проходить только под наблюдением врача
Профилактические мероприятия
Вирус герпеса быстро передается ребенку от больного человека. В связи с этим для предотвращения заболевания младенца необходимо соблюдать необходимые меры профилактики:
- лечение половых инфекций родителей на этапе планирования беременности;
- в случае инфицирования будущей матери – терапия в 3 триместре беременности;
- кесарево сечение при генитальном герпесе у роженицы;
- соблюдение правил личной гигиены и гигиены ребенка;
- изолирование малыша от больных;
- поддержание чистоты в детской комнате и ежедневное проветривание помещения;
- грудное кормление не менее года;
- обращение к специалисту при первых признаках герпеса.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Источник


