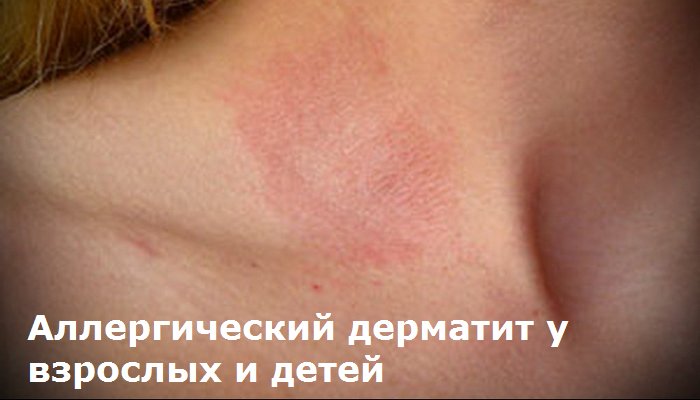
Атопический дерматит обострение сколько длится

Атопический дерматит представляет собой распространенное заболевание хронического характера. Болезнь, вызванная реакцией организма на внешний либо внутренний раздражитель.
С ней сталкиваются как взрослые, так и дети. Многие не знают, может ли атопический дерматит пройти сам без лечения. Данное заболевание крайне сложно поддается лечению, склонно к частым обострениям.
Может ли пройти дерматит сам собой без лечения
Заболевание протекает с выраженной негативной симптоматикой, которую вряд кто-то сможет терпеть. Патология сопровождается:
- интенсивным, болезненным зудом, жжением;
- покраснением;
- отечностью;
- мокнутием;
- сухостью кожи;
- трещинами;
- образованием язв.
Без назначения лечения симптоматика будет только усугубляться, и заболевание приобретает хронический характер. Болезнь склонна к частым обострениям, поэтому даже после, казалось бы, полного выздоровления, она может рецидивировать.
Пускать атопический дерматит на самотек нельзя, лучше обратиться за помощью к квалифицированному специалисту. После сбора анамнеза врач подберет наиболее эффективную и безопасную схему лечения.
Как проходит атопический дерматит
Ремиссия атопического дерматита бывает:
- полная – клинические проявления болезни отсутствуют. Узнать о наличии патологии можно сдав анализы крови. В них наблюдается повышенное количество антител IgE;
- неполная – на коже остаются уплотненные участки, измененный кожный рисунок, шелушения и корки.
Исходя и частоты ремиссий, обострений стадии атопического дерматита разделяются по уровню тяжести:
| Признак | Степень тяжести патологии | ||
| Легкая | Средняя | Тяжелая | |
| Длительность обострения | Не более двух раз в год на протяжении 14-21 дня. | Около двух месяцев. Проявляется до 4 раз в год. | Обострения происходят чаще 4 раз в год. Их продолжительность составляет 2 и более месяца. |
| Продолжительность ремиссии | 6-8 месяцев | 2-3 месяца | 1-1,5 месяца либо вовсе отсутствует |
| Площадь поражения | Ограниченные единичные очаги | Множественные поражения | Множественные поражения, которые сливаются в массивные, обширные очаги. Часто переходят в эритродермию. |
Может ли атопический дерматит пройти сам с возрастом у детей и взрослых
У большинства людей заболевание самостоятельно исчезает спустя некоторое время. У других же его проявления сохраняются на протяжении всей жизни либо регулярно стихают и обостряются. Чем раньше человек столкнулся с болезнью, и чем тяжелее была ее форма протекания, тем больше вероятность, что патология будет регулярно напоминать о себе.
Проявления атопического дерматита могут сопровождаться различными осложнениями, например бронхиальной астмой, поллинозом.
Сколько по времени проходит атопический дерматит если его лечить
Длительность лечения атопического дерматита всегда разная. Она зависит от формы, тяжести, возраста человека и особенностей его организма. Период лечения индивидуален для каждого. У некоторых болезнь отступает уже после пары недель лечения, другие же на протяжении всей жизни будут применять медикаментозные средства для подавления негативных симптомов.
У взрослых людей
Период выздоровления у взрослых, при лечении инфекционной формы обычно занимает около 14 дней, при этом пациент соблюдает все рекомендации врача. Обычно за этот период удается нейтрализовать раздражитель, вызвавший патологию.
У грудничков
Если заболевание проявилось впервые, то его лечение обычно непродолжительное (около 7-10 дней). Если удается исключить контакт с раздражителем, следовать указаниям врача, аллергическая реакция исчезнет навсегда. Для этого важно придерживаться профилактических правил.
Атопический дерматит – это хроническое заболевание нервно-аллергической природы. Отличительная особенность патологии в склонности к частым обострениям. У некоторых людей симптомы болезни присутствуют постоянно, несмотря на правильно подобранное лечение. Другим же достаточно один раз столкнутся с болезнью, и она больше никогда их не тревожит.
Источник
Атопический дерматит-воспалительный процесс на коже. Основной причиной его развития считается генетическая предрасположенность и воздействие внешней среды.
Это заболевание трудноизлечимое, затяжное, неприятное. Оно начинается у маленьких детишек, но и может возникнуть у взрослого человека. На коже появляются высыпания, которые чешутся и доставляют много неудобств.
Сегодня я хочу рассказать как лечить атопический дерматит, что делать при обострении болезни, какие продукты чаще всего вызывают аллергию?
Симптомы атопического дерматита
Проявления болезни разнообразны и могут изменяться с возрастом. Существуют критерии, которые могут точно поставить диагноз.
- Наличие зуда.
- Наличие дерматита на определенных участках: локтевые и подколенные сгибы, передняя поверхность лодыжек.
- Наличие у ближних родственников бронхиальной астмы и аллергии на пыльцу.
- Начало дерматита до двухлетнего возраста.
- Распространенная сухость кожи.
Обостряют развитие и течение атопического дерматита внешние факторы.
- аллергенные-пищевые, бытовые, пыльца;
- не аллергенные-изменения погоды, дым от табака, химия, стрессы.
Нельзя сказать, что эта болезнь от нервов, но эмоциональные нагрузки могут вызвать обострение.
Меню при атопическом дерматите
Опасные пищевые аллергены для детей:
- молоко и молочные продукты;
- яйца;
- пшеница;
- соя;
- рыба;
- орехи.
У взрослых самые опасные аллергены:
- яблоки, орехи, сельдерей, фрукты, паприка;
- соя, молоко и молочка,яйца;
- бананы, авокадо, киви.
Но аллергию может вызывать любой продукт, например картофель, это строго индивидуально.
Больного атопическим дерматитом нельзя оставлять голодным. Лечебная диета предусматривает исключение на долгое время продуктов вызывающих аллергию, но не всего.
Обычно виновников аллергии бывает несколько продуктов, из просто нужно выявить. Но следует здесь иметь ввиду, что аллергенный продукт может входить в состав других продуктов, например яйцо может быть в макаронах, выпечке.
Недавние исследования показали, что сахар не ухудшает заболевание.
Как избежать обострения атопического дерматита?
Чтобы избежать обострения атопического дерматита нужно соблюдать правила:
- не курить в квартире;
- стараться уходить от стрессов;
- не заниматься чрезмерными нагрузками чтобы не усиливать потение;
- не расчесывать и не тереть кожу;
- не использовать раздражающих синтетических моющих средств, стиральных порошков, клея, красок, лаков, растворителей;
- не носить одежду из синтетики, шерсти на голое тело, поддевать внутрь хлопковую;
- лучше домашних животных не держать.
Кожа при атопическом дерматите у взрослых и детей очень сухая, она легко теряет влагу, пропускает аллергены и микробы. Поэтому нужно постоянно восстанавливать защитный слой. Это достигается увлажнением.
Как ухаживать за кожей при атопическом дерматите?
Как правильно ухаживать за кожей?
- Водные процедуры по пятнадцать минут обязательны. Вода не должна быть горячей.
- Нельзя использовать жесткие мочалки тереть кожу.
- Использовать средства с нейтральным pH 5,5. Существуют специальные средства для больной кожи.(Трикзера, Бодижель, Фридерм pHбаланс).
- После мытья кожу промокают, но досуха не вытирают.
- На еще увлажненную кожу наносят средство для смягчения и увлажнения.
- Увлажняющее средство наносят и в течение суток, чтобы не допускать сухости.
Для ухода за кожей с атопическим дерматитом в аптеке представлено много средств.(Авен, Ля-Рош Позе, Виши, Урьяж).
Что делать с атопическим аллергическим дерматитом?
Что делать при атопическом аллергическом дерматите, вызванным воздействием пылью?
- В комнате температура воздуха должна быть не больше 23 градусов, влажность не меньше 60;
- Нужно делать регулярную уборку;
- Убрать ковры, книги закрыть, мягкой мебели должно быть мало;
- В детской телевизор, компьютер лучше не ставить, они притягивают пыль;
- Подушки, одеяла, матрацы должны быть с синтетическим наполнителем;
- Постельное белье менять раз в неделю, лучше его кипятить.
Если повышенная чувствительность к плесневым грибам.
- В ванной комнате мокрую плитку и другие поверхности вытирать тряпкой, обрабатывать раз в месяц средствами против грибков.
- Не употреблять кефир.
- В комнате одежду не сушить.
При аллергии на пыльцу:
- в период цветения ограничить гулянья, закрывать окна;
- не контактировать с растениями, образующими пыльцу;
- не применять лекарственные травы.
Как бороться с обострением атопического дерматита?
Что нужно знать больным атопическим дерматитом?
Существуют три фазы течения.
- Острая фаза сопровождает зудом, покраснением, образованием пузырьков. пузырьки, если расчесав лопаются с выделением желтоватой жидкости.
- Под острая фаза-шелушения, покраснения, расчесы;
- Хроническая фаза-утолщенные бляшки, плотные зудящие узелки.
Как вылечить атопический дерматит?
В период обострения дерматита кроме обязательного увлажнения кожи нужно противовоспалительное лечение. Как правило используются наружные стероиды. Современные препараты (адвантан, элоком,афлодерм) безопасны в смысле развития побочных эффектов. Однако длительное применение снижает эффективность лекарств, поэтому их надо менять и чередовать.
В острой стадии атопического дерматита равных кортикостероидам нет. В под острую и хроническую фазу применяют не гормональные лекарства:
- крем Элидел;
- крем, шампунь, аэрозоль Скин-кап.
Выбором средств терапии конечно должен заниматься врач.
Вывод: атопический дерматит распространенное заболевание, надо постараться выявить аллерген и исключить его из питания, постоянно увлажнять кожу и соблюдать диету. Чтобы выявить аллерген нужно постараться за день съедать минимальное количество продуктов,чтобы проще было определить на что аллергическая реакция.
С уважением, Ольга.
Предлагаю посмотреть познавательное видео известного врача Евгения Комаровского, который подробно и очень понятно все расскажет о дерматите.
Источник
Что такое атопический дерматит
Атопический дерматит хроническое аллергическое воспалительное заболевание кожи, сопровождающееся зудом. Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
Фото: атопический дерматит у детей
Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная иили семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней (складчатые) и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных. Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Аллергены и атопический дерматит
Пищевая аллергия часто встречается у пациентов с атопическим дерматитом и может протекать по разным механизмам: как в виде немедленных реакций, так и отсроченных до 6-48 часов. К пищевым аллергенам, часто провоцирующим обострения у детей относятся:
- коровье молоко
- куриное яйцо
- рыба
- пшеница
- соя
- арахис и орехи
Продукты питания, содержащие либераторы гистамина либо его избыточное количество, могут обострять течение атопического дерматита посредством неаллергических реакций. После 3х лет дети часто перерастают пищевую аллергию, но широко распространенной остается повышенная чувствительность к аэроаллергенам (попадающим на кожу из воздуха) – домашней пыли, пылевым клещам, перхоти животных.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение и профилактика атопического дерматита
Немедикаментозное лечение основано на уменьшении контакта с причинно-значимыми аллергенами и раздражающими факторами. Для пациентов с атопическим дерматитом не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к конкретным пищевым продуктам. Пациенты, не имеющие атопии, не нуждаются в каких-либо ограничениях, за исключением случаев неаллергических реакций.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды. Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе. Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии. При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик иили противогрибковый препарат).
Местные ингбиторы кальциневрина
Пимекролимус и такролимус используются в качестве второй линии терапии при легком и средне-тяжелом течении АтД. Могут применяться более длительными курсами, чем МГКС, в т.ч. по интермиттирующей схеме. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АтД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых и подростков
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения. Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
По материалам Аллергология и иммунология / Под общей ред. А.А.Баранова и Р.М. Хаитова (2008-2009), Доказательная аллергология-иммунология / П.В. Колхир (2010), Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL (2006)
Источник