Атопический дерматит рекомендации для практикующих врачей
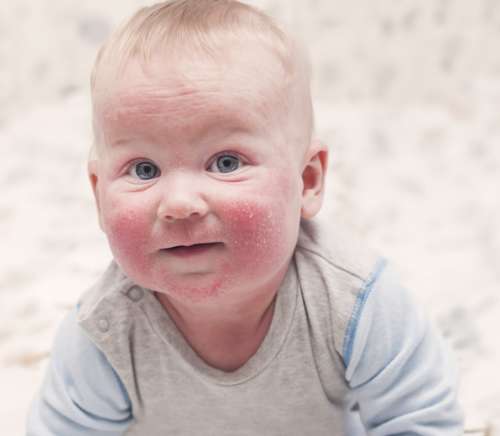
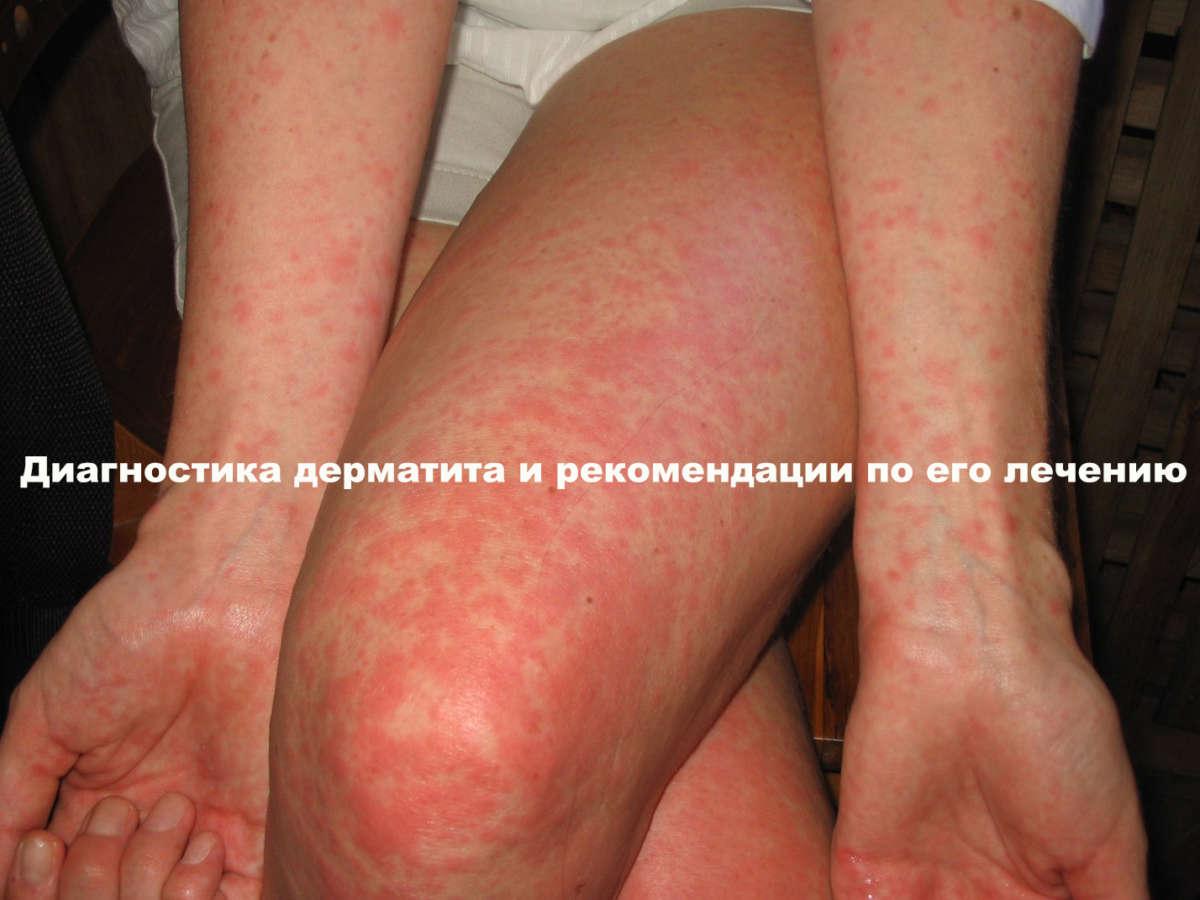
Дерматит – это воспалительный процесс на кожном покрове, который возникает из-за негативного влияния различных факторов. Характерные признаки заболевания: покраснение пораженной области, зуд, жжение, возникновение пузырей. Симптоматика зависит от того, какой тяжести заболевание и на какой оно стадии.
Профилактика дерматита – это не только обязательное соблюдение гигиены, но и полное отсутствие самодеятельности, никакого самостоятельного лечения, так как возникновение раздражения на коже могут вызвать неправильно подобранные лекарственные средства.
Как диагностировать дерматит
Выявить дерматит и поставить правильный диагноз может только врач – дерматолог, который должен провести доскональный осмотр и при необходимости поставить аллергические пробы, для выявления аллергена. В этом случае пациенту вводят вещество для определения реакции кожного покрова. При наличии аллергии на введенное вещество, в области укола появятся покраснения и отек.
Токсикодермия и экзема может свидетельствовать о наличии аллергического дерматита. Так же выявить это заболевание возможно с помощью лабораторных, диагностических методов обследования.
Итак, общие действия специалиста по диагностике дерматита:
- зрительный осмотр пораженного участка кожи;
- взятие анализов крови и мочи, а так же соскоб с кожи, где возможно, появился дерматит;
- исследование по выявлению аллергена;
- в некоторых случаях возможно назначении биопсии кожи.
Атопический дерматит: причины и рекомендации специалистов
Данное заболевание характеризуется как хроническое. В большинстве случаев оно возникает в очень раннем возрасте и доставляет много проблем для развития и здоровья малыша.
Признаки атопического дерматита:
- на пораженном участке кожного покрова появляются покраснение, шелушение;
- ребенок постоянно чешет эту область, иногда расчесывая ее до крови;
- первые высыпания, как правило, проявляются на сгибе локтя, колена, на ягодицах, на животе и даже на лице;
- при отсутствии необходимого лечения, могут появиться пузыри с жидкостью, которые излечить уже гораздо сложнее;
По своим признакам атопический дерматит очень схож с некоторыми кожными заболеваниями, такими как псориаз, крапивница, экзема, поэтому диагностика этого заболевания чисто на визуальном уровне просто невозможна. Тут необходимо полное обследование с анализами крови, УЗИ, ЖКТ.
Причины возникновения заболевания
 Диагностика заболевания очень важна, иначе можно спутать дерматит с псориазом или любым другим похожим по симптомам заболеванием.
Диагностика заболевания очень важна, иначе можно спутать дерматит с псориазом или любым другим похожим по симптомам заболеванием.
Человеку с атопическим дерматитом нужно уяснить, что все проявления на коже свидетельствуют о каких-то нарушениях внутри организма и торопиться с лечением именно внешних признаков совсем не стоит. Необходимо выяснить истинную причину возникновения дерматита, дабы избежать его рецидивов в будущем.
Причинами могут стать:
- болезни ЖКТ;
- различные паразиты в организме;
- заболевания щитовидки;
- расстройства на гормональном фоне.
Дифференциальная диагностика атопического дерматита порой может вызвать и у опытного специалиста некоторые сомнения, связанные с определением элементов на кожном покрове пациента. В данном случае подробно проанализировать все данные, учитывая при этом как аллергологический, так и семейный анамнез.
В разный возрастной период дерматит можно дифференцировать с такими заболеваниями как экзема, крапивница, чесотка.
Профилактика атопического дерматита во многом зависит от правильной диеты и соблюдения рекомендаций врачей – аллергологов.
Что рекомендуют специалисты
Как правило, у людей с данным видом дерматита кожа очень сухая. Уход за ней должен быть тщательным и систематическим.
Способы и методы ухода за кожей при атопическом дерматите:
- Обильное увлажнение и питание сухой кожи мазями и прочими средствами, назначаемыми только лечащим врачом.
- Принятие ванны или душа допустимо, но без использования мочалок, пемз и мыла.
- Исключено добавление в воду для купания каких-либо травяных отваров или пены для ванны, способных придать сухость и без того болезненной коже.
- После мытья пораженные участки кожи не тереть полотенцем, а только аккуратно промокать.
- Благотворно влияет на кожу солнечная ванна, предпочтительно в тандеме с соленой морской водичкой.
- Значительно сократить различные проявления поможет правильно подобранная специалистом диета. Сильнейшие аллергены, которые нужно исключить из рациона питания: алкогольные напитки, кофе, шоколад, апельсин, брусника, клюква, красная смородина, яйца.
Аллергический и себорейный дерматит: общие рекомендации специалистов
Аллергическим дерматитом является воспаление на кожном покрове, которое появляется как реакция на какое-то вещество или продукт питания. Основные возбудители: пыль, запахи духов и прочих косметических средств, пух, пыльца, шерсть животного, лекарства, еда.
Себорейный дерматит (себорея) – воспалительный процесс кожного покрова в области, где находятся сальные железы. Имеет хроническую форму течения, обостряется в весенний или осенний период. Этот тип дерматита может возникнуть в абсолютно любом возрасте. Область появления себорейного дерматита: кожа головы, определенные участки на лице, грудь и спина.
Какие рекомендации дают специалисты пациентам с любым типом заболевания:
- Отдаем приоритет светлой одежде, пошитой только из натуральной ткани. Хлопок и лен отлично обеспечат вентиляцию тела, значительно снизят нежелательное потоотделение.
- Для принятия ванн используем воду умеренной температуры. Очень горячая вода может травмировать кожу.
- На чистую кожу наносим гигиеническое средство, прописанное врачом.
- Контролируем свое эмоциональное состояние. В стрессовой ситуации можно принять легкий седативный препарат.
- Включаем в ежедневный рацион продукты, содержащие витамин А и витамин Е. При возникновении аллергической реакции на один из таких продуктов, заменяем его на витамины в форме капсул.
- Рекомендованы к посещению курорты Алтая, Минеральных вод, Урала и Причерноморья, где можно пройти полный курс лечения и получить положительный результат.
- Ежедневно увлажняем кожу специальными кремами и мазями. Подходящее средство, например, «Лостерин». Крем, содержащий целый комплекс увлажняющих и питательных элементов.
- Профилактика себорейного дерматита включает в себя физиотерапию, которая в свою очередь подразделяется на такие процедуры как криомассаж, магнитная терапия и лазерная, дарсонвализация кожи на лице и на голове.
- Профилактика атопического дерматита включает в себя следование следующим правилам:
- никакого курения во время вынашивания плода и в помещение, где обитает ребенок;
- никакого контакта женщины в положении и маленького ребенка с животными;
- максимальное снижение контакта ребенка, с каким либо химическим средством на бытовом уровне;
- профилактика ОРВИ и прочих инфекций.
 При любом заболевании вовсе необязательно ложиться в больницу! Достаточно вовремя пройти курс обследования и следовать предписаниям специалиста.
При любом заболевании вовсе необязательно ложиться в больницу! Достаточно вовремя пройти курс обследования и следовать предписаниям специалиста.
При обнаружении первых симптомов заболевания необходимо незамедлительно обратиться к специалисту, для определения типа раздражителя и постановки точного диагноза.
Источник
В статье рассмотрены современные возможности профилактики атопического дерматита. Показано, что базисный метод профилактики и лечения обострений заболевания и увеличения продолжительности ремиссии заключается в регулярном использовании эмолентов
Введение
Влияние атопического дерматита на жизнь пациента часто недооценивается. Существует диссонанс между оценками тяжести заболевания и влияния патологии на качество жизни самим пациентом и врачом. Зуд, сухость и болезненность кожных покровов, нарушение сна — ключевые симптомы, негативно влияющие на физическое здоровье пациентов как с легким, так и с тяжелым течением заболевания. Данные факторы сказываются на таких ежедневных активностях, как работа, учеба, проведение досуга, прием ванны, надевание одежды, тем самым значительно ухудшают качество жизни пациентов с атопическим дерматитом (рис.1) [1].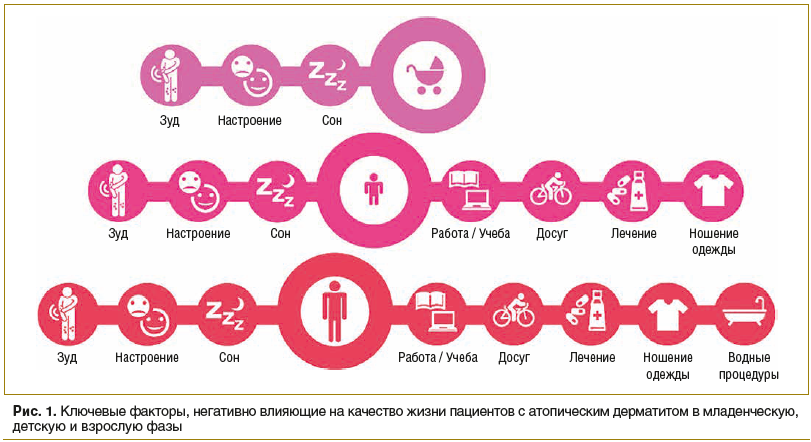
Исследования, проводимые с помощью полисомнографии, анкетирования пациентов и их родителей, актиграфии и видеомониторинга больных во время сна, показали уменьшение эффективности и продолжительности сна, а также увеличение количества ночных пробуждений. Установлено, что в среднем пациенты используют от 11 до 84 мин каждую ночь на устранение кожного зуда, а тяжесть заболевания коррелирует со степенью нарушения сна [2].
Тяжесть течения атопического дерматита ассоциирована с более высоким риском развития коморбидных заболеваний: артрита, аллергического ринита, бронхиальной астмы, аллергического дерматита [3, 4]. У пациентов с атопическим дерматитом выделяют три паттерна проявлений алиментарных аллергических реакций: неэкзематозные реакции, реакции обострения атопического дерматита и их сочетание. Неэкзематозные реакции включают крапивницу, заболевания желудочно-кишечного тракта и респираторной системы. Особенностью данных состояний, обусловленных сенсибилизацией к алиментарным факторам, является развитие клинических проявлений в течение 1–2 ч после экспозиции к аллергену. Simonsen et al. при исследовании 100 детей с атопическим дерматитом путем использования аппликационного теста установили у 47% исследуемых наличие контактной аллергии [2, 4].
Долгое время считалось, что атопический дерматит — в большей степени заболевание детского возраста. Однако исследования последних лет указывают на противоположную тенденцию. Так, Mortz et al. установили сохранение заболевания у 34,1% пациентов во взрослом периоде. Оценка дерматологического индекса качества жизни у взрослых пациентов с атопическим дерматитом во время обострений показала значительное снижение данного показателя у 66% исследуемых. Среди факторов риска перехода заболевания из детской стадии в подростковую и взрослую выделяют: ранний дебют заболевания, наличие аллергического ринита и экземы кистей [5].
Ментальное здоровье также подвергается воздействию атопического дерматита. В детском возрасте пациенты испытывают застенчивость и смущение по поводу своего заболевания. В период зрелости эти комплексы сохраняются и могут манифестировать в виде депрессии и тревожности. Коварство атопического дерматита как фактора развития заболеваний психической сферы заключается в том, что даже легкие формы данной патологии кожи могут выступать в роли триггера нарушений ментального здоровья [1].
Грамотная профилактика атопического дерматита способствует не только снижению частоты развития обострений заболевания, но и уменьшает риск формирования сопутствующих ему коморбидных заболеваний. Токсичность существующей иммуносупрессивной терапии атопического дерматита также указывает на приоритет профилактики данного заболевания [6].
Факторы, влияющие на течение атопического дерматита, его профилактика и лечение
Проактивный режим применения топических противовоспалительных препаратов как средство профилактики обострений атопического дерматита
Частое использование топических противовоспалительных средств необходимо только в случае появления новых высыпаний. Такой режим терапии атопического дерматита называется реактивным. При этом ежедневное использование эмолентов способствует значительному увеличению продолжительности ремиссии.
Другим режимом лечения заболевания является проактивный метод, когда топические глюкокортикостероиды или ингибиторы кальциневрина наносят на ранее пораженные участки кожи, а также на новые очаги продолжительное время после обострения атопического дерматита в интермиттирующем режиме (1–3 р./нед.). Эмоленты при проактивном методе лечения наносят на всю поверхность тела ежедневно [7, 8].
Образовательные программы для пациентов и их родителей
Атопический дерматит — заболевание полиэтиологической природы, лечение которого включает широкий спектр лекарственных и физиотерапевтических средств. Осведомленность пациента о патогенезе заболевания и его течении, о методах и целях лечения способствует улучшению комплаентности, нивелирует ложные предубеждения и тревожность по поводу терапии [7].
Образовательные программы могут проходить в индивидуальном или групповом формате. Самая крупная школа проводилась в Германии в 2007 г., в ней приняли участие 823 пациента. В рамках шестинедельной школы пациентам были прочитаны лекции на тему течения атопического дерматита, особенностей питания пациентов, проводились занятия с психологами, что в результате привело к снижению тяжести заболевания, оцениваемой по шкале SCORAD, по сравнению с группой контроля [9].
Ввиду высокой занятости врачей не всегда возможно проводить дни атопического дерматита в реальном времени. Поэтому другим эффективным образовательным средством для пациентов стали видеолекции врачей-дерматовенерологов, а также веб-семинары и телемедицинские конференции для пациентов, что предположительно также будет способствовать улучшению комплаентности [7].
Аллергены как фактор развития атопического дерматита
Развитие пищевой аллергии в возрасте до 2 лет является фактором риска развития тяжелого атопического дерматита. Многие авторы считают, что определение аллергенов и их устранение из окружающей среды выступает важным компонентом профилактики атопического дерматита. В пользу этого указывают данные о том, что проникновение аллергенов в кожу стимулирует выработку протеиназ эозинофилами. Это способствует формированию зуда, что может привести к развитию очередного обострения заболевания [10]. Для оценки аллергологического статуса пациента используют прик-тест, аппликационный тест, скарификационную пробу и определение уровня специфического иммуноглобулина IgE (табл. 1).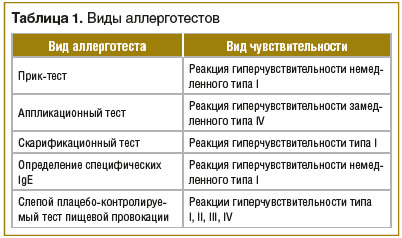
Положительный результат аппликационного теста отражает восприимчивость организма к исследуемому веществу, опосредованную через IgE-зависимую реактивность, однако это не указывает на то, что именно данный аллерген является триггером атопического дерматита. Часто экспозиция аллергена приводит к развитию немедленной реакции I типа с клинической манифестацией в виде крапивницы, зуда, нарушений работы желудочно-кишечного тракта и респираторной системы, анафилаксии, что не соотносится с проявлениями атопического дерматита. Поэтому важно установить не только наличие аллергена, но и то, что именно данный аллерген является фактором развития заболевания: прямым путем через воздействие на иммунные клетки или непрямым путем через усиление зуда [7, 9].
Реактивность к аэроаллергенам возрастает с возрастом. Наиболее часто встречающиеся аэроаллергены — продукты жизнедеятельности клещей домашней пыли, пыльца, пот домашних животных, плесневые грибы. Ингаляция аэроаллергенов приводит к секреции провоспалительных цитокинов у чувствительных пациентов, а контакт с кожей вызывает развитие экзематозной реакции у 5–45% восприимчивых больных атопическим дерматитом. Следует заподозрить наличие восприимчивости к аэроаллергенам, если высыпания у пациентов с атопическим дерматитом локализованы на открытых участках тела: на лице, шее, области декольте, верхних и нижних конечностях [2, 7, 9].
Не рекомендуется назначать всем пациентам с атопическим дерматитом гипоаллергенную диету. Установлено, что при существовании специфических IgE к белку куриного яйца исключение данного продукта из рациона пациентов с атопическим дерматитом приводит к улучшению состояния кожи. Однако другие элиминационные диеты не показали положительных результатов у больных. При подозрении на пищевую аллергию пациенту рекомендуется вести пищевой дневник. При наличии ассоциации обострений заболевания с приемом определенных продуктов рекомендуется исключение данного продукта из рациона на 4–6 нед. Если по истечении данного срока состояние пациента улучшается, необходимо провести слепой плацебо-контролируемый тест пищевой провокации, который является «золотым стандартом» диагностики пищевой аллергии (см. табл. 1).
В рамках приема практикующему врачу необходимо объяснять пациенту, что атопический дерматит — мультифакторное заболевание, в патогенезе которого аллергены играют в некоторых случаях лишь роль одного из триггеров. Поэтому профилактика должна быть комплексной, а не направленной лишь на устранение аллергенов [4, 7, 9].
Пробиотики
Доказано, что прием пробиотиков матерью во время беременности и сразу после родов снижает риск развития атопического дерматита у детей. Качественный состав пробиотиков, а именно включение одного или нескольких видов лактобактерий, не влияет на степень снижения риска развития заболевания. Исследование применения пробиотиков и пребиотиков у детей с атопическим дерматитом не показало значительного влияния на течение заболевания и риск развития обострений [10–14].
Рекомендации по модификации окружающей среды и изменению образа жизни
Важнейшие компоненты профилактики атопического дерматита — модификация окружающей среды, устранение внешних факторов, способных вызвать дебют или обострение заболевания. Окружающая среда, в которой находится беременная, также влияет на возможность развития атопического дерматита у ребенка. Установлено, что у женщин, проживающих в ремонтируемых во время беременности помещениях, риск рождения ребенка с атопическим дерматитом выше, чем в общей популяции. Летучие органические компоненты бытовых веществ способны проникать через плаценту в организм плода, вызывая активацию Th2-лимфоцитов, что лежит в основе патогенеза заболевания. Новая одежда часто содержит большое количество формальдегида, что приводит к раздражению кожи. Поэтому рекомендуется проводить тщательную обработку недавно купленных вещей. Для стирки рекомендуется использовать гелевые стиральные средства, не содержащие фосфатов. Необходимо избегать использования одежды из шерсти, шелка, фланели, т. к. данные материалы оказывают раздражающее действие на кожу. Другой важный фактор внешней среды — температура, оптимальным значением которой является диапазон между 18 и 22 °C. Резкая и частая смена температуры негативно влияет на состояние кожи детей, предрасположенных к развитию атопического дерматита. Низкий уровень влажности воздуха также может выступать в роли триггера атопического дерматита, поэтому зимой необходимо использовать увлажнитель воздуха [1, 8, 11].
Один из возможных триггеров атопического дерматита — экспозиция выделений клещей домашней пыли, чувствительность к которым среди пациентов с данным заболеванием является предметом изучения множества исследований [7, 15–19]. Bremmer et al. провели метаанализ семи рандомизированных контролируемых исследований детей, родители которых проводили специфическую санитарную обработку против клещей домашней пыли, а также использовали антиклещевые чехлы для постельных принадлежностей. Анализ показал отсутствие влияния профилактических мероприятий на вероятность развития атопического дерматита у детей. Можно предположить, что такой результат обоснован либо отсутствием участия выделений клещей домашней пыли в развитии атопического дерматита, либо недостаточностью устранения данного триггера для предотвращения заболевания [15].
Ожирение ассоциировано с более тяжелым течением атопического дерматита. Koutroulis et al. провели исследование 104 пациентов с атопическим дерматитом младше 18 лет. Было выявлено, что среди детей старше 2 лет с индексом массы тела более 24 индекс SCORAD достоверно выше, чем в других группах. Таким образом, раннее выявление и профилактика ожирения у детей предотвращают развитие атопического дерматита и способствуют снижению тяжести заболевания [12]. Оптимальный вид физических нагрузок для таких пациентов — плавание. Данный вид спорта исключает повышенную потливость и раздражение кожи одеждой. Для предупреждения раздражающего действия хлорированной воды необходимо сразу после водных процедур принять душ, а через 3–5 мин на всю поверхность тела нанести эмолент [11].
Восстановление защитных свойств кожи
Несмотря на множество теорий развития атопического дерматита, одним из ключевых факторов формирования данной патологии считается нарушение барьерной функции кожи [6, 20].
Дефекты эпидермиса являются входными воротами для потенциальных аллергенов внешней среды, что может привести к развитию реакции гиперчувствительности I типа, которая лежит в основе атопического дерматита, бронхиальной астмы, аллергического ринита и т. д. Нарушение целости эпидермиса является предрасполагающим фактором для колонизации кожи патогенными микроорганизмами, ферменты которых также повреждают эпидермис. Поэтому базисным методом профилактики, лечения обострений заболевания, а также увеличения продолжительности периода ремиссии является регулярное использование эмолентов, ежедневное нанесение которых на кожу новорожденных достоверно уменьшает риск развития атопического дерматита в будущем в 2 раза [11, 17, 19, 20].
Действующее вещество препарата Д-Пантенол (EGIS Pharmaceuticals PLC) — декспантенол — способствует восполнению субклинической дисфункции кожного барьера, а также предотвращает развитие воспалительной реакции благодаря усилению гидратации кожи и уменьшению проницаемости кожи для аллергенов (рис. 2). Ланолин и белый пчелиный воск, входящие в состав препарата, способствуют восстановлению липидного состава кожи, тем самым усиливают действие основного вещества. Препарат выпускается в двух лекарственных формах: крема и мази. Д-Пантенол является базисной ступенью терапии атопического дерматита согласно Федеральным клиническим рекомендациям по лечению данного заболевания и используется при любой степени тяжести патологии [17, 20].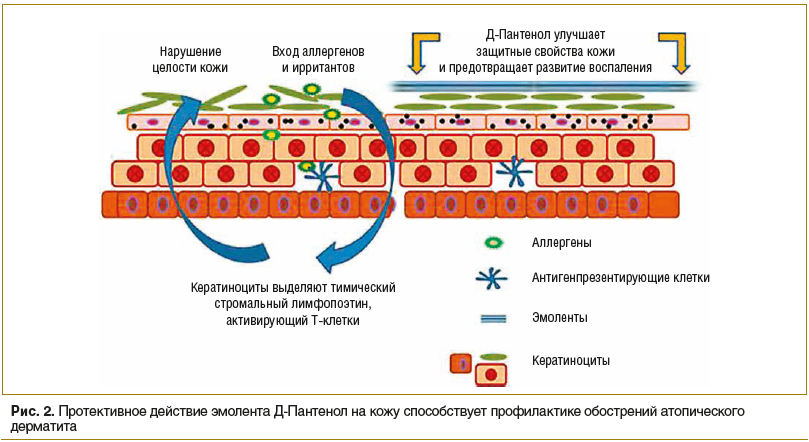
Заключение
Таким образом, профилактика атопического дерматита, ориентированная на ключевые звенья патогенеза, способствует как снижению заболеваемости самим дерматитом, так и уменьшает вероятность появления сопутствующих ему заболеваний. Так как одним из ключевых факторов развития заболевания служит нарушение барьерной функции кожи, то применение эмолентов достоверно уменьшает риск развития атопического дерматита. Современный эмолент Д-Пантенол на основе декспантенола является базисной ступенью терапии и применяется при любой степени тяжести атопического дерматита.
Источник


