Атопический дерматит у детей клиника диагностика лечение
Атопический
дерматит (АД) —
хронигеское аллергигеское заболевание
кожи, которое развивается у лиц с
генетигеской предрасположенностью к
атопии.
Рецидивирующее
течение, характеризуется экссудативными
и/или лихеноидными высыпаниями,
повышением уровня сывороточного IgE
и гиперчувствительностью к
специфическим и неспецифическим
раздражителям.
Этиология.
1)наследственность
2)
аллергены. ( домашней пыли, эпидермальных,
пыльцевых, грибковых, бактериальных и
вакцинальных аллергенов)
3)
неаллергенным причинным(психоэмоциональные
нагрузки; изменения метеоситуации;
пищевые добавки; поллютанты; ксенобиотики.)
Патогенез.
иммунологический патогенез:.
Клетки
Лангерганса(выполняют функцию
антигенпрезентирующих) внутри эпидермиса
образуют в межклеточном пространстве
равномерную сеть между кератиноцитами.→
На их поверхности R
для молекулы IgE.→При
контакте с антигеном → перемещаться
в дистально и проксимально расположенные
слои тканей.→вступают во взаимодействие
с ThO-лимфоцитами,
которые дифференцируются в Thl-
и Тh2-клетки.
Тh2-клетки
способствуют образованию В-лимфоцитами
специфических IgE-антител
и их фиксации на тучных клетках и
базофилах.Повторный
контакт с аллергеном приводит к
дегрануляции тучной клетки и развитию
немедленной фазы аллергической реакции.
За ней следуетIgE-зависимая
поздняя фаза реакции, характеризующаяся
инфильтрацией тканей лимфоцитами,
эозинофилами, тучными клетками,
нейтрофилами, макрофагами.
• Далее
воспалительный процесс приобретает
хроническое течение. Зуд кожи, который
является постоянным симптомом АД,
приводит к формированию зудо-расчесочного
цикла: кератоциты, повреждаемые при
расчесывании, высвобождают цитокины
и медиаторы, которые привлекают клетки
воспаления в очаг поражения.
.
Почти у 90%, больных АД, имеется колонизация
кожных покрововStaph,
aureus,
способного обострять или поддерживать
кожное воспаление посредством секреции
токсинов суперантигенов, стимулирующих
Т-клетки и макрофаги. Около половины
детей с АД продуцируют IgE-антитела
к стафилококковым токсинам.
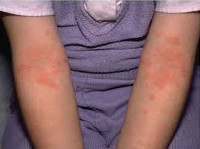
Клиническая
картина.
разнообразные проявления — папулы,
небольшие эпидермальные везикулы,
эритематозные пятна, шелушение, струпья,
трещины, эрозии и лихенизация. Характерный
признак— сильный зуд.
У
детей грудного возраста
(младенческая форма — до 3 лет) элементы
расположены преимущественно на лице,
туловище, разгибательных поверхностях,
волосистой части головы.В
возрасте 3—12 лет
(детская форма) — на разгибательных
поверхностях конечностей, лице, в
локтевых и подколенных ямках.При
подростковой форме
(12—18 лет) поражаются шея, сгибательные
поверхности конечностей, запястья,
верхние отделы груди.У
людей молодого возраста —
шея, тыльная поверхность кистей.
Часто
→ участки гипопигментации на лице и
плечах (белый лишай); характерную
складку по краю нижнего века (линия
Денье—Моргана); усиление рисунка
линий ладони (атопические ладони); белый
дермографизм.
Степень
тяжести АД определяют по международной
системе SCORAD
с учетом объективных симптомов, площади
поражения кожи, оценки субъективных
признаков (зуд и нарушение сна).
АД
часто осложняется вторичн бактериальной
(стафило и стрептококки) инфекцией.
Диагностика.
1)анамнез (начало заб-ния в раннем
возрасте; наследственность; зуд ;типичная
морфология кожных высыпаний; типичная
локализация кожных высыпаний; хроническое
рецидивирующее течение;
2)высокий
уровень общего IgE
и аллерген-специфических IgE-антигенов
в сыворотке.
3)
Прик-тест или кожные скарификационные
пробы
4)диагностику
in
vitro.
5)элиминационно-провокационные
пробы с пищевыми продуктами.
Дифференциальный
диагноз
проводят с себорейным дерматитом;
синдромом Вискотта—Олдрича , синдромом
гипериммуноглобулинемии Е , микробной
экземой;
Лечение.
1)диетотерапия.
элиминационная диета (исключение
провокационных продуктов, ограничение
сахара, соли , бульонов, острых, соленых
и жареных блюд,
2)
элиминация бытовых аллергенов.
3)Системное
лечение
→антигистаминные
препараты
I,
II и III поколения (зиртек, кларитин,
кетотифен, телфаст).
→
мембраностабилизирующим
препаратам (кетотифен,
ксидифон, антиоксиданты , налкром.
Витамины)
→
препаратов
кальция
(глюконат, лактат, глицерофосфат по
0,25—0,5 внутрь 2—3 раза в день)
→
фитотерапия
(корень солодки, стимулирующий
функцию надпочечников и его препарат
глицирам и др.).
→
пищеварительных
ферментов
(фестал, дигестал, панкреатин и др.),
→При
выраженной пиодермии →
антибактериальной терапии
( макролидам, цефалоспоринам I и II
поколения, линкомицину.)
4)Наружная
терапия:
→ Ногти
на пальцах рук у ребенка должны быть
коротко острижены,
→
индифферентные
пасты, мазей, болтушек, содержащих
противовоспалительные, кератолитические
и керато пластические средства. жидкостью
Бурова (раствор алюминия ацетата), 1%
раствора танина и др.
→При
выраженных проявлениях → глюкокортикостероиды
( элоком (крем, мазь, лосьон), адвантан
(эмульсия, крем, мазь).
→
наружные
антибактериальные препараты
(бактробан, 3—5% пасты с эритромицином,
линкомицином). →обрабатывают
фукорцином, раствором бриллиантового
зеленого, метиленового синего.
Прогноз.
Полное клиническое выздоровление
наступает у 17—30% больных.
3.
Ожирение.
Ожирение — неоднородное по происхождению
заболевание обусловленное накоплением
триглицеридов в жировых клетках и
проявляющееся избыточным жироотложением.
Частота — 5%, встречается чаще у девочек.
Этиология
и патогенез. Избыт жироотлож возникает
в рез-те несоответствия баланса
поступления пищи и расхода энергии в
сторону преобл первого. Предраспол
факторы- врожденно обусл повыш содержания
в организме жировых клеток(адипоцитов),
особенности жирового обмена с
преобладанием процессов липогенеза
над липолизом; эндокринные
нарушения(гипотиреоз, гипогонадизм,
гиперкортицизм и др.); поражение
гипоталамуса(родовая травма, инфекции,
гипоксия головного мозга и т.д.).
Клиника.
Ожирение- избыток массы тела превыш
10% от должной по дл тела, избыток дб
обусл-н жировым компонентом сомы, а не
мышечным и костным. Для более точной
оценки степени избытка жировой ткани
в организме используют измерение кожных
складок калипером.
Наиболее
часто встречается
конституциально-экзогенная(простая)
форма ожирения, составляющая до 90% от
всех форм избыточного питания у детей.
Наличие с детского возраста ожирения
создает предпосылки для формирования
в дальнейшем таких заболеваний, как:
атеросклероз, гипертоническая болезнь,
сахарный диабет II типа, желчекаменная
болезнь и пр. также формы ожирения-
гипоталамическая, синдром иценко –
кушинга, пубертатный гипоталамический
синдром.
Лечение
конституционально-экзогенной формы
ожирения. Основным методом лечения
является диетотерапия. При умеренном
ожирении калорийность рациона сокращается
на0-30%, при выраженном — на 45-50%, энергоемкость
пищи снижается преимущественно за счет
легкоусваиваемых углеводов, частично
жиров. Количество белков в суточном
рационе должно соответствовать
потребностям здорового ребенка этого
же возраста. Суточная калорийность
рациона школьника, страдающего выраженным
ожирением обычно составляет около 500
ккал. Большое значение имеет лечебная
физкультура, психологическая установка
пациента(мотивация).
Профилактика.
Рациональные режим дня и питания
беременной,а также в раннем возрасте
ребенка имеют большое значение в
профилактике простой формы ожирения,
так как переедание беременной и
нерациональное кормление(углеводистый
перекорм) ребенка на первом году жизни
приводит к увеличению числа жировых
клеток в организме последнего, что
создает предпосылки для развития у
него в даль нейшем ожирения.
Билет
23
1.
АСФИКСИЯ
Традиционно рекомендуют ориентироваться
на оценку Апгар через 1 мин после
рождения. Если ребенок набирает 0-3
балла, то показана срочная реанимация
К
факторам, наиболее часто приводящих к
асфиксии относятся:
A.
В пренатальном периоде: гестозы
беременных, кровотечения и инфекционные
заболевания во 2-м и 3-м триместре,
многоводие или малое количество
околоплодных вод, переношенная или
многоплодная беременность, сахарный
диабет матери, задержка внутриутробного
развития плода.
Б.
В интранатальном периоде: кесарево
сечение (плановое, экстренное), аномальное
предлежание плода, преждевременные
роды, безводный промежуток более 24 ч,
быстрые (менее 6 ч) или затяжные (более
24 ч) роды, затяжной второй период родов
(более 2 ч), аномальная частота пульса
плода, общий наркоз у матери, наркотические
анальгетики, введенные матери менее,
чем за 4 ч до родов; меконий в амниотических
водах, выпадание узла пуповины и обвитие
её, отслойка плаценты, предлежание
плаценты;
B.
Лекарства, используемые беременной:
наркотические вещества, резерпин,
антидепрессанты, сульфат магния,
адреноблокаторы.
1
этап реанимационных мероприятий.
Основная
задача этого этапа — быстрое
восстановление проходимости дыхательных
путей.
Сразу
при рождении головы отсосать катетером
содержимое из полости рта. Если после
рождения ребенок не дышит, надо провести
нежную стимуляцию-щелкнуть по подошве,
энергично обтереть спину и далее
пережать пуповину двумя зажимами Кохера
и перерезать её. Положить ребёнка на
стол под источник тепла с опущенным
головным концом (около 15°). Обтереть
его теплой стерильной пеленкой и сразу
же удалить её (для предупреждения
охлаждения). Провести санацию верхних
дыхательных путей (грушей, катетером),
в положении ребенка на спине со слегка
запрокинутой головой («поза для
чихания»). Если в околоплодной жидкости
и в дыхательных путях младенца выявлен
меконий, незамедлительно провести
интубацию с тщательной последующей
санацией трахеобронхиального дерева.
В конце этого этапа реанимации,
длительность которого не должна
превышать 20 с, следует оценить дыхание
ребенка. При появлении у ребенка
адекватного дыхания (после санации или
стимуляции) следует сразу же определить
частоту сердечных сокращений (ЧСС) и,
если она выше 100 в мин и кожные покровы
розовые, прекратить дальнейшие
реанимационные мероприятия и организовать
наблюдение (мониторинг) в последующие
часы жизни. Если в этой ситуации кожные
покровы цианотичные, надо начать давать
кислород маской и попытаться определить
причину цианоза. Наиболее часто общий
цианоз обусловлен гемодинамическими
нарушениями (артериальная гипотония,
врожденный порок сердца), поражением
легких (внутриутробная пневмония,
массивная аспирация, пневмоторакс,
синдром дыхательных расстройств,
диафрагмальная грыжа, незрелость
легких), ацидозом. При отсутствии
самостоятельного дыхания или его
неэффективности приступить ко II
этапу реанимации, задачей которого
является восстановление внешнего
дыхания,
ликвидация
гипоксемии и гиперкапнии.
Для этого нужно начать искусственную
вентиляцию легких (ИВЛ) через маску
дыхательным мешком (Амбу, Пенлон, РДА-I
и др.), тщательно следя за давлением
вдоха (первые 2-3 входа с давлением 30-35
см вод. ст., последующие-20-25 см.) и
экскурсиями грудной клетки. В начале
ИВЛ используют 60% О2.
Хорошие
экскурсии грудной клетки свидетельствуют
о достаточной или даже избыточной
вентиляции альвеол, а также об отсутствии
у больного серьёзных проблем, связанных
с нарушением проходимости дыхательных
путей и поражением легочной ткани.
Недостаточные экскурсии грудной клетки
при ИВЛ могут быть обусловлены как
нарушением проходимости верхних
дыхательных путей (западение языка и
нижней челюсти, обструкция носовых
ходов и носоглотки, чрезмерное
переразгибание шеи, пороки развития),
так и поражением легочной паренхимы
(жесткие легкие). Одновременно с ИВЛ
оцените возможность медикаментозной
депрессии и при её . вероятности
стимулируйте дыхание внутривенным
введением налорфина или этимизола.
Через
20—30 с после начала ИВЛ необходимо
определить частоту сердечных сокращений
за 6 секунд и умножить на 10. В
ситуации, когда частота серцебиений
находится в пределах 80-100, продолжают
вентиляцию легких до тех пор, пока она
не возрастёт до 100 и более в мин.
Наличие самостоятельного дыхания при
этом не является поводом к прекращению
ИВЛ. III
этап реанимации — т е р а п и я
гемодинамических
расстройств.
Если
частота сердечных сокращений не
увеличивается или даже снижается ниже
80 в минуту, необходимо срочно начать
закрытый массаж сердца (ЗМС) на фоне
ИВЛ маской со 100% концентрацией кислорода.
Если в течение 20-30 с массажа эффекта
нет — интубировать больного и продолжать
ИВЛ с ЗМС. Если и эти мероприятия в
течение следующих 30 с не купировали
тяжелую брадикардию, следует ввести
эндотрахеально 0,1-0,3 мл/кг 0,01% раствора
(!) адреналина (разводят равным количеством
изотонического раствора натрия хлорида)
и продолжают ИВЛ с ЗМС. Вслед за этим,
катетеризируют пупочную вену, измеряют
артериальное давление, оценивают
состояние микроциркуляции (симптом
«белого» пятна), цвет кожных покровов.
В зависимости от ситуации проводят
комплексную терапию брадикардии
(адреналин, изадрин повторно), артериальной
гипотонии (волемические препараты: 5%
р-р альбумина, изотонический раствор
натрия хлорида, раствор Рингера, нативная
плазма; допамин в дозе 5 мкг/кг/мин и
выше), ацидоза (2% р-р гидрокарбоната
натрия в дозе 4-5 мл/кг). Симптом «белого
пятна», держащийся более 3 с, признак
гиповолемии у только что родившегося
ребенка.
Длительность
реанимации при стойкой, тяжелой
брадикардии и отсутствии дыхания,
рефрактерных к интенсивной терапии,
не должна превышать 15-20 мин, так как в
этом случае возможны глубокие и
необратимые повреждения головного
мозга.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
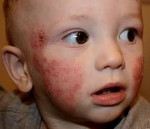
Атопический дерматит у детей – это воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
Общие сведения
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Распространенность атопического дерматита в детской популяции неуклонно растет и составляет 10-15% в возрастной группе до 5 лет; 15-20% — среди детей школьного возраста. Атопический дерматит существенно снижает качество жизни детей, вызывая психологический дискомфорт и нарушая их социальную адаптацию. Атопический дерматит у детей является риск-фактором «атопического марша» — дальнейшего последовательного развития других аллергических заболеваний: аллергического ринита, поллиноза, аллергического конъюнктивита, бронхиальной астмы. При ослаблении организма атопический дерматит у детей может осложняться присоединением вторичной бактериальной и грибковой инфекций.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.

Атопический дерматит у детей
Причины
Возникновение атопического дерматита у детей обусловлено комплексным взаимодействием различных факторов окружающей среды и генетической предрасположенности к аллергическим реакциям. Атопическое поражение кожи обычно возникает у детей с наследственной склонностью к развитию аллергических реакций. Доказано, что риск развития атопического дерматита у детей составляет 75-80% при наличии гиперчувствительности у обоих родителей и 40-50% — при атопии у одного из родителей.
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и др. Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления. В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей:
- младенческую (с периода новорожденности до 3 лет)
- детскую – (с 3 до 12 лет)
- подростковую (с 12 до 18 лет)
Эти формы могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов. Различают легкое, средней степени и тяжелое течение атопического дерматита у детей. Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии. По степени распространенности процесса атопический дерматит у детей может быть:
- ограниченным (очаги локализуются в одной из областей тела, площадь поражения не >5% поверхности тела)
- распространенным/диссеминированным (поражение — от 5 до 15% поверхности тела в двух и более областях)
- диффузным (с поражением практически всей кожной поверхности).
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
Типичная локализация очагов – симметрично в области лица (на поверхности щек, лба, подбородка); волосистой части головы; на разгибательных поверхностях конечностей; реже в локтевых сгибах, подколенных ямках и в области ягодиц. Для начальных проявлений атопического дерматита у детей характерны: гнейс — себорейные чешуйки с усиленным салоотделением в зоне родничка, у бровей и за ушами; молочный струп — эритема щек с желтовато-коричневыми корочками. Кожные изменения сопровождаются интенсивным зудом и жжением, расчесами (экскориацией), возможно гнойничковое поражение кожи (пиодермия).
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций. Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение атопического дерматита у детей
Лечение направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
- Диета. Помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и др.
- Медикаментозное лечение. Включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств. Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию.
- Местное лечение. Помогает устранить зуд и воспаление кожи, восстановить ее водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении — в комбинации с антибиотиками и противогрибковыми средствами.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз и профилактика
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес., отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Источник

