Атопический дерматит у детей методические рекомендации

Что такое атопический дерматит
Атопический дерматит хроническое аллергическое воспалительное заболевание кожи, сопровождающееся зудом. Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
Фото: атопический дерматит у детей
Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная иили семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней (складчатые) и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных. Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Аллергены и атопический дерматит
Пищевая аллергия часто встречается у пациентов с атопическим дерматитом и может протекать по разным механизмам: как в виде немедленных реакций, так и отсроченных до 6-48 часов. К пищевым аллергенам, часто провоцирующим обострения у детей относятся:
- коровье молоко
- куриное яйцо
- рыба
- пшеница
- соя
- арахис и орехи
Продукты питания, содержащие либераторы гистамина либо его избыточное количество, могут обострять течение атопического дерматита посредством неаллергических реакций. После 3х лет дети часто перерастают пищевую аллергию, но широко распространенной остается повышенная чувствительность к аэроаллергенам (попадающим на кожу из воздуха) – домашней пыли, пылевым клещам, перхоти животных.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение и профилактика атопического дерматита
Немедикаментозное лечение основано на уменьшении контакта с причинно-значимыми аллергенами и раздражающими факторами. Для пациентов с атопическим дерматитом не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к конкретным пищевым продуктам. Пациенты, не имеющие атопии, не нуждаются в каких-либо ограничениях, за исключением случаев неаллергических реакций.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды. Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе. Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии. При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик иили противогрибковый препарат).
Местные ингбиторы кальциневрина
Пимекролимус и такролимус используются в качестве второй линии терапии при легком и средне-тяжелом течении АтД. Могут применяться более длительными курсами, чем МГКС, в т.ч. по интермиттирующей схеме. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АтД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых и подростков
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения. Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
По материалам Аллергология и иммунология / Под общей ред. А.А.Баранова и Р.М. Хаитова (2008-2009), Доказательная аллергология-иммунология / П.В. Колхир (2010), Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL (2006)
Источник
Атопический дерматит – аллергическое заболевание, поражающее кожу и имеющее сложные патогенетические механизмы. Зачастую он начинается в детстве и продолжает рецидивировать в более взрослом возрасте.
 Атопический дерматит – одна из разновидностей аллергии, поражающая кожный покров.
Атопический дерматит – одна из разновидностей аллергии, поражающая кожный покров.
Болезнь чаще всего развивается у детей раннего возраста, имеющих наследственную предрасположенность, имеет хроническое рецидивирующее течение и возрастные особенности расположения и строения воспалительных очагов, проявляется чувством зуда и жжения кожи.
Атопический дерматит связан с реакцией гиперчувствительности как к аллергенам, так и к неспецифическим раздражителям.
Рассмотрим, что такое атопический дерматит, клинические рекомендации по его диагностике и лечению.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ

L20.8 Другие атопические дерматиты
L20.9 Атопический дерматит неуточненный
L28.0 Простой хронический лишай
Дерматит атопический: клинические рекомендации
Клинические рекомендации по атопическому дерматиту разработаны Российской ассоциацией аллергологов и клинических иммунологов (РААКИ).
Из них следует, что атопический дерматит – патология, имеющая сложнейшие иммуноопосредованные механизмы развития и возникающее чаще всего у лиц с наследственной предрасположенностью к нему.
Сегодня выявлены его основные генетические и этиологические причины, доказана роль в развитии нарушений реализации функции эпидермального барьера таких факторов, как:
- аллергия к клещам домашней пыли;
- энтеротоксиныStaphylococcusaureus;
- плесневые грибы;
- IgE-аутореактивность;
- мутации гена филаггрина.
Кроме того, доказана связь АтД с такими заболеваниями, как аллергический ринит и бронхиальная астма (так называемая «атопическая триада»).
✔ Диагностические критерии атопического дерматита в Системе Консилиум.
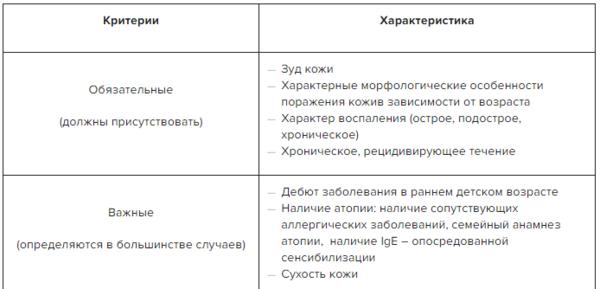 Скачать документ
Скачать документ
Заболеваемость среди детей
Заболеваемость АД чрезвычайно высока во всем мире и продолжает увеличиваться с каждым годом, также усложняется течение болезни и отягощается ее исход.
Особенно это касается детского населения – среди детей атопическим дерматитом страдает порядка 30%, в то время как среди взрослых этот показатель не превышает 10%.
Процент впервые заболевших АтД по возрастам:
- от рождения до полугода – 45%;
- от 6 месяцев до года – 60%;
- в течение первых 5 лет жизни – 85%.
Диагностика
При АтД больной предъявляет следующие жалобы:
- постоянный кожный зуд (чаще всего очень интенсивный);
- сухость, стянутость кожи;
- покраснение;
- сыпь;
- шелушение;
- мацерация;
- расстройства сна и дневной активности.
При распространении и тяжелом течении патологического процесса могут возникнуть признаки:
- общей интоксикации организма;
- лихорадка;
- слабость;
- озноб;
- лимфаденит.
Течение атопического дерматита нередко осложняется присоединением вторичной инфекции.
✔ Клинические формы атопического дерматита, скачайте таблицу в Системе Консилиум
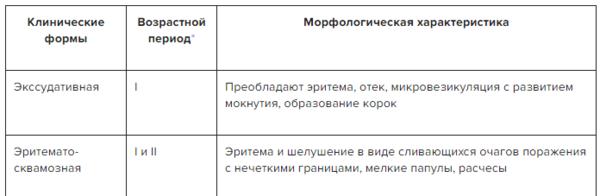 Скачать документ
Скачать документ
Особенно тяжело проявляется присоединение инфекции, вызванной вирусом герпеса – в данном высок риск развития так называемой герпетиформной экземы Капоши, без должного лечения способной привести к смерти пациента.
Врач, проводя диагностический поиск, должен обратить внимание на следующие данные анамнеза пациента:
- первые проявления АтД обнаружились в детском возрасте;
- у самого больного или его ближайших родственников имеются заболевания из «атопической триады» — аллергический ринит или бронхиальная астма;
- обострения болезни носят сезонный характер;
- имеются провоцирующие факторы (аллергены);
- наличие вторичной инфекции, осложняющей течение АтД.
Считается, что атопический дерматит может возникнуть у человека в любом возрасте, хотя чаще всего – именно в первые 5 лет жизни (преимущественно на первом году).
Важнейшим критерием диагностики является семейный анамнез – если у матери наблюдаются атопические заболевания, то в 75% случаев она передаст предрасположенность к ним своим детям, если у отца – то в 60%случаев.
В том случае, если ни у кого в семье нет аллергии, вероятность предрасположенности составит 15%.
Важные симптомы при физикальном обследовании:
- характер и расположение высыпаний;
- наличие или отсутствие расчесов;
- признаки присоединения вторичной инфекции;
- симптомы аллергического ринита, бронхиальной астмы, конъюнктивита;
- чрезмерная сухость кожного покрова;
- возрастные изменения кожных поражений;
- полосы белого цвета на коже, вызванные ангиоспазмом (так называемый «белый дермографизм»);
- склонность к инфекционным заболеваниям кожи;
- наличие воспаления слизистой или красной каймы губ;
- наличие на нижнем веке дополнительной складки (симптом Денни-Моргана);
- гиперпигментация кожи вокруг глаз.
Для выявления сопутствующих патологий и очагов хронической инфекции в организме больному показано общеклиническое обследование.
Лабораторная диагностика АтД – это, в первую очередь, общий клинический анализ крови (выявляется повышенный уровень эозинофилов в периферической крови).
В дальнейшем при наличии показаний могут понадобиться дополнительные инструментальные исследования:
- ЭГДС;
- УЗ-исследование органов брюшной полости;
- рентгеновское исследование грудной клетки, придаточных пазух носа;
- оценка функций внешнего дыхания, и др.
После проведенных исследований может понадобиться консультация других узких специалистов. При отсутствии обострения показано проведение скарификационных тестов с использованием стандартного набора аллергенов.
Иммунологическое обследование, согласно клиническим рекомендациям по атопическому дерматиту у детей и взрослых, проводить необязательно.
Может быт назначено выявление уровня иммуноглобулинов А, М, G в сыворотке крови для определения селективного дефицита иммуноглобулина А, сопровождающегося признаками атопического дерматита.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение дерматита
Комплексный подход к лечению АтД включает в себя:
- устранение контакта с причинно-значимыми аллергенами;
- рациональный уход за кожей;
- использование местных лекарственных препаратов;
- системную лекарственную терапию;
- использование метода аллерген-специфической иммунной терапии (АСИТ);
- физиотерапию;
- обучение;
- профилактику и реабилитацию.
Сегодня используется ступенчатый подход к терапии атопического дерматита, предусматривающий постепенное включение разных методов воздействия исходя из степени тяжести болезни.
В случае вторичного инфицирования на любой стадии заболевания в схему лечения включают местные антисептики и противомикробные препараты. АСИТ показана при подтвержденной сенсибилизации к конкретным аллергенам.
Если терапия не приносит должного эффекта, врач должен оценить степень приверженности больного лечению и провести дифференцировку диагноза с другими, схожими по клиническим проявлениям, кожными патологиями.
Необходимо максимально сократить степень влияния раздражающих факторов:
- потливости;
- стрессовых ситуаций;
- резких температурных перепадов;
- одежды из грубых тканей;
- мыла;
- поверхностно-активных веществ в составе средств бытовой химии.
Также необходимо исключить контакт с такими провоцирующими факторами, как пыльца растений (пациентам с пыльцевой сенсибилизацией), шерсть домашних животных (пациентам с эпидермальной сенсибилизацией), контактные аллергены (при контактной гиперчувствительности).
Провоцирующие факторы делятся на:
- специфические:
- причинно-значимые аллергены – бытовые, пищевые, пыльцевые, эпидермальные, микробные;
- неспецифические:
- химические (ПАВы, мыла, отбеливатели, кислоты, щелочи и др.);
- физические (механические раздражители – например, одежда из шерсти и других грубых материалов);
- биологические (различные инфекции);
- неблагоприятные факторы окружающей среды (табачный дым, летучие вещества и др.).
✔ Атопический дерматит: оценка степени тяжести в Системе Консилиум.
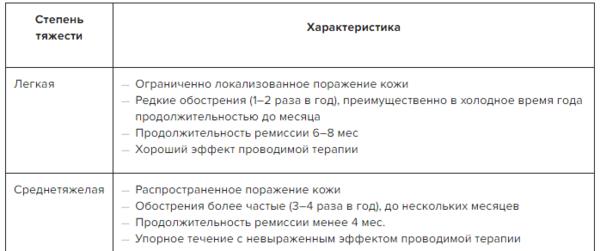 Скачать документ
Скачать документ
Для наружного противовоспалительного лечения при атопическом дерматите применяются:
- топические глюкокортикостероиды;
- топические ингибиторы кальциневрина.
В зависимости от симптоматики заболевания и локализации очагов поражения используют различные лекарственные формы препаратов для местной терапии.
Наружные средства наносятся на предварительно увлажненную кожу. Согласно клиническим рекомендациям по дерматитам, эмолент в виде крема наносится на кожу за 15 минут до нанесения препарата, а в виде мази — через 15 минут после нанесения противовоспалительных средств.
У больных с тяжелым течением обострившегося атопического дерматита с явлениями мацерации, особенно у детей, показано использование влажных повязок с топическими глюкокортикостероидамив небольших дозах в течение нескольких дней до устранения мокнутия.
Это эффективный способ лечения тяжелых, резистентных форм заболевания, гораздо более безопасный по сравнению с применением системных стероидных препаратов, провоцирующих серьезные побочные реакции.
Системное лечение АтД проводится в комплексе с наружной терапией и элиминационными мероприятиями.
Для системного воздействия используют:
- блокаторы Н1-рецепторов;
- глюкокортикостероидные средства;
- антибиотики;
- успокоительные и психотропные препараты;
- иммунотропы;
- препараты, оказывающие влияние на другие органы при их функциональных расстройствах.
Системные глюкокортикостероиды показаны в случае длительного тяжелого обострения распространенного АтД при неэффективности наружного лечения, а также лицам с тяжелой диффузной формой патологии, характеризующейся отсутствием клинической ремиссии.
Использование системных ГКС возможно лишь после того, как будут тщательно оценена потенциальная польза и взвешены все риски побочных реакций, связанных с использованием данных лекарственных средств.
При длительном применении глюкокортикостероидных препаратов возможно развитие следующих побочных реакций:
- зависимость от стероидов;
- артериальная гипертония;
- язвенная болезнь желудка и 12-перстной кишки;
- воспаление поджелудочной железы;
- асептический некроз костной ткани;
- остеопороз;
- сахарный диабет;
- катаракта;
- расстройство жирового обмена;
- миопатия;
- синдром Иценко-Кушинга;
- острый психоз;
- задержка развития психики (у детей).
Клинические рекомендации по атопическому дерматиту 2018 года также описывают местные побочные эффекты использования ГКС:
- атрофия кожного покрова;
- стрии (так называемые «растяжки»);
- телеангиэктазии;
- угревая болезнь;
- розацеа;
- периоральный дерматит;
- избыточное оволосение;
- вторичные инфекции бактериальной, вирусной, грибковой природы.
При тяжелом течении АтД возможно недолгое использование глюкокортикостероидов – как правило, курс не превышает 7 дней.
Применение иммуносупрессантов показано при тяжелом персистирующем течении АтДв том случае, если другие виды лечения не приносят ожидаемого эффекта. Как правило, применяются следующие лекарственные средства:
- циклоспоринА;
- азатиоприн;
- метотрексат;
- микофенолатамофетил
Продолжительный прием указанных выше препаратов может привести к поражению печени, почек, селезенки. После их отмены в некоторых случаев течение болезни обостряется.
АСИТ показана больным с доказанной сенсибилизацией к конкретным аллергенам. Она назначается после завершения предварительного этапа — купирования обострения, подбора местного лечения, санации очагов хронической инфекции и лечение сопутствующих патологий.
Наибольший эффект продемонстрировала АСИТ аллергенами клещей домашней пыли у лиц с подтвержденной сенсибилизацией и аллергическим ринитом.

Как лечить вторичную инфекцию
Пиодермия – частое осложнение атопического дерматита. Для ее лечения применяются комбинированные антибактериальные средства. Системные антибиотики показаны при неэффективности местной терапии и распространении инфекции на обширные участки тела.
Если поражение расположено в зоне лица, шеи, волосистой части головы, воротниковой зоны, это свидетельствует о том, что вторичная инфекция имеет грибковую природу.
В этом случае больному назначаются комбинированные противогрибковые средства. При неэффективности местного лечения назначаются системные противогрибковые препараты.
Профилактика и диспансерное наблюдение
Основная цель профилактики АтД – сохранение длительной ремиссии и недопущение обострений. Основные профилактические мероприятия:
- устранение провоцирующих факторов;
- соблюдение рекомендаций по уходу за кожей даже при отсутствии признаков поражения;
- своевременная терапия сопутствующих хронических патологий;
- обучение.
Обучение включает в себя информирование больного и его близких о том, что такое атопический дерматит, каковы методы его терапии, как ухаживать за пораженной кожей, как сохранить ремиссию как можно дольше.
Сегодня внедряется особая форма обучения – аллергошколы. Их образовательные программы доказали свою эффективность во многих странах мира.
Согласно клиническим рекомендациям по атопическому дерматиту, контроль за внешними факторами включает в себя:
- исключение воздействия табачного дыма;
- сокращение воздействия аллергенов в первые годы жизни ребенка (домашняя пыль, клещи, животные и др.);
- поддержание низкой влажности и адекватного проветривания в детской комнате;
- сокращение воздействия поллютантов.
Любая профилактика, назначаемая на долгое время, способна негативно влиять на членов семьи, ухудшая качество их жизни.
По этой причине в профилактические программы могут быть включены только мероприятия, доказавшие свою эффективность.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник


