Чем лечить дерматит от йода
Бальзам Хранитель
Показания к применению
- ожоги
- солнечный ожог
- ожог кипятком
- ожог паром
- кожные гематомы
- трещины на пальцах рук
- трещины на стопах ног
- обветривание
- кожный зуд
- опрелости
- дерматиты
- шелушение и сухость кожи
- порезы
- обморожения
- ссадины
- мозоли

Советуем прочитать
Дерматит – это обширная группа заболеваний, объединяющая любые кожные воспаления, разные по этиологии и патогенезу. До недавнего времени дерматитом также называли комплекс кожных симптомов при заболеваниях, не имеющих отношения к дерматитам, однако на сегодня такое использование термина считается неверным.
Виды дерматита
Относительно факторов развития различают две основные группы дерматитов:
- Эндогенный дерматит – воспаление кожи, возникшее вследствие внутренних факторов, то есть когда изначально причина заболевания (лекарство, еда) проникает внутрь организма, а потом развивается воспаление. Такие кожные воспаления называют токсидермией.
- Экзогенный или контактный дерматит – воспаление кожи, возникшее в качестве реакции на внешний раздражитель, который может быть химическим, физическим или механическим. Химическими раздражителями могут быть не только общеизвестные (щелочи, кислоты), но и растения. К физическим агентам относятся высокие или низкие температуры, магнитное или электромагнитное поле, излучение и так далее. Среди механических причин наиболее известны трение, опрелость, омозолелость.
По механизму развития кожных воспалений различают:
Простой или артефициальный дерматит – это воспаление кожи, возникающее вследствие непосредственного воздействия на неё раздражающими веществами, токсинами или действиями. Такие раздражители называются облигатными.
Аллергический дерматит возникает при воздействии на чувствительную кожу факультативными раздражителями, при этом человек должен иметь повышенную чувствительность к данному сенсибилизатору (раздражителю). Данный вид кожного воспаления также называют сенсибилизационным (чувствительным) дерматитом, а факультативный раздражитель – аллергеном.
По характеру течения процесса дерматиты подразделяются на три формы:
1. Острая форма, которая обычно бывает микровезикульная или макровезикульная. Такой дерматит развивается сразу от соприкосновения с раздражителем и прекращается после прекращения контакта с ним.
2. Подострая форма имеет тенденцию к затяжному течению, которое может прогрессировать или наоборот исчезать. В большинстве случаев такой дерматит имеет чешуйчатый или корковый характер.
3. Хроническая форма отличается волнообразным течением, периодами ремиссий и рецидивов при повторных контактах с агентом.
Симптомы дерматита
Клиническая картина любого дерматита будет отличаться в зависимости от причины, вызвавшей заболевание, стадии патологического процесса и характера течения. В большинстве случаем первичный дерматит проявляется местным отёком, покраснением, локальным повышением температуры, жжением, зудом, образованием папул, везикул и бляшек. Если не проведено вовремя лечения могут образовываться чешуйки, корка, трещинки и присоединиться вторичная инфекция.
Проявление наиболее частых видов дерматита
Аллергический дерматит отличается более ярким проявлением, склонностью к повторяющимся рецидивам. Чаще всего встречается в виде крапивницы, проявляется плоскими гиперемированными, зудящими и/или жгущими чуть приподнятыми над поверхностью кожи волдырями. Нередко развиваются общие симптомы интоксикации: повышение температуры, слабость, головная боль.
Солнечный дерматит может возникать как вследствие воздействия солнечных лучей, так и искусственной инсоляции. Главной особенностью этого воспаления кожи является короткий скрытый период 2-3 часов, после которого развивается отёк, диффузная эритема, местное повышение температуры, чувство жжения и стягивания кожи. В тяжёлых случаях при длительном или повторном контакте воспалительного участка с агентом, могут образовываться волдыри с серозным или геморроидальным содержимым, при вскрытии которых образуются болезненные язвочки. В дальнейшем появляются крупнопластинчатое шелушение и пигментация (загар).
Кожное воспаление от химических факторов возникает вследствие непосредственного воздействия химикатов на кожу, например входящих в состав косметических средств, бытовой или производственной химии, лекарств. Наиболее остро, по типу химических ожогов с образованием некротических очагов и струпа, протекает дерматит, возникший на фоне контакта кожи с кислотами или щелочью. Несмотря на тяжелую клинику, такие дерматиты относятся к простым кожным воспалениям. При длительном воздействии слабых концентраций кислот, щелочи, а также органических и других веществ возникает хронический дерматит с образованием сухости, лихенификации, шелушения и трещин. Кожное воспаление от длительного воздействия цемента протекает по типу экземы («цементная экзема»). Дерматиты на лекарства и косметические средства обычно имеют аллергический характер.
Механический простой острый дерматит, пожалуй, самый частый вид кожных воспалений, возникающий на фоне сильного трения кожи об какую-то поверхность (на стопах от неудобной обуви, на ладонях при выполнении какой-то работы лицами, не привыкшими к физическому труду). При трении возникает ограниченное покраснение кожи, чувство жжения и отёчность, в тяжелых случаях образуются водянистые волдыри.
Диагностика дерматита
В большинстве случаев для правильной диагностики дерматита бывает достаточно собрать анамнез, выявить, когда и при каких случаях появилось воспаление, изучить образ жизни пациента и провести визуальный осмотр патологического очага, чтобы поставить диагноз. Однако для его подтверждения и исключения ошибки назначают общий и биохимический анализ крови и проведение аллергических проб. Последний тест также важен для определения группы аллергенов с целью их исключения в процессе лечения.
Лечение кожных воспалений
Общие принципы лечения дерматитов различных этиологий
Лечение кожных воспалений зависит от вида дерматита, но в целом есть общие принципы терапии кожных воспалений, включающие следующие пункты:
- Определение причины дерматита и по возможности её устранение.
- При всех видах кожного воспаления назначают антигистаминные средства, которые снижают аллергическую реакцию, зуд и отёчность. Другие лекарства могут быть выписаны по усмотрению врача, например, в качестве детоксикационной терапии. Но если дерматит носит аллергический характер необходимо перед использованием любого препарата провести пробу на чувствительность, так как аллергия может быть даже на противоаллергические средства.
- Лёгкие седативные средства на растительной основе выписываются всем больным для уменьшения зуда и профилактики расчёсывания. Наиболее часто используют настойки пустырника и валерианы.
- Обязательно назначается гипоаллергическая диета. В большинстве случаев сахароза исключается из рациона полностью.
Особенности лечения осложненных дерматитов
При контакте кожи с едкими химическими веществами необходимо длительное промывание участка проточной водой без трения и использования моющих средств.
Если имеются везикулы или пустулы, их вскрывают, соблюдая все правила антисептики и асептики, без удаления корки, после чего обрабатывают анилиновыми красителями. При везикуло-буллезной сыпи используют холодные компрессы можно с лекарственными препаратами.
Если присоединяется пиококковая инфекция, то назначаются мази с дезинфицирующими компонентами.
При мокнущем дерматите используют мази, взвеси или другие средства с подсушивающим и антисептическим эффектом.
Выбор препаратов для лечения дерматита
Для местного лечения дерматитов используются гормональные мази, взбалтывающие смеси, аэрозоли, как правило, кортикостероидные, а также мази на основе антибиотиков. Однако эти препараты следует использовать с осторожностью. При длительном применении кортикостероиды могут вызывать гиперпигментацию, атрофию кожи, а длительное применение местных антибиотиков чревато формированием бактериальной устойчивости бактерий и развитием аллергии. При длительном применении мазей на основе кортикостероидов и антибиотиков возможно развитие системных побочных эффектов.
Поэтому такие мази лучше использовать лишь тогда, когда обычные методы терапии оказываются неэффективными, то есть в тяжелых, запущенных случаях, либо короткими курсами в период острой фазы заболевания. Но и в этом случае надо помнить, что эти препараты противопоказаны при беременности, кормлении грудью, а также детям до 2-х лет.
Также надо помнить, что при язвенном дерматите кортикостероиды не применяются.
Внимание! Использование йода при любых формах дерматита противопоказано.
Лечение дерматитов натуральными препаратами.
Существует ли современная альтернатива гормональным препаратам, позволяющая безопасно и эффективно лечить эти заболевания? Да, такая альтернатива есть. Дерматиты, как никакие другие заболевания, хорошо поддаются лечению натуральными компонентами.
В состав натуральных препаратов входят вытяжки и экстракты из лекарственных растений (календулы, мяты, чистотела, ромашки, берёзовых и сосновых почек), которые обладают противовоспалительным, бактерицидным и успокаивающим эффектом.
Облепиховое и лавандовое масло имеют противовоспалительный, регенерирующий и смягчающий эффект.
Среди витаминов в лечении воспалений кожи используют:
- ретинол (витамин А) применяется при нарушении процессов формирования внешнего (рогового) слоя и истончении кожи, он также подавляет пролиферацию фибробластов;
- рибофлавин (В2), пантотенат (В3), кальция пангамат (В15), цианокобаламин (В12), пиридоксин (В6) применяются при нейрогенных или сосудистых дерматитах, поскольку они часто бывают первым признаком авитаминоза группы В;
- никотиновая кислота (РР) используется практически при всех видах дерматита, в том числе фотоконтактного воспаления кожи. Следует отметить, что авитаминоз РР наиболее часто проявляется в виде дерматита.
- холекальциферол (D3) и эргокальциферол (D2) регулируют обменные процессы в клетках, поэтому используются фактически при всех видах дерматита;
- аскорбиновая кислота (С) обладает мощным детоксицирующим и десенсибилизирующим эффектом, а также используется в качестве депигментирующего компонента при дерматитах, приводящих к пигментации кожи;
- Токоферол (Е) — мощнейший иммуномодулятор и антиоксидант, входит в состав практически всех препаратов, предназначенных для лечения самых разных кожных заболеваниях.
Лечение дерматитов натуральным бальзамом ХРАНИТЕЛЬ
 При лечении дерматитов, в первую очередь неосложненных, эффективную помощь может оказать натуральный бальзам «Хранитель».
При лечении дерматитов, в первую очередь неосложненных, эффективную помощь может оказать натуральный бальзам «Хранитель».
Главным действующим компонентом бальзама является обессмоленный нафталан – уникальное природное вещество, обладающее противовоспалительными, обезболивающими, противозудными и регенирирующими свойствами.
Входящие в состав бальзама натуральные эфирные масла также способствуют восстановлению пораженных кожных покровов, повышают регенеративные и барьерные функции кожи.
В бальзаме «Хранитель» содержатся витамины А и Е, ускоряющие регенерацию и снижающие воспалительные явления, Бальзам не содержит гормональных и антибиотических компонентов. Не вызывает аллергии и раздражения.
Бальзам «Хранитель» поможет успокоить повреждённую кожу, уменьшить раздражение и шелушение, ускорит регенерацию пораженных участков кожи.
Источник
Йод – широко известный антисептик, однако предупреждение и лечение инфекционных заболеваний кожи и слизистых оболочек – не единственная область его применения. Препараты, в состав которых входит этот компонент, назначаются с целью профилактики и терапии патологий щитовидной железы. Кроме того, они популярны и востребованы в радиологической диагностике – с их помощью выполняются исследования с контрастом (например, рентгенография). Поскольку во всех случаях предполагается прием химического соединения внутрь или наружный контакт с ним (посредством нанесения на кожу, слизистые), существует вероятность реакции индивидуальной чувствительности. Аллергия на йод является разновидностью лекарственной непереносимости и может проявляться дерматитом, насморком, дисфункцией пищеварительного тракта; тяжесть симптомов сложно предсказать, она способна усугубляться с каждым новым эпизодом проявлений.
Причины
 Может ли быть аллергия на йод? К сожалению, это вполне вероятно. Чувствительность к лекарственным препаратам с этим компонентом в составе обусловлена разными механизмами, в основе которых лежит:
Может ли быть аллергия на йод? К сожалению, это вполне вероятно. Чувствительность к лекарственным препаратам с этим компонентом в составе обусловлена разными механизмами, в основе которых лежит:
- Истинная реактивность иммунной системы с формированием специфической восприимчивости (сенсибилизации) и продукцией антител.
- Ферментная недостаточность, связанная с наследственными факторами и другими причинами.
- «Ложная» аллергия, объективно имеющая яркие симптомы, но протекающая без продукции антител.
Выяснить, с чем связана непереносимость, можно только с помощью сложных лабораторных тестов, однако в большинстве случаев потребности в них не возникает – это объясняется высокой ценой и отсутствием практического смысла (лечение строится в соответствии с одинаковыми принципами). Есть несколько факторов риска, повышающих вероятность развития чувствительности к йоду:
- наличие аллергии у близких родственников;
- дерматит, ринит, бронхиальная астма и другие заболевания с иммунопатологическими механизмами у пациента;
- массивная лекарственна терапия, частое злоупотребление, передозировка фармакологических средств (в объеме, недостаточном для острой интоксикации).
Однажды развившись, непереносимость йода остается в течение всей жизни и может быть чрезвычайно опасной для пациента.
Однако это касается в большей степени истинной аллергии. Иногда реакция спровоцирована чувствительностью к вспомогательным ингредиентам лекарства или связана с острыми состояниями организма – после их купирования (прекращения симптомов) она исчезает.
Как проявляется аллергия на йод?
Она имеет много вариантов, и порой трудно отличить их от похожих патологий – интоксикации, раздражения кожи (контактного дерматита); не всегда развивается после первого соприкосновения, больше того – при истинном типе реакции характерен временной промежуток, необходимый для формирования сенсибилизации. По этой причине симптомы появляются только после повторного контакта с йодом.
Кожные проявления
Характерны для разных способов поступления аллергена в организм:
- наружное нанесение;
- проглатывание;
- введение в форме суппозиториев (свечей).
Делятся как:
- локальные (местные);
- системные (общие).
 К первой группе принадлежит ограниченный аллергический дерматит, ко второй – прежде всего, крапивница. Нельзя исключать и другие варианты поражения, например, синдром Лайелла, при котором происходит некроз (отмирание) эпидермиса с появлением пузырей, эрозий. Однако на практике йод гораздо чаще становится причиной:
К первой группе принадлежит ограниченный аллергический дерматит, ко второй – прежде всего, крапивница. Нельзя исключать и другие варианты поражения, например, синдром Лайелла, при котором происходит некроз (отмирание) эпидермиса с появлением пузырей, эрозий. Однако на практике йод гораздо чаще становится причиной:
- Покраснения и отека кожи.
- Сильного зуда.
- Сыпи в виде пузырьков, пятен.
При дерматите присоединяется шелушение, которое постепенно проходит. Для крапивницы характерны многочисленные волдыри, покрывающие ограниченные участки кожи или все тело целиком, исчезающие самостоятельно без рубцов и преобразования во вторичные элементы.
Дыхательные проявления
Могут представлять опасность для жизни по причине развития таких состояний как:
- Бронхоспазм.
- Отек Квинке в области гортани.
Возникают следующие симптомы аллергии на йод:
- одышка;
- ощущение удушья, нехватки воздуха;
- приступообразный сухой, при отеке Квинке – «лающий» кашель с нарастающей охриплостью голоса.
 Также пациентов беспокоит головокружение, ощущение заложенности в грудной клетке. Из-за невозможности вдохнуть достаточное количество кислорода возникает паника, кожные покровы бледнеют, выступает холодный пот. Менее опасным является ринит (насморк), для которого характерны:
Также пациентов беспокоит головокружение, ощущение заложенности в грудной клетке. Из-за невозможности вдохнуть достаточное количество кислорода возникает паника, кожные покровы бледнеют, выступает холодный пот. Менее опасным является ринит (насморк), для которого характерны:
- заложенность носа;
- чихание;
- зуд слизистой оболочки.
Больной указывает на наличие прозрачных слизистых выделений, ощущение жжения, быстрое нарастание отечности после контакта с йодом.
Гастроэнтерологические проявления
Это признаки нарушений со стороны пищеварительного тракта, которые можно спутать с интоксикацией:
- Отсутствие аппетита.
- Тошнота, рвота.
- Боль в животе.
- Метеоризм.
- Диарея.
Симптомы возникают внезапно, боль схваткообразная, весьма интенсивная. В кале может присутствовать большое количество слизи, то же самое касается рвотных масс. Иногда клиническая картина пищеварительной дисфункции сочетается с повышением температуры тела, выраженной слабостью, головокружением. Комплекс гастроэнтерологических нарушений у многих пациентов сопровождается кожными проявлениями (сыпью, зудом) или сопутствует крапивнице, отеку Квинке.
Системные проявления
Это анафилактический шок – патология, нарушения при которой обусловлены резким падением артериального давления и возникновением дисфункций кровообращения. Может развиваться при приеме разных препаратов йода, однако чаще всего сопряжен с использованием контрастных сред для рентгенологических исследований. Проявляется:
- дыхательными нарушениями (отек губ, языка, гортани, бронхоспазм);
- крапивницей, отеком Квинке;
- болью в животе, рвотой;
- головокружением, общей слабостью и др.
У больного наблюдается стойкая склонность к гипотензии (снижению артериального давления), при его падении до критических показателей пациент теряет сознание, может произойти непроизвольное опорожнение кишечника и/или мочевого пузыря. Нередко возникают судороги.
Анафилактический шок развивается в период от нескольких секунд до 4 часов с момента контакта с аллергеном
Как узнать, есть ли аллергия на йод?
Один из наиболее простых и в то же самое время точных способов – сбор анамнеза (информации о заболевании) посредством опроса пациента (или родных, если речь идет о ребенке). Наличие в прошлом реакций, проявлявшихся в любой форме, говорит о вероятной предрасположенности к чувствительности; чтобы проверить ее, нужно провести специальные тесты.
Кожные пробы
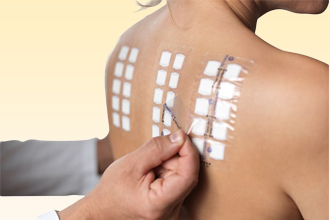 Заключаются в нанесении препаратов, содержащих йод, на доступный осмотру участок кожи. Чаще всего это предплечье; при замедленной аллергии, когда реакция возникает не сразу, практикуется наложение специальных пластин на спину, руку. О наличии непереносимости можно думать, если наблюдается:
Заключаются в нанесении препаратов, содержащих йод, на доступный осмотру участок кожи. Чаще всего это предплечье; при замедленной аллергии, когда реакция возникает не сразу, практикуется наложение специальных пластин на спину, руку. О наличии непереносимости можно думать, если наблюдается:
- Отек.
- Покраснение.
- Зуд.
- Сыпь (волдырь).
Кожные пробы просты и удобны для выполнения, однако не рекомендуется проводить их самостоятельно. Во-первых, есть множество нюансов, которые следует учитывать (например, прием антигистаминных препаратов, острый период инфекционных заболеваний, временной промежуток с момента манифестации яркой аллергической реакции). Во-вторых, они могут представлять угрозу для здоровья, потому нежелательны для лиц, переносивших системную крапивницу, анафилактический шок и другие опасные состояния, связанные с чувствительностью к йоду.
Лабораторные исследования
Существует немало исследований, которые могут использоваться практическими врачами, однако препятствием для назначения пациенту становится высокая цена и низкий коэффициент полезности, о котором уже упоминалось в разделе «Причины». Поэтому лабораторные методы в диагностике непереносимости йода применяются ограниченно, могут включать:
- подсчет лейкоформулы (определение уровня клеток-эозинофилов);
- иммуноферментный анализ (для обнаружения антител);
- тест на сывороточную триптазу (при анафилаксии).
Лабораторные исследования наиболее востребованы в случаях, когда пациенту необходимы препараты йода, а кожные пробы проводить запрещается. Также эти методы могут использоваться в комплексе для самой полной интерпретации клинической ситуации.
Лечение аллергии на йод
Проводится амбулаторно или в стационаре (в зависимости от тяжести состояния пациента). Навсегда избавиться от истинной чувствительности невозможно, поэтому применяется сочетание методов профилактики с терапией во время эпизодов реакции.
Элиминация
 Это способ предотвращения развития симптомов, заключающийся в полном отказе от контактов с йодсодержащими лекарствами и диагностическими препаратами. Нельзя использовать средства, в которых присутствует даже незначительное количество аллергена. При этом важно:
Это способ предотвращения развития симптомов, заключающийся в полном отказе от контактов с йодсодержащими лекарствами и диагностическими препаратами. Нельзя использовать средства, в которых присутствует даже незначительное количество аллергена. При этом важно:
- Прекратить и не возобновлять прием таблеток.
- Отказаться от мазей, суппозиториев с йодом.
- Избегать исследований, в которых используются контрастные препараты с элементом-аллергеном.
В перечень запретных средств входят и биологически активные добавки, которые часто содержат йод для поддержания функции щитовидной железы.
Помните, что тяжесть симптомов при истинной аллергии не зависит от количества провоцирующего вещества – анафилактический шок может быть вызван даже небольшим объемом лекарства.
Диета
 Режим питания требует коррекции только на период острых проявлений реакции. Исключаются:
Режим питания требует коррекции только на период острых проявлений реакции. Исключаются:
- Цитрусовые.
- Орехи.
- Приправы.
- Алкоголь.
- Шоколад.
- Арахис.
- Грибы.
- Консервы и др.
Важно убрать из меню те продукты, которые часто становятся причиной пищевых иммунологических нарушений и способны провоцировать дополнительные реакции. Стоит избегать жареных, жирных блюд, вместо них предпочесть паровые, отварные, запеченные в духовке варианты еды. Также нельзя пить алкоголь, желательно отказаться от крепкого чая и кофе; особенного внимания заслуживают сорта с ароматизаторами и красителями – их вычеркивают из меню безоговорочно.
Лекарственная терапия
Требуется пациентам в период острых реакций:
- крапивницы;
- бронхоспазма и др.
Назначаются такие препараты как:
- Антигистаминные (Цетрин, Эдем).
- Топические стероиды (Мометазон, Элоком).
- Бета2-агонисты (Сальбутамол).
Они принимаются внутрь или назначаются наружно (для нанесения на пораженные участки кожных покровов). Используются курсом, при этом большинство из них имеют ограничения (детский возраст, беременность, лактация).
Для неотложной помощи применяются такие препараты как:
- Адреналин (Эпинефрин);
- Преднизолон;
- Дексаметазон.
При анафилактическом шоке важно быстрое введение Адреналина, для чего используются как стандартные растворы, так и специальные шприц-ручки (Эпипен), с помощью которых пациент может сделать инъекцию в бедро самостоятельно. Это не излечит его полностью, но повысит шансы дождаться медицинской бригады – вызвать «Скорую» требуется сразу же, заметив признаки развивающейся анафилаксии.
Профилактика и полезные советы
Йод – замечательное противомикробное средство, но его можно заменить. Поэтому лучший способ избежать реакции – отказаться от его применения и подобрать другой антисептик или контрастный препарат, не представляющий угрозу для здоровья. Если о наличии аллергии уже известно, необходимо:
- Прекратить использование йодсодержащих средств в любой форме и дозировке.
- Всегда носить с собой индивидуально подобранные антигистаминные препараты.
- Сообщать о наличии чувствительности врачу, медсестре при поступлении в больницу (многие схемы наружной обработки ран предполагают использование именно йода, как антисептика).
Если чувствительность наблюдается у ребенка, сообщите о ней родственникам, школьному учителю, воспитателю группы детского сада, спортивному тренеру.
Дети часто ранятся, и чтобы педагог или взволнованные родственники не обработали кожу пострадавшего аллергеном, они должны быть осведомлены о наличии непереносимости.
Автор: Гаевая Наталья
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Как проявляется и какие существуют способы лечения.
Что делать если появилась аллергическая реакция.
Как могут подействовать на организм лекарства.
Источник


