Диагностические критерии атопического дерматита у детей
Рабочей группой экспертов по атопическому дерматиту, состоящей из членов Американской академии, Американского колледжа и Объединённого Совета по аллергии, астме и иммунологии, представлен диагностический алгоритм атопического дерматита в котором выделены обязательные и дополнительные критерии.
I. Обязательные диагностические критерии атопического дерматита: 1) зуд кожных покровов; 2) типичная морфология и локализация кожных высыпаний (у детей – экзематозные высыпания, локализующиеся на лице и разгибательных поверхностях конечностей; у взролых лиц – лихенизация и экскориации на сгибательных поверхностях конечностей); 3) хроническое рецидивирующее течение; 4) атопия в анамнезе или наследственная предрасположенность к атопии.
II. Дополнительные диагностические критерии атопического дерматита: 1) сухость кожных покровов; 2) ладонный ихтиоз; 3) реакция немедленного типа при кожном тестировании с аллергенами; 4) локализация кожного процесса на кистях и стопах; 5) хейлит; 6) экзема сосков; 7) восприимчивость к инфекционным поражениям кожи, связанная с нарушением клеточного иммунитета; 8) начало заболевания в раннем детском возрасте; 9) эритродермия; 10) рецидивирующий конъюктивит; 11) суборбитальные складки Денье-Моргана; 12) кератотонус (коническое выпячивание роговицы); 13) передние субкапсулярные катаракты; 14) трещины за ушами; 15) высокий уровень IgE в сыворотке крови.
Для постановки диагноза атопического дерматита необходимо наличие трёх и более обязательных признаков и трёх и более дополнительных признаков. Однако указанный диагностический алгоритм не нашёл применения в диагностике атопического дерматита у детей раннего возраста, так как в нём представлен ряд признаков, свойственных для детей старших возрастных групп и взрослых лиц.
Рабочей группой экспертов Научно-практической программы «Атопический дерматит у детей: диагностика, лечение и профилактика» (2000) предложен ряд признаков, на которые следует ориентироваться при постановке диагноза атопического дерматита у детей разных возрастных групп:
1) начало заболевания в раннем детском возрасте;
2) наличие аллергических заболеваний у родителей и/или родственников пробанда;
3) зуд кожных покровов различной интенсивности;
4) типичная морфология кожных высыпаний в виде стойкой гиперемии или преходящей эритемы, папуло-везулёзных высыпаний на эритематозном фоне с экссудацией, или инфильтрации, сухости кожи, шелушения, лихенификации;
5) типичная локализация кожных высыпаний;
6) хроническое рецидивирующее течение;
7) высокий уровень общего IgE и специфических IgE в сыворотке крови.
Диагностика атопического дерматита у детей раннего возраста включает сбор аллергологического анамнеза, общеклиническое обследование с специфическую диагностику.
При сборе аллергологического анамнеза у родителей больного ребёнка необходимо получить ответы на следующие вопросы (Научно-практическая программа «Атопический дерматит у детей: диагностика, лечение и профилактика», 2000):
1) семейная предрасположенность к аллергическим заболеваниям и аллергическим реакциям;
2) характер питания матери во время беременности и лактации: нарушения режима питания, избыточное или избирательное употребление высокоаллергенных продуктов (коровье молоко, рыба, мёд, орехи, цитрусовые и др.);
3) характер работы родителей – производственные вредности, работа с химическими веществами, на пищевом производстве, в парфюмерной промышленности и т.д.
4) сроки введения новых видов пищи в рацион ребёнка, качество и вид продуктов, совпадение этих сроков с появлением кожных симптомов;
5) характер кожных проявлений (упорные опрелости, гнейс, гиперемия, шелушение, экссудация, сухость кожи, экскориация), течение болезни, давность кожных высыпаний;
6) связь ухудшений состояния ребёнка с введением в пищевой рацион определённых продуктов, приёмом медикаментов, выездом в лес или поле, нахождением поблизости книг (на открытых незастеклённых полках), общением с животными и птицами, рыбами, воздействием тепла или холода, пребыванием в сыром помещении;
7) сезонность обострений заболевания;
8) наличие других аллергических симптомов (зуд век, слёзотечение, чихание, заложенность носа, кашель, одышка, приступы удушья);
9) наличие сопутствующих заболеваний органов пищеварения, почек, ЛОР-органов, нервной системы;
10) частота ОРВИ в год;
11) реакция на профилактические прививки, сроки их проведения;
12) эффективность проводимого лечения;
13) жилищно-бытовые условия семьи (наличие в квартире мягкой мебели, ковров, паласов, старых постельных принадлежностей, книг, животных, птиц, рыб, комнатных цветов);
14) улучшение состояния больного ребёнка вне дома, при перемене места жительства или переезде в другую климато-географическую зону.
Правильно собранный аллергологический анамнез позволяет выяснить характер заболевания, предположить этиологическую значимость аллергена или группы аллергенов в развитии атопического дерматита и возникновении его обострений.
Общеклиническое обследование детей раннего возраста, страдающих атопическим дерматитом, включает следущие методы исследования:
1) оценка общего состояния, тщательный осмотр кожных покровов и слизистых оболочек, физикальные исследования;
2) лабораторные исследования – гемограмма, имунограмма, клинические анализы мочи и кала, анализ кала на дисбактериоз и яйца гельминтов, определение экскреции с мочой оксалатов, фосфатов, уратов, исследование (по показаниям) секреторной функции желудка, поджелудочной железы, функционального состояния печени, главных эндокринных желез;
3) инструментальные исследования – электрокардиография, реоэнцефалография, эхоэнцефалография, ультразвуковое исследование органов желудочно-кишечного тракта и почек, рентгенографическое исследование (по показаниям) грудной клетки и придаточных пазух носа;
4) консультации специалистов – дерматолог, аллерголог, иммунолог, невропатолог, оториноларинголог, диетолог.
Общеклиническое обследование позволяет определить стадию, период, фазу, распространённость и тяжесть течения атопического дерматита, вовлечение в патологический процесс других органов и систем, выявить наличие сопутствующих заболеваний.
Для объективной оценки распространённости кожного процесса, интенсивности клинических проявлений и субъективных симптомов при атопическом дерматите у детей применяют разработанную Европейской рабочей группой экспертов систему SCORAD (Scoring of Atopic Dermatitis), которая позволяет получить представление о тяжести течения заболевания и эффективности проводимой терапии.
При оценке распространённости кожного процесса (А) площадь поражения кожи у детей оценивается по правилу «девятки», где за единицу измерения принята площадь ладонной поверхности кисти (одна ладонь ребёнка соответствует 1% всей поверхности кожи). Интенсивность клинических проявлений (В) оценивается по 6 признакам: 1) эритема (гиперемия); 2) отёк/папула; 3) экссудация /корки; 4) экскориация; 5) лихенизация; 6) сухость кожи (оценивается вне очагов островоспалительных изменений и лихенизации). Каждый признак оценивается от 0 до 3 баллов (0 – отсутствие, 1 – признак слабовыражен, 2 – признак выражен умеренно, 3 – признак выражен резко). Оценка каждого симптома проводится на том участке кожи, на котором этот симптом максимально выражен. Один и тот же участок кожи может быть использован для оценки любого количества симптомов. Интенсивность клинических проявленй может быть оценена от 0 баллов (кожные проявления отсутствуют) до 18 баллов (максимальная интенсивность кожных проявлений по всем 6 симптомам). Оценка субъективных симптомов (С) – зуд кожных покровов и нарушения сна (проводится у детей старше 7 лет) – осуществляется при условии понимания родителями принципа оценок. Пациенту и его родителям предлагают указать в пределах 10-сантиметровой линейки точку, соответствующую, по их мнению, степени выраженности зуда и нарушения сна, усреднённую за последние трое суток. Сумма баллов субъективных симптомов может колебаться от 0 до 20 баллов.
Величина индекса SCORAD рассчитывается до и после лечения по следующей формуле: А/5 + 7В/2 + С, где А – сумма баллов распространённости кожного процесса, В – сумма баллов интенсивности клинических проявлений атопического дерматита, С – сумма баллов субъективных симптомов (выраженность зуда, нарушение сна). Значения индекса SCORAD могут находиться в диапазоне от 0 баллов (проявления поражения кожи отсутствуют) до 103 баллов (максимально выраженные проявления атопического дерматита).
Специфическая диагностика при атопическом дерматите направлена на выявление причиннозначимых аллергенов и включает постановку провокационных тестов, кожных аллергопроб и аллергодиагностику in vitro.
Еще по теме Диагностические критерии атопического дерматита:
- Распространённость атопического дерматита
- Профилактика обострений атопического дерматита
- ЛЕЧЕНИЕ БОЛЬНЫХ АТОПИЧЕСКИМ ДЕРМАТИТОМ
- Первичная профилактика атопического дерматита
- Факторы, способствующие развитию атопического дерматита
- ЭПИДЕМИОЛОГИЯ, ЭТИОЛОГИЯ И ПАТОГЕНЕЗ АТОПИЧЕСКОГО ДЕРМАТИТА
- Механизмы развития атопического дерматита
- ДИАГНОСТИКА И ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ АТОПИЧЕСКОГО ДЕРМАТИТА У ДЕТЕЙ РАННЕГО ВОЗРАСТА
- ПРОФИЛАКТИКА АТОПИЧЕСКОГО ДЕРМАТИТА. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ БОЛЬНЫХ
- Основные клинические проявления и особенности течения атопического дерматита у детей раннего возраста
- Диагностические критерии
- Диагностические критерии
- Диагностические критерии гипертрофической кардиомиопатии
Источник

Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Атопический дерматит — представляет собой хроническое воспалительное заболевание кожи, которое сопровождается зудом и, как правило, может начинаться в раннем детском возрасте, в некоторых случаях продолжается так же и в зрелом возрасте.
К синонимам атопического дерматита относят — атопическая экзема или синдром атопической экземы.
Наследственность атопического дерматита
Один из основных факторов развития атопического дерматита является наследственная предрасположенность. Ребенок заболеет в 81% случаев, если оба родителя болеют атопическим дерматитом (АД) или в 56% если болен один из родителей. Отмечается тенденция роста этого заболевания среди членов одной семьи. В 90% случаев АД, проявляется в течение первых пяти лет жизни. Проявления АД могут сохраняться на протяжении всей жизни, исчезать без следа или ослабевать. В некоторых случаях АД может стать фоном для развития таких серьезных заболеваний как бронхиальная астма, пищевая аллергия, аллергический конъюнктивит, аллергический ринит.
Распространенность заболевания
В настоящее время причины увеличения данного заболевания не выяснены.
Выделяют: воздействие факторов окружающей среды, неправильного питания.
Как правило, атопический дерматит развивается у детей в возрасте до 5 лет (10-15% случаев), и в 15-20% случаев, атопический дерматит, может развиваться у школьников.
Диагностические критерии атопического дерматита
Критерии для диагностики атопического дерматита разработаны в 1980 году (Hanifin, Rajka). Для диагностики атопического дерматита используются диагностические критерии основные и дополнительные (3 из 4 основных критериев и 3 из 23 дополнительных критериев). Американская академия дерматологии в 2003 году на конференции по атопическому дерматиту у детей предложила следующие диагностические критерии (основные, второстепенные и добавочные).
К основным критериям атопического дерматита относятся критерии, которые должны обязательно присутствовать:
• Зуд кожи
• экзема (острая, подострая, хроническая).
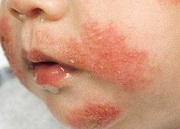
Экзема может быть с типичными элементами и локализацией, которые характерны для определенного возраста (у детей 1-го года жизни и детей старшего возраста поражается — лицо, шея и разгибательные поверхности; для остальных возрастных групп характерно поражение — сгибательных поверхностей, паха и подмышечных областей). Течение экземы — хроническое или рецидивирующее.
К второстепенным критериям атопического дерматита относятся критерии, которые наблюдаются в большинстве случаев: • начало заболевания (дебют) в раннем детском возрасте
• начало заболевания (дебют) в раннем детском возрасте
• наличие атопии: семейная наследственность по атопии или наличие в анамнезе у пациента атопических болезней
• присутствие в крови специфических антител IgE-AT
• наличие ксероза (сухость кожных покровов)
К добавочным критериям атопического дерматита относят критерии, которые помогают заподозрить атопический дерматит, однако данные критерии являются неспецифическими, и они не могут быть использованы для постановки точного диагноза или быть использованы в эпидемиологических и научных исследованиях:
• атипичный сосудистый ответ (к данной атипии можно отнести — белый дермографизм и бледность лица)
• фолликулярный кератоз (чрезмерное ороговение кожи), которое характеризуется усилением кожного рисунка ладоней, ихтиозом (нарушениями ороговения кожи)
• возможны изменения со стороны глаз (изменения кожи периорбитальной области)
• к другим очаговым изменениям можно так же отнести периаурикулярный и периоральный дерматит
• появление пруриго (заболевание кожи, характеризующееся зудом)
• появление лихенификаций (утолщение и огрубление кожи)
Провоцирующие факторы атопического дерматита
Важную роль в развитии атопического дерматита играет развитие аллергических реакций на ингаляционные, а так же на пищевые аллергены.
К ингаляционным аллергенам относятся: пылевые клещи, плесневые грибы, шерсть домашних животных, пыльца растений, различные химикаты с сильным запахом.
К пищевым аллергенам относятся: молоко, яйца, пшеница, арахис, цитрусовые. Для каждого ребенка, необходимо точно знать какие именно аллергены провоцируют развитие атопического дерматита и являются опасными для него.
Первое место среди аллергенов, вызывающих атопический дерматит, занимают пищевые аллергены. Затем следуют химические вещества, которые могут содержаться в косметике, в освежителях воздуха, в моющих средствах, в ополаскивателях и т.д. Родителям детей страдающих атопическим дерматитом, необходимо внимательно изучать этикетки и помнить, что пометка «гипоаллергенный», означает неспособность вызвать аллергическую реакцию при соприкосновение со здоровой кожей. Кожа при атопическом дерматите обладает повышенной чувствительностью и гипоаллергенные продукты могут все же вызвать обострение болезни.
Клиническая картина атопического дерматита
 Клиническая картина атопического дерматита зависит, прежде всего, от возраста ребенка и в каждом периоде жизни имеет свои особенности. Необходимо учитывать и тщательно анализировать начало и течение заболевания, степень поражения кожи, а так же наследственность.
Клиническая картина атопического дерматита зависит, прежде всего, от возраста ребенка и в каждом периоде жизни имеет свои особенности. Необходимо учитывать и тщательно анализировать начало и течение заболевания, степень поражения кожи, а так же наследственность.
Для детей первого года жизни характерно:
Выделяют 2 типа течения заболевания атопическим дерматитом:
1. Себорейный тип — характеризуется появлением на волосистой части головы чешуек, которые появляются в первые недели жизни малыша.
2. Нумулярный тип — появляется в возрасте от 2 до 6 месяцев, и характеризуется, как правило, появлением пятнистых элементов покрытых корочками. Как правило, нумулярный тип атопического дерматита, локализуются на щеках, ягодицах и конечностях ребенка.
У 50% детей к 2 годам все проявления исчезают. У оставшихся 50% детей поражение кожи, как правило, локализуется в складках.
Для школьного возраста характерны следующие проявления атопического дерматита:
Как правило, атопический дерматит в данной группе детей протекает с поражением кожных складок. Выделяют отдельную форму поражение подошв, так называемый ювенильный ладонно-подошвенный дерматоз, поражение кожи ладоней и подошв. При этой форме большое значение имеет сезонность заболевания, обострение в холодное время и отсутствие симптомов в летний период.
Лабораторная диагностика атопического дерматита:
• определение в сыворотке крови IgE
• кожные тесты с аллергенами, рекомендуется детям с 5 лет
• провокационный тест, для выявления пищевой аллергии
• радиоаллергосорбентный тест (метод для выявления аэроаллергенов, но, как правило, чаще используется кожный аллергический тест).
Дифференциальная диагностика атопического дерматита
АД необходимо дифференцировать со следующими заболеваниями:
• чесоткой
• ихтиозом
• себореей
• аллергический контактный дерматит
• псориаз
• иммунодефицитными состояниями
Лечение атопического дерматита
Лечение атопического дерматита представляет собой комплекс мероприятий направленных на уменьшение выраженности признаков заболевания, а так же контроль заболевания путем облегчения симптомов в период обострений и продление периодов ремиссии.
Госпитализация ребенка необходима в случаях обострения, при котором возможно нарушение общего состояния ребенка, которое проявляется очень выраженным поражением кожи и занимает большую площадь, некоторые кожные высыпания могут быть инфицированными, и при данном состоянии нет эффекта от стандартной терапии.
Немедикаментозное лечение атопического дерматита
Необходимо ограничить или по возможности уменьшить воздействие факторов, которые провоцируют развитие атопического дерматита:
• стрессы
• инфекционные заболевания
• контакт с пищевыми и ингаляционными аллергенами
• контакт с химическими веществами (моющие средства, косметика)
• уменьшить физические нагрузки, которые сопровождаются сильным потоотделением
• контактные раздражители (вещи из шерстяной ткани, шерсть животных)
Диета при атопическом дерматите
Диета при атопическом дерматите является основной составляющей в лечение АД. Диета должна подбираться индивидуально для каждого ребенка, с учетом результатов кожных тестов. Подборка диеты для детей должна осуществляться врачом диетологом и аллергологом в индивидуальном порядке.
Фототерапия при атопическом дерматите
Фототерапия или ультрафиолетовое облучение используется у детей с распространенным поражением кожи, а так же при отсутствии эффекта от стандартной терапии при лечении атопического дерматита. Этот способ особенно эффективен для детей школьников.
Психотерапия при атопическом дерматите
Обычно рекомендуются занятия в группе. Основные направления в групповых занятиях это снятие стресса, модификация поведения, обучение технике релаксации.
Лекарственная терапия атопического дерматита
Выделяют два вида терапии при атопическом дерматите – местную и системную терапию.
Местная терапия атопического дерматита: в эту группу входят индифферентные кремы, мази, масляные ванны, лосьоны, состоящие из различных увлажняющих, а так же смягчающих кожу компонентов.
Мази восстанавливают поврежденный эпидермис лучше, чем лосьоны. Их следует наносить 2 раза в день, особенно после купания. Желательно, для достижения наилучшего результата, каждые 3-4 недели менять препарат.
Местные глюкокортикоиды являются основными препаратами для лечения АД.
Доказано, что короткий курс использования сильнодействующих мазей содержащих глюкокортикоиды (клобетазол, флутиказол), в течение 3 дней, так же эффективен, как и 7 дневный курс слабодействующих мазей (гидрокортизон, метилпреднизолон). Возможно использование мазей 2 раза в неделю, так называемым интермитирующим курсом. Данный интермитирующий курс лечения назначается для контроля над симптомами заболевания, и может сочетаться с обычными мазями. Необходимо строго контролировать использование данных мазей у детей до 2 лет. Применение данных глюкокортикоидных препаратов рекомендован строго после консультации врача специалиста.
Препараты дегтя могут быть альтернативным лечением при некоторых формах АД.
В настоящее время не доказано канцерогенное действие препаратов дегтя, но у детей их следует использовать с осторожностью.
Местные антибиотики используются при наличии бактериальной инфекции кожи.
Системная терапия атопического дерматита
Системная терапия атопического дерматита включает в себя:
Антигистаминные препараты (лоратадин, фенистил, эриус) в настоящее время, не доказано их эффективность в плане лечения АД. Но их использование оправдано при наличии сильного зуда, нарушений сна на фоне зуда, ринорее (насморк), конъюнктивите.
Памятка для родителей
Каждому родителю необходимо знать и соблюдать:
• основные правила ухода за кожей ребенка
• правила и особенности использования местных препаратов для лечения АД
• определить и ограничить контакт с факторами, провоцирующими развитие болезни
Общие правила для ребенка с АД
• ограничение контактов с факторами вызывающими обострение заболевания
• носить хлопчатобумажную одежду
• коротко стричь ногти
• стирать новую одежду
• использовать жидкие моющие средства, которые обладают хорошим увлажняющим эффектом
• не носить тесную одежду
• использовать жидкий порошок и дополнительно полоскать белье, редко использовать кондиционеры для белья
• использовать солнцезащитные средства
• выполнять все назначения врача
Перед применением необходимо проконсультироваться со специалистом.
Источник


