Герпес у беременных диагностика

Герпетические инфекции вызываются различными типами герпесвирусов с характерными высыпаниями на коже и слизистых оболочках. Благодаря своей высокой контагиозности и легкости заражения, герпес занимает первое место по распространенности среди всех вирусных инфекций. Одним из опасных видов, особенно для беременной женщины, является генитальный герпес.
Описание болезни
Генитальный герпес вызывается вирусом простого герпеса, которым, по статистике ВОЗ, инфицировано до 90% взрослого населения планеты. Клинические проявления имеются у 20% зараженных людей, а у остальных возбудители болезни пребывают в латентном состоянии. Вирус простого герпеса (ВПГ) Herpes simplex — имеет 2 типа: ВПГ-1 и ВПГ-2. Возбудителем полового герпеса наиболее часто является ВПГ-2, или сочетание двух типов, что случается при орально-генитальных сексуальных контактах.
Передача инфекции осуществляется половым путем от больного или от вирусоносителя. Другие способы заражения: контактный (через микротрещины на коже и слизистых) или бытовой — происходят гораздо реже.
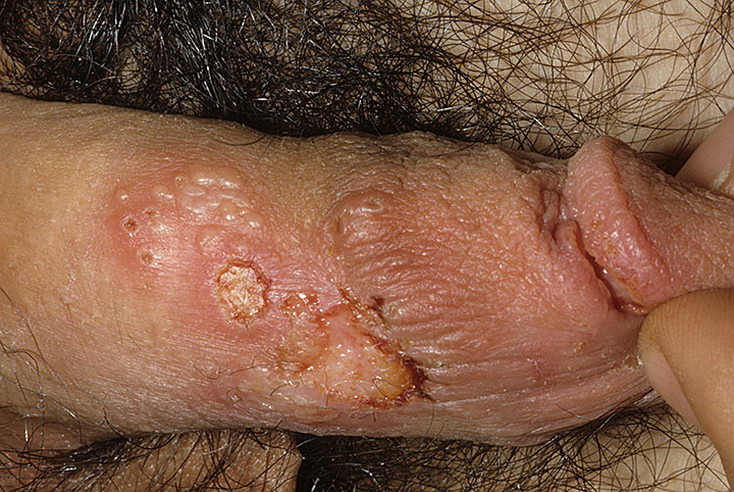
Клиника генитального герпеса складывается из местных и общих симптомов.
- В интимной зоне: на лобке, на половых губах, на слизистой влагалища появляются высыпания в виде маленьких пузырьков, наполненных прозрачным содержимым. Сыпи предшествует ощущение зуда, жжения в месте поражения.
- Через 2 дня пузырьки лопаются, оставляя после себя язвочки, прикрытые сверху фибриновым налетом. Если не присоединяется бактериальная инфекция, заживление происходит через 2-3 недели.
- Такие симптомы характерны при первичном инфицировании женщины герпесвирусом. Клиническая картина сохраняется 2-3 недели, затем процесс затихает, а вирус герпеса переходит в латентное состояние.
При массовых герпетических высыпаниях присоединяются симптомы интоксикации: субфебрильная температура, недомогание, головные боли, тошнота, миалгии, нарушение сна, увеличение паховых лимфоузлов.
Если женщина имеет антитела к ВПГ 1 типа, то заражение ВПГ-2 протекает с меньшей выраженностью клинических проявлений.
Вирус герпеса, однажды проникнув в организм, остается в нем навсегда. После первичного инфицирования и прохождения вирусом инфекционного цикла, в процессе иммунного ответа вырабатываются специфические антитела, которые блокируют его деятельность, но полностью освободить от болезни человека не могут. Вирус по нервным отросткам переходит в нервные ганглии спинного мозга и находится там в «спящем» состоянии.
Причины активации герпесвируса: снижение иммунитета, воспалительные заболевания гениталий, операции, аборты, истощение после родов. В таких случаях возникает рецидив заболевания.
Признаки полового герпеса у беременных
Во время беременности при первичном инфицировании половым путем после продромального периода, характеризующегося недомоганием, плохим самочувствием, нарушением мочеиспускания, дискомфортом в генитальной зоне, слизистая интимных органов отекает, становится гиперемированной.
Появляется болезненность, зуд, выделения из влагалища. Увеличиваются паховые лимфатические узлы, температура субфебрильная. На фоне имеющейся у беременных физиологической иммуносупрессии, рецидивы герпетической инфекции увеличиваются. Помимо манифестных форм у женщин в положении наблюдаются и бессимптомные виды генитального герпеса.
Диагностика
При типичных формах полового герпеса с яркой клинической картиной диагноз ставится после осмотра, микроскопии мазка из патологического очага и анализа крови, в котором наблюдается лейкоцитоз.
Для подтверждения диагноза используют метод полимеразной цепной реакции (ПЦР), с помощью которой возможно определить возбудителя болезни и тип вируса. Серологический метод ИФА выявляет в сыворотке крови специфические иммуноглобулины А, М, G.
Опасность патологии у беременных
Наиболее опасным является первичное заражение герпесом женщины в первом триместре — в периоде, когда происходит закладка и формирование органов у эмбриона. В результате повреждающего действия герпеса у плода развиваются врожденные уродства, часто несовместимые с жизнью.
При внутриутробном инфицировании во втором триместре могут наблюдаться заболевания органов плода: сердца, легких, печени, почек и, как результат — замершая беременность, мертворождение или смерть младенца в первые дни после родов.
Особая опасность для плода заключается в том, что герпес свободно проникает в его кровь, так как плацента — своеобразный барьер на пути токсинов и инфекционных агентов, формируется только на 18-20 неделе гестации. Внутриутробное заражение на этих сроках, как правило, заканчивается фатально — выкидышем и смертью плода.
Инфицирование на поздних сроках беременности также опасно, потому что к моменту рождения малыша в организме матери не успевают синтезироваться защитные антитела, и ребенок появляется на свет с врожденной инфекцией.
Как правило, женщина инфицируется герпесом 1 типа еще в детстве, и у нее в крови циркулируют специфические антитела. При заражении герпесом 2 типа, иммуноглобулины против герпеса 1 типа действуют перекрестно, и заболевание проходит в латентной форме.
Рецидивы при беременности не так опасны для плода, потому что в крови матери имеются антитела, которые подавляют активность вируса.
Последствия для новорожденного
Самый низкий процент передачи инфекции ребенку от больной матери фиксируется при рецидиве болезни — в 3% случаев.
Инфицирование беременной при половом герпесе после 32 недели приводит к внутриутробному заражению плода с развитием герпетических высыпаний после рождения.
Заражение во время прохождения по родовым путям проявляется в первые две недели жизни ребенка. На коже туловища, на лице, в области носа, губ, подбородка появляются типичные мелкие пузырьки, заполненные серозным содержимым.
Если лечение начато не вовремя, наблюдается поражение нервной системы в виде нарушения дыхания, судорог, гипотонии мышц, сонливости. При неадекватном лечении смертность новорожденных от герпетической инфекции достигает 85%.
Заболевание протекает в трех формах:
- локальная. Когда имеются симптомы кожного поражения в виде везикул на лице, около носа, на губе,
- неврологическая. Возникает при внутриутробном заражении,
- генерализованная форма с полиорганной патологией. При ней кожные высыпания отсутствуют, а на первое место выходят неврологические симптомы: сонливость, отказ от еды, монотонный крик, судороги.
При генитальном герпесе поражение ЦНС наблюдается у трети новорожденных детей: серозные менингиты, энцефалиты, менингоэнцефалиты. После лечения таких тяжелых форм остаются последствия в виде детского церебрального паралича, слепоты, глухоты, задержки психомоторного развития.
Лечение
Лечить беременную при половом герпесе — трудная задача из-за того, что эффективные противовирусные средства токсичны и способны нанести вред плоду, особенно на ранних сроках.
Иммунотерапия
При тяжелых формах герпеса назначают лечение противогерпетическим иммуноглобулином. Это метод введения готовых защитных противовирусных антител в кровь матери. Они блокируют действие вирусов и переводят заболевание из клинической в латентную форму. Средство вводят парентерально каждые 3-4 дня, курс от 5 до 7 инъекций.
Для повышения иммунитета назначаются неспецифические стимуляторы, которые ускоряют синтез антител.
В первые недели беременности Виферон может применяться наружно в виде мази или геля. В ректальных свечах Виферон и его аналог Генферон разрешены к применению у беременных после 14 недели для лечения и профилактики рецидивов.
Медикаментозное лечение
При первичном инфицировании беременной на ранних сроках допускается назначение системных противовирусных препаратов: Ацикловир, Зовиракс, Виворакс. Дозы и сроки лечения индивидуально подбирает врач.
Панавир — противовирусное средство растительного происхождения, способствует выработке эндогенного интерферона. Разрешено применять во 2 и 3 триместрах.
Если имеются везикулярные высыпания на слизистых половых органах, используют наружные средства:
- крем Ацикловир,
- оксолиновую мазь,
- мазь Бонафтон,
- крем Фоскарнет.
Препараты наносят на нужные места до 5 раз в сутки. Курс лечения от 5 до 14 дней. Для нормализации обменных процессов назначают витаминные комплексы, адаптированные для беременных.
Самолечение при герпетическом поражении беременной совершенно недопустимо из-за возможного негативного влияния на плод применяемых лекарств.
Народные средства
В домашних условиях при незначительных проявлениях можно применять местные средства для лечения генитального герпеса с разрешения врача.
Народные нетрадиционные методы следует использовать с осторожностью, чтобы не занести инфекцию в интимные зоны гениталий. Манипуляции проделывать чисто вымытыми руками, тщательно кипятить отвары, для протирания использовать стерильные ватные тампоны.
Рецепты
- 4 столовых ложки измельченной дубовой коры всыпать в емкость с 500 мл воды, кипятить 30 минут. После остывания и процеживания накладывать аппликации на пораженные места. Срок лечения неделя.
- 10 г сухих соцветий ромашки заварить в стакане кипятка. Настаивать 1 час. После процеживания смачивать больные места. Хорошо такой настой использовать также для подмывания интимной зоны.
Чтобы избежать осложнений и для улучшения процессов регенерации кожного эпителия и слизистых используют кремы с ромашкой, календулой, масло шиповника и облепихи. Нужно мазать больные места несколько раз в день до заживления.
Полезно употреблять ежедневно витаминные компоты из свежих ягод и фруктов, при отсутствии аллергии добавлять в напитки мед.
Профилактика осложнений
Чтобы не возникали трагические последствия для ребенка, позаботиться о его безопасности женщина должна на этапе планирования беременности. Необходимо полное обследование на наличие инфекций обоих супругов. Если болезнь обнаружена, прежде чем забеременеть, женщине следует пройти курс лечения.
Для профилактики полового герпеса во время беременности:
- применять барьерные контрацептивы,
- отказаться от орально-генитального секса,
- при обострениях проходить курсовое медикаментозное лечение,
- избегать простудных заболеваний.
По отзывам врачей, половой герпес при беременности не так опасен для матери, как для плода. Вылечить заболевание на данном этапе развития медицинской науки невозможно, но держать его под контролем при сильном иммунитете доступно.
Источник
Во время беременности иногда случается такое нарушения в организме, которое проявляет себя ярко выраженными высыпаниями. Внешне элементы сыпи похожи на герпетические высыпания, что дало название болезни. О том, опасен ли герпес для беременных, что можно принимать при этом, как его вылечить, расскажем ниже.
Особенности недуга
Болезнь случается в период беременности, а иногда и после родоразрешения. Во время беременности болезнь проявляется после 12 недели.
Если произошел сбой в организме, и однажды женщина переболела герпесом беременных, то, обычно, последующие беременности могут также сопровождаться появлением подобных симптомов. Также обострение болезни может вызвать прием препаратов, в составе которых есть эстрогены.
Болезнь имеет еще другие названия:
- гестационный герпес,
- пемфигоид беременности,
- аутоиммунный дерматит беременных.
Встречается заболевание очень редко, по статистике на 1000000 женщин, вынашивающих ребенка, – 1 случай патологии. Замечено, что у женщин, относящихся к расе «негры», заболевание встречается реже, чем у женщин с белой кожей. Также есть наблюдение, что проблема чаще посещает женщин старшего возраста (в период беременности).
Чем опасен герпес во время беременности, расскажет это видео:
Причины возникновения
Почему случается нарушение в организме беременной женщины, которое проявляет себя в виде сыпи на теле, полного понимания у специалистов нет. Ясно только то, что происходит конфликт, организм ошибочно вырабатывает антитела, которые противостоят собственным тканям организма.
Заболевание носит аутоиммунный характер. Часто женщины, у которых случился герпес беременных, уже имеют другие аутоиммунные разлады:
- базедова болезнь,
- аутоиммунный тиреоидит Хашимото,
- пернициозная анемия.
Есть предположение, что предпосылку к появлению болезни создает и наличие гормональных отклонений у беременной женщины. На это указывает тот факт, что у пациенток иногда диагностируются гормонально-активные опухоли, а также, что некоторые заболевшие женщины принимали препараты пероральной контрацепции.
Симптомы герпеса у беременных
 Признаки заболевания:
Признаки заболевания:
- Основной симптом – своеобразные высыпания.
- Места, где появились образования на коже, подвержены сильному зуду.
Локализация высыпаний: сначала сыпь появляется в зоне пупка. После этого пузырьки очень быстро распространяются на области:
- ладоней,
- живота,
- стоп,
- бедер.
Процесс формирования элементов сыпи:
- Появляются волдыри, которые похожи на крапивницу.
- Вторым этапом происходит видоизменение высыпаний на пузыри, заполненные жидкостью. Эти образования имеют характеристику: напряженные пузыри.
- Если образования лопаются, то возникают язвочки.
- Пузыри чаще всего проходят сами, спустя некоторое время после беременности.
Элементы сыпи, которые могут присутствовать на коже пациентки:
- везикулы и папулы – основные элементы,
- напряженные пузыри крупного размера,
- корки, эрозии,
- волдыри красного цвета разного размера.
Общее состояние не имеет значительных изменений, но случаются симптомы:
- боли невралгического характера,
- повышение температуры,
- диспепсия.
Диагностика герпеса у беременных в первом, втором, третьем триместре описана ниже.
Как влияет герпес на будущую беременность, расскажет это видео:
Диагностика
Для подтверждения диагноза исследуют частички кожи, взятые методом биопсии. Анализ находит присутствие антител в коже пациентки.
О том, как лечить герпес беременным, читайте ниже.
Лечение
Лечебные мероприятия направлены:
- на исключение ситуации возможного инфицирования ранок,
- на противодействие распространения сыпи, то есть появления новых пузырей;
- на облегчение состояния, связанного с дискомфортом от проявления симптомов зуда.
Далее описано лечение герпеса у беременных на ранних сроках и более поздних.
Терапевтическим способом
 Если проявление болезни имеет легкую форму, то проводят терапию:
Если проявление болезни имеет легкую форму, то проводят терапию:
- заболевшим женщинам рекомендуют принимать ванны прохладной температуры,
- пораженные места смазывают составами с содержанием кортикостероидов.
Теперь узнаем, что делать и чем мазать герпес на теле у беременных, в том числе по отзывам самих беременных.
Медикаментозным способом
При заболевании легкой формы дополняют терапевтические мероприятия приемом антигистаминных препаратов.
Если поражение кожи уже приняло обширный характер, то назначают кортикостероиды в виде внутривенных инъекций, допустимо принимать препарат в таблетированной форме. Врач соотносит реакцию организма и необходимые дозы на прием, также определяется длительность лечения. Кроме этого могут быть назначены препараты такого направления:
- антибиотики,
- сульфаниламиды,
- витамины,
- мази от герпеса для беременных наружного применения с содержанием глюкокортикостероидов и антибиотиков.
Профилактика герпеса у беременных описана ниже.
Профилактика заболевания
Если во время беременности обозначилось нарушение здоровья в виде симптомов герпеса беременных, то следует находиться под наблюдением врача, не откладывать назначенное специалистом лечение. При планировании последующих беременностей необходимо особенно большое внимание уделить обследованию состояния здоровья и находиться в поле зрения лечащего врача, чтобы он мог отслеживать все изменения и вовремя, при необходимости, дать рекомендации.
Про последствия, которые имеет герпес у беременной для ребенка и ее самой, поговорим ниже.
Осложнения
Поскольку речь идет о беременных женщинах, то про возможные осложнения необходимо рассказывать для женщины и будущего ребенка. Для женщины опасности заболевание не несет, кроме дискомфорта. Симптомы болезни могут снова появляться при таких обстоятельствах:
- во время менструального цикла,
- применение контрацепции в виде препаратов,
- наступление следующей беременности.
Если прием кортикостероидов беременной женщиной будет длительный период, то это может сказаться на здоровье ребенка, функция надпочечников может стать пониженной. Описаны случаи, когда новорожденный появляется с присутствием сыпи на коже, которая со временем сама проходила.
Специалисты отправляли на анализ фрагменты кожи младенца и констатировали, что в зонах, где сыпь, а также на здоровых участках кожи есть отложения комплемента (С3), который создает конфликт на коже беременной женщины, инициируя герпес беременных.
Таковы возможные последствия, если беременная переболела герпесом.
Прогноз
 Для матери прогноз благоприятный. Большинство специалистов сходятся во мнении, что для будущего ребенка заболевание матери во время беременности не несет серьезной угрозы для здоровья.
Для матери прогноз благоприятный. Большинство специалистов сходятся во мнении, что для будущего ребенка заболевание матери во время беременности не несет серьезной угрозы для здоровья.
До сих пор нет единого мнения о более тяжелых последствиях для плода при наличии герпеса беременных у его мамы, во время вынашивания ребенка.
Существует и такая точка зрения специалистов об опасностях для вынашиваемого ребенка:
- возможны преждевременные роды,
- болезнь причастна к увеличению перинатальной смертности.
Лечение генитального герпеса у беременной — тема следующего видео:
Загрузка…
Источник
Генитальный герпес у беременных является вирусным рецидивирующим заболеванием. Следует отметить, что у 3/4 всех пациенток с генитальным герпесом заболевание протекает без симптомов или нетипично, но в то же время выделение вируса происходит. Заражение полового партнера обычно происходит во время бессимптомного рецидива заболевания. В 90 % случаев подтвержденного неонатального герпеса на момент родов у матери отсутствуют симптомы генитального герпеса.
Что провоцирует Генитальный герпес у беременных:
Возбудителем генитального герпеса у беременных чаще всего служит вирус простого герпеса 2-го типа. В 15 % случаев заболевание обусловлено ВПГ 1-го типа. Оба вируса передаются контактным путем. Анамнестические указания на герпес имеются у 5 % беременных. Серологические исследования показали, что антитела к ВПГ 2-го типа обнаруживаются у 20-40 % населения. Благодаря этому снижается риск первичной ВПГ-инфекции во время беременности и ее передачи новорожденному. У дискордантных пар, в которых женщины серонегативны, высок риск первичной инфекции у беременной. Частота генитального герпеса среди женщин выше, чем среди мужчин. Женщины приблизительно в 4 раза более восприимчивы к этой инфекции по сравнению с мужчинами. Передача вируса осуществляется посредством слюны, спермы, цервикального секрета или контакта с герпетическими поражениями кожи и слизистых оболочек. Вирус попадает на слизистую оболочку или поврежденную кожу, где в последующем происходит его первая репликация. Далее вирус ретроградным аксональным транспортом проникает в ядро заднего рога спинного мозга, реплицируется и входит в латентную фазу.
Симптомы Генитального герпеса у беременных:
При заражении половым путем первичной герпетической инфекцией после 4- 5 дней инкубационного периода на коже и слизистой оболочке половых органов появляются эритематозные папулы, которые трансформируются в пузырьки различного диаметра. Через 2- 3 сут пузырьки вскрываются с образованием болезненных эрозий, которые через неделю подсыхают. С момента появления первых пузырьков в течение 12 дней может быть выявлен вирус.
Помимо болей, нередко наблюдаются зуд, выделения из влагалища и мочеиспускательного канала, а также дизурия.
Паховые лимфатические узлы часто увеличены с обеих сторон, и у 2/3 первично инфицированных пациенток развиваются такие симптомы, как недомогание, субфебрильная температура и миалгии. В 10-15 % случаев возможно развитие синдрома острой задержки мочи и более чем в 25 % случаев — асептического менингита.
Грибковые суперинфекции изъязвлений, обусловленных герпесом у беременных, не редки и могут увеличить продолжительность заболевания. Бактериальная суперинфекция развивается в основном только у пациенток с сопутствующим микозом. В связи с тем что приблизительно половина женщин с первичным генитальным герпесом раньше уже перенесли ВПГ-1-инфекцию, клиническое течение первичного генитального герпеса у них выражено слабее.
Заболевание заканчивается самостоятельно через 7-10 сут, часто наблюдаются рецидивы. Вирус переходит в латентное состояние в пояснично-крестцовых сенсорных узлах и периодически реактивируется, что может привести к распространению заболевания даже при отсутствии клинических проявлений.
Клинически первичный генитальный герпес может быть истинной первичной инфекцией либо лишь первичным эпизодом уже имеющейся инфекции в зависимости от серологического ВПГ-1 и/или ВПГ-2-статуса. Возвратную инфекцию провоцирует раздражение нерва или обусловливает механизм, который может запускаться под действием физических, нейроэндокринных или иммунологических факторов. Вирусы простого герпеса, подвергнутые такому сильному воздействию, транспортируются через клетки узлов к покровному эпителию и инфицируют слизистые оболочки или кожу при картине продуктивной инфекции. После исчезновения герпетических высыпаний выделение вируса продолжается около 7 дней, однако если частота рецидивов у женщины достигает 10-12 в год, то возможно более длительное выделение вируса. Важно также отметить, что выделение вируса начинается за 3- 4 дня до появления высыпаний, что не исключает возможности заражения полового партнера в этот период. Инфицирование и ВПГ-1, и ВПГ-2 приводит к идентичном первичному заболеванию, однако частота последующих рецидивов заболевания выше при инфицировании ВПГ-2.
При первичном заражении беременная может выделять вирус в течение 8-100 суток. Клинические проявления в этом случае отсутствуют, хотя иногда на фоне присущей беременности иммуносупрессии могут возникать по-настоящему тяжелые эпизоды первичного генитального герпеса. Генитальный герпес у беременной более часто рецидивирует, чем вне беременности, хотя также может быть нераспознан (клинически проявляется как рецидивирующий кандидоз). Заболевание, особенно первичная ВПГ-2-инфекция у матери без наличия ВПГ-1-антител, может обусловить высокую частоту преждевременных родов. Внутриутробная инфекция в I триместре беременности может окончиться самопроизвольным выкидышем. Описан также врожденный герпес, проявляющийся микрофтальмией и хориоретинитом. Возвратный генитальный герпес, у 2/3 беременных протекающий бессимптомно, только в 1-5 % случаев ведет к неонатальной инфекции. Причина этого, помимо защиты материнскими IgG-антителами, заключается в небольшом количестве вирусов и укороченном по времени выделении вирусов по сравнению с первичной инфекцией.
В связи с нарастающей на фоне гестационного процесса иммуносупрессией с увеличением срока беременности наблюдается увеличение как частоты рецидивов, так и частоты бессимптомного выделения вируса. К моменту родов у 2- 5 % серопозитивных матерей диагностируются рецидивы генитального герпеса, а асимптомное вирусоносительство может достигать 20 % при исследовании методом ПЦР.
В 90 % случаев неонатального герпеса новорожденный инфицируется во время родов при непосредственном контакте с инфицированным генитальным секретом матери. При рецидивирующей инфекции риск передачи инфекции плоду антенатально невелик, так как неповрежденная плацента является надежным барьером на пути распространения вируса. Приблизительно в 5 % инфицирование происходит антенатально (или по типу восходящей инфекции, или трансплацентарно). Однако при нарушении маточно-плацентарного барьера риск внутриутробного инфицирования возрастает в несколько раз. Еще в 5 % случаев речь идет о постнатальной инфекции, обусловленной социальными контактами, например, когда мать с лабиальным герпесом целует ребенка или новорожденный инфицируется через грудное молоко при виролактии.
Входными воротами для инфекции у ребенка являются глаза и носоглотка. Риск инфицирования возрастает, когда к моменту родов у матери нет достаточного защитного уровня противовирусных антител, что наблюдается при первичном заражении на поздних сроках беременности. Риск вертикальной трансмиссии вируса к моменту родов составляет при первичной инфекции с клиническими проявлениями 50 %, первичная инфекция с бессимптомным течением — 40 %, первый эпизод непервичной инфекции — 33 %, рецидив генитального герпеса с клиническими проявлениями — 3 %, рецидивирующая бессимптомная инфекция — 0,05 %. Первичные симптомы неонатального герпеса обычно неспецифичны, поэтому проходит несколько дней для подтверждения диагноза и начала адекватной терапии.
Диагностика Генитального герпеса у беременных:
В целом диагноз устанавливают по клинической картине. Герпес половых органов можно заподозрить при появлении характерных высыпаний. Для идентификации вируса применяют метод ПЦР. При помощи специфических тестов на антитела к ВПГ-1 и ВПГ-2 можно доказать первичную герпетическую генитальную инфекцию по результатам сероконверсии. В течение 1- 2 нед относительно медленно повышаются титры IgG-антител, что не всегда происходит с титрами IgM- и IgA-антител. При возвратном герпесе с клиническими симптомами или без таковых антитела часто ведут себя обычно, поэтому в диагностическом плане они ценности не представляют. В сомнительных случаях реактивации герпеса необходимо проводить ПЦР-диагностику.
Лечение Генитального герпеса у беременных:
Вне беременности для лечения герпеса половых органов применяют ацикловир. Он уменьшает продолжительность как первичной инфекции, так и рецидивов. Беременную с генитальным герпесом нужно информировать о риске передачи ВПГ-инфекции плоду и о возможности кесарева сечения. Во время беременности противовирусная терапия назначается лишь при развитии тяжелой формы генитального герпеса.Тем не менее лечение должно проводиться и быть направлено на профилактику рецидивирования и антенатального инфицирования плода (внутривенный иммуноглобулин, некоторые иммуностимуляторы, гомеопатические средства). При первичном обращении необходимо расспросить женщину о наличии у нее и партнера симптомов генитального герпеса. Выделение вируса во время беременности при указании на ВПГ-инфекцию в анамнезе не нужно, так как корреляции между выделением вируса во время беременности и обнаружении вируса накануне родов не отмечается. Поэтому ПЦР-диагностика на наличие антигена ВПГ в шеечном канале должна проводиться накануне родов (37-38 нед) для решения вопроса о назначении противовирусной терапии и выборе метода родоразрешения, а также во время беременности для подтверждения диагноза ВПГ-инфекции при первичном проявлении генитального герпеса. Также проводятся исследования уровня противогерпетических антител в крови у беременной и партнера при первичном обращении к врачу с целью выявления дискордантных пар и оценки выраженности инфекции у беременной.
При выявлении дискордантной пары либо при наличии у партнера часто рецидивирующей активной инфекции рекомендуется безопасный секс (использование презерватива) или назначение непрерывной супрессивной терапии партнеру на весь период беременности. Применение внутривенного иммуноглобулина (25 мл внутривенно капельно через день 3 раза, 3-4 курса за беременность) имеет положительный эффект на течение герпетической инфекции.
Схема лечения генитального герпеса во время беременности следующая.
- Лечение в I триместре:
- противовирусная терапия: только при диссеминированной ВПГ-инфекции — ацикловир внутривенно капельно;
- иммунокоррекция: нормальный человеческий иммуноглобулин 25 мл внутривенно капельно 3 раза через день;
- местная терапия: анилиновые красители (бриллиантовый зеленый);
- контроль: через 4 нед — цервикальный соскоб на ВПГ (ПЦР).
- Лечение во II триместре:
- противовирусная терапия: только при диссеминированной ВПГ-инфекции — ацикловир внутривенно капельно;
- иммунокоррекция: нормальный человеческий иммуноглобулин 25 мл внутривенно капельно
- раза через день, свечи «Виферон-1» 2 раза в сутки ректально 10 дней;
- местная терапия: крем «Ацикловир» до 6- 8 раз в сутки;
- контроль: через 4 нед — цервикальный соскоб на ВПГ (ПЦР).
- Лечение в III триместре:
- противовирусная терапия: ацикловир по 200 мг 4 раза в сутки 2-3 нед;
- иммунокоррекция: нормальный человеческий иммуноглобулин 25 мл внутривенно капельно 3 раза через день, свечи «Виферон-2» 2 раза в сутки ректально 10 дней;
- местная терапия: крем «Ацикловир» до 6- 8 раз в сутки;
- контроль: через 4 нед — цервикальный соскоб на ВПГ (ПЦР).
Для уменьшения числа кесарева сечения по причине генитального герпеса можно рекомендовать супрессивную терапию ацикловиром накануне родов, рекомендуемые дозы ацикловира обеспечивают высокую степень безопасности для плода. Лечение беременных в III триместре дозами ацикловира по 200 мг 4 раза в сутки в течение 2-3 нед перед родами значительно сокращает число оперативного родоразрешения. Такая терапия тем более оправдана, что ВПГ-диагностика накануне родов не всегда может быть быстро осуществлена, и нередко врач получает результаты исследования уже после состоявшихся родов.
Кроме применения ацикловира, в родах всем роженицам с генитальным герпесом рекомендуется обработка половых путей противовирусными препаратами (раствор полудана), ограничение числа влагалищных исследований в родах и запрещение использования любых акушерских операций (амниотомия, наложение электродов на головку плода и так далее). При осмотрах беременных в III триместре и рожениц обязательно проверяют, нет ли характерных высыпаний на половых органах. Беременных со свежими высыпаниями родоразрешают путем кесарева сечения. Показаниями к кесареву сечению также являются:
- первичное инфицирование женщины в последний месяц беременности (отсутствие в крови защитного уровня противогерпетических антител);
- наличие высыпаний генитального герпеса накануне родов;
- выделение ВПГ из канала шейки матки накануне родов;
- тяжелое течение рецидивирующей герпетической инфекции с наличием резистентности к препаратам ацикловира;
- преждевременное излитие околоплодных вод (более 8 ч безводного промежутка) при указании в анамнезе на наличие высыпаний ВПГ или бессимптомного выделения ВПГ в последний месяц беременности.
За 10-14 дней до проведения кесарева сечения также назначают ацикловир в супрессивных дозах, так как даже оперативные роды полностью не предотвращают интранатального заражения плода ВПГ-инфекцией. В случае же проведения влагалищного родоразрешения при всех вышеперечисленных условиях новорожденным сразу после рождения назначают лечебные дозы ацикловира внутривенно. Ребенка изолируют до выздоровления матери, для исключения инфекции новорожденного наблюдают в течение 12- 14 сут. Если нельзя исключить заражение ребенка в родах, у новорожденного проводят серологические исследования методом ПЦР, анализ мочи и кала, а также отделяемого из глаз и зева. В послеродовом периоде рекомендуется обязательное грудное вскармливание новорожденных вне зависимости от вида герпетической инфекции у матери, так как грудное молоко является источником противогерпетических антител, даже при выявлении в нем антигена ВПГ.
Перспектива
При первичном генитальном герпесе во время беременности — 50 % детей, а при рецидивах герпеса только 5 % детей рождаются с признаками очагового или генерализованного герпеса. Частота неонатального герпеса, по разным данным, составляет от 1:2500 до 1:60 000 живорожденных. Проявления неонатального герпеса выражены в различной степени. Самая низкая степень классифицируется как локализованная форма с поражением кожи, глаз и рта (20-40 % случаев неонатального герпеса, без лечения у 50-70 % новорожденных может перейти в генерализованную форму или в энцефалит, часто имеет рецидивирующее течение на 1-м году жизни). Более отягощенной формой является поражение ЦНС — герпетический энцефалит (около 30 % неонатального герпеса, начало клинических признаков — на 2-3-й неделе жизни, у 40-60 % больных отсутствуют специфические высыпания на коже и слизистых оболочках). При развитии энцефалита летальность составляет 50 %, у выживших детей велик риск развития дальнейших нарушений со стороны ЦНС. Наилучший прогноз наблюдается при локализованной форме, только 7% детей страдают в дальнейшем от неврологических и других осложнений. И третья, самая тяжелая форма — диссеминированное заболевание с вовлечением многих органов, таких как печень, легкие, различные железы и головной мозг (составляет около 20-50 % случаев неонатального герпеса, начало — на 5- 10-й день жизни, клинические симптомы неспецифичны и напоминают неонатальный сепсис). При этой степени тяжести заболевания смертность повышается до 90 %, а выжившие дети имеют те или иные осложнения. При наличии ВПГ-1 прогноз для жизни и здоровья лучше, чем при ВПГ-2-инфекции. ВПГ-1-инфекция обычно проявляется в виде локализованной формы неонатального герпеса. ВПГ-2 чаще вызывает развитие диссеминированной формы инфекции и герпетического энцефалита.
Профилактика Генитального герпеса у беременных:
Для профилактики развития перинатального герпеса всем новорожденным от матерей с генитальным герпесом сразу после рождения необходимо исследовать пуповинную кровь на наличие ВПГ в крови, а также определить титр противогерпетических антител и сравнить с таковым у матери. При выявлении у ребенка антигена ВПГ или антител IgM, а также при превышении уровня антител IgG у матери следует диагностировать неонатальный герпес и начать проводить противогерпетическую и иммуностимулирующую терапию (иммуноглобулин). Терапию неонатального герпеса проводят ацикловиром в дозе 5 мг/кг массы тела каждые 8 ч в течени