Герпес зостер этиология патогенез

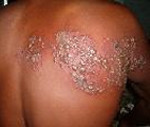
Опоясывающий лишай имеет второе название – опоясывающий герпес, так как возбудителем является вирус герпеса. Заболевание поражает нервную систему и кожные покровы, а потому лечение проводится как неврологами, так и дерматологами, в зависимости от того, какие клинические проявления наиболее выражены. Опоясывающий лишай, и ветряная оспа имеют общую этиологию и патогенез. Опоясывающий лишай характеризуется элементами, эволюционирующими от стадии пятна и образования везикулы до остаточной гиперпигментации. Этиотропное лечение заболевания проводится ацикловиром, виролексом, зовираксом. Оно сопровождается симптоматической терапией, обработкой пораженных участков зеленкой и дерматоловой мазью, местными физиопроцедурами.
Общие сведения
Опоясывающий лишай имеет второе название – опоясывающий герпес, так как возбудителем является вирус герпеса. Заболевание поражает нервную систему и кожные покровы, а потому лечение проводится как неврологами, так и дерматологами, в зависимости от того, какие клинические проявления наиболее выражены. Опоясывающий лишай, и ветряная оспа имеют общую этиологию и патогенез.
Заболевания, которые вызывает вирус герпеса, современная медицина относит к инфекционным, так как они имеют вирусную природу; больные и вирусоносители обладают высокой контагиозностью; ярко выражена типичная для инфекционных заболеваний симптоматика, которая складывается из классической триады: общие симптомы инфекционных заболеваний, кожные проявления в виде характерных для опоясывающего герпеса экзантем и проявлений со стороны центральной и периферической нервной системы.
Этиология
Возбудителем опоясывающего герпеса и ветряной оспы является вирус семейства Herpesviridae. Он, как и все вирусы этого семейства неустойчив во внешней среде и быстро гибнет под воздействием солнечных лучей, дезинфицирующих и чистящих веществ, а так же при нагревании. Но в условиях низких температур способен сохраняться длительное время и очень устойчив к повторному замораживанию.
Эпидемиология
Несмотря на высокую контагиозность, опоясывающий герпес встречается только в виде спорадических случаев, пик заболеваемости приходится на холодное время года, на каждые сто тысяч населения около 12-15 случаев заболеваемости. В группу риска входят люди старшего и среднего возраста, которые ранее перенесли ветряную оспу. И лишь незначительный процент переболевших герпесом этой формы не приобретает стойкого иммунитета, вследствие чего возможно повторное инфицирование при встрече с вирусом опоясывающего герпеса. Высокую контагиозность заболевания подтверждают случаи, когда дети, контактировавшие с больными опоясывающим герпесом, заболевали ветряной оспой. Еще в 1888 году, врачи заметили эту закономерность, что и явилось подтверждением теории о сходной этиологии и патогенезе обоих заболеваний.
Патогенез
Опоясывающий герпес является вторичной инфекцией эндогенного происхождения у лиц, ранее перенесших ветряную оспу в клинической или латентной форме. После ветряной оспы вирус способен длительно персистировать в организме и вероятнее всего локализуется в спинальных ганглиях и в ганглиях черепных нервов, а под воздействием провоцирующих факторов происходит его реактивация. Лабораторная диагностика и особенности патогенеза латентных форм заболевания пока не достаточно изучены, но реактивация вируса и его клинические проявления в виде опоясывающего герпеса происходят при ослаблении клеточного иммунитета.
Стрессовые состояния, травмы, переохлаждения, соматические и инфекционные заболевания так же могут активизировать вирус. Процент заболеваемости выше у тех лиц, которые страдают онкологическими заболеваниями, болезнями крови или принимают гормональные и химиопрепараты, с возрастом вероятность заболеть так же значительно возрастает.
Патологическая анатомия заболевания в классическом виде представляет собой воспалительные изменения в спинальных ганглиях и на прилегающих участках кожных покровов, иногда в процесс вовлекаются задние и передние рога серого вещества и корешков спинного мозга, а так же мягкие мозговые оболочки.
Клиника опоясывающего герпеса
 Заболевание начинается постепенно, с общих продромальных симптомов: головная боль, диспепсические расстройства, небольшой подъем температуры, озноб и недомогание. В дальнейшем присоединяются боль и зуд по ходу периферических нервных стволов, возможны зуд и жжение кожи на месте будущих высыпаний. Эти признаки являются субъективными, и интенсивность проявлений у каждого пациента может варьироваться. Продолжительность начального периода не более 4-х суток, но у детей этот период несколько короче, чем у взрослых.
Заболевание начинается постепенно, с общих продромальных симптомов: головная боль, диспепсические расстройства, небольшой подъем температуры, озноб и недомогание. В дальнейшем присоединяются боль и зуд по ходу периферических нервных стволов, возможны зуд и жжение кожи на месте будущих высыпаний. Эти признаки являются субъективными, и интенсивность проявлений у каждого пациента может варьироваться. Продолжительность начального периода не более 4-х суток, но у детей этот период несколько короче, чем у взрослых.
После непродолжительного продромального периода отмечается резкий подъем температуры до фебрильной и симптомы интоксикации (головная и мышечные боли, потеря аппетита). Одновременно с этим по ходу одного или нескольких спинальных ганглиев появляется болезненная кожная сыпь в виде розовых пятен, не склонных к слиянию, диаметром 2-5 мм. Но в течение суток на фоне экзантем появляются тесносгруппированные везикулы с серозным содержимым. Края везикул неровные, основание отечное и гиперемированное. В зависимости от состояния иммунной системы и от тяжести течения опоясывающего герпеса отмечаться увеличение и болезненность регионарных лимфатических узлов. У детей возможны катаральные воспаления верхних дыхательных путей (фарингит, ларингит, ринит), что осложняет течение болезни.
Экзантемы локализуются в местах проекции нервного ствола, диагностируется как одностороннее, так и двустороннее поражение нервных ганглиев. Чаще встречается одностороннее поражение, которое локализуется по ходу межреберных нервов, тройничного лицевого нерва. Случаи, когда поражаются нервные стволы конечностей с развитием неврита, довольно редки; иногда наблюдаются экзантемы в паховой области.
При опоясывающем герпесе, так же как и при ветряной оспе, одновременно можно увидеть высыпания различных стадий, начиная от пятна и заканчивая участками гиперпигментации после разрешения везикул. Через несколько дней отечность вокруг везикул начинает спадать, а вместе с ней и гиперемия, содержимое везикул мутнеет, постепенно они подсыхают, на их месте образуются серозные корочки, после отпадения которых отмечается небольшая пигментация кожи. Вместе с этим снижается температура, интенсивность синдромов интоксикации, и к концу третей недели наступает выздоровление.
 Генерализованная форма. Иногда генерализованную форму опоясывающего герпеса путают с присоединившейся ветряной оспой, так как высыпания отмечаются не только по ходу нервных стволов, но и на других участках кожи, а так же на слизистых оболочках. Если диагностируется генерализованная герпетическая инфекция или же заболевание протекает более 3-х недель, то следует обследовать пациентов на наличие иммунодефицитов и на присутствие онкологических процессов.
Генерализованная форма. Иногда генерализованную форму опоясывающего герпеса путают с присоединившейся ветряной оспой, так как высыпания отмечаются не только по ходу нервных стволов, но и на других участках кожи, а так же на слизистых оболочках. Если диагностируется генерализованная герпетическая инфекция или же заболевание протекает более 3-х недель, то следует обследовать пациентов на наличие иммунодефицитов и на присутствие онкологических процессов.
Абортивная форма. Если опоясывающий герпес протекает по абортивному типу, то характерна эритематозная сыпь по ходу нервных стволов, которая быстро исчезает без преобразования в везикулы. Общее состояние пациента при этом не страдает.
Буллезная форма. Такая форма опоясывающего герпеса характеризуется более крупными везикулами, которые сливаются в крупные пузыри с серозным содержимым. Если при этом повреждаются кровеносные сосуды, то содержимое становится геморрагическим, а при присоединении инфекции – гнойным. В тяжелых случаях, пузыри сливаются в сплошные ленты, которые при подсыхании так же могут инфицироваться, и в дальнейшем образуют темный некротический струп. Тяжесть течения этой формы зависит от локализации экзантем: если поражаются лицевые нервы, то присоединяются острые невралгические боли, поражение век и роговицы.
Длительность заболевания в острой форме – 2-3 недели; при абортивной – несколько дней; а при осложненном или затяжном течении – более месяца. Боли жгучие, носят приступообразный характер, и их интенсивность возрастает в ночное время. Локальные парестезии и нарушение чувствительности кожи так же являются наиболее характерными симптомами опоясывающего герпеса.
Отмечаются случаи поражения глазодвигательных нервов, брюшных мышц и сфинктера мочевого пузыря. Если развивается серозный менингит, то степень изменений при исследовании ликвора не всегда соответствует выраженности менингиальных симптомов. В острой фазе возможен энцефалит и менингоэнцефалит; полирадикулоневропатия и острая миелопатия встречаются в эпизодических случаях.
После излечения наблюдается стойкая ремиссия, а рецидивы случаются в нескольких процентах случаев. При своевременной комплексной терапии остаточных явлений не наблюдается, но у некоторых пациентов невралгические боли сохраняются в течение нескольких лет.
Дифференциальная диагностика
Лечение опоясывающего герпеса
Этиотропная терапия заключается в применении избирательных ингибиторов синтеза вирусной ДНК – ацикловир. Такая терапия эффективна в начальных стадиях заболевания. Ацикловир назначают внутривенно капельно, суточной дозой в 15-30 мг/кг, которую разделяют на три введения с интервалов в 8 часов. Разовую дозу разводят в 150 мл изотонического раствора. При применении таблетированных форм ацикловира разовая доза для взрослых составляет 800 мг, прием препарата до пяти раз в сутки, общий курс терапии – 5 дней.
Патогенетическая терапия заключается в приеме дипиридамола, которой тормозит агрегацию тромбоцитов, курсом от 5 до 7 дней. Для дегидратации назначают фуросемид. Для активации иммуногенеза показано внутримышечное введение гомологичного иммуноглобулина, который вводят 2-3 раза в день по 1-2 дозе ежедневно или через день.
Симптоматическая терапия опоясывающего герпеса назначается индивидуально, в зависимости от тяжести течения. Применяются анальгетики, жаропонижающие и общеукрепляющие препараты, при расстройствах сна – седативные и снотворные препараты, в отдельных случаях показан прием антидепрессантов. Если симптомы интоксикации ярко выражены, то проводится дезинтоксикационная терапия с форсированным диурезом.
Местно везикулы обрабатывают раствором бриллиантовой зелени, а корочки смазывают 5% дерматоловой мазью. Репарант на основе диализата из крови телят, метациловую мазь применяют при вялотекущих формах опоясывающего герпеса. Локально, на участки кожи с высыпаниями опоясывающего герпеса, назначают УФО, кварц и лазерную терапию. При присоединении вторичной инфекции проводят курс антибиотикотерапии.
Источник
Вызывается
вирусом опоясывающего герпеса и ветрянки
(варицелла-зостерный вирус). Ветрянка
возникает при первичном инфицировании.
Из высыпаний вирус, мигрируя по
чувствительным волокнам, попадает в
спинальные ганглии, где персистирует
в латентном сост-и. Реактивация вируса,
иногда на фоне иммуносупресии (вслед-е
применения цитостатиков, кортикостероидов,
лучевой терапии, системного забол-я или
злокачественной оп-ли), вызывает развитие
опоясывающего герпеса. Начинается с
боли, гиперестезии или парестезий в
пораженном дерматоме (T3-L3, но чаще Т5 и
Т6). Высыпания появляются лишь спустя
неск дней (иногда спустя 2-3 нед), поэтому
боль часто служит поводом к ошибочной
диагностике инфаркта миокарда,
аппендицита, грыжи межпозвонкового
диска, язвенной болезни или холецистита.
Важная особ-ть болевого синд-ма — наличие
чувства жжения и гиперестезии в пораженном
дерматоме. Иногда высыпаниям предшествуют
лихорадка, головная боль, легкая
ригидность шейных мышц, региональная
лимфоаденопатия, тошнота. Высыпания
локализуются в области 1-2 дерматомов и
вначале представляют собой эритематозные
пятна и папулы, затем трансформируются
в пузырьки, кот оставляют после себя
рубцы и диспигментацию. Обычно высыпания
регрессируют в течение 2-3 нед, но при
иммунодеф-те этот процесс затягивается.
У части больных (чаще у пожилых или на
фоне злокачественного новообразования)
возникает мышечная слабость, связанная
с вовлеч-ем передних корешков или
периферических Нов. Парез возникает на
фоне высыпаний в первые 2-3 нед, достигает
максимального развития в течение неск
часов или суток. Чаще поражаются верхние
конечности. Слабость межреберных мышц
и мышц живота часто остается незамеченной.
В 50-70% случаев происх-т полное спонтанное
восст-е. На фоне высыпаний в крестцовой
области может развиться наруш-е
мочеиспускания, а при вовлечении
поясничных или крестцовых сегментов —
кишечная непроходимость или псевдообструкция
ободочной кишки. При вовлечении глазничной
ветви тройничного На боль и высыпания
локализуются в области глаза (в том
числе на роговице), лба, на кончике носа.
Осложнением глазничного герпеса могут
быть язвы и рубцы на роговице, увеит,
васкулит сетчатки, некротический
ретинит, иногда с отслоением сетчатки,
неврит зрительного На, пораж-е других
черепных Нов. При вовлечении коленчатого
ганглия разв-ся синд-м Рамсея Ханта,
проявляющийся высыпаниями в области
наружного слухового прохода, барабанной
перепонки, глотки, (м слуха, головокружением,
тошнотой, параличом мимической мусулатуры
на стороне пораж-я, иногда отмечается
вовлеч-е корешков С2 и СЗ. У ослабленных
больных возможна диссеминация процесса
с вовлеч-ем ЦНС или внутренних органов
и нередким летальным исходом.
Поперечный
миелит может возникать спустя неск дней
или недель после появл-я сыпи (но иногда
предшествует ей). Обычно он вовлекает
грудной отдел спинного мозга, вызывая
нижний парапарез. Энцефалит может
проявиться спустя неск дней после
появл-я сыпи (реже до нее) возбуждением,
лихорадкой, головной болью, ригидностью
шейных мышц, очаговыми сим-мами,
эпилептическими припадками, плеоцитозом
в СМЖ. В отсутствие других осложнений
обычно наблюдается хорошее восст-е.
Церебральный васкулит чаще разв-ся
спустя неск недель или месяцев после
перенесенного глазничного герпеса и
вовлекает внутреннюю сонную артерию
или ее осн ветви, вызывая развитие
гемиплегии.
После
регресса высыпаний у 10-15% больных, чаще
у пожилых, остается постгерпетическая
невралгия, кот может регрессировать в
течение неск месяцев, но иногда сохраняется
на долгие годы. Чем тяжелее протекал
период высыпаний, тем выше вероятность
хронизации боли.
Леч-е.
У молодых лиц с Nльным иммунитетом при
неосложненном опоясывающем герпесе,
вовлекающем туловище и конечности,
леч-е можно ограничить анальгетиками,
местным применением антисептиков или
анестезирующих кремов. При осложненном
герпесе, вовлечении глазничного На или
коленчатого ганглия в первые сутки от
начала высыпаний показана противовирусная
терапия (ацикловир) или более новых
средств (валацикловир, фамцикловир).
При миелите, энцефалите, васкулите, а
также при иммуносупрессии предпочтительнее
вводить ацикловир в/в капельно. Ацикловир
предупреждает появл-е новых высыпаний,
но, по-видимому, не влияет на вероятность
постгерпетической невралгии.
Кортикостероиды иногда применяют для
облегчения боли у более пожилых больных
с Nльным иммунитетом, обязательно в
комбинации с противовирусными средствами,
а также при энцефалите, миелите или
васкулите. При постгерпетической
невралгии применяют 3-циклические
антидепрессанты (ами3птилин, дезипрамин,
до-ксепин). При плохой переносимости
(особ у пожилых) или неэффективности
этих препаратов используют миансерин
(леривон) или селективные ингибиторы
обратного захвата серотонина. При
пароксизмальных болях дополнительно
назначают карбамазепин (финлепсин).
Одновременно прибегают к физиотерапевтическим
процедурам, рефлексотерапии, местной
аппликации препаратов стручкового
перца. При неэффективности указанных
средств применяют пероральный аналог
лидокаина мексилетин, или в/в инфузии
лидокаина (осторожно у пожилых с
кардиальной патологией!).
Соседние файлы в предмете Неврология
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Опоясывающий
лишай — спорадическое заболевание,
возникающее в результате активизации
латентного вируса ветряной оспы.
Характеризуется воспалением задних
корешков спинного мозга и межпозвоночных
ганглиев, а также появлением лихорадки,
общей интоксикации и везикулезной
экзантемы по ходу вовлеченных в процесс
чувствительных нервов.
Этиология.
Возбудитель — вирус ветряной оспы
(вирус герпеса типа 3).
Эпидемиология.
Заболевают лица, ранее перенесшие
ветряную оспу. Заболевают преимущественно
лица пожилого и старческого возраста.
Частота заболевания варьирует от 5 до
10 на 1000 человек в возрасте 60–80 лет.
У некоторых больных (около 2% среди
больных с нормальным иммунитетом и у
10% больных с иммунодефицитами) заболевание
возникает повторно. При контакте не
болевших ранее детей с больными
опоясывающим лишаем у них развивается
типичная ветряная оспа.
Патогенез.
Опоясывающий лишай часто возникает у
лиц, которые подвергаются различным
воздействиям, ослабляющим иммунитет
(больные лейкозами, лимфогранулематозом,
новообразованиями, получающие
химиотерапию, длительно получающие
кортикостероиды и иммунодепрессанты,
особенно часто инфекция развивается у
больных с синдромом приобретенного
иммунодефицита). Заболевают лица
старческого возраста в связи с возрастным
снижением иммунной защиты. В результате
активизируется латентная инфекция
вирусом ветряной оспы, который в течение
нескольких десятилетий сохранялся в
организме, не вызывая каких-либо
клинических проявлений. Обязательным
компонентом активизации инфекции
является своеобразный вирусный
ганглионеврит с поражением межпозвоночных
ганглиев (или ганглиев черепных нервов)
и поражение задних корешков. Вирус может
вовлекать в процесс вегетативные ганглии
и обусловливать менингоэнцефалит. Могут
поражаться и внутренние органы. Таким
образом, в картине опоясывающего лишая
в отличие от ветряной оспы на первый
план выступают не столько эпителиотропные,
сколько нейротропные свойства вируса.
Симптомы
и течение.
Инкубационный
период
при опоясывающем лишае (от перенесения
первичной инфекции до активизации)
продолжается многие годы. Выделяют
следующие клинические формы болезни:
1) ганглиокожные; 2) ушные и глазные; 3)
гангренозную (некротическая); 4)
опоясывающий лишай с поражением
вегетативных ганглиев; 5)
менингоэнцефалитическую; 6) диссеминированную.
Наиболее
распространенная ганглиокожная
форма
болезни начинается остро с лихорадки,
симптомов общей интоксикации и резко
выраженных жгучих болей в месте будущих
высыпаний. Через 3–4 дня (иногда только
через 10–12 дней) появляется характерная
сыпь. Локализация болей и сыпи соответствует
пораженным нервам (чаще межреберным) и
имеет опоясывающий характер. Боли иногда
становятся нестерпимыми, усиливаются
при малейшем прикосновении к коже, при
охлаждении, движении. На месте везикулезной
сыпи вначале возникает инфильтрация и
гиперемия кожи, на которой затем
сгруппированно появляются пузырьки,
заполненные прозрачным, а затем и мутным
содержимым. Пузырьки засыхают и
превращаются в корочки. Иногда болезнь
характеризуется интоксикацией и
невралгическими болями, сыпь отсутствует.
При появлении кожных высыпаний боли
становятся обычно менее интенсивными.
Характерные
клинические симптомы имеют глазная и
ушная формы опоясывающего лишая. При
глазной
форме
поражается тройничный узел (гассеров
узел) и высыпания локализуются по ходу
ветвей тройничного нерва (на слизистых
оболочках глаза, носа, на коже лица). При
ушной
форме
в процесс вовлекается коленчатый узел,
а высыпания появляются на ушной раковине
и вокруг нее, могут быть и в наружном
слуховом проходе. Может развиться
паралич лицевого нерва. Высыпанию
предшествуют симптомы общей интоксикации
и лихорадка. Резко выражена невралгия
тройничного нерва, которая может
продолжаться в течение нескольких
недель. При глазной форме наблюдаются
специфический вирусный кератит, реже
ирит, глаукома.
Гангренозная
(некротическая) форма
опоясывающего лишая развивается обычно
у ослабленных лиц. Отмечается глубокое
поражение кожи с формированием в
последующем рубцов. Можно думать, что
в генезе этих форм определенную роль
играет наслоение бактериальной инфекции.
Менингоэнцефалитическая
форма
встречается относительно редко.
Заболевание отличается тяжелым течением,
летальность выше 60%. Эта форма начинается
с ганглиокожных проявлений, чаще в
области межреберных нервов, хотя может
быть и в шейном отделе. В дальнейшем
появляются симптомы менингоэнцефалита
(атаксия, галлюцинации, гемиплегия,
менингеальные симптомы, может наступить
кома). Время от появления кожных высыпаний
до развития энцефалопатии колеблется
от 2 дней до 3 нед.
Любая из приведенных
выше форм может сопровождаться поражением
вегетативных ганглиев с развитием
необычных для опоясывающего лишая
симптомов (вазомоторные расстройства,
синдром Горнера, задержка мочеиспускания,
запоры или понос).
Осложнения:
поперечный миелит, сопровождающийся
двигательным параличом.
Опоясывающий
лишай у ВИЧ-инфицированных
и с другими иммунодефицитами протекает
тяжелее. Длительность периода появления
сыпи увеличивается до 1 нед, корки,
покрывающие пузырьки, подсыхают не
ранее 3-й недели заболевания. Наибольшему
риску развития прогрессирующего
опоясывающего лишая подвержены больные
лимфогранулематозом или лимфомой,
примерно у 40% из них может быть сыпь,
распространенная по всей поверхности
кожи. У 5–10% лиц с диссеминированными
кожными проявлениями развивается
вирусная пневмония, менингоэнцефалит,
гепатит и другие тяжелые осложнения.
Диагноз
и дифференциальный диагноз.
При развернутой клинической картине
ганглиокожных форм опоясывающего лишая
диагноз трудностей не представляет.
Ошибки часто возникают в начальном
периоде болезни, когда имеются симптомы
интоксикации, лихорадка и резкие боли.
В этих случаях ошибочно ставят диагноз
стенокардии, плеврита, инфаркта легкого,
почечной колики, острого аппендицита
и др. Дифференцируют от простого герпеса,
рожи, острой экземы; генерализованную
форму опоясывающего лишая — от ветряной
оспы. Для лабораторного подтверждения
диагноза используются обнаружение
вируса при микроскопии или с помощью
иммунофлюоресцентного метода, выделение
вируса на культурах тканей, серологические
методы.
Лечение.
Впервые дни болезни проводятся
мероприятия, направленные на борьбу с
интоксикацией, снятие болей и предупреждение
генерализации инфекции. Широкое
распространение ветряной оспы
обусловливает наличие антител в
нормальном человеческом иммуноглобулине.
Этот препарат назначают внутримышечно
возможно раньше в дозе 5–10 мл. Достаточно
однократного введения. Обязательно
введение человеческого иммуноглобулина
при лечении лиц, у которых болезнь
возникла на фоне применения цитостатиков,
кортикостероидов, иммунодепрессантов,
при наличии тяжелых сопутствующих
заболеваний (лейкозы, лимфогранулематоз,
ВИЧ-инфекция и др.). Препараты, угнетающие
иммуногенез, должны быть отменены.
Антибиотики назначают лишь при
возникновении вторичных бактериальных
осложнений. При высокой лихорадке для
борьбы с интоксикацией вводят 5% раствор
глюкозы, раствор Рингера–Локка,
изотонический раствор натрия хлорида.
Назначают витамины. Трудную задачу
представляет снятие мучительных болей.
Используют ненаркотические анальгетики
в сочетании с транквилизаторами, иногда
приходится прибегать к назначению
наркотиков. Дополнительно проводят
электрофорез новокаина, новокаиновую
блокаду, назначают диатермию.
При появлении
герпетических высыпаний местно применяют
те же препараты, что и при ветряной оспе.
При гангренозных формах повторно вводят
увеличенные дозы (10–20 мл) нормального
человеческого иммуноглобулина,
внутримышечно назначают антибиотики,
обладающие противостафилококковой
активностью (оксациллин, эритромицин,
гентамицин, рифампицин). Местно используют
мази, содержащие антибиотики
(тетрациклиновая, эритромициновая). При
тяжелых формах болезни используют
внутривенное введение рибавирина в
дозе 15 мг/кг в сутки в виде длительной
(в течение 12 ч) внутривенной инфузии.
Введение ацикловира не уменьшает болей,
но предупреждает развитие висцеральных
осложнений.
Прогноз
благоприятный, за исключением
энцефалитической формы.
Профилактические
мероприятия
в очаге не проводятся.
Источник


