Ингибиторы кальциневрина при витилиго
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Если площадь поражения составляет не более 20% тела, в первую очередь назначаются топические глюкокортикостероидные средства в виде кремов и мазей.
- метилпреднизолона ацепонат (адвантан и аналоги)
- алклометезона дипропионат (афлодерм и аналоги)
- бетаметазона дипропионат (актидерм и аналоги)
Существует несколько схем применения указанных препаратов, оптимальную схему выбирает врач на основе результатов анализов, площади поражения, возраста пациента и других факторов.
Если видимого эффекта не наблюдается в течение 4-6 месяцев, назначаются препараты второй очереди — топические ингибиторы кальциневрина:
- такролимус, мазь различной степени концентрации
- пимекролимус, крем
Стоит учесть, что несмотря на успешно проведенные исследования (2013г.), диагноз витилиго до сих пор официально не входит в показания к применению.
Немедикаментозная терапия
1. Узкополосная ультрафиолетовая терапия (курс состоит из 20-100 процедур).
2.Селективная фототерапия (широкополосная ультрафиолетовая терапия) — более эффективна, уменьшает активность протекания витилиго. Процедуры назначают 2-3 раза в неделю. Длительность курса — 20-100 процедур.
3. Лечение лазерным излучением или монохроматическим светом — идентичные по эффективности процедуры. Курс рассчитан на 20-60 процедур. По данным исследований 2013г., более эффективен, чем узкополосная терапия.
4. При лечении витилиго также применяют препараты, повышающие чувствительность к свету, в сочетании с ПУВА-терапией (облучение ультрафиолетовым светом).
Препараты, повышающие чувствительность к свету:
- метоксален (пувален, оксорален, ламадин и проч.)
ПУВА-терапия проводится курсами по 15-25 процедур с перерывом в 1-3 месяца.
Наличие противопоказаний для ПУВА-терапии:
- беременность,
- злокачественные опухоли,
- повышенная чувствительность к облучению,
- заболевания желудка, печени, почек, сердечно-сосудистой системы, крови,
- возраст до 5 лет и старше 60 лет.
Следует отметить, что ПУВА-терапия наиболее эффективна, но имеет наибольшее количество побочных эффектов, по сравнению с другими немедикаментозными методами.
Хирургическое лечение витилиго
пересадка донорских участков кожи, предварительно подготовленных методом ПУВА (что стимулирует синтез кожного пигмента и улучшает приживляемость трансплантата), является быстрым методом лечения, позволяет достичь однородной окраски кожи и является действенной при лечении пациентов, которым не помогли методы консервативной терапии.
Больным витилиго рекомендуется исключение прямого солнечного облучения, использование солнцезащитных кремов.
Диетотерапия при витилиго:
Основная цель диеты – восстановление нормального обмена веществ, повышение содержания в организме меди, цинка, йода, железа и витаминов, как возможной причины появления болезни при отсутствии явного источника или в качестве дополнительного укрепляющего средства во время лечения.
Продукты, содержащие медь: печень трески, рыба, морепродукты, грибы, ананасы, бананы, вишня, малина, гречка, петрушка, сельдерей, инжир, абрикос, груша, ежевика, малина, вишня, орех грецкий, дыня, бобовые (горох, фасоль, чечевица).
Источник
Год утверждения 2016
Профессиональные ассоциации:
- Российское общество дерматовенерологов и косметологов
Оглавление
1. Краткая информация
2. Диагностика
3. Лечение
4. Реабилитация
5. Профилактика
1. Краткая информация
1.1 Определение
Витилиго – хроническое заболевание с появлением депигментированных пятен и обесцвеченных волос из-за разрушения меланоцитов в коже.
1.2 Этиология и патогенез витилиго
Этиология витилиго не выяснена.
Гипотезы патогенеза:
- генетическая
- аутоиммунная
- нейрогуморальная
- окислительного стресса
- меланоциторрагия
- аутоцитотоксическая
- конвергентная.
Аутоиммунный механизм:
- повреждение меланоцитов
- нарушение процессов меланогенеза в коже.
1.3 Эпидемиология витилиго
Распространенность 0,5 — 2%, не различается в возрастных популяциях.
1.4 Кодирование по МКБ 10
L80 – Витилиго
1.5 Классификация витилиго
По клинической картине
Несегментарное витилиго:
- генерализованное;
- акрофациальное;
- универсальное;
- смешанное (сочетание несегментарного и сегментарного);
- слизистых оболочек (более одного очага поражения);
- редкие варианты.
Сегментарное витилиго:
- унисегментарное;
- бисегментарное;
- плюрисегментарное.
Недетерминированное/неклассифицированное витилиго:
- фокальное;
- слизистых оболочек (один очаг).
1.6 Клиническая картина витилиго
В типичных случаях на коже, реже – на слизистых оболочках.
Депигментированные пятна:
- молочно-белого цвета
- разной формы
- разной величины
- с четкими границами
- нередко на месте травматизации кожи (феномен Кебнера)
- склонны к периферическому росту и слиянию.
В очагах депигментации возможны:
- участки остаточной пигментации
- гиперпигментация кожи реже, особенно выражена по периферии очагов
- обесцвеченные волосы
- эритема и шелушение кожи в отдельных случаях
Локализация очагов витилиго:
- веки
- периорбитальные области
- шея
- подмышечные впадины
- туловище
- локтевые суставы
- предплечья
- тыл кистей и стоп
- половые органы
- промежность
- коленные и голеностопные суставы
- голени.
Возможно сочетание с одним или несколькими гало-невусами — пигментные с депигментированным ореолом.
2. Диагностика витилиго
2.1 Жалобы и анамнез
Жалобы:
- ограниченные или распространенные белые пятна на коже и/или слизистых оболочках
- иногда зуд.
Провоцирующие факторы:
- солнечные ожоги
- травмы
- психоэмоциональное перенапряжение.
2.2 Физикальное обследование
Описано в разделе «Клиническая картина».
2.3 Лабораторная диагностика
Клинический и биохимический анализы крови, анализ мочи:
- для исключения сопутствующей соматической патологии,
- для выявления противопоказаний к фототерапии.
Выявление аутоиммунных заболеваний щитовидной (в сыворотке крови):
- ТТГ,
- антитела к тиреоглобулину,
- антитела к тиреоидной пероксидазе.
Выявление сопутствующей аутоиммунной патологии:
- антинуклеарные антитела,
- антитела к париетальным клеткам желудка.
- другие.
Гистологическое исследование биоптатов кожи:
- неясный диагноз
- клинически невозможно определить вариант дисхромии кожи.
2.4 Инструментальная диагностика
Осмотр кожи с лампой Вуда:
- для более четкой визуализации очагов витилиго
- для дифференциальной диагностики с другими дисхромиями кожи.
Фотографически фиксировать вид и расположение очагов для оценки эффективности лечения.
2.5 Иная диагностика
Для исключения противопоказаний к фототерапии и ПУВА-терапии консультации:
- терапевта (педиатра),
- эндокринолога,
- офтальмолога,
- акушера-гинеколога
3. Лечение витилиго
3.1. Консервативное лечение
Аппликация 1 раз в сутки одного из топических глюкокортикостероидных препаратов (на выбор крем, мазь):
- метилпреднизолон ацепонат;
- 0,05% алклометазона дипропионат;
- бетаметазон;
- клобетазол.
Топические глюкокортикостероидные препараты:
- первая линия при ограниченных формах несегментарного и сегментарного витилиго;
- умеренная эффективность;
- непрерывная или интермиттирующая методики;
- непрерывно 1 раз/сутки не более 2-3 месяцев детям при умеренной или высокой степени активности, взрослым — при высокой или очень высокой степени активности;
- при витилиго на лице непрерывно не рекомендуется;
- интермиттирующая методика — 4-6 курсов 2 недели с интервалом 2 недели при высокой или очень высокой степени активности и отсутствии побочных эффектов;
- местные побочные эффекты (стероидные акне, атрофия кожи, стрии, гирсутизм, инфекционные осложнения);
- риск системного действия.
Аппликации топических ингибиторов кальциневрина 2 раза в сутки 3 месяца и более (на выбор):
- 0,1% такролимус мазь;
- 0,03% такролимус мазь;
- 1% пимекролимус крем.
Топические ингибиторы кальциневрина:
- альтернатива при отсутствии эффекта от топических глюкокортикостероидов;
- более безопасные, поскольку не вызывают атрофии кожи;
- курс лечения 3 месяца и более;
- не следует комбинировать с фототерапией или солнечным облучением, т.к. повышается риск опухолей кожи;
- показание off label.
Узкополосная средневолновая ультрафиолетовая терапия длиной волны 311 нм:
- при несегментарном витилиго эффективнее ПУВА-терапии;
- начальная доза 0,1-0,25 Дж/см2 2-3 раза в неделю (но не подряд);
- в каждую процедуру разовую дозу увеличивают на 5-20% до слабой/умеренной эритемы без зуда или боли;
- при эритеме разовую дозу фиксируют;
- от 20 до 100 процедур и более на курс;
- наиболее эффективный метод — после 6 мес. репигментация 42,9%, в контроле – 3,3%.
Широкополосная средневолновая ультрафиолетовая терапия длиной волны 280-320 нм (селективная фототерапия):
- начальная доза 0,01-0,025 Дж/см2или 25-30% от минимальной эритемной дозы;
- увеличение дозы через каждые 2-4 процедуры до слабой/умеренной эритемы без зуда и боли;
- при эритеме дозу фиксируют, в среднем от 0,1 до 0,59 Дж/см2;
- 2-3 раза в неделю;
- от 20 до 100 процедур и более на курс.
- после 12 мес. репигментация более 75% площади поражения в 57,1% случаев;
- способствует уменьшению активности течения заболевания.
Терапия ультрафиолетовым эксимерным лазерным излучением с длиной волны 308 нм:
- начальная доза 50-100 мДж/см2;
- на коже лица, шеи и подмышек начальная доза 50 мДж/см2(0,5 минимальной эритемной);
- на туловище или конечностях начальная доза 100 мДж/см2(1 минимальная эритемная);
- 2 раза в неделю;
- каждую или через процедуру увеличение на 25-100 мДж/см2до слабой/умеренной эритемы без зуда или боли;
- при последующих процедурах дозу фиксируют или увеличивают на 25-50 мДж/см2;
- от 20 до 60 процедур и более на курс;
- при монотерапии репигментация разной степени в 85% очагов;
- наибольший эффект в чувствительных к ультрафиолетовому свету зонах.
Терапия ультрафиолетовым эксимерным монохроматическим светом с длиной волны 308 нм:
- начальная доза 0,05-0,2 Дж/см2(50-70% минимальной эритемной);
- 2 раза в неделю;
- каждую или через 1-2 процедуры увеличение на 0,05-0,1 Дж/см2 (10-40 % минимальной эритемной) до слабой/умеренной эритемы без зуда и боли;
- при эритеме доза фиксируется;
- от 20 до 60 процедур и более на курс;
- эффективнее узкополосной фототерапии с длиной волны 311 нм: репигментация 75% поражений в 37,5% и 6% очагов;
- равно эффективна с ультрафиолетовым эксимерным лазером.
ПУВА-терапия:
- пероральная фотосенсибилизация 0,8 мг/кг веса амми большой плодов фурокумарины за 2 часа до облучения длинноволновым ультрафиолетовым светом (320-400 нм);
- начальная доза УФА 25-50% от минимальной фототоксической или 0,1-0,5 Дж/см2;
- 2-3 раза в неделю, но не подряд;
- на 2-3 процедуру увеличение дозы на 10-20% или на 0,2-0,5 Дж/см2 до слабой эритемы;
- максимальная разовая доза 5 Дж/см2;
- 15-25 процедур с интервалом 1-3 месяца или 100 процедур и более за курс;
- наибольшее количество побочных эффектов (фотосенсибилизация глаз и кожи, риск катаракты и рака кожи);
- приводит к выраженной гиперпигментации и формированию резкого контраста между пораженной, репигментированной и видимо здоровой кожей.
3.2 Хирургическое лечение
Не применяется.
3.3 Иное лечение
Не применяется.
4. Реабилитация при витилиго
Не применяется.
5. Профилактика и диспансерное наблюдение при витилиго
Рекомендуется избегать:
- стрессовых ситуаций
- интенсивного солнечного облучения
- травматизации кожи
- защищать пораженную кожу от солнечных лучей солнцезащитными средствами.
{«status»:»error»,»message»:»Ошибка вызова получения семантически связанных документов»}
Источник

Библиотека
Premium Aesthetics
Витилиго — прогрессирующее нарушение пигментации кожи вследствие разрушения меланоцитов, приводящее к обесцвечиванию некоторых участков или всего тела.
В нашей компании Вы можете приобрести следующее оборудование для лечения витилиго:
- Fraxel (Solta Medical)
- M22 (Lumenis)
- AcuPulse (Lumenis)
Распространенность заболевания в мире находится на уровне 0,5–2,0%, средний возраст появления — 20 лет. Витилиго не имеет расовой или этнической принадлежности, хотя более заметно на темной коже.
Этиология и патогенез
Витилиго является многофакторным пигментным расстройством со сложным патогенезом, связанным как с генетическими, так и с негенетическими факторами. На сегодняшний день предложено несколько теорий возникновения данного заболевания, но его точная причина все еще остается неизвестной. Единственными доказанными фактами являются отсутствие функциональных меланоцитов в коже и потеря гистохимически распознаваемых пигментных клеток вследствие их разрушения.
Теории появления витилиго:
- Аутоиммунная теория — гуморальный и клеточный иммунный ответы меняются таким образом, что вызывают деструкцию меланоцитов. Наиболее убедительным доказательством аутоиммунного фактора является наличие циркулирующих антител против меланоцитов у пациентов с витилиго.
- Нейронная теория — нейрохимический медиатор разрушает меланоциты или ингибирует выработку пигмента ими.
- Окислительно-антиоксидантная теория — метаболический продукт синтеза меланина разрушает меланоциты.
- Теория внутреннего дефекта меланоцитов — пигментные клетки имеют врожденную аномалию, которая препятствует их нормальному росту и дифференцировке.
В наследовании участвуют определенные гены, связанные с биосинтезом меланина, клеток реакцией на окислительный стресс и регуляцией аутоиммунного ответа. Также считается, что генетические факторы влияют на возраст появления витилиго. В целом же вероятность развития данного заболевания у ближайших родственников (детей) пациента составляет около 30%.
Клинические проявления
В большинстве случаев витилиго диагностируется при стандартном медицинском осмотре. Оно проявляется в виде приобретенных депигментированных областей, окруженных нормальной кожей. Данные области, как правило, молочно-белого цвета, круглые, овальные или вытянутые, в том числе неправильной формы, с четкими контурами. С течением времени зоны депигментации увеличиваются в размерах, причем скорость этого процесса спрогнозировать невозможно. В некоторых случаях для диагностики небольших очагов витилиго может потребоваться лампа Вуда — обычно у людей с I фототипом, т.е. очень светлой, белоснежной кожей.
Чаще всего витилиго возникает на лице, шее, предплечьях, ступнях, дорсальной (внешней) стороне рук, а также на пальцах и коже головы. На лице поражения обычно распределяются вокруг глаз (периорбитально) и рта (периорально) (рис. 1). Если витилиго принимает генерализованную форму, могут обесцвечиваться половые органы, ареолы и даже соски.
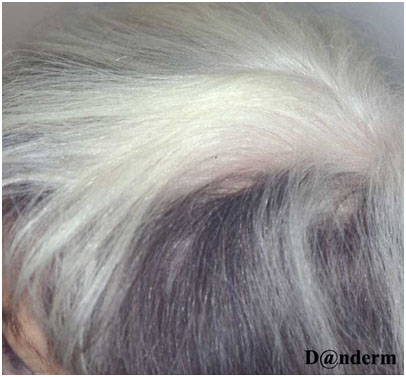
У пациентов с витилиго зачастую проявляется феномен Кебнера — возникновение поражений в местах постоянного раздражения или травмы кожи. Области длительного трения, порезов и ожогов обесцвечиваются в 20–60% случаев. В пораженных зонах волосы некоторое время могут оставаться темными, но постепенно утрачивают пигмент — это явление называется лейкотрихией (рис. 2). Спонтанная репигментация таких волос маловероятна.
Клинические варианты:
- Трехцветное витилиго — характеризуется промежуточной зоной гипопигментации между депигментированным центром и нормальной кожей. Постепенно гипопигментированные области становятся полностью белыми, но пока они существуют, у пациента есть 3 цветовых варианта кожи: естественный, осветленный и белый (рис. 3). Выраженность трехцветного витилиго зависит от исходного фототипа — чем он темнее, тем более заметна цветовая градация.
- Четырехцветное витилиго — в местах перифолликулярной репигментации присутствует дополнительный, темно-коричневый цвет.
- Краевое воспалительное витилиго — очень редкий вариант, при котором у поражений имеется красная выпуклая граница (рис. 4). Она присутствует сразу, либо появляется через несколько месяцев или лет. Также может присоединяться небольшой зуд.
Сегментарное витилиго
Проявляется в виде одного или нескольких пятен, которые повторяют линии Блашко на теле.
Линии Блашко представляют собой тип (паттерн) распространения приобретенных кожных заболеваний на коже и слизистых человека. Эти линии не соответствуют известным нервным, сосудистым и лимфатическим структурам, а отражают именно модель развития болезни. Считается, что характеристики данного паттерна «прописаны» в ДНК (рис. 5).
Сегментарное витилиго в большинстве случаев одностороннее и не пересекает срединную линию тела. Этот вариант болезни обычно начинается рано и быстро распространяется в пораженной области. Сегментарное витилиго не связано с патологиями щитовидной железы или другими аутоиммунными заболеваниями.
Несегментарное витилиго
Данный термин включает в себя все типы витилиго, которые нельзя классифицировать как сегментарное:
- Очаговое витилиго — проявляется одним или несколькими пятнами на разных сегментах тела.
- Генерализованное витилиго — обширные зоны поражения, охватывающие несколько сегментов:
- Акрофациальное витилиго — депигментация наблюдается вокруг рта и на пальцах.
- Вульгарное витилиго — множественные очаги депигментации, случайным образом рассеянные по телу.
- Универсальное витилиго — полная или почти полная депигментация всей кожи.
Микроскопия пораженных участков показывает отсутствие меланоцитов в сочетании с потерей эпидермальной пигментации. По краям наблюдаются поверхностные периваскулярные и перифолликулярные лимфоцитарные инфильтраты.
Рис. 1. Винни Харлоу (Winnie Harlow) — модель, которая благодаря витилиго стала одним из «ангелов» бренда Victoria’s Secret. Можно заметить симметричную депигментацию вокруг рта, на предплечьях, кистях и в подмышечной области (GettyImages)

https://images3.cosmopolitan.ru/upload/img_cache/984/984ef570f307d67b2cbd97c45bbcf050_fitted_740x0.jpg
Рис. 2. Лейкотрихия в области витилиго на волосистой части головы (Danish national service on dermato—venereology)

https://www.danderm-pdv.is.kkh.dk/atlas/4-37-1.html
Рис. 3. Трехцветное витилиго (Vitiligo Centre Australia)
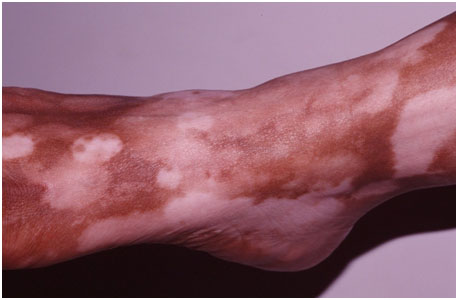
https://i0.wp.com/vitiligocentreaustralia.com.au/wp-content/uploads/2018/06/VitiligoTrichromeT2.jpg?ssl=1
Рис. 4. Краевое воспалительное витилиго (Verma S. Inflammatory vitiligo with raised borders and psoriasiform histopathology. Dermatol Online J 2005; 11: 13)
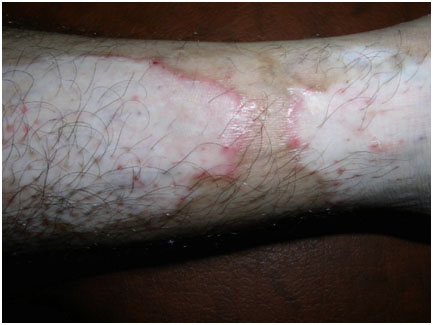
https://escholarship.org/content/qt51m233wk/inner/2.jpg
Рис. 5. Линии Блашко (Tenea D. The puzzle of the skin patterns. Integrative Med Int 2016; 4: 1–12)
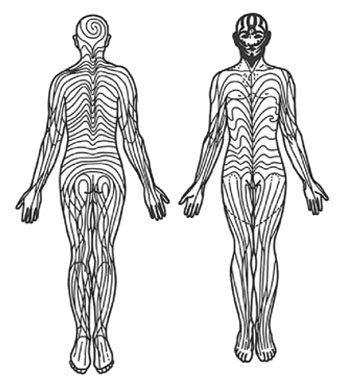
https://www.researchgate.net/publication/311867574/figure/fig1/AS:565483080347648@1511833080169/Lines-of-Blaschko-reproduced-from-the-original-drawing-completed-on-the-head-according.png
Принципы лечения
Специфического патогенетического метода лечения витилиго на сегодняшний день нет. Это связано с тем, что мы пока не до конца понимаем причины данного заболевания и все звенья его патогенеза. Однако известно, что витилиго не является жизнеугрожающим состоянием и чаще всего вызывает лишь психологический дискомфорт у пациентов. Впрочем, он может быть достаточно сильным при локализации поражений на открытых участках кожи — например, лице.
Пациентам со светлой кожей (I–II фототипы) лечение может не потребоваться. Если у них нет обширных поражений, и/или они не сильно выделяются на фоне и без того светлой кожи, проводить терапию нецелесообразно. Лучшей стратегией в данном случае является качественная защита от солнца во избежание потемнения здоровых участков тела.
Для лечения витилиго сегодня используются различные методики. При этом ни одна из них не дает предсказуемо хороших результатов — ответ сильно варьируется в индивидуальном порядке.
Топические стероиды
Топические кортикостероиды популярны у пациентов с локализованным витилиго, поскольку их легко и удобно использовать. Однако результаты такой терапии признаны умеренно успешными. Обычно назначаются препараты средней силы — их применяют 1 месяц, после чего врач оценивает эффект и корректирует дозу. Среди нежелательных реакций возможно развитие кортикостероидной атрофии кожи, поэтому необходим постоянный врачебный контроль.
Ингибиторы кальциневрина
Мазь с такролимусом и крем с пимекролимусом являются достаточно эффективными средствами лечения витилиго, особенно при поражении головы и шеи. Они могут использоваться в сочетании с местными стероидами. Исследования показали, что применение ингибиторов кальциневрина вместе с лазерной терапией или узкополосным ультрафиолетом спектра B улучшает результаты лечения.
Аналоги витамина D
Аналоги витамина D (кальципотриол, такальцитол) регулируют местный иммунный ответ, а также влияют на созревание и дифференцировку меланоцитов. Хотя роль аналогов витамина D в лечении витилиго до конца не ясна, ученые склоняются к их использованию в качестве дополнительной терапии.
Афамеланотид
Афамеланотид — это синтетический аналог альфа-меланоцит-стимулирующего гормона (α-MSH). Он связывается с рецептором меланокортина-1, стимулируя пролиферацию меланоцитов и меланогенез. Афамеланотид поставляется в виде подкожного импланта. Побочные реакции включают в себя гиперпигментацию нормальной кожи, тошноту и боль в животе.
Ингибиторы янус-киназы
Ингибиторы янус-киназы (тофацитиниб) хорошо сочетаются с другими методами лечения витилиго. Результаты такого подхода многообещающие, но в целом необходимы дальнейшие исследования.
Макияж
При наличии небольших зон депигментации на фоне темной кожи можно использовать макияж. Это позволяет многим пациентам с витилиго чувствовать себя комфортно в обществе.
Отбеливание здоровой кожи
Если не получается вернуть окраску депигментированным областям, можно попробовать отбелить окружающую здоровую кожу. Обычно данный метод используют при генерализованных формах витилиго, когда зон с нормальной окраской меньше, чем обесцвеченных. Для этого используется гидрохинон и другие депигментирующие агенты.
Хирургия
Хирургические методы лечения витилиго заключаются в пересадке эпидермальных или дермо-эпидермальных графтов, а также культивированных меланоцитов в пораженные области. Эти подходы используются только при очаговом витилиго и только на небольших участках.
Фототерапия узкополосным UVB
Фототерапия узкополосным ультрафиолетом спектра В (narrowband UVB, NB-UVB) является методикой выбора у взрослых и детей с генерализованным витилиго. Обычно для этого используются длины волн 311–312 нм, частота процедур — 2–3 раза в неделю. Метод абсолютно безопасен, поэтому может применяться у детей, беременных и кормящих женщин. Краткосрочные побочные эффекты NB-UVB включают в себя зуд, жжение и ксероз, которые обычно проходят самостоятельно.
Пациентам с витилиго рекомендуется проводить фототерапию длительными курсами, поскольку для оценки результата требуется не менее 6 месяцев. При этом загорает и нормальная кожа, что в ряде случаев делает контраст с областями витилиго еще более заметным — особенно если в итоге репигментация пораженных зон не наступает. Поэтому перед началом фототерапии следует обсудить с пациентом возможные последствия данного лечения и использовать мощную фотозащиту на здоровой коже.
ПУВА-терапия
Фототерапия ультрафиолетом спектра А (UVA) с фотосенсибилизатором псораленом (psoralen) называется ПУВА-терапией (Psoralen and Ultraviolet A, PUVA). Псорален применяется местно или перорально перед облучением кожи для усиления ее чувствительности к свету. Побочные эффекты: тошнота, фототоксические реакции, риск появления рака кожи.
На сегодняшний день узкополосный ультрафиолет спектра В постепенно вытесняет ПУВА-терапию в лечении витилиго, поскольку он является достаточно эффективным, но имеет меньше побочных эффектов. Обзор научных статей за 2017 год показал, что пациенты в целом реагируют лучше на NB-UVB, чем на ПУВА.
Лазерная терапия
В ряде случаев внешний вид пациентов с витилиго можно улучшить, используя фракционные лазеры (неаблятивный и аблятивный фракционный фототермолиз). Поскольку неэстетический вид при этом заболевании в значительной степени вызван резкой границей между нормальной и пигментированной кожей, на ситуацию можно положительно повлиять путем сглаживания этой границы.
Фракционный лазер создает микрозоны повреждения на депигментированном и нормальном участке кожи, в ходе заживления которых происходит локальная миграция меланоцитов из областей здоровой кожи в зону депигментации — это позволяет сгладить границу перехода между участками и добиться улучшения внешнего вида. В качестве фракционных лазеров лучше всего использовать Fraxel, ResurFX M22 и Acupulse.
В нашей компании вы можете приобрести самое современное косметологическое оборудование
- Аппараты с IPL (Intensive Pulse Light)
- Фотопневматическая терапия
- Аблятивные СО2-лазеры
- Оборудование для дерматоскопии
- Многомодульные косметологические платформы
Аппараты — Витилиго
M22
Многомодульная платформа IPL, фракционный лазер, Nd:YAG, Nd:YAG QS
Все Аппараты
Другие Показания
Источник


