Как снять отек при аллергическом дерматите

Аллергия – опасное состояние организма, имеющее много проявлений и причиняющее больному немало страданий. Одна из самых неприятных болезней из данной категории – аллергический дерматит. Под этим термином в медицине принято объединять воспалительные процессы на коже, причина которых – аллергические реакции.
Описание
Дерматитом называется воспаление кожи. Очень часто дерматит имеет аллергическую этиологию. Однако далеко не всегда. Например, в результате ожога может возникнуть дерматит неаллергической природы.
В основе механизма возникновения аллергии лежит защитная реакция иммунной системы на внешние раздражители – аллергены. Они могут иметь как биологическое, так и небиологическое происхождение. Так, например, больной может страдать аллергией на продукты питания, пыльцу, шерсть животных. Проявления аллергии могут появляться и в результате воздействия химикатов, даже солнечного света и холода.
У взрослых и детей, страдающих аллергией, воздействие аллергенов приводит к активизации иммунной системы. В результате сложных биохимических процессов происходит интенсивное выделение медиаторов воспаления – гистаминов и цитокинов. Часто этот процесс затрагивает кожу. Именно в этом случае и возникает аллергический дерматит.
При аллергическом дерматите количество попавшего в организм аллергена не связано напрямую с тяжестью аллергической реакции. Гораздо важнее уровень чувствительности иммунной системы к аллергену. Однако степень тяжести аллергической реакции может быть пропорциональна длительности воздействия аллергена на организм.
Большое влияние на то, как будет протекать аллергический дерматит у конкретного человека, оказывают его уровень здоровья и иммунитета. Также у людей старшего возраста заболевание обычно протекает в более легкой форме.
Признаки аллергии редко проявляются только в виде дерматита. У больного дерматитом могут время от времени наблюдаться и другие формы аллергии – ринит, астма, отеки, аллергический конъюнктивит.
Аллергены, вызывающие дерматит, могут попадать в организм по-разному. Самый распространенный способ – непосредственный контакт с кожей. Однако нередко аллергены попадают в организм через ЖКТ или органы дыхания.
Раздражители делятся на следующие группы:
- физические (холод, солнечный свет),
- химические (лекарства, косметика, средства бытовой химии, химикаты),
- биологические (слюна и шерсть животных, пыль, пыльца, сок и смола растений),
- пищевые (содержащиеся в продуктах питания).
Наиболее часто аллергические дерматиты вызывают такие вещества, как:
- формальдегид,
- эпоксидная смола,
- никель,
- кислоты и щелочи.
К прочим причинам, способствующим возникновению аллергических дерматитов, помимо аллергенов, можно отнести:
- стрессы,
- нарушения работы желудочно-кишечного тракта,
- плохую экологическую обстановку.
К группам повышенного риска возникновения аллергического дерматита относятся представители следующих профессий:
- медицинские работники,
- косметологи,
- строители,
- повара.
Может ли заболевание передаваться от человека к человеку? Аллергический дерматит – это неинфекционное заболевание, и поэтому незаразное. Нельзя передать аллергический дерматит при контакте с другим человеком.
Существует несколько типов аллергического дерматита. Самые распространенные из них:
- контактный,
- токсико-аллергический (токсидермия),
- атопический.
Контактный аллергический дерматит
Контактный дерматит имеет одну основную причину – это непосредственное воздействие аллергена на кожу. Наиболее распространены следующие аллергены:
- пыль,
- пыльца,
- химикаты,
- слюна и шерсть животных,
- некоторые бытовые материалы (латекс, краски, пластмассы, смолы),
- косметические средства и мази.
Обычно высыпания при контактном аллергическом дерматите у взрослых исчезают после прекращения контакта кожи с аллергеном.
Контактный дерматит обозначается в международной классификации болезней МКБ кодом L23. В соответствии с этой классификацией выделяют подтипы контактного дерматита, вызываемые:
- металлами,
- клейкими веществами,
- лекарствами,
- косметикой,
- красителями,
- контактом пищевых продуктов с кожей,
- растениями,
- прочими химическими веществами.
В особую категорию выделяются дерматиты неясной этиологии, причина которых точно не установлена.
При контактном аллергическом дерматите у взрослых заболевание далеко не обязательно появляется сразу же после контакта аллергена с кожей. На формирование аллергической реакции может уйти до нескольких недель.
Для контактного типа болезни характерна резко очерченная область воспаления, повторяющая по форме область контакта кожи с раздражителем. Однако нередко область воспаления может быть и больше области контакта. Иногда, например, при фитодерматите, вызванным пыльцой растений, такая область может и отсутствовать.
В одних случаях проявления болезни ограничиваются небольшим покраснением кожи, а в других могут возникать отеки, крапивница, кожа покрывается пузырьками, наблюдается сильный зуд.
Контактный аллергический дерматит лица более характерен для женщин – из-за частого использования косметических средств. Однако и мужчины также могут столкнуться с таким явлением при использовании одеколонов и лосьонов.
Очень частая причина болезни – растения. У этой разновидности заболевания есть даже свое название – фитодерматит. Раздражение может вызвать пыльца или сок растений. А у некоторых растений сок обладает фотосенсибилизирующим действием. В результате воздействия жидкости кожа становится чрезвычайно чувствительной к солнечному свету. Из-за этого у человека могут появиться ожоги от простого пребывания на улице без одежды в солнечный день.
Влияние холода также может приводить к негативной кожной реакции. Кожа становится сухой и тонкой, покрывается трещинами, появляются шелушение и зуд.
Токсидермия
Токсико-аллергический дерматит появляется тогда, когда аллергены попадают в организм через дыхательные пути, пищеварительный тракт или через кровь при инъекциях. Причиной раздражения в этом случае могут служить:
- продукты питания,
- косметика (духи, краски для волос, кремы, дезодоранты и т.д.),
- бытовая химия (краски, лаки, стиральные порошки),
- лекарства.
К высокосенсибилизирующим лекарственным средствам относятся:
- беталактамные антибиотики,
- сульфаниламиды,
- анестетики.
Атопический дерматит
Он характерен в основном для младшего детского возраста. Большая часть случаев манифестации заболевания происходит в возрасте до года. Кроме того, атопический дерматит – генетически обусловленная болезнь. Как правило, атопическая форма заболевания проходит со временем, и когда человек становится взрослым, у него уже не обнаруживается признаков патологии.
Стадии аллергического дерматита
Аллергический дерматит в своем развитии проходит 3 стадии:
- острая,
- подострая,
- хроническая.
Острая фаза обычно возникает спустя 1-2 дня после контакта с раздражителем или сразу же после этого события. Она характеризуется наиболее острыми проявлениями – покраснением кожи, сыпью, пузырьками. При подострой стадии симптомы воспаления уменьшаются, однако кожа начинает шелушиться. При хронической стадии наблюдается утолщение кожи, однако периодически происходят приступы обострений.
При острой форме болезни можно выделить три этапа:
- эритематозный,
- везикулезный,
- некрозный.
На эритематозном этапе наблюдается появление красных пятен на коже. Везикулезный сопровождается появлением пузырьков различных размеров, которые затем вскрываются с образованием корочек и эрозий. При некротической фазе происходит омертвение кожных тканей с образованием язв и рубцов.
Прогноз
Аллергический дерматит обычно не угрожает жизни, однако запускать болезнь не стоит. Иногда для исчезновения симптомов достаточно устранить раздражающие факторы.
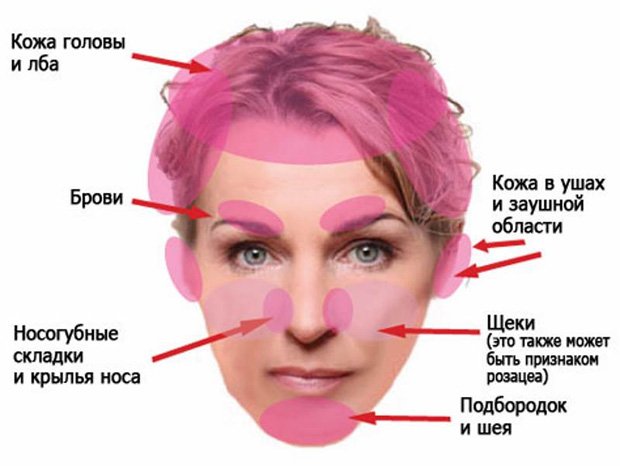
Определенную опасность представляет тяжелый аллергический дерматит на лице. При отсутствии лечения эта форма может перейти в отек Квинке, затрагивающий дыхательные пути, а это уже представляет непосредственную угрозу для жизни.
Симптомы
Проявления аллергических дерматитов разнообразны. Это могут быть сыпь, покраснение, отеки, пузырьки, волдыри. Но самые неприятные симптомы – зуд, жжение и прочие болезненные ощущения. При вскрытии пузырьков могут образовываться эрозивные участки.
Болезнь может иметь сезонное течение и обостряться в определенное время года, обычно зимой. Кроме того, если раздражающие факторы прекращают воздействие на кожу и организм в целом, то проявления болезни могут временно исчезать.
Для контактной формы поначалу характерны ярко-красные пятна на участках кожи, имеющих контакт с аллергеном. Затем пятна заменяются пузырьками, наполненными жидкостью. Воспалительный процесс обычно сопровождается сильным зудом.
Токсидермия может сопровождаться болями в мышцах и суставах, головными болями, повышением температуры. Токсидермия, вызванная приемом антибиотиков, часто проявляется появлением везикул, шелушением кожи, приемом сульфаниламидов – эритематозными высыпаниями в районе паха и на кистях рук. Может также наблюдаться воспаление слизистой оболочки ротовой полости.
Самая тяжелая форма токсидермии – синдром Лайелла. Он может сопровождаться:
- ознобом;
- повышением температуры;
- головной болью;
- тошнотой;
- обезвоживанием;
- покраснением кожи, а затем появлением волдырей и эрозий в складках кожи на ягодицах и в подмышках.
Довольно редкий симптом – появление бледности на коже вокруг носа, глаз, рта. Это связано с нарушением работы мелких кровеносных сосудов.
К осложнениям аллергического дерматита относятся:
- гнойные поражения кожи,
- грибковая инфекция,
- кожная атрофия.
Крапивница
Крапивница – один из наиболее тяжелых симптомов аллергического дерматита. Она получила свое название из-за характерного вида высыпаний, напоминающих ожог из-за соприкосновения кожи с крапивой. Кроме того, крапивница обычно сопровождается сильным зудом. Крапивница нередко может перетекать в такие тяжелые аллергические формы, как отек Квинке и анафилактический шок. Поэтому при появлении крапивницы необходимо срочно обратиться к врачу.
Диагностика
При диагностике важно не только идентифицировать тип болезни, но и отделить воспаление кожи аллергического происхождения от неаллергического. Иначе лечение будет неэффективным. Также важно не заниматься самолечением. Больного должен обследовать кожный врач. Он же назначает различные виды анализов. Для выявления типа аллергена нередко проводятся кожные скарификационные или аппликационные тесты. Однако наиболее точный тест – исследование крови на иммуноглобулины.
Лечение
Лечением заболевания занимается кожный врач (дерматолог), а также аллерголог. Лечение заключается как в облегчении местных проявлений (зуд, воспаление), так и в препятствовании воздействия на организм аллергенов. Кроме того, необходимо избавиться от провоцирующих факторов – стрессов, заболеваний ЖКТ, и т.д.
Следует помнить, что лечение, направленное только на облегчение симптоматики, будет оказывать временный эффект. Надежнее всего будет оградить пациента от настоящих причин болезни – аллергенов, вызывающих иммунную реакцию.
Лечение при помощи лекарственных препаратов
Лекарства, применяемые при заболевании, делятся на наружные и внутренние. Основной упор делается на применении кремов и мазей. Среди них выделяют следующие категории:
- увлажняющие;
- кератолитические (отшелушивающие);
- противовоспалительные (гормональные и негормональные);
- бактерицидные, содержащие антибиотики (чаще всего применяются эритромицин и тетрациклин).
Есть и мази, содержащие сразу несколько компонентов разных типов. Они оказывают комплексное действие на кожу. Гормональные мази не рекомендованы детям. Они могут использоваться при неэффективности других средств, обычно короткими курсами (не более 5 дней).
Другая группа препаратов – системные. Они принимаются внутрь и назначаются врачом только при неэффективности местных средств. В число таких препаратов входят:
- противовоспалительные
- антигистаминные (цетиризин, лоратадин, клемастин)
- препараты для нормализации работы ЖКТ
- витаминные комплексы.
Первая линия системных препаратов – антигистаминные. Такие старые и проверенные препараты, как клемастин, димедрол и супрастин обладают высокой эффективностью. Однако у них есть много побочных эффектов. Например, они вызывают снижение реакций ЦНС, повышенную сонливость. Поэтому длительными курсами чаще назначают антигистаминные препараты 2 поколения – цетиризин, лоратадин.
Стероидные противовоспалительные препараты при аллергическом дерматите внутрь обычно не назначаются. Исключение может быть сделано для тяжелых форм заболевания.
Также внутрь могут назначаться седативные препараты, средства для нормализации работы ЖКТ (ферментные препараты, пробиотики). Особенно полезны энтеросорбенты, так как они помогают вывести из ЖКТ токсины и аллергены.
При беременности для лечения может применяться ограниченное количество препаратов. Прежде всего, это блокаторы гистаминных рецепторов, такие, как тавегил, супрастин, цетиризин.
Лечение диетой
Другой важный метод лечения – диетотерапия. Во многих случаях аллергические реакции на коже идут рука об руку с пищевой аллергией. Следует выявить и исключить из рациона продукты, обладающие повышенной аллергенностью.
Самыми опасными продуктами в данном плане признаны:
- морепродукты,
- арахис,
- лесные орехи,
- соя,
- яйца,
- пшеница,
- молоко.
Также рекомендуется отказаться от маринадов, шоколада, цитрусовых, клубники, кофе, мяса жирных сортов.
Впрочем, аллергеном может быть практически любой продукт, животного или растительного происхождения. Поэтому, если источник аллергии неизвестен, то следует вести пищевой дневник, в котором бы указывались все продукты, употребляемые пациентом в пищу за определенный день. Предпочтение следует отдавать натуральным продуктам, не содержащим консервантов и красителей. Ведь среди них много опасных аллергенов. Также рекомендуется снизить потребление соли и сахара.
К продуктам с низкой степенью аллергенности относятся:
- нежирные сорта мяса и рыбы, индюшатина;
- свежие овощи и фрукты, за исключением цитрусовых и тех, которые имеют красный цвет;
- зелень;
- каши.
Также людям, страдающим аллергией, рекомендуется потреблять большое количество жидкости (не менее 1,5 л в день). Следует ограничить потребление кофе, исключить алкоголь. Запрещены также соления, колбасы и копчености, майонез, приправы, соусы.
Важен и метод приготовления блюд. Жарка и приготовление на гриле повышают аллергенность любых продуктов. Поэтому лучше всего блюда варить или приготовлять их на пару.
Прочие методы
Нередко лечат аллергический дерматит и при помощи таких методов, как лазеротерапия, ИК-терапия и УФ-терапия.
Из народных средств при аллергии нередко используются мази на основе облепихового масла, отвары на основе лекарственных растений, которыми обрабатывают пораженные участки кожи. Лекарства на основе трав оказывают местное противозудное и противовоспалительное действие.
Профилактика
Многие разновидности болезни имеют генетически обусловленную природу. Значит ли это, что невозможно предотвратить появление данного заболевания? Разумеется, нет. Любой аллергический дерматит возникает только под влиянием провоцирующих факторов. Следовательно, нужно по возможности избегать их влияния. Необходимо соблюдать гипоаллергенную диету, не использовать раздражающие кожу моющие средства, и т.д.
Если возникает потребность в использовании опасных в аллергенном плане химикатов, то рекомендуется работать с ними, используя средства защиты. Но следует помнить, что резина, входящая в состав многих перчаток, также является потенциальным аллергеном. Если латекс раздражает кожу, то следует поменять резиновые перчатки на перчатки из ПВХ.
Источник
Лечение аллергических дерматитов, как и большинства заболеваний, обусловленных повышенной чувствительностью иммунитета, связано с изолированием пациента от провоцирующего фактора. В этом случае речь идет о медикаментах, компонентах рациона, химических веществах, растениях и других биологических факторах.
Классификация
 Не зависимо от того каким образом раздражитель смог провзаимодействовать с телом человека, ответ организма подчиняется определенным законам развития аллергических реакций. Будь то непосредственный контакт с кожей или алиментарный путь – при приеме пищи. Важно определить конкретный «виновный» аллерген, что достигается тщательным сбором сведений о среде, окружающей больного, и проведением специальных лабораторных тестов на аллергены.
Не зависимо от того каким образом раздражитель смог провзаимодействовать с телом человека, ответ организма подчиняется определенным законам развития аллергических реакций. Будь то непосредственный контакт с кожей или алиментарный путь – при приеме пищи. Важно определить конкретный «виновный» аллерген, что достигается тщательным сбором сведений о среде, окружающей больного, и проведением специальных лабораторных тестов на аллергены.
Принято выделять следующие виды дерматита, обусловленного повышенной реактивностью иммунной системы:
Контактный аллергический – встречается часто и возникает вследствие прямого воздействия вещества на кожные покровы. Это могут быть как различные химические элементы, так и сок/пыльца растений.
Токсикодермия – путь попадания аллергена в этом случае эндогенный, то есть через пищеварительную систему, дыхательные пути, влагалище или кровь. Среди причин здесь на первое место выходят медикаменты, как правило, антибиотики или кортикостероиды (гормональные препараты). В определенных случаях очаги воспаления на коже может вызывать попадание спермы во влагалище женщины. Ответ организма бывает генерализованным – вплоть до повышения температуры, нарушений со стороны пищеварительной системы, наличия слабости, головокружения.
Атопический дерматит – здесь немалую роль играет генетический фактор и возникает он чаще у детей. По мнению доктора Комаровского, для развития заболевания, необходимы три фактора:
попадание из кишечника в кровь провоцирующего элемента;
обильное потоотделение у ребенка;
присутствие во внешней среде чего-то, что бы касалось кожи и реагировало с потом.
Фиксированная эритема является частным вариантом токсидермии, проявляется строго локальным отграниченным пятном на слизистой или коже. Очагов может быть несколько, но они остаются строго разделенными с окружающими тканями. Здесь на первый план выходит лекарственная этиология.
Несмотря на сходное лечение, определение вида дерматита необходимо для решения вопроса о виновнике патологической реакции и выбора конкретной схемы терапии. Важно отличать заболевание аллергической природы от других болезней кожи со схожей симптоматикой.
Симптомы
Общие симптомы аллергического дерматита связаны с появлением видимых высыпаний на коже различных форм и размеров. Они сопровождаются зудом, покраснением и отечностью. Основные элементы сыпи – папулы и микровезикулы. В первом случае это бесполосной узелок, во втором – пузырек с жидким содержимым. При обоих вариантах образования возвышаются над кожей. Но у каждой формы заболевания есть свои особенности, о которых речь пойдет ниже.
Контактный аллергический
Наиболее частая локализация высыпаний – это открытые участки кожи, подверженные риску контакта с аллергеном. К ним относятся:
тыльная поверхность кисти,
шея;
лицо;
щеки.
Это не исключает появление пузырьков и узелков в области нижних конечностей, на руках и распространение сыпи на закрытые участки кожи.

Особенностью является тот факт, что аллергия при повторном контакте может усугубляться развитием экземы. Более сложной нозологией как в плане симптоматики, так и в области лечения.
Токсико-аллергический
Отличается ярко выраженным разнообразием вариантов высыпаний. Это могут быть как уже упомянутые папулы и везикулы, так и другие распространенные морфологические элементы. Самыми типичными являются следующие варианты клинической картины:
пятнистая токсидермия – наличие пигментных, эритематозных или геморрагических пятен с гладкой (иногда шелушащейся) поверхностью в области туловища, конечностей, лица;

фиксированная эритема – ярко-красные образования могут достигать 10 см, после инволюции они могут сохраняться надолго в виде чрезмерно пигментированных пятен, со временем бледнея;
по типу аллергического васкулита – проявляется возникновением геморрагических пурпурозных пятен, вследствие повышения проницаемости сосудов, частая локализация – симметричные образования в области ног;
синдром Лайелла (токсический эпидермальный некролиз) – чаще всего провоцирующим фактором является прием сульфаниламидов, сыпь представлена крупными пузырями, буллами, с наличием отслойки эпидермиса и общего тяжелого состояния больного с угрозой летального исхода.
То, как выглядят такие аллергические проявления как крапивница и отек Квинке, широко известно.

В первом случае это массивные, но быстро исчезающие волдыри, во втором – отек кожи и подкожной жировой клетчатки с увеличением языка и губ. Эти состояния также относят группе токсидермий.
Атопический
Ведущим предрасполагающим фактором к развитию атопии является наследственность. В случае если оба родителя больны данным заболеванием, риск развития его у ребенка доходит до 80% процентов. Если патология присутствует только одного родителя, он снижается до 40%-60%.
Впервые проявляясь в детстве, у взрослых в периоды обострения образуется островоспалительная эритема с инфильтрацией и лихенизацией – утолщением кожи с усилением рисунка и нарушением пигментации. В зрелом возрасте наблюдается лихеноидная форма атопического дерматита, наличие узелков с незначительным шелушением.
Как проявляется у детей
Самой типичной формой аллергического воспаления кожных покровов у ребенка является атопический дерматит. Его еще называют детская экзема или, как говорят в народе, диатез. Хотя последнее определение является неверным, так как под этим термином в энциклопедическом смысле кроется лишь наличие или отсутствие склонности человека к определенным заболеваниям – аномалия конституции.
Итак, дебют атопии проявляется обычной пищевой аллергией в раннем детстве: образуются мокнутие, микровезикулы, корки – множество прыщиков небольшого размера, возможно, трещин, язвочек. Нередко их сочетание с папулами, постепенно сливающимися в лихенифицированные очаги. Для больных в возрасте до 10 лет характерна эритемтозно-сквамозная форма заболевания. Это значит, что преобладает покраснение кожи, сопровождающееся ее шелушением.

У подростков картина болезни становится более похожей на взрослую и характеризуется следующими симптомами:
сильный зуд, сероватый оттенок кожных покровов;
различные невротические расстройства;
сухость с наличием «гусиной» кожи.
Классическое расположение высыпаний – на лице, шее, руках, ягодицах, в паху.
Часто присутствует обыкновенный ихтиоз с нарушением ороговения на разгибательных поверхностях как верхних, так и нижних конечностей. Атопии свойственна сезонность. Обострения заболевания происходят в холодный период, зимой. Летом же, как правило, наблюдается благоприятное течение. Атопический дерматит нередко сочетается с вазомоторным ринитом, бронхиальной астмой, сенной лихорадкой – все эти заболевания связаны с повышенной реактивностью иммунной системы и как их вылечить можно узнать лишь при посещении грамотного специалиста.
Присутствие аллергических проявлений в детстве совсем не означает, что заболевание будет сопровождать ребенка и во взрослом возрасте. Патология может быть вызвана не до конца сформировавшимися ферментными системами, слизистой пищеварительного тракта, печенью. Что является всецело физиологично и по мере взросления их созревание будет окончено – тогда, возможно, и уйдут аллергические проявления.
Медикаментозное лечение
Конкретная терапевтическая тактика применяется в зависимости от причины аллергического дерматита. Общими во всех случаях являются следующие указания:
Следует изолировать больного от действия провоцирующего фактора, аллергена.
Внутрь назначают прием десенсебилизирующей, пртивоаллергической терапии, которая может состоять, в зависимости от тяжести состояния, из определенного перечня медикаментов:
стероидных гормонов;
антигистаминных препаратов;
седативных средств;
витаминов.
Важный этап – применение наружной противовоспалительной терапии непосредственно в области поражения кожи.
По необходимости, назначение симптоматического лечения.
Схемы лечения каждого состояния имеют свои нюансы.
Контактный аллергический дерматит
Антигистаминные препараты в случае контактного дерматита применяются в течение 3-5 недель. При этом каждые 10 дней (1 курс) чередуют разные медикаменты данной группы для лучшего эффекта и предотвращения развития привыкания. Антигистаминные средства третьего поколения можно использовать более длительный срок. Назначают:
Лоратадин – самый бюджетный представитель своей группы, стоимость одной пластинки в среднем 15-20 руб.;
Фексофенадин – более новый препарат и соответственно другая ценовая категория: начинается от 170 руб., при этом пластинку можно встретить и по 250 руб.;
Эриус – также препарат из «новинок», цена его колеблется в пределах 390-800 руб.
Для уменьшения аллергической реакции также могут назначать уколы определенных растворов: натрия сульфата, кальция глюконата или магния сульфата. Как правило, на курс приходится 10-15 инъекций.
Наружное лечение зависит от характера и стадии воспаления. Если оно острое, показан раствор Фукорцин – флакон стоит бюджетно, 25-50 руб. Альтернативной могут служить ванночки с 0,01-0,1% раствором перманганата калия в случае нетяжелого течения. Если воспаление сильно выражено, применяют аэрозоли с кортикостероидами.
В случае возникновения проблемы со сном, могут назначить прием седативных, в тяжелых случаях – транквилизаторов. Если происходит инфицирование высыпания и образование гнойничков применяются дезинфицирующие мази с антибиотиком.
Токсидермия
Так как наиболее частой причиной токсидермии является прием лекарственных препаратов, первым мероприятием является отмена, по возможности, всех принимаемых медикаментов. Далее, помимо щадящей диеты и обильного питья, важным отличительным моментом является обязательное назначение энтеросорбентов. Возможны следующие схемы лечения:
Карболонг по 5-10г 3 раза в сутки. Это всем известный активированный уголь в форме порошка. Не рекомендуется длительный прием.
Энтеросорбент СКН по 10г 3 раза в сутки. Особенностью препарата является окрашивание кала в черный цвет, так что в подобном случае не стоит волноваться, это его типичное свойство.
Полифепан в виде пасты или гранул по 1 столовой ложке 3-4 раза в день. Его нельзя использовать при пониженной кислотности желудка.
Следует обратить внимание, что эта группа препаратов противопоказана при язвенной болезни, желудочных кровотечениях.
Противоаллергическая и местная наружная терапия в целом схожа с указанной при контактном дерматите. Здесь дополнительно рекомендуется введение плазмозаменителя Реополиглюкина внутривенно.
В случае нарастания общей симптоматики, лихорадки, затруднения дыхания, необходим прием глюкокортикостероидов. Доза рассчитывается индивидуально в зависимости от параметров больного и тяжести состояния.
Чем лечить детей
Детский желудочно-кишечный тракт весьма чувствителен, поэтому при развитии аллергической реакции часто вовлекается в процесс. Это проявляется возникновением ферментопатии, дисбактериоза. Лечение аллергического дерматита у детей связана с приемом пробиотиков. Выбор их разнообразен: Бификол, Бифидумбактерин, Бактисубтил, Колибактерин, Лактобактерин. Цена колеблется от 65 руб. (Бифидумбактерин) до 1000 руб. (Бактисубтил). В случае если у ребенка проблемы со стулом, его необходимо нормализовать, так как застой в кишечнике создает условия для развития аллергической реакции. Для детей оптимальным вариантом является сироп лактулозы (Дюфалак – 250-300 руб.).
После проведенной терапии важно проверить кишечник на наличие патогенной флоры. При ее обнаружении назначается дополнительное специфическое лечение.
Здесь также показано назначение Реополиглюкина и энтеросорбентов. Среди последних лишь определенные препараты можно употреблять в детском возрасте:
Полисорб (211 руб.), Энтеросгель (360 руб.), Смекта (150 руб.) – после консультации с педиатром возможно применение с первых годов жизни малыша;
Активированный уголь (Карболонг) – самый дешевый вариант, около 30 руб., но для детей позволительно применять лишь в качестве единоразовой меры;
Жидкий уголь (250 руб.) – считается новинко й на фармацевтическом рынке, показан детям с 3-х лет
Белый уголь (139 руб.) – наиболее эффективен при аллергии, но применять его можно только детям старше 1 года.
Детям до года при аллергическом дерматите самым действенным вариантом будет назначение препарата на основе высокодисперсного диоксида, к примеру, Полисорба.
Дополнением к такой терапии будет служить прием самого обычного глюконата кальция по 1 таблетке 1-2 недели. Недостаток этого микроэлемента является предрасполагающим фактором к возникновению аллергии.
Детям антигистаминные средства назначаются с большой осторожностью, так как не доказана их безоговорочная эффективность. При применении выбирают препараты последнего поколения, Цетрин, Эриус. В определенных случаях ребенку назначают иммунотерапию, что может помочь выздороветь малышу с запущенной формой заболевания.
Новинка в сфере лечения атопического дерматита – противовоспалительный, иммунодепрессивный препарат Пимеркролимус (800-900 руб). Обладая схожей со стероидами терапевтической эффективностью, он лишен того множества побочных эффектов, которые присущи гормональным средствам.
Спектр приемов, предназначенных для облегчения кожных проявлений, весьма внушителен. Но в детском возрасте особенно важно минимизировать применение лекарств, отдавая предпочтение, где это не ухудшает результат, немедикаментозным методикам.
Народные средства
Среди специалистов в области народной медицины тема борьбы с кожными заболеваниями очень распространена. Это связано с тем, что, помимо распространенности проблемы, эффект от лечения довольно легко проследить, а значит определить действенность рецепта без дополнительных исследований. Хотя, не стоит забывать, что здесь речь идет о симптоматическом лечении, и подобные методики вряд ли смогут существенно повлиять на причину заболевания.
Ниже представлены самые известные народные средства для лечения аллергических дерматитов:
Сбор из цветов розы, хвоща полевого и подорожника. Все ингредиенты высушивают и перемешивают небольшое количество в равных долях. После чего отбирают из смеси две столовые ложки и обдают 0,5 л кипятка. Оставляют настаиваться примерно на час. Далее пропускают через сито и употребляют перед каждым приемом пищи, но не более 4 раз в сутки.
Более эффективным считаются рецепты местного наружного применения. Так, для подобных целей используется растительное масло. Желательно оливковое или льняное, но подойдет и подсолнечное. Для усиления эффекта добавляют 1 ч. л. камфоры на 1 ст. л. масла.
Рекомендуется применение различных примочек на участки поражения. Подойдут такие целебные растения как ромашка, мать-и-мачеха, листья чая, подорожника, корень алтея. Делают отвар, остужают, намачивают ватные диски и прикладывают на места высыпания.
Подобные методы уменьшают покраснение, отечность, содействуют заживлению кожных покровов.
Детям разрешается применения только того растительного сырья, которое гарантированно не усилит аллергические проявления. Это могут быть ванны с морской солью, почками березы, травой тысячелистника. При наличии сильного зуда рекомендована ванночка с крахмалом. Обычно разводят 30-50 г крахмала в стакане воды и выливают в подготовленную воду для купания. Продолжительность процедуры – 15-20 минут, после чего ребенка обтирают полотенцем и смазывают кожные покровы детским кремом.
Следует помнить, что перед применением любого из рецептов народных средств важно проконсультироваться с лечащим врачом.
Профилактика
Ключевым в правилах образа жизни для аллергиков является соблюдение гипоаллергенной диеты. Если речь идет о самых маленьких, то здесь нередко возникает такая проблема как аллергия на обычные молочные смеси. Она решается переходом на лечебное детское питание, где белок коровьего молока находится в обработанном виде. Важно понимать, что для грудничка питание матери имеет первостепенное значение. Существует немалый список продуктов, которые необходимо исключить матери при проявлении аллергии у малыша. Вот самые основные из них:
белый, ржаной хлеб и другие продукты из пшеницы, манная, ржаная, овсяная каша;
орехи, мед, шоколад;
цитрусовые, клубнику и редис;
бульоны и всевозможные приправы.
Молочные продукты приходится ограничивать или исключать только в случае если у ребенка наблюдается на них аллергия. Необходимо минимизировать употребление соли и сахара. Эти же продукты исключаются и при аллергических проявлениях у подростков и взрослых.
Что же такое есть, чтобы наоборот снизить риск развития аллергической реакции? Такие продукты имеются, к ним, в первую очередь относится сельдерей. Рекомендуется употреблять его сок за 20 минут до еды по 2 ч. л. 3 раза в день. Но так как продукт сам может являться для определенных людей аллергеном, первые приемы необходимо осуществлять осторожно.
Наименее аллергенными считаются следующие продукты, которые и должны составить основу рациона:
яблоки, груши;
капуста, кабачки, тыква;
белое мясо курицы;
свежие кисломолочные продукты;
рис и растительные масла – кроме кунжутного и арахисового.
Дополнительная информация по диетическому питанию представлена на фото ниже.

Подбор конкретного меню ведется стр