Когда госпитализируют при атопическом дерматите
» госпитализация при атопическом дерматите, ????
| Cappuccinka пользователь Сообщений: 767 6 ноя 2014, 18:46 | |
Всем добрый вечер! Девочки, такая ситуация. У дерматолога и аллерголога наблюдаемся очень давно. Диагноз: атопический дерматит. Где то месяца полтора назад началось обострение, прописали гормональную мазь, ну естественно в комплекте с зиртеком, энтеросгелем и т.д. Мазали мы этой мазью 10 дней, все вроде бы прошло, буквально через пару дней, как закончили, опять все по новой (ноги выше колен красные). Вот сегодня пошли опять, дерматолога нашей нет, сидит какая то другая, лет двадцати…посмотрела и дала направление на госпитализацию в клинику им.Короленко. Вот я в раздумьях, стоит ли ложиться или нет 😕 может кто проходил уже там обследование или хотя бы просто с таким диагнозом лежал в больнице. | |
^ | |
| Дикая моль Sюзер Сообщений: 21181 6 ноя 2014, 18:49 | |
Мв не лежали, но нас направляли. Причем хотели прямо сразу из диспансера отправлять на прямую в больницу. Я отказалась. ————————————- | |
^ | |
| Cappuccinka пользователь Сообщений: 767 6 ноя 2014, 18:52 | |
Ну вот я тоже отказалась, она дала направление, сказала что действительно в течении 14 дней.. типа сами думайте | |
^ | |
| Knyaz пользователь Сообщений: 30426 6 ноя 2014, 18:57 | |
нам тоже предлагали, у нас было обострение и 90% тела было покрыто сыпью и воспалением . тоже отказалась.. пугали что может быть общий аллергический шок и скорая не доедет а там типа все быстрее. а у друзей клали дочку. был ад, начался насморк и путем размазывания соплей по лицу занесли инфекцию… отек квинке и на скорой до больницы, лежали снимали обострение. ————————————- | |
^ | |
| Cappuccinka пользователь Сообщений: 767 6 ноя 2014, 19:03 | |
И когда я спросила, какая необходимость в госпитализации, сказали что там мази сами готовят не гормональные TanyaK, вот я тоже боюсь…выйдешь оттуда не с АД а с букетом болячек. У нас тоже все ноги выше колена воспалены, кожа на глазках сухая, просто давно уже сдвигов нет в лучшую сторону 😥 | |
^ | |
| blume Sюзер Сообщений: 11323 6 ноя 2014, 19:03 | |
Надо искать причину…. 😕 может поискать хорошего врача, который ее найдет. Мази — это хорошо, но я бы копала глубже. Отредактировано: blume в 6 ноя 2014, 19:06 ————————————- | |
^ | |
| мать их Sюзер Сообщений: 12017 6 ноя 2014, 19:06 | |
Мы лежали в институте иммунологии, просите туда направление. Это не больница, а санаторий. Во-первых питание подходящее (по вашей диете — кому пропишут безмолочное, кому безглютеновое), во вторых быт гипоаллергенный там устраивают (гипоалергенные матрасы и подушки, по 2 наволочки и так далее), в третьих во второй половине дня отпускают гулять в парк, в четвертых делают все обследования и пищеварительные (узи, дисбак, капрологоия) и панели аллергенные, в пятых снимают обострение и дают рекомендации на будущее как с этим жить. Врачи и вообще персонал внимательные и участливые ————————————- | |
^ | |
| Cappuccinka пользователь Сообщений: 767 6 ноя 2014, 19:07 | |
blume, так для причины же можно пробы взять на аллерген 😕 | |
^ | |
| mina2 Sюзер Сообщений: 1341 6 ноя 2014, 19:07 | |
Cappuccinka, если есть возможность ложитесь. мы лежали в нии педиатрии на талдомской ул. в отд.аллергологии, обследовались по полной программе, поставили диагноз, назначали-начали-откорректировали курс лечения и домой. ————————————- | |
^ | |
| MMC Sюзер Сообщений: 530 6 ноя 2014, 19:09 | |
У меня с трех месяцев ад после акдс, лежала пару раз в больнице мазали всех одной мазью и все,правда это было давно .Кстати прошло все само ,а так не помогало ничего.В 25 лет правда.. | |
^ | |
1 посетителей читают эту тему (1 гостей и 0 скрытых пользователей)
здесь находятся:
Источник
Госпитализация при атопическом дерматите
Какие показания являются обязательными для госпитализации неосложненного атопического дерматита?
Отвечает к.м.н., доцент Яковлев Алексей Борисович
Тяжелое течение, резкая невротизация личности, ребенок не может учиться. Кожа никогда не очищалась дома — это тоже тяжелое течение. Пусть неосложненный фолликуярным муцинозом, пиодермией, фурункулезом — просто тяжелое течение: поражение более 60% кожного покрова с лихенификацией, везикуляция, зуд, от которого пациент не спит ночами. Это надо купировать! Есть еще одно состояние, о котором мы не говорили — атопическая эритродермия Хилла. Это угрожающее жизни состояние! Диффузный атопический дерматит в состоянии эритродермии. У маленьких детей возможен респираторный дистресс-синдром. В таких случаях нужна госпитализация в реанимацию.
Использованные источники: www.skinexperts.ru
СТАТЬИ ПО ТЕМЕ:
Дерматит головы и шеи
Пить череду от дерматита
Госпитализация с атопическим дерматитом
У некоторых пациентов с тяжелым генерализованным воспалением нет реакции на проводимое лечение, а иногда заболевание обостряется после местной терапии. Такие пациенты, как правило, нуждаются в госпитализации. В условиях стационара обычно удается купировать заболевание, отличающееся длительным нестабильным течением. Программа «домашней госпитализации» представлена ниже.
Домашняя госпитализация (кратковременное интенсивное лечение) при атопическом дерматите:
— Делегируйте члену семьи или другу функции домашней медсестры.
— Все назначения выполняет только домашняя медсестра.
— Напишите назначения для домашней медсестры.
— Лечение начинается вечером в пятницу и заканчивается утром в понедельник.
Назначения:
1. Строгий постельный режим и отдельная ванна.
2. Полутемная комната.
3. Никаких посетителей, кроме медсестры.
4. Хлопчатобумажное постельное белье; животных и пыли в комнате быть не должно.
5. Температура 20-21 С.
6. Влажность 70%.
7. Диетическое питание без алкоголя, специй, кофеина.
Местное лечение:
1. Ванна с теплой водой и специальным маслом (например, маслом для ванн Keri Bath Oil), 20 мин 2 раза вдень.
2. Кожу после ванны подсушивают похлопывающими движениями, а затем на еще влажное тело накладывают простой смягчающий (увлажняющий) крем.
3. Высыпания на коже туловища и конечностей смазывают 2 раза в день кортикостероидным кремом или мазью группы V.
4. Высыпания на лице смазывают 2 раза в день гормональным кремом или мазью группы V.
5. Поражение волосистой части головы лечат ежедневным применением шампуня с последующим нанесением кортикостероидного масляного лосьона (например, Derma-Smoothe F/S).
Системное лечение:
1. Антибиотики: например, цефадроксил по 500 мг 2 раза в день; диклоксациллин по 250 мг 4 раза в день.
2. Седативные антигистаминные препараты: например, гидроксизин 10-25 мг 4 раза в день; доксепин 10-25 мг 4 раза в день или другие препараты.
3. Фенотиазины для пациентов с перевозбужденной нервной системой, например хлорпромазин (Аминазин) по 25 мг 4 раза в день.
4. Перед госпитализацией можно назначить инъекцию короткодействующего кортикостероида (например, дексаметазон 8 мг внутримышечно или бетаметазон 6 мг внутримышечно).
Использованные источники: dommedika.com
СТАТЬИ ПО ТЕМЕ:
Дерматит головы и шеи
Дерматит долго проходит
кто лечил атопический дерматит в больнице помогите пожалуйста!
Предлагают лечь в больницу… А это — гормоны на кожу — адвантан, и внутрь — преднезолон. Кошмар короче говоря… И что дальше. Неужели все пройдет и больше не вернется… Хотелось бы конечно верить.
Кто лежал в больнице напишите подалуйста как ваши дела дальше обстояли?
А может кто избежал такого лечения каким то своим метедом
Дома адвантаном и супрастином уже лечились. Стафилококк лечили но он похоже опять вернулся
Мобильное приложение«Happy Mama» 4,7 Общаться в приложении гораздо удобней!
А что там делать в больнице? Болячки новые цеплять? я не ложилась.
У нас был ужасный ЖУТЧАЙШИЙ атопический. Я лечила малыша дома, для кишечника нам выписала курс аллерголог, на кожу адвантан (он кстати не так страшен как вы думаете, в нем доза гормонов не превышает допустимую. мы им год каждый день мазались и в мутантов не превратились))))). От зуда зиртек 2 р. в день по 5 капель. Соблюдать диету.
Не таскать ребенка по гостям. т.к. там животные, возможно не очень чисто, и прочее.
Почаще гулять, свежий воздух и солнце просто панацея от мокнущих щек и зуда. Лето у вас поутихнет. Весной — осенью обострения.
Использованные источники: www.baby.ru
Источник
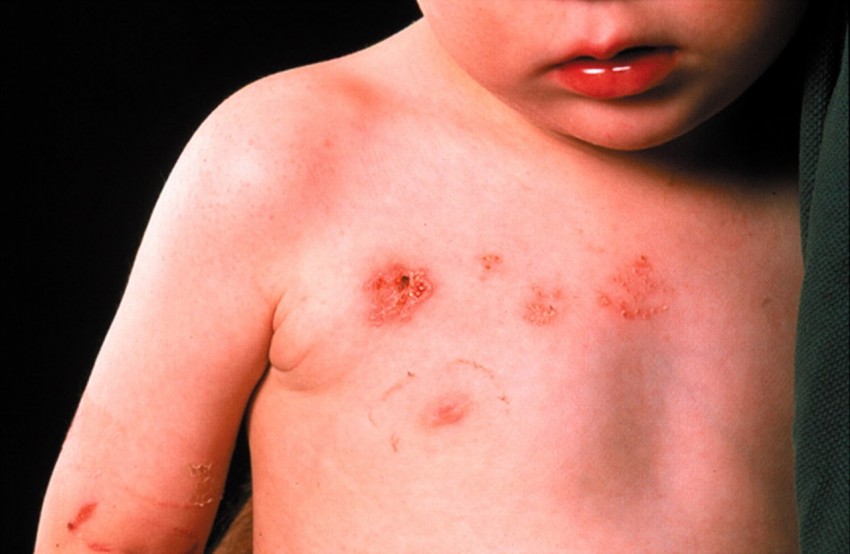
Что такое атопический дерматит
Атопический дерматит хроническое аллергическое воспалительное заболевание кожи, сопровождающееся зудом. Заболевание обычно начинается в раннем возрасте, у 45% детей первый эпизод атопического дерматита происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. Заболевание имеет три стадии развития, которые могут разделяться периодами ремиссии или переходить одна в другую.
С возрастом изменяются как внешние проявления, вид высыпаний, так и места их локализации. Бывает так, что заболевание заканчивается на одной из стадий, переходя в стойкую пожизненную ремиссию.
Фото: атопический дерматит у детей
Предполагается, что к развитию атопического дерматита приводит сочетанное воздействие нескольких факторов. В первую очередь это врожденная особенность строения кожи у таких людей (уменьшенное содержание одного из структурных белков кожи – филлагрина, уменьшение продукции церамидов (липидов)). Кроме того, предполагается участие IgE (иммуноглобулины Е), отвечающих за аллергические реакции немедленного типа (атопию), склонность к его гипрепродукции также закладывается до рождения ребенка.
Однако, часть пациентов с атопическим дерматитом (по разным данным от 40 до 60%), не имеют IgE-опосредованной сенсибилизации, у них не удается подтвердить наличие атопии. Поэтому принято разделять истинную атопическую экзему (экзогенная экзема) и эндогенный атопический дерматит (атопиеподобный дерматит) или же, согласно номенклатуре Европейского респираторного общества, две формы заболевания: extrinsic (связанная с сенсибилизацией к внешним аллергенам и характеризуется повышением уровня IgE) и intrinsic (без атопии).
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная иили семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней (складчатые) и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных. Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Аллергены и атопический дерматит
Пищевая аллергия часто встречается у пациентов с атопическим дерматитом и может протекать по разным механизмам: как в виде немедленных реакций, так и отсроченных до 6-48 часов. К пищевым аллергенам, часто провоцирующим обострения у детей относятся:
- коровье молоко
- куриное яйцо
- рыба
- пшеница
- соя
- арахис и орехи
Продукты питания, содержащие либераторы гистамина либо его избыточное количество, могут обострять течение атопического дерматита посредством неаллергических реакций. После 3х лет дети часто перерастают пищевую аллергию, но широко распространенной остается повышенная чувствительность к аэроаллергенам (попадающим на кожу из воздуха) – домашней пыли, пылевым клещам, перхоти животных.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Лечение и профилактика атопического дерматита
Немедикаментозное лечение основано на уменьшении контакта с причинно-значимыми аллергенами и раздражающими факторами. Для пациентов с атопическим дерматитом не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к конкретным пищевым продуктам. Пациенты, не имеющие атопии, не нуждаются в каких-либо ограничениях, за исключением случаев неаллергических реакций.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды. Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе. Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии. При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик иили противогрибковый препарат).
Местные ингбиторы кальциневрина
Пимекролимус и такролимус используются в качестве второй линии терапии при легком и средне-тяжелом течении АтД. Могут применяться более длительными курсами, чем МГКС, в т.ч. по интермиттирующей схеме. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АтД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых и подростков
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения. Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
По материалам Аллергология и иммунология / Под общей ред. А.А.Баранова и Р.М. Хаитова (2008-2009), Доказательная аллергология-иммунология / П.В. Колхир (2010), Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL (2006)
Источник