Лазер акне убрать шрамы на лице
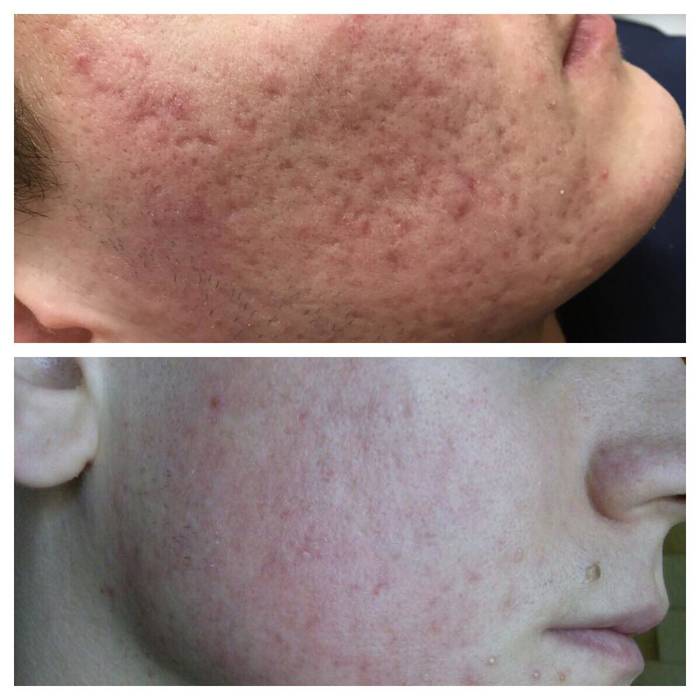

Рубцы после прыщей могут возникнуть на коже любого типа и в любом возрасте. Их вряд ли удастся скрыть под тональным кремом, но косметологи могут предложить несколько путей решения этой проблемы.
Можно воспользоваться домашними средствами, эффективность которых находится под вопросом, можно обратиться к профессионалам в салоны красоты, но в любом случае понадобится предварительная консультация врача.
Почему появляются рубцы после акне
Если говорить простым языком, то на месте прыща образуется некоторое пространство, постепенно заполняемое соединительной тканью. Таким образом организм заботится о собственной целостности, совершенно не принимая во внимание эстетическую сторону вопроса. Врачи-дерматологи и косметологи выделяют несколько возможных причин появления рубцов после акне:
- Механическое выдавливание прыщей и/или угрей. При таком воздействии обязательно будет повреждена кожа, ее заживление может затянуться на неопределенное время, что и провоцирует формирование шрамов.
- Длительное течение акне без надлежащего лечения. Оно сопровождается нарушением работы сальных желез, забиванием пор их секретом, распространением воспалительного процесса. В результате на кожном покрове образуются многочисленные гнойнички, которые являются травмирующим фактором.
Совсем необязательно, что рубцы будут сформированы только при длительном течении акне или выдавливании прыщей. Нередко шрамы появляются даже при единичных высыпаниях – все зависит от типа кожного покрова, общего состояния здоровья человека, уровня функциональности внутренних органов и систем.
Рекомендуем прочитать о лазерном лечении акне. Вы узнаете о показаниях и противопоказаниях к лечению акне лазером, типах лазера для терапии акне, уходе за кожей после процедуры, стоимости.
А здесь подробнее о мезотерапии рубцов.
Виды
В медицине различают три вида рубцов после акне, которые и будут «диктовать» схему решения проблемы.
Атрофический
Это самый распространенный вид шрамов, которые образуются после акне. Выглядят они как ямки и бугорки, сформированы соединительной тканью, которая в незначительной степени нарастает на место деформирования кожного покрова.
Отличительная черта атрофических рубцов после акне – они не разрастаются, не меняются с годами (не становятся глубже).
Келлоидный
Соединительная ткань на месте прыщей и угрей разрастается чрезмерно, что приводит к формированию достаточно объемных, выпуклых шрамов. Зачастую они отличаются неправильной формой и красным или багровым цветом.
Келоидные рубцы могут разрастаться не только в местах конкретного расположения прыщей/угрей, но и захватывать здоровые ткани кожи, близкорасположенные к очагу патологии.
Нормотрофический
Это самый «безопасный» вид рубцов, так как состоит из достаточно эластичной, нетолстой соединительной ткани. Внешний вид при таких шрамах сильно не портится, так как очаги имеют бледный цвет и практически сливаются с основным фоном.
Нормотрофические рубцы – это нормальная реакция кожного покрова на травму.
Гипертрофический
Рубцы такого типа расположены выше уровня кожного покрова, являются следствием избыточной выработки коллагена. Эти излишки не успевают рассасываться, что и приводит к образованию шрама.
Точно определить вид рубца после акне сможет врач, по результатам обследования он назначит лечение.
Виды рубцов после акне
Эффективные мази для лица от последствий акне
Для многих решение рубцов после прыщей и угрей представляет собой обращение к пластическим хирургам или аппаратной косметологии. Но врачи утверждают, что при регулярном применении и аптечные мази избавят от шрамов или сделают их менее заметными. Существует несколько эффективных препаратов:
- Контратубекс. В составе мази присутствует несколько компонентов, которые в совокупности обеспечивают ускоренное отшелушивание частиц эпидермиса и купирование роста клеток соединительной ткани. Особенно эффективен препарат при нормотрофических рубцах, может использоваться в качестве профилактического средства при риске появления келоидных и гипертрофических шрамов.
Контратубекс применяется локализовано, втирается непосредственно в рубец дважды в сутки. Продолжительность терапии составляет 30 дней, дальнейшее лечение назначается врачом по результатам предыдущих процедур.
- Ферменкол. В составе средства имеются ферменты животных, отвечающие за нормальную работу их пищеварительной системы. Эти вещества обладают способностью расщеплять коллагеновые волокна, что делает невозможным формирование соединительной ткани. Чаще всего эта мазь используется для физиопроцедур. В частности, особенную эффективность она демонстрирует при проведении электрофореза.
Набор Ферменкол от рубцов и прибор для проведения электрофореза Элфор
Категорически не рекомендуется самостоятельно пользоваться Ферменколом! Назначение должен сделать врач-дерматолог/косметолог, он же определит количество процедур и общую продолжительность курса лечения.
- Мази цинковая, синтомициновая и салициловая. Эти три препарата пользуются особой популярностью, так как сочетают в себе два положительных момента – высокая эффективность и низкая стоимость. Регулярное использование препаратов обеспечивает отшелушивание частиц эпидермиса, нормализацию обменных процессов в кожных покровов и осветление их. Мази воздействуют на очаг комплексно и могут устранить все следы постакне.
Цинковая, салициловая и синтомициновая мази применяются одинаково: их наносят достаточно толстым слоем на рубцы, а через 50 — 60 минут смывают теплой водой. Курс терапии неограничен, обычно процедуры выполняют два раза в день и до тех пор, пока не будет получен нужный результат.
- Дерматикс. Эта мазь не относится к категории лечебных, врачи ее рекомендуют тем пациентам, у кого уже имеются шрамы с высоким риском перехода их в гипертрофические и келоидные рубцы. Препарат при нанесении на проблемную зону образует на поверхности пленку, которая призвана защищать шрам от воздействия внешних факторов.
Наносить Дерматикс следует каждый день тонким слоем, лучше это делать по утрам. Исчезнут ли рубцы после акне – вопрос спорный, но формирование других, более устойчивых и «корявых» шрамов будет остановлено.
О том, как проходит введение препарата Коллост для лечения рубцов постакне, смотрите в этом видео:
Как убрать шрамы и рубцы с помощью мезотерапии
Этот вид косметической процедуры представляет собой инъекций витаминов, аминокислот и других веществ. Суть метода: препарат для мезотерапии заполняет любые «провалы/ямки/трещины» в эпидермисе, что и обуславливает визуальное выравнивание поверхности кожного покрова. Одновременно с таким «сокрытием» активные вещества препарата благоприятно воздействуют на состояние кожи – насыщают ее витаминами, делают более упругой и эластичной, корректируют цвет.
Преимущество мезотерапии в борьбе с рубцами и шрамами – получение быстрого, практически моментального результата. Но эффект будет длиться недолго – максимум через полгода придется повторить инъекции, что можно отнести к недостаткам метода.
Мезотерапия отличается большим количеством противопоказаний, поэтому перед началом лечения состояния постакне нужно проконсультироваться с врачом. Например, если имеются келоидные рубцы, то понадобится введение кортикостероидных препаратов, а они запрещены при некоторых заболеваниях.
Какой пилинг лучше
Вообще, пилинговая процедура считается одной из самых эффективных в процессе устранения рубцов и шрамов после прыщей и угрей. Косметологам известно несколько видов такой процедуры, но если рассматривать их конкретно в отношении состояния постакне, то стоит выделить следующие:
- Глубокий фенольный пилинг. Это достаточно болезненная и агрессивная процедура, фенол действует не только на поверхности кожного покрова, но и проникает в более глубокие слои дермы. Чтобы визуально скрыть присутствие рубцов, потребуется всего 1 процедура. Реабилитация будет длится 2 недели, зато таким методом можно избавиться даже от глубоких келоидных шрамов.
Из недостатков можно выделить болезненность и повышенную пигментацию кожи в период восстановления.
- Срединный химический пилинг. Процедура проводится с использованием салициловой, трихлоруксусной или гликолевой кислот. Эти вещества активно отшелушивают уже патологически измененный эпидермис, одновременно оказывая стимулирующее действие на регенеративные способности организма. В результате соединительная ткань замещается здоровым, нормальным эпидермисом.
Для избавления от рубцов и шрамов нужно будет пройти минимум 5 процедур с промежутком в 10 — 14 дней.
Лазерное удаление последствий акне
Этот метод борьбы с рубцами и шрамами после прыщей и угрей считается самым эффективным, он способен решить проблему даже гипертрофических «отметин». Лазер сжигает рубцовую ткань и активизирует регенерацию клеток эпидермиса.
Для получения нужного результата нужно будет сделать 3 — 5 процедур с интервалом в 60 — 90 дней. Более точное количество воздействия лазером определит специалист, так как многое зависит от «возраста» рубца, уровня эластичности кожного покрова и общего состояния здоровья пациента.
Лазерное удаление последствий акне относится к болезненным процедурам, поэтому выполняется под местной анестезией. Если же порог болевой чувствительности слишком низкий, то пациенту будет предложен общий наркоз. Время реабилитации после каждого воздействия составляет минимум 2 недели, зато удается избавиться даже от «древних» рубцов и шрамов.
Другие косметологические процедуры
В некоторых клиниках могут предложить и другие процедуры, способные избавить от рассматриваемой проблемы. К таковым относятся:
- Фракционный фототермолиз. Это лазерная процедура, которая отличается от обычной тем, что воздействует на кожные покровы не единым лучом/пятном, а рассеивающими лучиками. Фракционный фототермолиз позволяет решить проблему не только рубцов, но и других последствий акне и угрей – повышенная пигментация, слишком открытые поры.
Обычно курс терапии подобным методом составляет 5 процедур, между которыми должен быть промежуток в 10 дней. Реабилитация составляет 3 дня.
- Дермабразия. Это механическая процедура, которая заключается в воздействии специальных щеточек на поверхность кожного покрова. Трением рубцовая ткань истирается, рубцы выравниваются в одну плоскость с покровом и становятся менее заметными. Дермабразия не является одной из самых эффективных процедур, но помогает решить проблему «свежих» последствий акне и угрей.
- Озонотерапия. Под кожу лица вводится медицинский озон, который ускоряет заживление ран покрова и купирует воспаление. Понадобится 5 — 6 процедур, в некоторых случаях это количество может увеличиться до 10 — 15. В любом случае озонотерапия требует длительного применения и дополнительной коррекции.
Лечение рубцов и шрамов хирургическим методом
Полноценное оперативное вмешательство по поводу состояния постакне проводится крайне редко, например, при отсутствии результатов после косметических процедур или слишком обширных поражениях кожи лица. Врачи могут предложить три варианта хирургического лечения рубцов и шрамов после акне:
- Подсечение (субсизия). Уже сформированный рубец скальпелем отделяется от кожного покрова. В образовавшейся ране скапливается кровь, лимфа, они формируют соединительную ткань, которая практически незаметна. Нередко подсечение сочетают с лазерной шлифовкой, тогда результат будет отличный – кожный покров станет гладким и ровным.
- Иссечение. Врач просто иссекает рубец/шрам, а затем накладывает косметические швы. На месте такого вмешательства в большинстве случаев образуются новые, небольшие шрамы, от которых избавляются с помощью лазера.
- Пересадка кожи. Это радикальный способ борьбы с шрамами и рубцами после акне, который заключается в пересадке отдельных участков кожного покрова. Обычно такое лечение используется при ожогах, в случае с рассматриваемой проблемой оно нецелесообразно, так как может привести к серьезным осложнениям.
О лечении постакне смотрите в этом видео:
Профилактика последствий акне
Последствия очень тяжело устранять, чаще всего одними мазями не обойтись, понадобятся и косметические процедуры, и аппаратная терапия. Гораздо проще предпринять некоторые действия, которые послужат профилактикой формирования рубцов, шрамов после прыщей и угрей:
- не выдавливать высыпания, а дождаться их самостоятельного созревания и прорыва;
- регулярно пользоваться специальными косметическими средствами для лечения акне;
- проводить терапию при обширных высыпаниях только под контролем врача-косметолога или дерматолога;
- потребуется коррекция рациона питания с исключением жирных продуктов и выпечки со сладостями;
- декоративная и лечебная косметика должна подбираться специалистом.
Рекомендуем прочитать об электрофорезе с Лидазой от рубцов. Вы узнаете о действии Лидазы, методике проведения элетрофореза против рубцов, эффективности процедуры.
А здесь подробнее о методах удаления шрамов на лице.
Рубцы после акне – вещь неприятна, доставляющая массу неудобств в жизни. Решить проблему вполне реально, но нужно обратиться к специалистам и не дожидаться окончательного формирования шрамов.
Источник
Àõòóíã: êèëîìåòðîâûé äëèííîïîñò!
Ïðèâåò, Ïèêàáóøíèöû è Ïèêàáóøíèêè!  ñåãîäíÿøíåì âûïóñêå êðàòåíüêî î âàðèàíòàõ ëå÷åíèÿ ðóáöîâ ïîñòàêíå è ïîñëå âåòðÿíêè. Ïîåõàëè!
Êàê âîçíèêàþò ðóáöû ïîñëå âåòðÿíêè è ïîñòàêíå?
Êîãäà âû íå óäåðæàëè ñâîè ðó÷êè, ïîëåçëè ëîïàòü ïðûùèêè, à ïîòîì åùå äîäàâëèâàëè, à ïîòîì åùå êîðî÷êè ñäèðàëè, à ïîòîì ïîääàâëèâàëè ñóêðîâèöó Íó, â îáùåì, ïîíÿëè, äà? Êîãäà âû íå ñäåðæèâàåòå ñâîè ðóêè, òî ìîæíî ïîëó÷èòü ðóáåö äàæå ïîñëå îáû÷íîãî ìàëåíüêîãî ïðûùèêà, íå ãîâîðÿ óæå î ñëó÷àÿõ, êîãäà íà êîæå áûëè ãëóáîêèå êîìåíäîíû, íà ëå÷åíèå êîòîðûõ óøëè íåäåëè èëè äàæå ìåñÿöû.
 òàêèõ ñëó÷àÿõ ôîðìèðóþòñÿ îáû÷íî àòðîôè÷åñêèå ðóáöû òî åñòü îíè íèæå óðîâíÿ çäîðîâîé êîæè.  èòîãå êîæà ëèöà âñÿ áóãðèñòàÿ, íåðîâíàÿ, ìîãóò áûòü ìèêðî-ðóá÷èêè â âèäå ñèëüíî øèðîêèõ ïîð (íî ýòî âñå-òàêè ðóáöû, ê ñîæàëåíèþ). À åñëè âñå ýòî ñîñòîÿíèå áûëî åùå ïðîãðåòî ñîëíöåì èëè ñîëÿðèåì, òî ïîâåðõ åùå è ïîñòðàâìàòè÷åñêàÿ ïèãìåíòàöèÿ ëîæèòñÿ, à ýòî âîîáùå ïîëíàÿ Æ.
Ïðîñòûìè ñëîâàìè, ðóáåö ýòî íàðóøåíèå ñðàñòàíèÿ ñîåäèíèòåëüíîé òêàíè. Âû òðàâìèðîâàëè êîæó, à îíà íå ñìîãëà íîðìàëüíî çàæèòü, è ïîëó÷èëèñü íå ðîâíûå-êðàñèâûå êîëëàãåíîâûå âîëîêíà, à êàêèå-òî ïåðåìåøàííûå «êàíàòû», à êîå-ãäå âîîáùå ÿìû.
Ðàáîòàòü ñ ðóáöàìè âñåãäà òÿæåëî, âåäü ýòî ïî ñóòè àíîìàëèÿ çàæèâëåíèÿ êîæè. Êîñìåòîëîãèÿ è ïëàñòè÷åñêàÿ õèðóðãèÿ íå óäàëÿþò íà 100% ðóáåö. Çàòî ìîæíî ñäåëàòü ðóáåö íåçàìåòíûì èëè äàæå ïðàêòè÷åñêè íåâèäèìûì, áóêâàëüíî äî 99%. Ïî ôàêòó, êîíå÷íî, âíóòðè êîæè âñå ðàâíî îñòàíóòñÿ ãäå-òî ïðîáëåìû, íî âèçóàëüíî èõ íå áóäåò âèäíî, à ýòî íàì è íóæíî.
Îò ÷åãî çàâèñÿò ðåçóëüòàòû êîñìåòîëîãè÷åñêèõ ïðîöåäóð?
Êàê è ïðè ëþáûõ äðóãèõ ïðîöåäóðàõ, ðåçóëüòàò çàâèñèò îò èñõîäíîãî ñîñòîÿíèÿ êîæè è òîãî êîíå÷íîãî ñîñòîÿíèÿ, êîòîðîå âû õîòèòå äîñòè÷ü! ×åì áîëüøàÿ ðàçíèöà ìåæäó ôàêòè÷åñêèì âèäîì êîæè è âàøåé ìå÷òîé, òåì äëèííåå áóäåò ïóòü ëå÷åíèÿ â êîñìåòîëîãèè.
Êàê âû ìîæåòå ïîìî÷ü ñåáå âî âðåìÿ ïðîõîæäåíèÿ ïðîöåäóð?  ïåðâóþ î÷åðåäü âàì íåîáõîäèìî äàâàòü êîæå òîò ñòðîèòåëüíûé ìàòåðèàë, èç êîòîðîãî îíà áóäåò ôîðìèðîâàòü íîâûå êîëëàãåíîâûå âîëîêíà â ðóáöàõ, áëàãîäàðÿ êîòîðûì îíà áóäåò çàæèâàòü ïîñëå ïðîöåäóð. Ýòî âèòàìèíû/ìèíåðàëû/àìèíîêèñëîòû, êîòîðûå ÿâëÿþòñÿ ñòðîèòåëüíûìè êèðïè÷èêàìè äëÿ êîæè, ïëþñ ãèàëóðîíîâàÿ êèñëîòà â äåðìó äëÿ óâëàæíåíèÿ è ïðèòÿãèâàíèÿ âîäû â íóæíóþ ëîêàöèþ êîæè.
×òî äëÿ ýòîãî âû ìîæåòå äåëàòü:
ïðèíèìàòü òàáëåòêè ïîëèâèòàìèíîâ (êàêèå âàì íðàâÿòñÿ);
ïðèíèìàòü Îìåãà 3-6-9 (æèðíûå êèñëîòû, îñîáåííî âàæíû äëÿ äåâóøåê â öåëîì äëÿ îðãàíèçìà);
îòêàçàòüñÿ îò êóðåíèÿ (ñëûøàëè ïðî «êîæó êóðèëüùèêà», êîòîðàÿ èñòîí÷åíà è êàê áóäòî ïåðãàìåíòíàÿ? Îíà è çàæèâàåò òîæå ïëîõî);
îòêàçàòüñÿ îò àëêîãîëÿ ïåðåä ïðîöåäóðîé è íåñêîëüêî äíåé ðåàáèëèòàöèè ïîñëå íåå;
äåëàòü èíúåêöèè ãèàëóðîíîâîé êèñëîòû (â âèäå ìåçîòåðàïèè, òî åñòü ãèàë.êèñëîòà + âèòàìèíû), êîòîðàÿ áóäåò ïðèòÿãèâàòü âîäó è óâëàæíÿòü êîæó, êîòîðóþ âû ëå÷èòå; îñîáåííî ýòî âàæíî â ïåðèîä ðåàáèëèòàöèè êîæè ïîñëå òðàâìàòè÷íûõ ïðîöåäóð (ïåðâûå 5-7 äíåé). Ïîìíèòå, ÷òî ãèàëóðîíîâàÿ êèñëîòà íå ïðîíèêàåò â êîæó èç êðåìîâ, ñûâîðîòîê è òàê äàëåå, òîëüêî èãëîé ìîæíî äîñòàâèòü åå â íóæíûé ñëîé äåðìû.
×òî âàæíî çíàòü ïåðåä íà÷àëîì ëå÷åíèÿ êîæè?
Íóæíî ïîìíèòü, ÷òî êîñìåòîëîãèÿ ýòî íå ìàãèÿ, õîòÿ òàê èíîãäà è êàæåòñÿ. Ïîêà íåò ïðîöåäóð, êîòîðûå ìîãóò ïðÿìî íà 100% èçìåíèòü êîæó íà âñåõ ñëîÿõ. Íî â ñèëàõ ñîâðåìåííîé ìåäèöèíû ñäåëàòü ðóáöû ïðàêòè÷åñêè íåâèäèìûìè (êîíå÷íî, ó êàæäîãî ÷åëîâåêà ñâîå ïîíÿòèå èäåàëüíîé êîæè è ïðèåìëåìîãî ðåçóëüòàòà).
Âû äîëæíû íàñòðîèòüñÿ íà äîëãèé ïóòü, ðåçóëüòàò äîñòèãàåòñÿ ïðîöåäóðàìè è åæåäíåâíûì òðóäîì, äëÿ ýòîãî òðåáóåòñÿ âðåìÿ, ïî êðàéíåé ìåðå ïàðó ìåñÿöåâ ëå÷åíèÿ.
Ó êàæäîãî ÷åëîâåêà îòêëèê êîæè íà îäíó è òó æå êîñìåòîëîãè÷åñêóþ ïðîöåäóðó ìîæåò áûòü ðàçíûì. Òî, ÷òî ïîäîøëî âàøåé ïîäðóæêå, ìîæåò íå ïîäîéòè âàì. Íåîáõîäèìî ïðîáîâàòü è èñêàòü ñâîé âàðèàíò ñàìûõ ýôôåêòèâíûõ ïðîöåäóð.
È íèêîãäà íå îò÷àèâàéòåñü! Âñå ïîëó÷èòñÿ 🙂
Òàêæå íå çàáûâàéòå ðàññêàçàòü êîñìåòîëîãó âñþ èñòîðèþ ïðèêëþ÷åíèé âàøåé êîæè (êàê ïîÿâèëèñü ðóáöû, ÷åì ëå÷èëè âûñûïàíèÿ äî ðóáöîâ, ÷åì ïîëüçóåòåñü ñåé÷àñ â äîìàøíåì óõîäå) è èíôîðìàöèþ î ñâîèõ çàáîëåâàíèÿõ (à âäðóã ó âàñ áóäåò ïðîòèâîïîêàçàíèå ê ïðîöåäóðå?).
Îñíîâíûå ýôôåêòèâíûå ìåòîäû ëå÷åíèÿ ðóáöîâ ïîñëå âåòðÿíêè è ïîñòàêíå
Íà÷íåì ñ ñàìîé ïðîñòîé ñèòóàöèè: àêíå èëè ïðûùè ìû âûëå÷èëè, ðóáöàìè íå îáçàâåëèñü, íî åñòü çàñòîéíûå ïÿòíà (ðîçîâûå, ñèðåíåâûå, ôèîëåòîâûå), åñòü áóãðèñòîñòü êîæè è íåðàâíîìåðíûé òîí, îáùåå îòêðîâåííî ïå÷àëüíîå ñîñòîÿíèå êîæè.
 ïåðâóþ î÷åðåäü íóæíî ñäåëàòü âîëåâîé øàã (äëÿ äåâóøåê) îòêàçàòüñÿ îò ïîñòîÿííîãî èñïîëüçîâàíèÿ ïðàéìåðà («çàòèðêà äëÿ ïîð») è òîíàëüíîé îñíîâû. Äîðîãèå äåâóøêè, ýòè äâà ïðîäóêòà ÍÅ ñêðîþò âàøè ïðîáëåìû ñ êîæåé, ÍÅ âûëå÷àò âàøó êîæó, çàòî îíè îäíîçíà÷íî ñäåëàþò íàìíîãî õóæå, ïîòîìó ÷òî êîæà íå äûøèò, æèðîâûâîäÿùèå ïðîòîêè çàêóïîðåíû êîæíûì ñàëîì, ïûëüþ è òîíàëêîé, òàì ðàçìíîæàþòñÿ áåøåííûìè òåìïàìè áàêòåðèè. Êîðî÷å, íå íóæíî ãðîáèòü ñâîþ êîæó äàëüøå.
Ïåðâûé øàã íà ïóòè ê âûçäîðîâëåíèþ êîæè ïðèíÿòü ñåáÿ òàêèì, êàêîâ òû åñòü, è ïðåêðàòèòü äåëàòü âèä, ÷òî «øïàêëåâêà» êîæè ìîæåò ñêðûòü îò îêðóæàþùèõ âàøó ýñòåòè÷åñêóþ ïðîáëåìó. Íå óõóäøàéòå ñèòóàöèþ ïëîòíîé êîñìåòèêîé!
Åñëè ó âàñ ïîêà òîëüêî çàñòîéíûå ïÿòíà, áóãðèñòàÿ, àòîíè÷åñêàÿ êîæà, òî äëÿ âàñ åñòü ÷åòûðå âàðèàíòà èñïîëüçóåì è âìåñòå, è ïîðîçíü, íî êóðñîì!
1. Òðàâÿíûå ìåõàíè÷åñêèå ïèëèíãè
2. Êèñëîòíûå ïèëèíãè
3. Ìåçîòåðàïèÿ ïðåïàðàòîì Dermaheal HSR (Þæíàÿ Êîðåÿ; ïðåïàðàò ïðîòèâ ðóáöîâ, çàñòîéíûõ ïÿòåí, äëÿ êóïèðîâàíèÿ âîñïàëåííûõ ïðûùåé)
4. Äîìàøíèé óõîä (êîñìåòèêà) ñ êèñëîòàìè, ðåòèíîëîì, áåíçîèë ïåðîêñèäîì.
×òî òàêîå ïèëèíã?
Ãðóáî ãîâîðÿ, ýòî âåùåñòâî, êîòîðîå óáèðàåò îðîãîâåâøèé âåðõíèé ñëîé ýïèäåðìèñà, òåì ñàìûì óñòðàíÿÿ çàãðÿçíåíèÿ êîæè, èçáûòîê êîæíîãî ñàëà, îðîãîâåâøèå ÷åøóéêè êîæè. Ïèëèíã ýòî âàøà ýêñôîëèàöèÿ (îòøåëóøèâàíèå, î÷èùåíèå). Ãëîáàëüíî îíè äåëÿòñÿ íà äâà âèäà: êèñëîòíûå (ðàçëè÷íûå âèäû êèñëîò áóêâàëüíî ÷óòî÷êó ñæèãàþò âàø ýïèäåðìèñ; çàòåì êîæà øåëóøèòñÿ, îòòîðãàÿ óìåðøèå êëåòî÷êè) è ìåõàíè÷åñêèå (ëèáî ëàçåðíîå ñæèãàíèå âåðõíåãî ñëîÿ ýïèäåðìèñà; ëèáî òðàâÿíûì ïèëèíãîì íóæíî îòòåðåòü, «îòøêðÿáàòü» ýïèäåðìèñ).
Êàêîé ïèëèíã âûáðàòü?
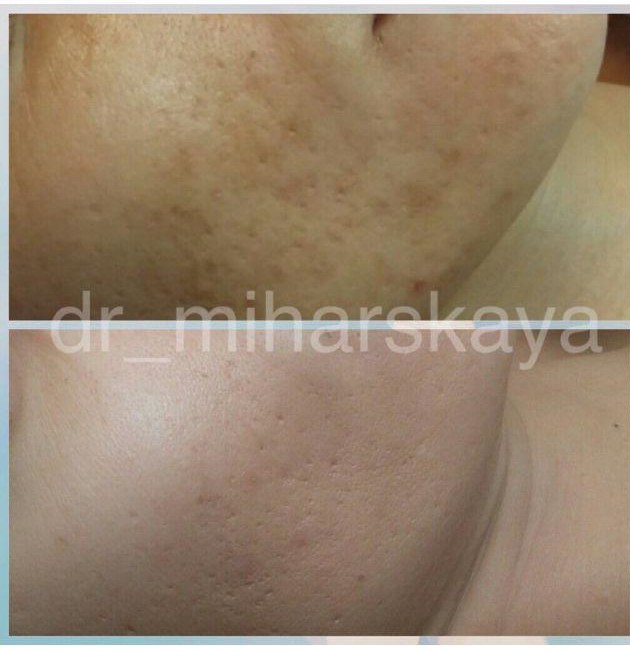
Õîðîøèõ ïèëèíãîâ î÷åíü ìíîãî, íåîáõîäèìî ïðîáîâàòü è íàéòè ñâîé ëþáèìûé âàðèàíò. Ñðåäè òðàâÿíûõ ïèëèíãîâ ÿ èìåþ îãðîìíûé ïîëîæèòåëüíûé îïûò íà ïèëèíãå «Green Peel Dr. Sñhrammek» (â ñîñòàâå ìíîãî ðàçëè÷íûõ òðàâ, èçìåëü÷åííûõ äî ñîñòîÿíèÿ ïóäðû), à òàêæå áîëåå áþäæåòíûé âàðèàíò ïèëèíã Lacrima (ïðîèçâîäèòåëü Ðîññèÿ; â ñîñòàâå îêîëî 20 òðàâ è èçìåëü÷åííûé ìîðñêîé êîðàëë, ïîòîìó ïèëèíã áîëåå àãðåññèâíûé, òðàâìàòè÷íûé è áîëåçíåííûé). Ñðåäè êèñëîòíûõ ÿ ðåêîìåíäóþ ïèëèíãè ñ ðåòèíîëîì â ñîñòàâå (ABR ïèëèíã îò èçðàèëüñêîé ìàðêè Holy Land è äðóãèå), ñ ðåçîðöèîíîì (ïèëèíã Äæåññíåðà ëþáîé ìàðêè). Íåêîòîðûå êèñëîòíûå ïèëèíãè ìîæíî ïðèìåíÿòü è äîìà ñàìîñòîÿòåëüíî, ñîáëþäàÿ èíñòðóêöèþ è ìåðû ïðåäîñòîðîæíîñòè, ïîòîìó ÷òî îíè ñîçäàíû íà îñíîâå ùàäÿùèõ êèñëîò ñ íå ñëèøêîì âûñîêèì ïðîöåíòîì ñîäåðæàíèÿ ñàìîé êèñëîòû (ñàëèöèëîâûé, ìèíäàëüíûé, ïèðîâèíîãðàäíûé è äðóãèå). Îòäåëüíî îòìå÷ó, ÷òî ÿ ãîðÿ÷î ÍÅ ðåêîìåíäóþ ÒÑÀ-ïèëèíã ëþáîé ñòåïåíè àãðåññèâíîñòè; ÿ âèäåëà ìíîãî ïàöèåíòîâ ïîñëå ýòîé ïðîöåäóðû, íèêîìó îí ñ ðóáöàìè ïîñòàêíå íå ïîìîã, çàòî ïèëèíã áðóòàëüíûé, áîëåçíåííûé è ñëîæíàÿ ðåàáèëèòàöèÿ.
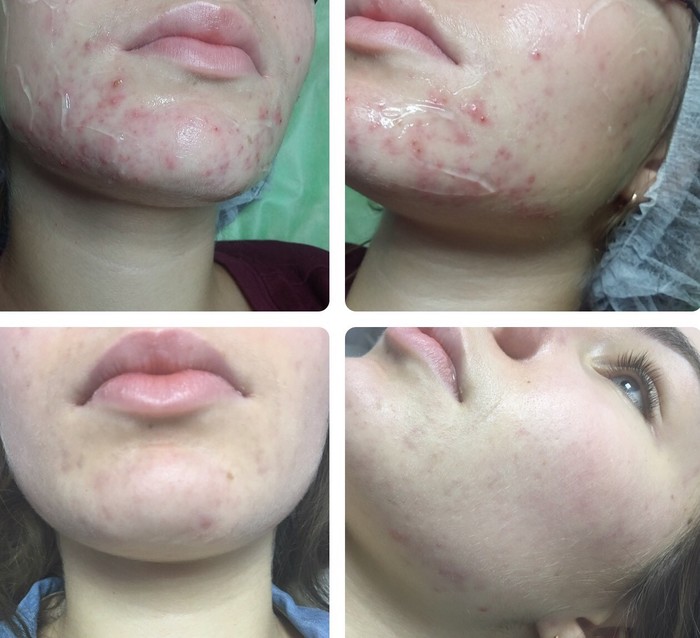
Íèæå ôîòî ðåçóëüòàòîâ äî/ïîñëå òðàâÿíîãî ïèëèíãà «Green Peel Dr. Sñhrammek» (3-5 ïðîöåäóð). Êàê âèäèòå, îí íå òîëüêî ðàáîòàåò ñ çàñòîéíûìè ïÿòíàìè, íî è ñ ãèïåðïèãìåíòàöèåé (êîðè÷íåâûìè ïÿòíàìè) è ðóáöàìè.
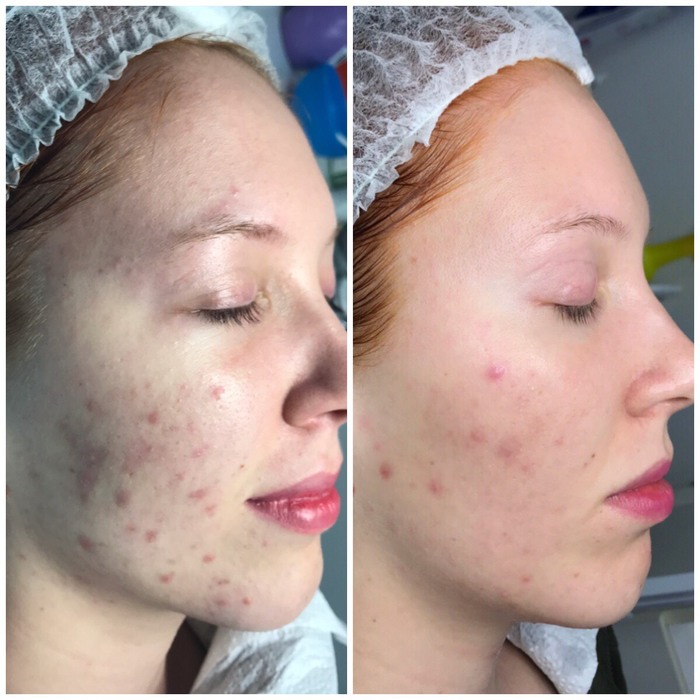
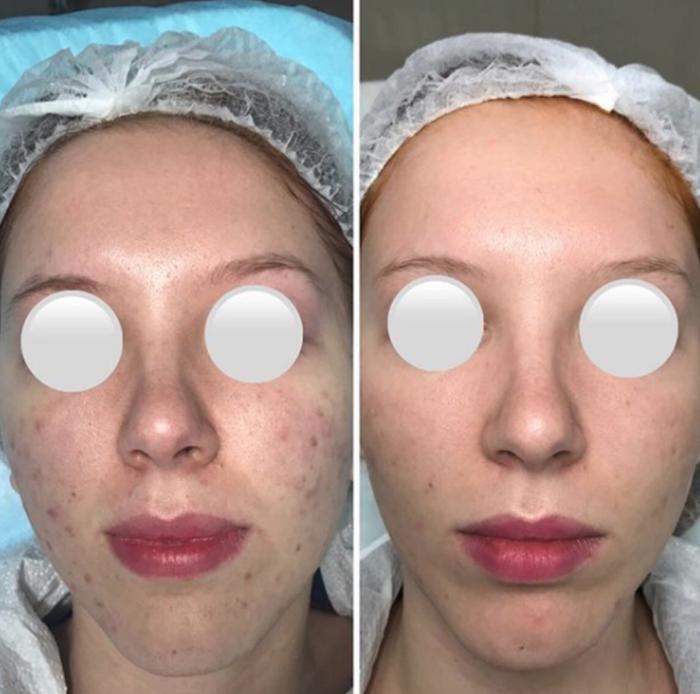
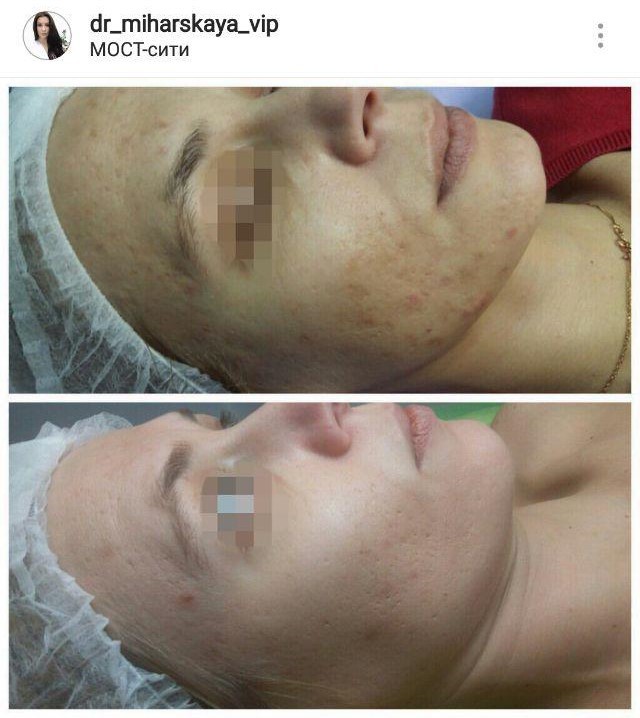
Ìåçîòåðàïèÿ ïðåïàðàòîì Dermaheal HSR áûëà, åñòü è áóäåò ìîèì ëèäåðîì ïî ìíîãèì àñïåêòàì. ß íèêàê íå ñâÿçàíà ñ ïðîèçâîäèòåëåì, íå ðåêëàìà) Ïðîñòî ÿ è íà ïàöèåíòàõ âèäåëà ñóïåð-ðåçóëüòàòû, è ñàìà ïðîõîäèëà ñ íèì ïðîöåäóðû. Åñëè åñòü ãäå-òî âàó-ýôôåêò â êîñìåòîëîãèè, òàê îò ýòîãî ïðåïàðàòà!
Ââîäèòñÿ èãëîé â ïîâåðõíîñòíûå ñëîè äåðìû; ïðåïàðàò ãåëåîáðàçíûé, ïðè ââåäåíèè àáñîëþòíî áåçáîëåçíåííûé. Ïîâòîðÿåòñÿ ïðîöåäóðà ðàç â 7-10-14 äíåé.  ñîñòàâå íåñòàáèëèçèðîâàííàÿ ãèàëóðîíîâàÿ êèñëîòà (äàåò óâëàæíåíèå çà ñ÷åò ïðèòÿãèâàíèÿ âîäû) è âèòàìèíû/àìèíîêèñëîòû (êàê ñòðîèòåëüíûé ìàòåðèàë äëÿ çàæèâëåíèÿ êîæè). Èìååò àíòèñåïòè÷åñêèé ýôôåêò òî åñòü, åñëè ïîäêîëîòü ïîä âîñïàëåííûå ïðûùèêè (ñàì ïðûùèê íå ïðîêàëûâàåì, íå òðàâìèðóåì), òî ïðåïàðàò áûñòðî êóïèðóåò âîñïàëåíèå, ïðûùèê áëåäíååò, óìåíüøàåòñÿ â ðàçìåðàõ è ïðîïàäàåò. Àíàëîãè÷íî êîëåòñÿ ïîä ðàíû è ïðûùèêè, êîòîðûå âû ðàñêîâûðÿëè. Øèêàðíî óáèðàåò çàñòîéíûå ïÿòíà (÷àñòî ÷åðåç òðîå ñóòîê óæå áóäóò õîðîøèå ðåçóëüòàòû ïîñëå îäíîé ïðîöåäóðû).
Ïðåèìóùåñòâîì áóäåò òàêæå äîñòóïíîñòü ýòîé ïðîöåäóðû, ïðåïàðàò îòêðîâåííî äåøåâûé ïî ñðàâíåíèþ ñ äðóãèìè äëÿ ìåçîòåðàïèè. Îðèåíòèðîâî÷íî ïðîöåäóðà ñ 1 ìë ïðåïàðàòà ñòîèò 20-25 åâðî.
Äîìàøíèé óõîä ýòî âàøà êîñìåòèêà äëÿ êàæäîäíåâíîãî èñïîëüçîâàíèÿ. Åñëè âû õîòèòå âûëå÷èòü ïðîáëåìû ñ êîæåé, òî çà êîñìåòèêîé âàì íå â ìàññ-ìàðêåò è íå ê ñòåëëàæàì ñ ëþêñîâîé êîñìåòèêîé â «Áðîêàðäå». Ïðîôåññèîíàëüíûõ ìàðîê êîñìåòèêè ñåé÷àñ âåëèêîå ìíîæåñòâî íà ëþáîé êîøåëåê. Êàê âûáðàòü õîðîøåå ñðåäñòâî èçó÷èòü ñîñòàâ è îáðàòèòü âíèìàíèå íà ïðîöåíò ñîäåðæàíèÿ êèñëîò â ñðåäñòâå.
Ìèíèìàëüíûé íàáîð:
óìûâàíèå (æåëàòåëüíî ñ ñàëèöèëîâîé èëè äðóãîé êèñëîòàìè);
áåíçîèë ïåðîêñèä (êóïèòü â àïòåêå, ñòîèò 300 ðóáëåé) äëÿ íàíåñåíèÿ íà íîâûé âîñïàëåííûé ïðûùèê;
òîíèê ñ êèñëîòàìè (÷åì áîëüøå êèñëîò è èõ ïðîöåíò, òåì ëó÷øå, ãðóáî ãîâîðÿ; ÷èòàéòå â èíòåðíåòå èíôîðìàöèþ î êàæäîé êèñëîòå, ÷òîáû åå èçó÷èòü);
êðåì ñ ðåòèíîëîì (ìàêñèìóì 1%, åùå åñòü 0,5%, 0,1%, 0,01% ñîäåðæàíèÿ ðåòèíîëà; ýòî âåùåñòâî ÿâëÿåòñÿ «âèòàìèíîì À, âèòàìèíîì êðàñîòû», èìååò î÷åíü ñèëüíûé îòøåëóøèâàþùèé ýôôåêò è çàïóñêàåò ïðîöåññû îáíîâëåíèÿ êëåòîê, ÷òî î÷åíü íóæíî ïðè íàøåì ëå÷åíèè!);
ìîæíî åùå êóïèòü êðåì ñ êèñëîòàìè, íàïðèìåð ãëèêîëåâîé; îòëè÷íî îñâåòëÿåò çàñòîéíûå ïÿòíà è ëå÷èò íîâûå âûñûïàíèÿ ïðûùåé;
óâëàæíÿþùèé êðåì (ïîòîìó ÷òî îò ðåòèíîëà è òîíèêà ñ êèñëîòàìè ïåðâûå ïàðó íåäåëü êîæà áóäåò ðîçîâîé, ñòÿíóòîé è ñèëüíî øåëóøèòüñÿ, ïîêà ïðîõîäèò âðåìÿ àäàïòàöèè, è ïîòîìó óâëàæíÿþùèé êðåì ñèëüíî îáëåã÷èò âàì îùóùåíèÿ; è íåò, Ïàíòåíîë/Áåïàíòåí/äåòñêèé êðåì íå ïîäõîäÿò, îíè êîìåäîãåííûå, çàáèâàþò ïîðû, ýòî âîîáùå íå âàðèàíò äëÿ êàæäîäíåâíîãî óõîäà!).
Ïðî òî, êàê âûáðàòü äîìàøíèé óõîä (ìàðêè, ïîçèöèè, ñîñòàâ) äëÿ ðàçíîãî âîçðàñòà, îò ïîäðîñòêîâîãî äî 50+, ÿ ðàññêàæó â îòäåëüíîì ïîñëå íåìíîãî ïîçæå.
Òåïåðü ïåðåéäåì ê áîëåå ñëîæíûì ñëó÷àÿì: àòðîôè÷åñêèå ðóáöû (ïîñëå âåòðÿíêè, ïîñëå àêíå)
Ìû ìîæåì èñïîëüçîâàòü ïðîöåäóðû, îïèñàííûå âûøå, îíè òàêæå áóäóò äåéñòâîâàòü, íî â êîìïëåêñå ñ áîëåå àãðåññèâíûìè ïðîöåäóðàìè.
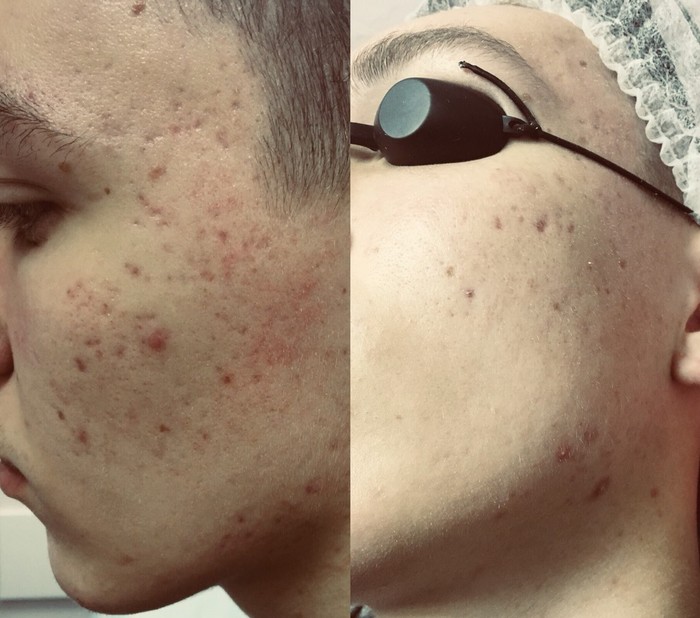
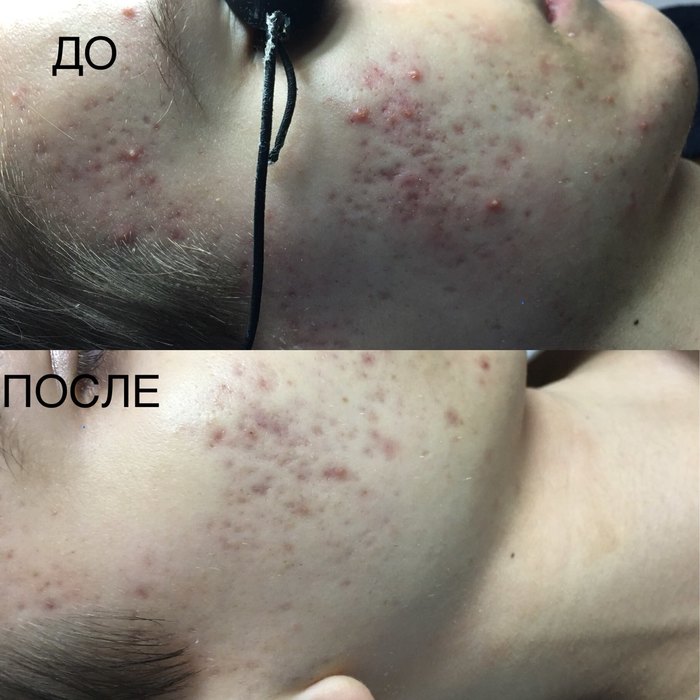
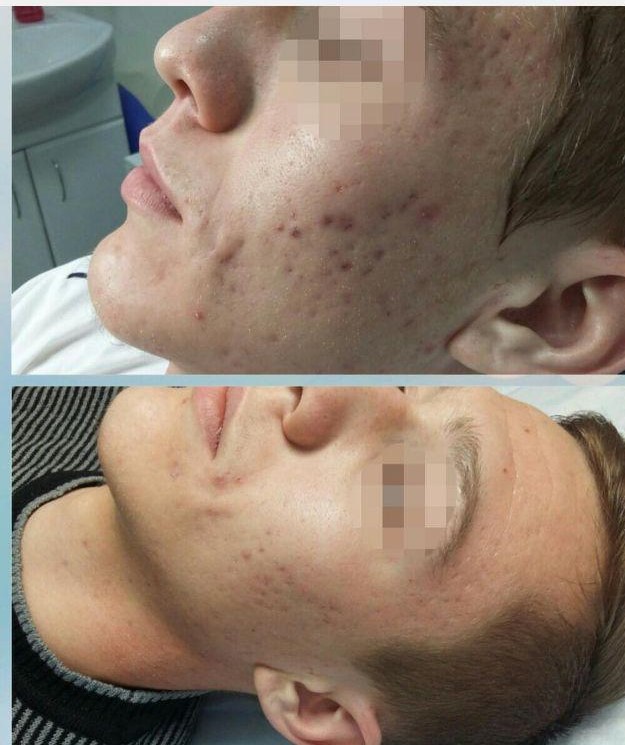
1. Ìåçîðîëëåð
Ýòî ñàìîå ëó÷øåå, ÷òî ìîãëè ïðèäóìàòü â ýòîì ìèðå äëÿ ðóáöîâ ïîñòàêíå! Ìåçîðîëëåð ïðåäñòàâëÿåò ñîáîé ðîëèê íà ðó÷êå, åãî ïîâåðõíîñòü óñûïàíà òîíêèìè èãîëî÷êàìè 3-4 ìì äëèííîé. Êîñìåòîëîã ìíîãî-ìíîãî ðàç ïðîêàòûâàåò ñ íàæàòèåì èì ïî âàøåé êîæå, äåëàåò òûñÿ÷è ìèêðîïðîêîëîâ. Äëèíà èãë 3-4 ìì ïîçâîëÿåò äîñòèãíóòü äíà ðóáöà. Òàêèì îáðàçîì, ðàçðóøàþòñÿ òå ñàìûå íåïðàâèëüíî ñðîñøèåñÿ âîëîêíà ñîåäèíèòåëüíîé òêàíè, êîæà ñòðåìèòüñÿ îáðàçîâàòü íîâûå êîëëàãåíîâûå âîëîêíà, ÷òîáû çàæèâèòü ïðîêîëû, è ôîðìèðóåòñÿ óæå êîæà ëó÷øåãî êà÷åñòâà, ÷åì áûëà. Èìåííî òàêèì îáðàçîì ïîäíèìàåòñÿ äíî ðóáöà, êîæà ñòàíîâèòñÿ âðîâåíü ñ îêðóæàþùåé çäîðîâîé êîæåé ëèöà!
Ïåðåä ïðîöåäóðîé ëèöî îáåçáîëèâàþò êðåìîì-àíåñòåòèêîì, ïîòîìó áóäåò íå áîëüíî. Âî âðåìÿ ìàíèïóëÿöèé äîëæíà îáèëüíî âûäåëÿòüñÿ êðîâü («êðîâÿíàÿ ðîñà»), íå ïóãàéòåñü. Ïîñëå âàì âàæíî ñîáëþäàòü âñå ðåêîìåíäàöèè êîñìåòîëîãà ïî óõîäó çà êîæåé, ïðîâîäèòü äîìà àêêóðàòíûå îáðàáîòêè àíòèñåïòèêîì, íè â êîåì ñëó÷àå íå ñäèðàòü êîðî÷êè, êîòîðûå ôîðìèðóþòñÿ, îíè áóäóò ñàìè îòøåëóøèâàòüñÿ.
Ïîñëå 2-3 ïðîöåäóð óæå áóäóò âèäíû ïåðâûå õîðîøèå ðåçóëüòàòû, à êîìó-òî ìîæåò áûòü 2-3 ïðîöåäóð äîñòàòî÷íî, ÷òîáû íàâñåãäà ðåøèòü ñâîþ ïðîáëåìó. Äåëàþòñÿ ïðîöåäóðû ðåäêî, îðèåíòèðîâî÷íî 1 ðàç â ìåñÿö, ìîæíî ðåæå.
Åñòü â ñâîáîäíîé ïðîäàæå äîìàøíèå ìåçîðîëëåðû ñ èãëàìè 1-2 ìì. Âî-ïåðâûõ, ýòî àáñîëþòíî è ïîëíîñòüþ íåýôôåêòèâíî, íå òðàòüòå äåíåã. Âî-âòîðûõ, òàêàÿ «äîìàøíÿÿ» ïðîöåäóðà íåñåò â ñåáå îãðîìíûé øàíñ ïîäñîåäèíåíèÿ èíôåêöèè è äàëüíåéøèõ îñëîæíåíèé. Êòî ïûòàåòñÿ ñýêîíîìèòü íà ëå÷åíèè, ïîòîì ïîëó÷àåò ïðîáëåìû è ïëàòèò åùå áîëüøå äåíåã äëÿ âûçäîðîâëåíèÿ. Íå âðåäèòå ñåáå!
Íèæå ïðèìåðû, êàê ïðîèñõîäèò äèíàìèêà ïðè êóðñå ìåçîðîëëåðà. Ýòî íå åäèíîðàçîâàÿ ïðîöåäóðà, äåëàåòñÿ îêîëî 1 ðàçà â ìåñÿö, íî óæå ïîñëå ïåðâîé âû áóäåòå âèäåòü óëó÷øåíèÿ.
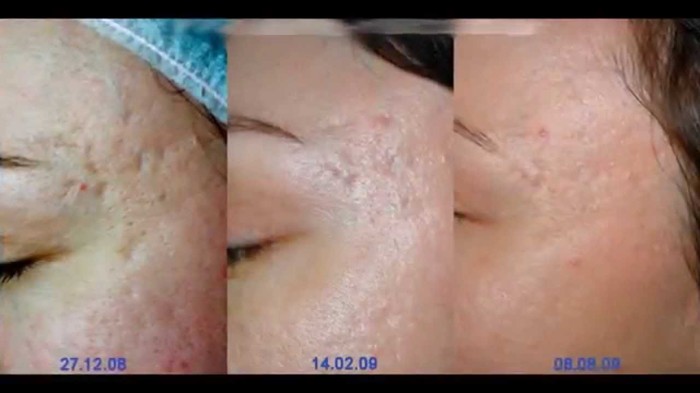
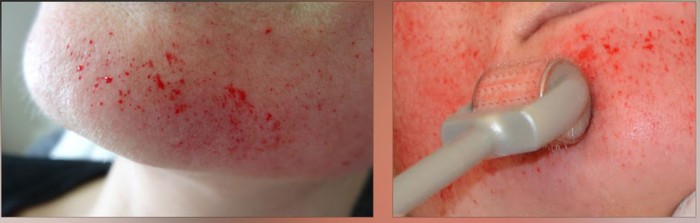
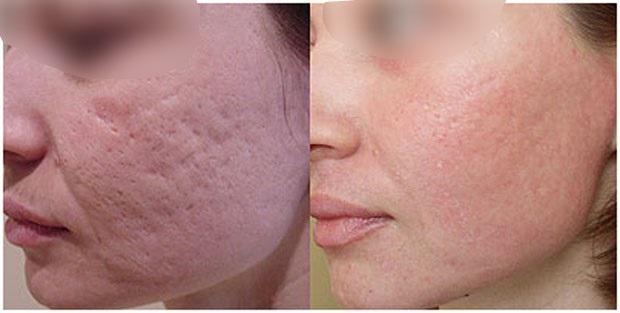
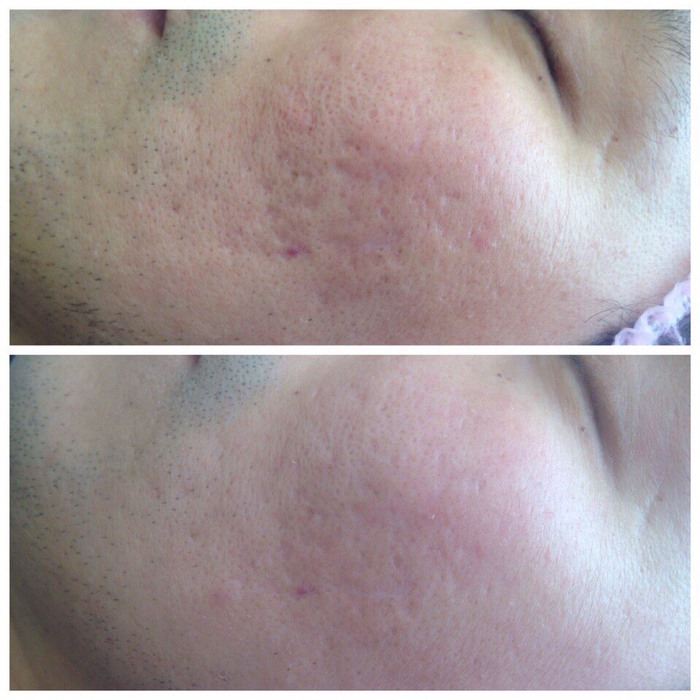
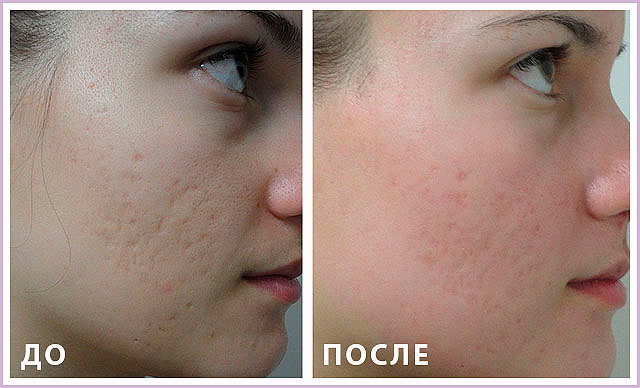

2. Ëàçåðíàÿ ôðàêöèîííàÿ øëèôîâêà àòðîôè÷åñêèõ ðóáöîâ
Ñóòü ìåòîäà àáñîëþòíî ñîâïàäàåò ñ ìåçîðîëëåðîì, ïðîñòî ïðîöåäóðà äåëàåòñÿ ëàçåðîì, Îí âûïàðèâàåò áåñêîíòàêòíûì ìåòîäîì òàêæå ñîòíè ìèêðî-êàíàëîâ, êîòîðûå êîæà ïîòîì ñòðåìèòüñÿ çàæèâèòü.
Ãëîáàëüíîé ðàçíèöû ìåæäó ìåçîðîëëåðîì è ëàçåðíîé øëèôîâêîé íåò, ðàçíèòñÿ èíñòðóìåíò âûïîëíåíèÿ ïðîöåäóðû ëàçåðíûé àïïàðàò èëè ðó÷íîé ìåçîðîëëåð.
Ëàçåðíàÿ ïðîöåäóðà äîðîæå, ïîä÷àñ â 2-3 ðàçà. Òàêæå íå ðåêîìåíäóþ åå äåëàòü äåâóøêàì ñ ÷åòâåðòûì ôîòîòèïîì êîæè, à ïîä÷àñ è ñ òðåòüèì äàæå, òàê êàê îò ëàçåðíîé øëèôîâêè âûøå âåðîÿòíîñòü ïîëó÷èòü ïîñòòðàâìàòè÷åñêóþ ïèãìåíòàöèþ, ÷åì îò ìåçîðîëëåðà.
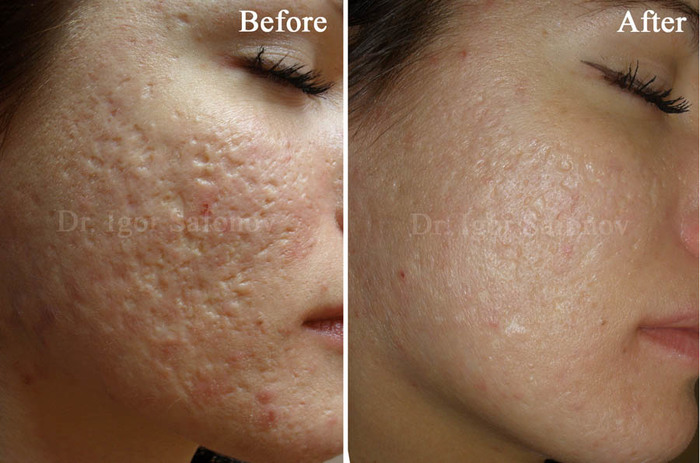
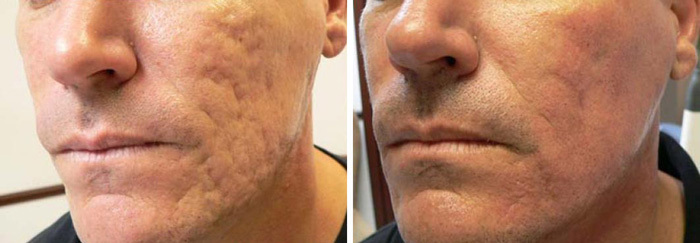
3. Ìåçîòåðàïèÿ àíòèðóáöîâûìè ïðåïàðàòàìè (Dermaheal HSR, FillerVitR)
Î ïåðâîì ïðåïàðàòå ÿ óæå ðàññêàçàëà âûøå. Âòîðîé ïðåïàðàò FillerVitR õîðîøî ðàáîòàåò ñ ðóáöàìè íà ñãëàæèâàíèå, âûðàâíèâàíèå ðåëüåôà. Îí íåìíîãî áîëåçíåííûé ïðè ââåäåíèè ñàì ïî ñåáå. Îí äîâîëüíî ìíîãîçàäà÷íûé, õîðîøî ñæèìàåò è óïëîòíÿåò êîæó, ïîòîìó â îñíîâíîì òàêèå ñóïåð-ïóïåð-âàó ôîòî÷êè äî/ïîñëå ñ ýòèì ïðåïàðàòîì íà äðÿáëîé êîæå (ïîäáîðîäîê, øåÿ, æèâîò) è íà ðàñòÿæêàõ. Íî îí òàêæå ðàáîòàåò ñ ðóáöàìè ïîñòàêíå.
4. Òðåòèíîèí è ðåòèíîë
Ðåòèíîë, âèòàìèí À ýòî âèòàìèí è àíòèîêñèäàíò, êîòîðûé îòâå÷àåò çà ïîñòîÿííîå îáíîâëåíèå, ðåãåíåðàöèþ òêàíåé. Òîò ñàìûé «âèòàìèí êðàñîòû», ñòèìóëÿòîð ðàáîòû êîæè. Îí îòâå÷àåò çà ñåáîðåãóëÿöèþ (àêòèâíîñòü ñàëüíûõ æåëåç) è âûâåäåíèå êîæíîãî ñàëà íà ïîâåðõíîñòü êîæè, íîðìàëèçèðóåò ñåêðåò ýòèõ ñàìûõ æåëåç, óìåíüøàåò áàêòåðèàëüíûé ôîí è âîñïàëèòåëüíûå ðåàêöèè âîêðóã æåëåç, îáëàäàåò ñèëüíûì êåðàòîëèòè÷åñêèì (îòøåëóøèâàþùèì) ýôôåêòîì.
Ñóùåñòâóåò íåñêîëüêî âàðèàíòîâ åãî ñîñòîÿíèÿ, êîòîðûå èñïîëüçóþòñÿ â êîñìåòîëîãèè.
Ðåòèíîë âõîäèò â ñîñòàâ ïèëèíãîâ, êðåìîâ äëÿ äîìàøíåãî è ïðîôåññèîíàëüíîãî èñïîëüçîâàíèÿ. Êàê ÿ ïèñàëà âûøå, â îñíîâíîì ýòî 1%, 0,5%, 0,1%, 0,01%. Òàêèå êðåìû ìîæíî èñïîëüçîâàòü äîìà, íî íåîáõîäèìî áûòü ãîòîâûìè ê ïåðèîäó ïðèâûêàíèÿ, êîãäà áóäåò øåëóøåíèå, ñóõîñòü, ñòÿíóòîñòü, ïîêðàñíåíèå êîæè, ýòî íîðìàëüíûé ïðîöåññ.
Òðåòèíîèí æå ýòî òàêæå ôîðìà âèòàìèíà À â âèäå êàðáîíîâîé êèñëîòû. Ýòî ãîðàçäî áîëåå àãðåññèâíàÿ ôîðìà ïðåïàðàòà, êîòîðàÿ òðåáóåò îñîáîãî ïîäõîäà, ëå÷åíèÿ ó êîñìåòîëîãà, à îòíþäü íå ñàìîëå÷åíèÿ!
Òðåòèíîèí î÷åíü ìíîãîçàäà÷íûé: èì ëå÷àò àêíå 3-4 ñòåïåíè (ýòî ãðîìàäíûå ïàïóëû è ïóñòóëû, ïîäêîæíûå, ãðóáûå, ãíîéíûå, êîãäà âñå ëèöî âèøíåâîå îò âñåõ ýòèõ ñòðåìíûõ êîìåäîíîâ), èì ëå÷àò ðóáöû ïîñëå àêíå, îí ðàáîòàåò ïðîòèâ ñòàðåíèÿ êîæè (ìîðùèí, ïèãìåíòàöèè, àòîíè÷íîñòè êîæè), è äàæå ñ ðàñòÿæêàìè îí ðàáîòàåò íàìíîãî ëó÷øå ìíîãèõ äðóãèõ àëüòåðíàòèâ.
Êàê ýòî ïðîèñõîäèò? Òðåòèíîèí (äà è ðåòèíîë âîîáùå) ñïîñîáñòâóåò óâåëè÷èâàíèþ êîëè÷åñòâà áàçàëüíûõ êëåòîê â äåðìå, ýòîò áàçàëüíûé ñëîé óâåëè÷èâàåòñÿ â òîëùèíå; òåì ñàìûì ïðîèñõîäèò ïðîöåññ óêðåïëåíèÿ êîæè, ïîâûøàåòñÿ åå óïðóãîñòü, ðàçãëàæèâàþòñÿ ìîðùèíû, ñàìûé âåðõíèé ñëîé ýïèäåðìèñà àêòèâíî øåëóøèòñÿ, îáíàæàÿ ìîëîäóþ è çäîðîâóþ êîæó. Êðîìå ýòîãî ðåòèíîë áëîêèðóåò âîçäåéñòâèå ôåðìåíòîâ, êîòîðûå ðàçðóøàþò êîëëàãåí è ýëàñòèí, è ñòèìóëèðóåò âûðàáîòêó ãèàëóðîíîâîé êèñëîòû ïðèðîäíîãî óâëàæíèòåëÿ.
Ê ïðèìåíåíèþ Òðåòèíîèíà åñòü ìíîæåñòâî ïðîòèâîïîêàçàíèé, èõ ñïèñîê íóæíî èçó÷èòü. Ñàìûé âàæíûé ïóíêò íåëüçÿ ïðèìåíÿòü âî âðåìÿ ïëàíèðîâàíèÿ áåðåìåííîñòè, âî âðåìÿ áåðåìåííîñòè è ëàêòàöèè.
Êîæà ïðè èñïîëüçîâàíèè Òðåòèíîèíà è ðåòèíîëà â öåëîì ñòàíîâèòñÿ î÷åíü-î÷åíü ÷óâñòâèòå

