Нейродермитов экзем и аллергических дерматитов
Многие кожные болезни протекают со схожими симптомами, что затрудняет диагностику и выбор правильного лечения. В частности, такими похожими патологиями являются дерматит и экзема. Оба эти заболевания характеризуются влажными высыпаниями с зудом, пузырьками и корочками, оба развиваются вследствие действия раздражающих факторов. И всё же это две разные нозологии. В чем же отличие экземы от дерматита? Почему эти два состояния выделяют в две разные болезни?
Подробнее об экземе
Экзема – это воспалительное заболевание кожи, проявляющееся зудящими влажными высыпаниями. Оно возникает под действием различных раздражающих факторов на фоне предрасположенности, сформировавшейся в результате изменений в иммунной системе. Вследствие этого организм начинает аномально реагировать на действие раздражителей, что клинически проявляется высыпаниями на коже.
 Классификация и виды экземы:
Классификация и виды экземы:
- истинная;
- профессиональная;
- микробная;
- грибковая;
- варикозная;
- себорейная.
В начале болезни на коже отмечается локальное покраснение и отечность. Затем появляются пузырьки с серозным содержимым. Они лопаются, жидкость вытекает и формирует мокнущую поверхность с трещинками. Спустя время пораженные очаги подсыхают с образованием корочек, после отшелушивания которых остается здоровая кожа. Но параллельно могут появляться новые высыпания, затягивая течение экземы. А если ее не лечить, болезнь перейдет в хроническую форму с частыми рецидивами в виде новых эпизодов заболевания. Кожа при этом постепенно утолщается, шелушится и даже в периоды ремиссии не выглядит так, как прежде.
Подробнее о дерматите
Дерматит тоже представляет собой воспалительное заболевание кожи. Чаще всего это острая реакция на воздействие какого-либо раздражающего фактора, наружного (экзогенного) или внутреннего (эндогенного).
К экзогенным раздражителям относят:
- различные химические вещества (косметику, бытовую химию и др.);
- солнце;
- мороз;
- контакт с одеждой, обувью, украшениями;
- пыльцу растений;
- шерсть животных;
- лекарственные препараты;
- вакцины при прививках;
- укусы насекомых;
- продукты питания и др.
Эндогенные факторы:
- различные заболевания;
- стресс;
- переутомление;
- инфекционные и грибковые болезни;
- очаги хронических инфекций и др.
 Дерматит обычно является острой патологией и проходит в результате лечения. В хроническую форму переходит редко, исключение – атопический дерматит.
Дерматит обычно является острой патологией и проходит в результате лечения. В хроническую форму переходит редко, исключение – атопический дерматит.
Виды дерматита:
- аллергический;
- контактный;
- атопический;
- нейродермит;
- инфекционный;
- грибковый;
- себорейный.
Высыпания при этом заболевании могут носить различный характер – быть влажными или сухими, с пузырьками или папулами, с трещинками или корочками и т. д. Практически всегда они сопровождаются зудом.
Основные отличия экземы от дерматита
Как уже было сказано выше, экземе свойственно хроническое течение, в то время как дерматит протекает преимущественно остро. Это главное, чем отличается экзема от дерматита.
Еще одно важное отличие – в механизме развития заболеваний. Дерматит вызывают непосредственно раздражающие факторы. Для возникновения экземы необходимы изменения в иммунной системе, которые провоцируют извращенную реактивность кожи.
Высыпания при этих двух заболеваниях могут быть очень похожи. Но экзему отличает наличие ложного полиморфизма – одновременное присутствие различных элементов сыпи в очагах поражения. При дерматите происходит постепенная эволюция высыпаний и явлений полиморфизма практически никогда не наблюдается.
Атопический дерматит и экзема
Атопический дерматит и экзема имеют много сходств в своих проявлениях и механизмах развития. Основные различия кроются в возрасте больных – экземе больше подвержены взрослые люди, атопическому дерматиту – дети. Высыпания тоже различаются – в первом случае процесс носит влажный характер, во втором – сухой без пузырьков. Нередко атопический дерматит в детстве приводит к развитию истинной экземы у взрослых.
Аллергический дерматит и экзема
В большинстве случаев аллергический дерматит и экзема сильно различаются. Несмотря на то, что одни и те же аллергены могут вызвать оба этих заболевания. В случае дерматита имеется четкая связь между его возникновением и контактом с пыльцой растений, шерстью животных, употреблением определенных продуктов питания и др. Высыпания сопровождаются сильным зудом, обычно сухие, без мокнущего процесса. Параллельно наблюдается слезотечение, чихание и ринит.
При экземе данные о контакте с аллергенами удается выявить не всегда. Высыпания влажные, с пузырьками и трещинками, со временем переходят в сухую сыпь с корочками. Сопутствующих симптомов со стороны глаз и носа нет.
Контактный дерматит и экзема
 Контактный дерматит спутать с экземой сложно. При этом заболевании высыпания локализуются строго в месте соприкосновения с раздражающим фактором и появляются почти сразу после контакта с ним. Сыпь представляет собой отечные гиперемированные пятна, без пузырьков и мокнутия, с четкими границами.
Контактный дерматит спутать с экземой сложно. При этом заболевании высыпания локализуются строго в месте соприкосновения с раздражающим фактором и появляются почти сразу после контакта с ним. Сыпь представляет собой отечные гиперемированные пятна, без пузырьков и мокнутия, с четкими границами.
При экземе наблюдаются пузырьки и мокнутие, переходящие в сухие корочки. Зона высыпаний может локализоваться в любом месте, независимо от контакта с раздражающими веществами и аллергенами.
Наглядно в чем разница кожных проявлений при этих двух патологиях можно увидеть на фото.
При устранении воздействия аллергена при контактном дерматите выздоровление наступает самопроизвольно. Экзема же требует длительного лечения. Это еще одно отличие этих двух заболеваний.
Нейродермит и экзема
Нейродермит тоже развивается при изменениях в системе реактивности организма. Причиной этому служат аллергенный и неврогенные факторы. Это заболевание часто сопровождается нарушениями в балансе симпатической и парасимпатической систем, что проявляется вегетососудистой дистонией.
Высыпания при нейродермите схожи с таковыми при экземе и также сопровождаются сильным зудом, который усиливается по ночам (при экземе этого нет). Но в сыпи могут отмечаться элементы, несвойственные экземе – узелки, папулы, застойная эритема и др. Параллельно наблюдаются раздражительность, беспокойство, нарушения сна, потеря веса. Поэтому налицо неврогенные причины заболевания.
Себорейный дерматит и себорейная экзема
Клинические проявления, причины и лечение себорейного дерматита и экземы очень схожие. Чаще всего экзематозные высыпания при этом виде болезни появляются после манифестации дерматита как его осложнение. На течение заболевания оказывают заметное влияние характер питания, состояние гормональной и нервной системы.
Сыпь может носить как сухой, так и влажный (жирный) характер. От этого зависит цвет корочек и выраженность шелушения.
Единственная разница этих двух патологий в том, что дерматит провоцирует именно нарушение секреции сальных желез. При развитии экземы есть еще и воспалительная реакция со стороны кожи вследствие ее нарушенной реактивности. Но клинически при этом никаких отличий нет, и лечение этих двух болезней тоже схожее.
Инфекционный дерматит и микробная экзема
 Инфекционный дерматит, как правило, является одним из симптомов различных инфекционных заболеваний – кори, краснухи, скарлатины, ветрянки и др. Характер высыпаний зависит от вида инфекции, вызвавшей патологию. Сыпь может проявляться папулами, везикулами, пятнами, геморрагиями и др. Зудом сопровождается не всегда.
Инфекционный дерматит, как правило, является одним из симптомов различных инфекционных заболеваний – кори, краснухи, скарлатины, ветрянки и др. Характер высыпаний зависит от вида инфекции, вызвавшей патологию. Сыпь может проявляться папулами, везикулами, пятнами, геморрагиями и др. Зудом сопровождается не всегда.
Глубокие поражения кожи развиваются при заражении стрептококком и стафилококком. При этом на кожных покровах обнаруживаются болезненные пустулы разных размеров (вплоть до фурункулов или карбункулов). Течение острое, в хроническую форму не переходит.
Микробная экзема чаще всего встречается как осложнение других видов экзем, но может быть и первичным заболеванием. От классического течения экзематозные высыпания в этом случае отличаются своим гнойным характером – содержимое пузырьков мутное, мокнущая поверхность с гнойным отделяемым, корочки желтые, грязно-желтые, серые или с желто-зеленым оттенком. Сопровождаются зудом и болезненностью. Течение микробной экземы может быть острым или хроническим, что, в первую очередь, зависит от своевременности лечения.
Характер сыпи – это главное, чем дерматит отличается от экземы при инфекционном процессе.
Грибковый дерматит и грибковая экзема
Грибковая экзема редко бывает самостоятельным заболеванием, чаще возникает как осложнение другого экзематозного процесса. Грибковый дерматит развивается как первичная патология на любом участке кожи или слизистых, если есть их механические повреждения и ослаблены защитные силы организма. Больше всего заражению грибами подвержены кисти рук и стопы ног, также в процесс могут вовлекаться ногти. Это зоны типичной локализации. Но заболевание может возникнуть на любом участке кожи.
При грибковом дерматите высыпания чаще сухие, с корочками и шелушением. Экзема грибковой этиологии характеризуется мокнущим процессом с мутным отделяемым и корками грязного цвета. Точную природу поражения можно установить только при соскобе и выявлении в нем грибов и их спор.
Дерматит и экзема – очень схожие заболевания с тонкой гранью между ними. Отличить одно от другого и назначить правильное лечение сможет только специалист – дерматовенеролог. Не стоит испытывать судьбу и пытать решить самостоятельно, с какой именно патологией вам пришлось столкнуться. Доверьтесь врачу, с его помощью у вас будет больше шансов сохранить здоровье и красоту вашей кожи на долгие годы.
Видео про дерматит
Источник
Экзема – это хроническое заболевание кожи, протекающее с периодами обострений и ремиссий. В основе лежит воспаление, проходящее несколько стадий: гиперемия (покраснение), образование узелков (папулезная), пузырьков (везикулезная), после вскрытия пузырьков наступает мокнутие, образуются корки и завершающая стадия – шелушение. Клиническая картина экземы и атопического дерматита имеет много схожего. Это выраженный зуд, из-за которого человек расчесывает кожу, сыпь, сенсибилизация организма. Попробуем разобраться, в чем отличие экземы от атопического дерматита.
Сравнительная характеристика атопического дерматита и экземы
| Атопический дерматит | Экзема | |
|---|---|---|
| Течение | Острое, подострое, хроническое редко | Только хроническое |
| Характер сыпи | Мономорфный, т.е. сыпь состоит из одинаковых элементов | Полиморфный, т.е. встречаются узелки, пузыри,шелушение, корки |
| Мокнутие | Отсутствует | Выражено |
| Очаговость | Покрывает зону поражения целиком | В очаге воспаления есть здоровая кожа |
| Причина | Воздействие внешних факторов, стресса | В основном воздействие внутренних факторов: эндокринные нарушения, расстройства ЖКТ, аллергия и т.д. |
| Возраст больных | Всегда начинается в детском возрасте | Болеют взрослые |
По сравнению с экземой, атопический дерматит (нейродермит) больше связан с перенесенным нервным напряжением. После стресса сначала возникает зуд, затем покраснение и сыпь. Также он может развиться после контакта с химическими веществами, производственными факторами, применением медикаментов, употребления аллергенных продуктов. Выделяют диффузный, ограниченный, линейный, фолликулярный, гипертрофический, псориазоформный нейродермит. Внешне он проявляется сыпью из узелков, пузырьков, сухостью и шелушением. Стадийность в течении воспаления не наблюдается.
Виды экземы
- Истинная. В своем развитии проходит все стадии, присущие болезни. Протекает остро, с сильным зудом. Поражает преимущественно лицо и кисти рук, но может распространяться на все тело. Образуется множество пузырьков, которые вскрываются и оставляют эрозированную поверхность. При этом больного беспокоят жжение и болезненность.
- Дисгидротическая. Пузырьки плотные, могут сливаться. При подсыхании образуются корки. Мокнутия не бывает. Возникает на ладонях и подошвах.
- Роговая. Кожа утолщается, на ней формируются мозоли, трещины.
- Микробная. Возникает при инфицировании ран, в том числе послеоперационных, ссадин, трофических язв. Имеет четкую очерченность. Разновидности:
- Монетовидная экзема – надо отличать от атопического дерматита и микоза гладкой кожи. Характерны округлые очаги поражения.
- Интертригинозная – поражаются кожные складки.
- Варикозная – болезнь затрагивает кожные покровы над зонами расширения вен, область трофических язв.
- Сикозиформная – развивается на волосистых участках кожи.
- Микотическая – при сопутствующей грибковой инфекции.
- Себорейная. Поражается кожа, на которой много сальных желез: лицо, верхняя часть спины, грудь.
- Профессиональная. Возникает при длительном воздействии производственных факторов: пыли, химических веществ, высокой или низкой температуры.
Экзема и атопический дерматит: фото


Диагностика
При осмотре выявляется характерная клиническая картина, пациент предъявляет жалобы на зуд, жжение. Проводятся кожные пробы с аллергеном и иммунологический анализ крови. Важным моментом является дифференциальный диагноз экземы, псориаза и атопического дерматита. Псориаз не имеет аллергической природы, основным морфологическим элементом является папула – красное пятно с шелушением. Места локализации – разгибательные поверхности конечностей, поясница, волосистая часть головы. Чем отличается экзема от атопического дерматита рассмотрено выше.
Лечение экземы и атопического дерматита
Несмотря на некоторое различие этих заболеваний, лечатся они одинаково.
- Десенсибилизирующая терапия. Антигистаминные препараты: Цетрин, Зиртек, Супрастин. Назначаются внутрь. Внутривенно применяются тиосульфат натрия, хлорид кальция.
- Противовоспалительная терапия. Глюкокортикоидные мази и кремы: Локоид, Адвантан, Элоком, Целестодерм.
- При выраженном мокнутии вяжущие мази: нафталановая, ихтиоловая. При бактериальной инфекции мази с антибиотиками: Тридерм, Бактробан. Поражение грибком требует антимикотических мазей (Экзодерил, Бифоназол). Также улучшить состояние кожи при сильной экссудации можно с помощью Ланолина, который всасывает лишнюю влагу.
Ланолин при атопическом дерматите и экземе отзывы
- Дезинтоксикационная терапия: Энтеросгель, активированный уголь.
- Системное лечение показано только при обширном поражении. Кортикостероиды внутрь в небольших дозах (Преднизолон), при гнойных поражениях – антибиотики.
- Витамины группы А и В.
- Гипоаллергенная диета.
Источник
- О заболеваниях кожи
- Дерматит
- Нейродермит
Нейродермит – распространенное хроническое заболевание наследственного характера, сопровождающееся сыпью и сильным кожным зудом, для которого характерно частое обострение, особенно в зимнее время. Встречается у 12-20% населения земного шара.
В большинстве случаев заболевание проявляется у детей (в 90% случаев), особенно часто у грудничков (в 6-12 месяцев), немного реже – у малышей в возрасте 1-5 лет. С течением времени, проявления нейродермита стихают и у взрослых высыпания встречаются намного реже. Чаще страдают женщины (65%), особенно проживающие в крупных городах.
В 70% детей в 14-17 лет болезнь проходит самостоятельно, а в оставшихся 30% переходит в хроническую форму.
Нейродермит на фото с описанием
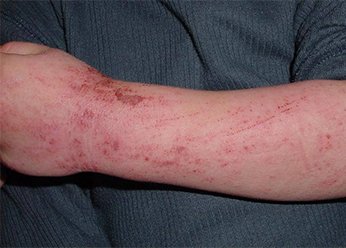
Нейродермит на руках у взрослых. Фото 1.
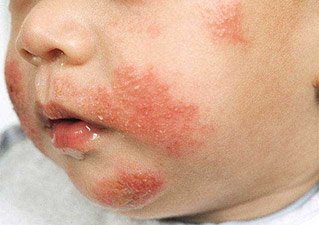
Младенческая форма нейродермита. Фото 2.
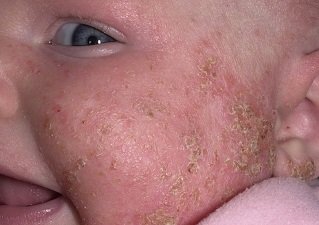
Детская форма нейродермита. Фото 3.
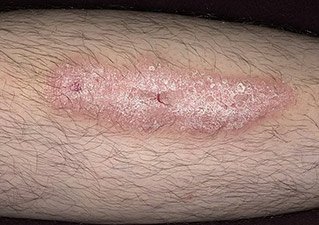
Нейродермит. Фото 4.

Нейродермит на лице ребенка. Фото 5.
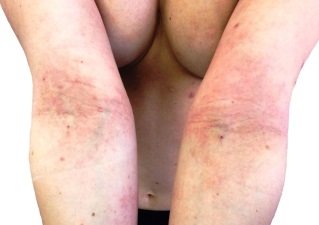
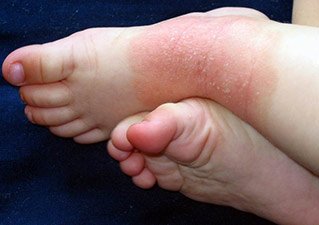
Нейродермит на локтевых сгибах. Фото 6.
Причины Нейродермита (Атопического дерматита)
Основная причина болезни – повышенная чувствительность иммунной системы к определенным факторам. В качестве провоцирующих факторов могут выступать продукты (шоколад, мед, орехи, цитрусовые, клубника, рыба, икра), лекарства, пыльца растений, шерсть животных, перья птиц, сухой корм для рыбок, плесень, пыль, табачный дым и многие другие вещества.
Обычно достаточно наследственной предрасположенности, чтобы вызвать нейродермит. Если проявления болезни обнаруживаются у обоих родителей, то вероятность ее развития у малыша достигает 81%. Если болеет один родитель, то этот показатель равняется 55%, к тому же он выше, если патология имеется у матери.
Иногда, кроме генетической предрасположенности, дополнительно требуется «пусковой механизм», которым может стать:
- токсикоз;
- инфекции или курение в период беременности;
- искусственное вскармливание;
- аллергические реакции на пищевые раздражители;
- неблагоприятные экологические или климатические условия;
- неправильное питание;
- физические и умственные нагрузки;
- стрессовые ситуации;
- инфекционные и паразитарные болезни;
- заболевания пищеварительной и эндокринной системы.
Нейродермит. Симптомы
Известно 2 стадии нейродермита: острая и хроническая.
При острой стадии кожа воспаляется, на ней образуются красные пятна и папулы, эрозии, мокнущие участки и корочки. Высыпания сопровождаются выраженным зудом. Если присоединяется вторичная инфекция, то обнаруживаются гнойничковые поражения.
Для хронической стадии характерны следующие симптомы нейродермита:
- Нижние веки покрываются множественными глубокими морщинами (Складка Денни-Моргана)
- Ногтевые пластины приобретают «полированный» блеск из-за постоянного расчесывания кожи;
- Кожа вокруг глаз темнеет, шелушится;
- Кожа на подошве становится одутловатой и шелушащейся, краснеет и покрывается трещинами;
- Временно выпадают волоски на бровях из-за расчесывания кожи век (псевдо-Хертога симптом)
- В местах наиболее выраженного воспаления в острую стадию, кожа утолщена более четко видны складки кожи (кожный рисунок)
Формы нейродермита
Клинические проявления нейродермита варьируют в зависимости от возраста больного, что хорошо видно на фото. Различают 3 формы заболевания: младенческую, детскую и взрослую.
Младенческая форма встречается у детей первых полутора лет жизни и известна как диатез. Для нее характерно острое течение. Кожа становится отечной, покрывается ярко-розовыми пятнами, пузырьками и корками, наблюдается выраженное мокнутие. Чаще всего болезнь проявляется на лице, но может захватывать волосистую часть головы, ягодицы, голени, кисти.
Детская
У детей 2-12 лет папулы и красные пятна образуются на тыльной стороне кистей, на сгибательных поверхностях и в кожных складках. Кожа становится сухой, покрывается трещинами, на ней проявляется рисунок. Характерная особенность детского нейродермита – «атопическое лицо»: кожа обретает тусклый окрас, а вокруг глаз темнеет, на нижнем веке образуется дополнительная складка.
Взрослая
У взрослых людей обычно диагностируется хроническая форма нейродермита с редкими обострениями. Кожа утолщается, становится очень сухой и растрескивается, на ней заметен выраженный рисунок. Сыпь бледно-розового цвета покрывает лицо и шею, спину и грудь, кисти и стопы.
Лечение нейродермита
Лечение нейродермита должно быть комплексным. Только в таком случае удастся получить положительный результат.
Чтобы справиться с болезнью, необходимо:
- прекратить контакт больного с веществом, провоцирующим аллергию;
- провести десенсибилизацию – понизить чувствительность к аллергену;
- подавить воспалительный процесс в коже;
- избавить от неприятной симптоматики;
- предотвратить обострения;
- вылечить сопутствующие заболевания;
- очистить организм от токсинов;
Лечение должно проводиться в любую стадию нейродермита (острую и хроническую). В случае наличия сопутствующих хронических заболеваний дерматолог рекомендует пациенту проконсультироваться с другими специалистами (терапевтом, педиатром, аллергологом, эндокринологом, гастроэнтерологом, отоларингологом, пульмонологом).
Лечение нейродермита зависит от симптомов и причины болезни, возраста пациента и выраженности клинических проявлений. Оно состоит из приема медикаментов, проведения физиотерапевтических процедур, психотерапии.
Медикаментозное лечение включает прием:
- антигистаминных препаратов;
- иммуносупрессивных средств при тяжелом течении заболевания;
- энтеросорбентов
- лекарств, улучшающих пищеварительные процессы при наличии патологии желудочно-кишечного тракта;
- витаминных комплексов (наиболее часто используется витамин А и Д);
- успокаивающих (седативных) препаратов.
Медикаментозная терапия (антигистаминные и иммуносупрессивные препараты) обычно назначается на короткий период, чтобы быстро снять воспалительный процесс, облегчить зуд и прекратить появление новых высыпаний.
Довольно часто болезнь осложняется патологическими изменениями в органах желудочно-кишечного тракта. Вывести продукты метаболизма, уничтожить патогенную микрофлору и нормализовать пищеварение помогут энтеросорбенты, пробиотики, пребиотики, ферменты, бактериофаги и гепапротекторы.
Нередко у людей, страдающих нейродермита, обнаруживается авитаминоз. Витамины и минеральные элементы могут вымываться из организма либо плохо усваиваться из-з сбоев в функционировании пищеварительной системы. Исправить ситуацию, а также активировать метаболизм, ускорить регенерацию помогут витаминно-минеральные комплексы.
Нейродермит вызывает не только физический, но и психологический дискомфорт. Человек чувствует себя непривлекательным, старается избегать общества, у него понижается самооценка, развивается комплекс неполноценности. В особо чувствительных людей могут проявиться психозы и неврозы, что требует помощи психотерапевта. Специалист научит расслабляться и контролировать ситуацию, откорректирует психологический настрой, что способствует быстрому выздоровлению. При депрессии, чрезмерной раздражительности, бессоннице, страхе он подберет седативные препараты, снотворные, антидепрессанты, транквилизаторы.
Наиболее широко в лечении нейродермита используются наружные препараты — гормональные и негормональные средства.
При выборе гормональных мазей врач учитывает возраст пациента, тяжесть болезни и локализацию сыпи. Детям, а также в тех случаях, когда высыпания располагаются на лице, рекомендованы средства слабого действия. Более сильные препараты понадобятся при тяжелом течении заболевания и выраженном утолщении кожи.
Глюкокортикостероидные препараты обладают мощным действием, быстро избавляют от воспаления и зуда, но они способны спровоцировать побочные эффекты при длительном использовании. Поэтому использовать их можно обычно не более 2-3 недель.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, нейродермита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.

Для длительной поддерживающей терапии врачи отдают предпочтение негормональным средствам, среди которых выделяются препараты линии Лостерин (крем, шампунь, гель для душа, цинко-нафталановая паста, крем для ног, крем-мыло для рук). Они содержат сбалансированную комбинацию активных веществ, обеспечивающую максимальный терапевтический эффект, и предназначены для ежедневного ухода за кожей при нейродермите и других дерматологических заболеваниях. В их составе отсутствуют гормоны и красящие вещества. Они не вызывают привыкания и не провоцируют побочных действий. Средства линии Лостерин уменьшают воспаление и зуд, устраняют мокнутие, оказывают отшелушивающее действие, устраняют патогенную микрофлору, восстанавливают пораженные кожные покровы.
Ускорить выздоровление и повысить эффективность лечения способны физиотерапевтические процедуры:
- плазмаферез;
- ультрафиолетовое облучение;
- магнитотерапия;
- лазеротерапия;
- бальнеотерапия;
- гелиотерапия;
- климатотерапия;
- талассотерапия;
- акупунктура;
При сочетании физиотерапии и санаторно-курортного лечения можно добиться продолжительной ремиссии длительностью в несколько лет.
Важное внимание при лечении нейродермита следует уделить диете. Необходимо полностью исключить из рациона продукты, вызывающие обострение заболевания. Основу рациона должны составлять овощные блюда, каши, кисломолочные продукты, вареное мясо.
Диета при нейродермите
Часто за обострение нейродермита ответственна пища. Какой именно продукт вызвал аллергическую реакцию, определяется в лаборатории. По результатам исследования назначается специфическая исключающая диета, при которой в рационе питания пациента ограничиваются вредные для его здоровья продукты. Наиболее аллергенные блюда – это рыба и рыбные бульоны, жареное мясо и мясные бульоны, шоколад, цитрусовые, сладкие ягоды, мед, орехи, икра, грибы, пряные, маринованные, копченые продукты, а также пищевые красители. При обострении заболевания нужно полностью отказаться от опасных продуктов, в дальнейшем по согласованию с врачом они могут понемногу добавляться в ежедневный рацион. Кроме того, под контролем врача возможно краткосрочное лечебное голодание. Основу рациона больного нейродермитом должны составлять овощи, крупы, вареное мясо, кисломолочные продукты. Также диета можно составляться исходя из наличия сопутствующих заболеваний.

Наиболее аллергенные блюда

Основа рациона больного нейродермитом
Средства для улучшения работы пищеварительной системы
Так как нередко течение патологии осложняется сопутствующими заболеваниями органов пищеварения, лечение нейродермита сочетается с терапией, направленной на нормализацию работы желудка и, главным образом, кишечника. Доказано, что с нормализацией пищеварительных процессов лечение нейродермита проходит быстрее, так как в организме снижается уровень токсидермии и ускоряются процессы регенерации тканей.
Для регуляции работы органов пищеварения применяют препараты разнонаправленного действия:
- энтеросорбенты применяются с целью выведения продуктов метаболизма и удаления вредоносной микрофлоры. Однако их прием может привести к вымыванию витаминов и микроэлементов, поэтому необходимо искусственно восполнять их нехватку. Курс приема энтеросорбентов проводится перед курсом прием препаратов для регуляции работы кишечника. При нейродермите чаще всего применяются активированный уголь и препараты со следующими действующими веществами: аттапульгит, диосмектит, полигидрат полиметилсилоксана, гидролизный лигнин, повидон;
- препараты для нормализации микрофлоры кишечника, в составе которых есть пребиотики (инулин, лактитол, лактулоза, лизоцим), пробиотики (бифидумбатерин, бактисубтил, линекс, пробифор), синбиотики (ламинолакт, нормофлорин, мальтодофилюс), ферменты (панкреатин), гепатопротекторы (фосфолипиды, беатин, глицирризиновая кислота, адеметионин), бактериофаги (синегнойный, стафилококковый, колипротейный).
Психотерапия при нейродермите
Нейродермит – не только физическое, но и психологическое заболевание, которое может привести к негативным последствиям для повседневной жизни пациента, например, вторичным психозам и неврозам. На психику влияют как постоянный физический дискомфорт, зуд, боль, так и неуместное внимание или даже осуждение со стороны общества. Пациенту параллельно с основным лечением требуется помощь психотерапевта, психолога или психоневролога (в зависимости от тяжести заболевания), который научит больного самоконтролю, способам релаксации, а также при необходимости назначит препараты:
- седативные фитопрепараты;
- препараты против бессонницы;
- легкие транквилизаторы и антидепрессанты.
Для назначения психотропных препаратов нужны веские основания, такие как страх, бессонница, повышенная раздражительность, депрессия. Препараты назначаются в малых или средних дозах на определенный период времени.
Профилактика нейродермита
Чтобы избежать развития обострений, рекомендуется постоянно использовать увлажняющие препараты (в частности, крем Лостерин) соблюдать гипоаллергенную диету, носить одежду из натуральных тканей периодически проходить санаторно-курортное лечение.
Читайте также
Существует несколько видов дерматита (атопический, контактный, аллергический и себорейный), но для всех них характерны одни и те же признаки: вздутие кожи, сыпь, зуд, жжение, шелушение кожи. Однако несмотря на схожесть симптомов, причины и механизмы появления болезни в каждом случае индивидуальны, поэтому крем или мазь от дерматита должны быть назначены врачом.
Дерматит на ногах встречается так же часто, как на руках, и чаще, чем на других участках тела. Высыпания на ногах чаще всего проявляются при контактном и атопическом дерматите, несколько реже – при аллергическом. При себорейном дерматите сыпь локализуется под коленями и в области паха. Выделяют и такую специфическую форму заболевания, как венозный (застойный) дерматит, характеризующийся расширенными венами (часто с тромбами), красными сухими пятнами в области голеней, трещинами и язвами.
Процент людей, страдающих от кожных заболеваний различной степени тяжести, сегодня возрос в разы по сравнению с ситуацией прошлых лет. Некоторые болезни почти не мешают человеку, другие же причиняют серьезные физические и психологические неудобства. Одним из наиболее неприятных заболеваний является себорейный дерматит кожи лица. Он приносит одинаково высокий уровень дискомфорта и женщинам и мужчинам. Первые переживают по поводу невозможности спрятать пораженную кожу под слоем макияжа, а для вторых ситуация усугубляется раздражением, проявляющимся после ежедневного бритья.
Аллергия – вещь коварная, и проявляет себя самыми разными способами. У кого-то краснеют и чешутся глаза, кто-то чихает или кашляет. Но самым неприятным видом заболевания становится аллергический дерматит. Несмотря на то что эта болезнь неинфекционная и лечится консервативными методами, она приносит человеку множество неприятностей.
Источник


