Новые методы лечения акне
Врачу любого профиля приходится время от времени диагностировать и лечить угревую сыпь. Угри, или акне (acne), — хроническое воспалительное заболевание сальных желез, возникающее в результате их закупорки и повышенной продукции кожного сала (себореи). Известно, что себорея и угри довольно широко распространены: 60–80% лиц в возрасте от 12 до 24 лет страдают этим заболеванием в той или иной форме [2].
Современные подходы к лечению акне включают назначение различных системных и наружных препаратов, влияющих на хорошо изученные к настоящему времени звенья патогенеза: гиперплазию и гиперсекрецию кожного сала, фолликулярный гиперкератоз, размножение Propionibacterium acnes и других микроорганизмов, воспаление в дерме [1, 2, 4, 5, 6]. Выбор методов лечения угревой болезни должен основываться на адекватной клинической оценке степени тяжести угревой болезни, а также типе высыпаний на коже. Следует всегда учитывать состояние эндокринного фона, сопутствующие заболевания и состояния. Вот почему для ведения пациентов с угревой болезнью дерматологи нередко прибегают к помощи других специалистов — гинекологов, эндокринологов, урологов, терапевтов и др. В последнее время при выборе методов лечения больного с угрями все большая роль отводится его психосоциальному статусу. Известно, что угри могут оказывать на пациента значительное психологическое воздействие, вызывая тревогу, депрессию, социальную дезадаптацию, межличностные и производственные трудности [2, 3, 6]. Проблема внешней непривлекательности порождает дисморфофобию — расстройство невротического уровня, проявляющееся боязнью мнимого внешнего уродства. Это расстройство очень характерно для пубертатного возраста и сопровождается большим количеством жалоб, стремлением изменить свою внешность, скорректировать мнимый физический недостаток [4]. При этом характер жалоб и их эмоциональная окраска не всегда зависят от выраженности клинических проявлений. Например, многие находившиеся под нашим наблюдением пациенты с легким течением заболевания были значительно сильнее обеспокоены своим недугом, чем больные с более тяжелыми формами. И наоборот, пациенты с тяжелым течением акне были более сдержаны в описании своих жалоб [3]. В ряде случаев у больных диагностируют и дисморфоманию — убежденность в наличии физического недостатка или уродства. Это бредовое расстройство, для которого характерны идеи отношения и сниженный фон настроения, а также активное, назойливое обращение к специалистам для коррекции физического недостатка [2, 4]. В таких ситуациях существенную помощь в лечении могут оказать психоневрологи. Вместе с тем, проиллюстрированные особенности эмоционального и психического статуса пациентов с акне диктуют назревшую необходимость активного применения современных и эффективных препаратов. Специалисты хорошо знают, что в случае удачного лечения данного дерматоза существенно меняется эмоциональный фон и поведение пациентов [3, 6].
Что касается определения степени тяжести акне, то здесь единой классификации не существует. Однако большинство исследователей выделяют три степени тяжести заболевания — легкую, среднюю и тяжелую. Легкая степень угревой болезни диагностируется при наличии главным образом закрытых и открытых комедонов, практически без признаков воспаления. При акне легкой степени возможно наличие менее 10 папулопустулезных элементов на коже лица. При средней степени тяжести на лице отмечается более 10, но менее 40 папулопустулезных элементов. Тяжелая форма характеризуется наличием более 40 папулопустулезных элементов, а также абсцедирующими, флегмонозными (узловато-кистозными) или конглобатными угрями. Легкая степень требует назначения только наружной терапии. Пациенты, страдающие среднетяжелой или тяжелой формой акне, должны получать как наружное, так и общее лечение [1, 2, 5, 6].
При акне легкой степени назначают одно из современных наружных средств. Средства, широко использующиеся в настоящее время, относятся к уже хорошо известным врачам группам препаратов: топические ретиноиды, бензоил пероксид, азелаиновая кислота и наружные антибактериальные средства. При среднетяжелых и тяжелых формах помимо перечисленных препаратов используют системные антибиотики (тетрациклины, эритромицин), у лиц женского пола — антиандрогены (ципротерона ацетат, диеногест), а также системные ретиноиды (изотретиноин) [1, 2, 5, 6]. Таким образом, современные средства для наружной терапии показаны при любой степени тяжести акне. Однако до недавнего времени они широко не применялись из-за большого числа побочных действий и/или низкой эффективности при тяжелых и среднетяжелых формах заболевания. Кроме того, монотерапия топическими антибактериальными средствами (эритромицин, клиндамицин и др.) чрезмерно длительными курсами породила еще одну серьезную проблему — нечувствительность возбудителя (Р.аcnes) к проводимой терапии [2, 6].
Совсем недавно в распоряжении специалистов появились два новых наружных препарата, которые по достоинству заняли лидирующие позиции в лечении акне во многих дерматологических школах Западной Европы и Америки. Это ретиноид нового поколения — адапален (дифферин) и бензоил пероксид (базирон АС). Дифферин выпускается в форме геля и крема 0,1%, базирон АС — в форме геля 2,5%, 5% и 10%.
Внедрение в практику топических и системных ретиноидов при лечении акне уже много лет назад совершило переворот в представлениях об эффекте терапии при этом заболевании. Ранее для наружной терапии использовали синтетический аналог витамина А — третиноин, который обладал высоким комедолитическим действием и нормализовал кератинизацию эпителия волосяного фолликула, делая тем самым менее вероятным развитие в нем воспаления, а также вызывал некоторое уменьшение продукции кожного сала. Современный ретиноид адапален (дифферин) имеет ряд новых свойств и преимуществ перед ретиноидами старого поколения. Во-первых, адапален — это вещество, которое представляет собой не только новый биохимический класс ретиноидов, но и препарат, обладающий доказанными более выраженными противовоспалительными свойствами. Во-вторых, благодаря селективному связыванию с особыми ядерными RAR-g-рецепторами клеток поверхностных слоев эпителия, адапален способен наиболее эффективно регулировать процессы терминальной дифференцировки кератиноцитов, нормализовать процессы отшелушивания роговых чешуек и, следовательно, воздействовать на гиперкератоз в области устья волосяного фолликула. Следствием этого являются удаление участков фолликулярного гиперкератоза (кератолитический эффект) и предотвращение образования новых микрокомедонов (комедолитический эффект) [7]. В-третьих, хорошая переносимость, низкое раздражающее действие и эффективная доставка в кожу дифферина обеспечиваются благодаря оригинальной основе препарата в форме гидрогеля и уникальной равномерной дисперсии микрокристаллов адапалена в этом гидрогеле. Многолетний опыт использования дифферина у нас на кафедре показал, что он может назначаться как наиболее эффективный препарат при лечении акне любой степени тяжести для проведения основного курса и поддерживающего лечения. Дифферин рекомендуют и в качестве монотерапии (при легких формах), и в комбинации с топическими или системными антибиотиками, антиандрогенами. Препарат также незаменим на этапе перевода пациента с системной терапии (системные антибиотики, системные ретиноиды, антиандрогены) на наружную терапию.
Бензоил пероксид — это средство также знакомо специалистам. Оно используется в дерматологии более 20 лет. Благодаря мощному кератолитическому эффекту, этот препарат широко применялся при наружной терапии ихтиозов, отбеливающие свойства бензоил пероксида позволяли также назначать его при различных изменениях пигментации кожи. В дальнейшем была показана высокая эффективность данного средства при акне. Бензоил пероксид оказывает выраженное антибактериальное действие на P.acnes и Staph. Epidermidis (даже на резистентные к антибиотикам) за счет выраженного окислительного эффекта. Бензоил пероксид не вызывает появления резистентных штаммов микроорганизмов. Препарат влияет на комедогенез вследствие кератолитического эффекта. Бензоил пероксид обладает также непосредственным противовоспалительным действием, поскольку на фоне терапии быстро уменьшается количество папулопустулезных элементов. Новый препарат бензоил пероксида — базирон АС — обладает лучшей, по сравнению с ранее существовавшими средствами, переносимостью за счет комплекса акрилового кополимера и глицерина, гидрогелевой основы и особой равномерной дисперсии микрокристаллов бензоил пероксида в этой основе. Акриловый кополимер включает увлажняющее средство глицерин. Когда гель Базирон АС наносят на кожу, избыток кожного сала абсорбируется гранулами акрилового кополимера благодаря высокой аффинности (сродства) к ним. При этом глицерин вытесняется из гранул и всасывается в кожу, увлажняя и смягчая ее. Таким образом, происходит контролируемая абсорбция кожного сала и активное увлажнение кожи (рисунок).
| Механизм действия акрилового кополимера в составе препарата базирон АС |
Предварительные результаты использования данного препарата на кафедре дерматовенерологии с клиникой СПбГМУ им. акад. И. П. Павлова указывают на то, что базирон АС показан в качестве монотерапии при легкой степени угревой болезни, сопровождающейся появлением комедонов и воспалительных элементов. Его следует обязательно назначать при неэффективности топических антибиотиков вследствие развития нечувствительных штаммов микроорганизмов. Известно, что сочетанное назначение бензиол пероксида и антибактериальных средств существенно снижает риск появления таких резистентных штаммов [2, 5, 6]. Базирон АС может рекомендоваться также в качестве «вводной» и поддерживающей терапии до и после применения дифферина.
Важно подчеркнуть, что все современные наружные препараты для лечения акне должны назначаться на длительный срок. По нашим наблюдениям, стойкий позитивный эффект при использовании адапалена (дифферина) и бензоил пероксида (базирона АС) возможен лишь при постоянном применении в течение четырех—шести месяцев. Это обусловлено тем, что подобные препараты должны подействовать на кожу в течение нескольких сроков обновления эпителиального пласта. Известно, что средняя продолжительность обновления эпителия кожи составляет 28 дней. Следует также всегда помнить о необходимости эффективной фотопротекции при назначении препаратов с кератолитическим эффектом в летнее время и об использовании современных некомедогенных средств для бережного очищения и увлажнения кожи. Пациентов необходимо предостерегать от втирания препаратов, использования их в чрезмерных количествах, применения спиртовых растворов и других средств с подсушивающим действием. Именно эти меры помогут избежать раздражающего действия и добиться оптимальной продолжительности курса и максимального косметического эффекта.
В заключение хотелось бы предостеречь докторов различных специальностей от широкого использования ранее популярных методик лечения акне, базировавшихся на устаревших представлениях о патогенезе данного заболевания. В настоящее время показана сомнительная эффективность строгой диеты, энтеросорбентов и аутогемотерапии у больных с акне. Не рекомендуется также при среднетяжелых и тяжелых формах назначать активное ультрафиолетовое облучение из-за доказанного комедогенного действия и снижения местной иммунной защиты на фоне острой и хронической экспозиции УФО. Не показаны антибиотики пенициллинового, цефалоспоринового и других рядов, которые неактивны в отношении P.acnes. Широкое хирургическое вскрытие кистозных полостей противопоказано, поскольку оно приводит к формированию стойких рубцов. Наконец, противопоказаны при лечении акне наружные глюкокортикостероиды [2, 6]. В настоящее время наиболее оптимально как можно более раннее назначение современных наружных и/или системных препаратов [1, 2, 5].
Таким образом, детальное изучение патогенеза акне и появление новых современных средств для лечения этого заболевания изменили ранее существовавшие представления о нем. Появление новых активных препаратов позволяет существенно улучшить качество жизни больных с угревой болезнью.
Литература
- Адаскевич В. П. Акне и розацеа. — Изд-во «Ольга», 2000. — 132 с.
- Аравийская Е. Р., Красносельских Т. В., Соколовский Е. В. Акне // Кожный зуд. Акне. Урогенитальная хламидийная инфекция / Под ред. Е. В. Соколовского. — СПб.: «Сотис», 1998. — С. 68-100.
- Аравийская Е. Р., Соколовский Е. В., Михеев Г. Н., Третьякова Н. Н., Соколов Г. Н., Кузнецов А. В. Тактика ведения пациентов с себореей и акне // Сб. ст. научно-практического общества врачей-косметологов Санкт-Петербурга, 2000. — Вып. 1. — С. 26-29.
- Блейхер В. М., Крук И. В. Толковый словарь психиатрических терминов / Под ред. С. Н. Бокова. — Ростов-на-Дону: «Феникс», 1996. — Т. 2 — С. 322.
- Масюкова С. А., Ахтямов С.Н. Акне: Проблема и решение // Сonsilium medicum, 2002. — Т. 4. — №5. — С. 217-223.
- Cunliffe W. J. Acne / London: Martin Dunitz, 1988. — 392 p.
- Michel S., Jomard A., Demarschez. Pharmacology of adapalene //Brit j dermatol, 1998. — Vol.139 (Suppl. 52). — P. 3-7.
Е. Р. Аравийская, доктор медицинских наук, профессор СПбГМУ ГМУ им. акад. И. П. Павлова, Санкт-Петербург
Важная роль отводится средствам дермокосметики, предназначенным для лечения и ухода за кожей с угревой сыпью. Как показывает практика, необходимость назначения данных препаратов чаще возникает у пациентов с легкой и средней степенью тяжести угревой болезни. Одно из лидирующих мест занимает линия препаратов для наружной терапии «Керакнил» («Пьер Фарб дермокосметик»), которая включает: 4-5-процентный очищающий гель без мыла с полигидроксикислотами (гликолиевая кислота и салицилат цинка), крем, нормализующий выработку кожного сала и гиперкератинизацию, и маска-эксфолиант. Все средства этой линии ограничивают рост возбудителя (Р. аcnes), обладают увлажняющим и противовоспалительным действием.
Источник
 Акне характеризуются закупоркой жиром и ороговевшими клетками эпителия выводных протоков сальных желез и волосяных фолликул, а также воспалительными процессами в них. Высыпания локализуются преимущественно на лице, спине, верхних передних отделах грудной клетки, реже — в области шеи и плечевого пояса. Их появление не связано, как раньше считалось, с нарушениями гигиенических правил по уходу за кожей.
Акне характеризуются закупоркой жиром и ороговевшими клетками эпителия выводных протоков сальных желез и волосяных фолликул, а также воспалительными процессами в них. Высыпания локализуются преимущественно на лице, спине, верхних передних отделах грудной клетки, реже — в области шеи и плечевого пояса. Их появление не связано, как раньше считалось, с нарушениями гигиенических правил по уходу за кожей.
Процессы возникают не самостоятельно, а на фоне различных изменений и нарушений в организме. Поэтому местное проявление расстройств общего характера называют угревой болезнью. Она встречается в разных возрастных группах и нередко является осложнением смешанной или жирной себореи.
Угревая болезнь имеет тенденцию к длительному хроническому течению с частыми обострениями. В 50% она является причиной различных психоэмоциональных расстройств, а лечение акне вызывает значительные затруднения в среде специалистов дерматологов и косметологов.
Причины угревой болезни и виды акне
Патогенез заболевания
Наиболее часто впервые угри появляются в период полового созревания у девочек в 12-14, у мальчиков — в 14-15 лет. Они могут протекать в разных вариантах — в «физиологическом» или «клиническом», требующем лечения у 15%. У 7% лиц это заболевание впервые появляется в 40-летнем возрасте. Некоторые формы акне протекают благоприятно, легче поддаются лечению и не оставляют рубцовых изменений кожи, другие — плотные, носят сливной характер, устойчивы к проводимой терапии, образуют флегмоны и после себя оставляют грубые косметические дефекты.
Существующие методики и препараты для лечения акне у большинства пациентов эффективны только в случаях правильного их применения, которое возможно при понимании патогенеза (механизма развития) заболевания и причин, его вызывающих. К таковым относят:
- Поступление большого количества половых гормонов в эпидермис, сальные железы, волосяные фолликулы, фибробласты в период полового созревания, что способствует различным нарушениям, в том числе и увеличению выработки жира сальными железами.
- Подобный эффект на сальные железы оказывает и прогестерон (предшественник адренокортикостероидных и половых гормонов), в связи с чем у некоторых женщин перед менструацией повышается секреция сальных желез и появляются акне.
- Повышение чувствительности кожных структур к половым гормонам, циркулирующим в сосудистом русле.
- Относительный недостаток линолевой кислоты в период усиленного роста и полового созревания, а также дефицит цинка в сыворотке крови, обнаруженный у 80% больных угревой болезнью. Цинк способствует нормализации соотношения гормонов и уменьшению секреции жира железами.
Одним из предрасполагающих (но не подтвержденных) факторов считается наследственная предрасположенность. Определенную провоцирующую роль играют снижение общей иммунной защиты организма, дисбактериоз кишечника, нерациональное питание и неправильный образ жизни, и некоторые другие факторы.
Виды угревой сыпи и постакне
Перечисленные изменения являются пусковым механизмом и фоном, на котором протекают дальнейшие нарушения, но уже местного характера.
Начальный этап заболевания — формирование микрокамедонов. Они появляются в результате усиленного разрастания кератиноцитов волосяного фолликула и избыточной секреции сальных желез, закупорки протоков фолликулов, что ведет к формированию открытых и закрытых комедонов и заселению последних пропионбактериями акне. Эти микроорганизмы являются представителями нормальной микробной флоры кожной поверхности. При нарушениях в организме, снижении местного иммунитета и нарушения кислотно-щелочного состояния поверхности кожи они приобретают активность, проявляют свои патогенные свойства. Кроме того, бактерии вырабатывают ферменты, участвующие в воспалительных процессах, а также расщепляют жир сальных желез (триглицериды) до свободных жирных кислот, вызывающих раздражение кожи. Все это ведет к формированию условий, благоприятных для размножения стафилококковой инфекции и нагноения.
Лечение акне на лице зависит от типа элементов и стадии протекания патологического процесса. Существуют различные классификации угревой сыпи и ее последствий. В практическом применении наиболее удобно разделение угревых элементов на 2 большие группы:
- первичные, которые являются проявлением активного течения болезни;
- вторичные, или постакне, представляющие собой последствия угревой болезни.
В первой группе различают следующие виды акне:
- Закрытые и открытые комедоны. Закрытые комедоны, имеющие вид белых узелков (милиумы), представляют собой невоспаленные закупоренные сальные железы и волосяные фолликулы. В результате дальнейшего накопления в них секрета, грязи, эпителиальных клеток происходит формирование открытых угрей с черной точкой на верхушке, выступающей над поверхностью кожи.
- Папулезные угри — это следствие воспалительной реакции в местах локализации комедонов и окружающих их тканей. Они представляют собой округлые, несколько болезненные, уплотнения в виде узелков до 1 см в диаметре, возвышающиеся над поверхностью и имеющие розовую, фиолетовую, красную или пигментированную окраску (иногда без изменения цвета кожи). Сливаясь, близкорасположенные папулы могут формировать бляшки. Папулезная сыпь может существовать длительное время и рассасываться самостоятельно или в результате лечения. После нее не остается никакие следов, но иногда могут быть длительно сохраняющиеся участки пигментации.
- Пустулезные угри возникают в результате присоединения стафилококковой инфекции. Это полостные образования, заполненные гноем. Они чаще имеют вид гнойничков, после опорожнения которых от гнойного содержимого и заживления нередко остаются мелкие рубчики. Если гнойный процесс развивается и захватывает более глубокие слои кожи или подкожную клетчатку, формируются абсцесс или флегмона. Они требуют уже более серьезного лечения, так как инфекция может попадать в кровь и вызывать сепсис. После их заживления остаются грубые рубцы с перемычками и свищами.
Виды постакне:
- Пигментация, представляющая собой изменение цвета кожи после воспаления в месте комедонов. Она может сохраняться до 1,5 лет, но хорошо поддается лечению с помощью химического пилинга.
- Псевдорубцевание (ложное рубцевание) в виде красноватых пятен после воспаленных комедонов. Изменения не выступают над поверхностью кожи и исчезают без рубцевания и пигментации максимум через полгода.
- Истинные рубцы — атрофические (мягкие, не возвышающиеся над кожной поверхностью, а иногда— втянутые), гипертрофические (плотные, выступают над кожей) и келоидные (очень плотные, неправильной формы, превышают размер самой раны).
Современные методы лечения акне
Лечение акне основано на понимании угревой болезни как результата гормональных нарушений в организме при наличии способствующих факторов. Поэтому только местным лечение может быть при наличии единичных элементов. В остальных случаях терапия должна быть комплексной и проводиться после обследования эндокринной, пищеварительной и других систем организма.
Принципы лечения включают в себя:
- ограничение употребления богатых углеводами продуктов, кофе, спиртных напитков, острых приправ и специй, если это усиливает жирность кожи и способствует обострению заболевания;
- лечение сопутствующих заболеваний, нормализацию функции эндокринной системы и психоэмоционального состояния;
- санацию выявленных источников хронической инфекции в организме;
- использование очищающих средств для лица, независимо от тяжести заболевания; несмотря на то, что появление угревой сыпи не связано с плохим уходом за кожей лица, кислая или нейтральная среда способствует предотвращению воспалительных и гнойных осложнений;
- общее и местное воздействие с применением медикаментозных и косметических средств, включая аппаратное лечение акне.
Препараты и методики подбираются дерматологами и косметологами в зависимости от распространенности процесса и тяжести заболевания.
Читайте также: Механическая чистка лица
Медикаментозные препараты и методы системного воздействия
Антибиотики эритромицинового и тетрациклинового ряда — применяются после исследования посевов материала на чувствительность к ним микрофлоры. Назначается один из следующих антибиотиков:
- доксициклин по 300 мг 1 раз в сутки в течение 10-12 дней;
- рондомицин в тех же дозах 2 раза в сутки — 7 дней;
- сумамед по 500 мг 1 раз в сутки — 7 дней.
Одновременно с антибиотиками необходимо применять противогрибковые средства.

Препараты цинка — окись или сульфат цинка до 3 раз в сутки после еды по 20-50 мг.
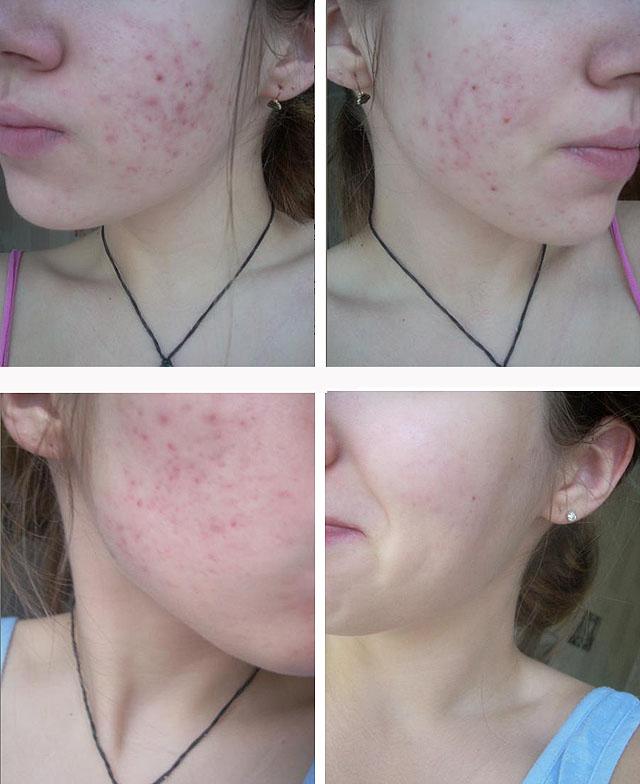
Роаккутан (изотретиноин) — особенно эффективен при лечении акне тяжелого или среднетяжелого течения. Назначается по 0,5-1 мг (из расчета на 1 кг массы тела больного)в сутки в течение 4-8 месяцев. К концу 2-го месяца лечения доза снижается в 2 раза. Препарат обладает мощным противовоспалительным и себостатическим (при жирной себорее) эффектами.
Лазерное воздействие — внутривенное лазерное облучение (ВЛОК) и гелий-неоновый лазер (ГНЛ).
Оральные контрацептивные средства для женщин, например, «Диане-35», назначаемые по схеме.
Препараты местного применения
Ретиноиды (адпален, дифферин), влияющие на процессы ороговения эпителия, подавляющие функцию сальных желез и обладающие противовоспалительным и иммуномодулирующим действием. Применяются в виде геля. Наносятся после очищения кожи в течение 3 месяцев на ночь, поддерживающее лечение — 2-3 раза в неделю.
Скинорен (азелаиновая кислота) — используется в виде крема или геля 2 раза в сутки. Обладает противовоспалительным и антимикробным действием, уменьшает пигментацию и влияет на кератинизацию волосяного фолликула.
Крема, мази, гели, суспензии с атибиотиками. Наносятся на воспаленные участки 2-3 раза в сутки.
Пилинговые препараты с салициловой, гликолевой кислотами, резерцином, серой — обладают отшелушивающим, противовоспалительным, нормализующим функцию сальных желез действием.
Медикаментозное лечение акне препаратом Роаккутан

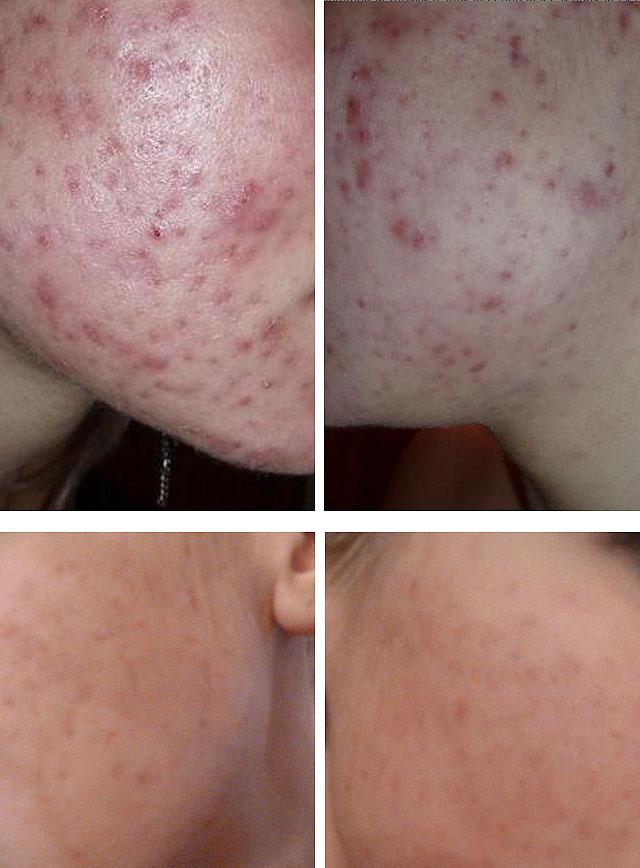
Комплексная медикаментозная терапия акне
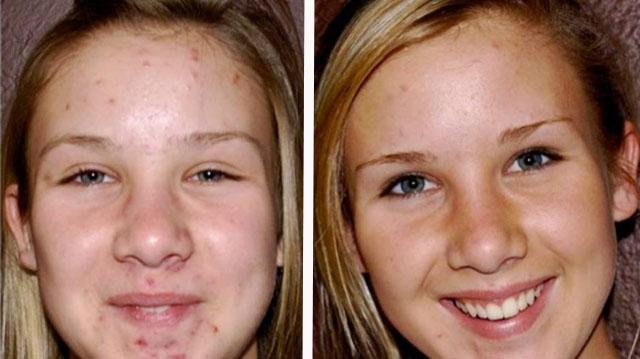
Применение кислотного пилинга
Аппаратное лечение акне
Осуществляется с использованием различных косметологических методик в зависимости от состояния кожи: проведение дермабразии, дезинкрустации, курсов ультратоновой и микротоковой терапии (ионофорез, электропорация), фонофореза, гальвано- и криотерапии, мезотерапии с введением гиалуроновой кислоты и препаратов коллагена, механического и лазерного пилинга и других лазерных методик.
Методы и средства комплексного лечения акне и его последствий подбираются специалистами индивидуально с постоянной коррекцией назначенной терапии.
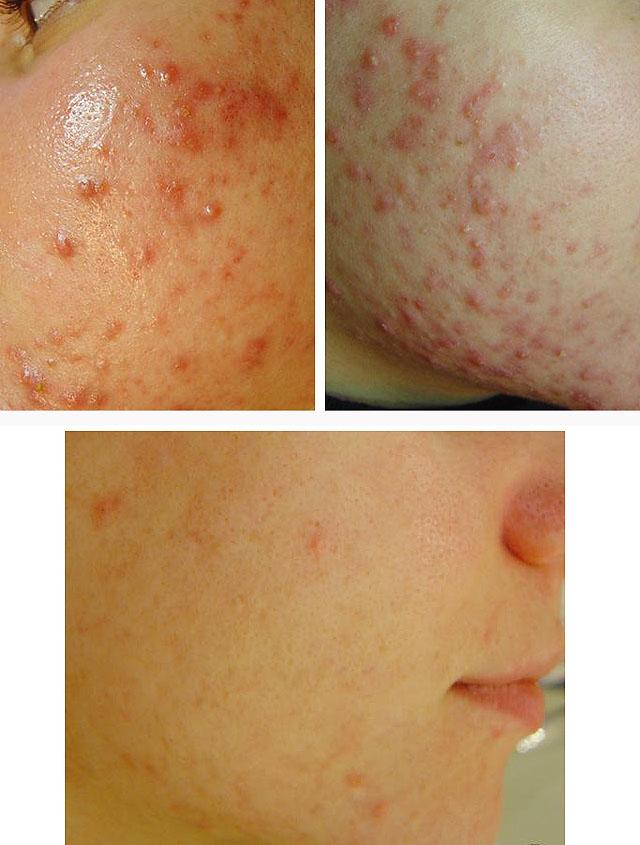
Терапия акне FT лазером
Применение гальванического тока
Источник


