Патогенез контактного дерматита включает презентацию антигена


воспалительное заболевание кожи, возникающее в результате непосредственного действия веществ на поверхность кожи.
Контактный дерматит может быть обусловлен иммунными механизмами – аллергический контактный дерматит, и неиммунными механизмами – простой контактный дерматит.

•Распространенность контактных дерматитов в России в 2004-2007 гг. составила 13,2 случаев на 1000 человек.
•Контактные дерматиты составляют 10% всех болезней кожи и более 90%
профессиональных кожных болезней.
•Простой контактный дерматит встречается в 2 раза чаще, чем аллергический.

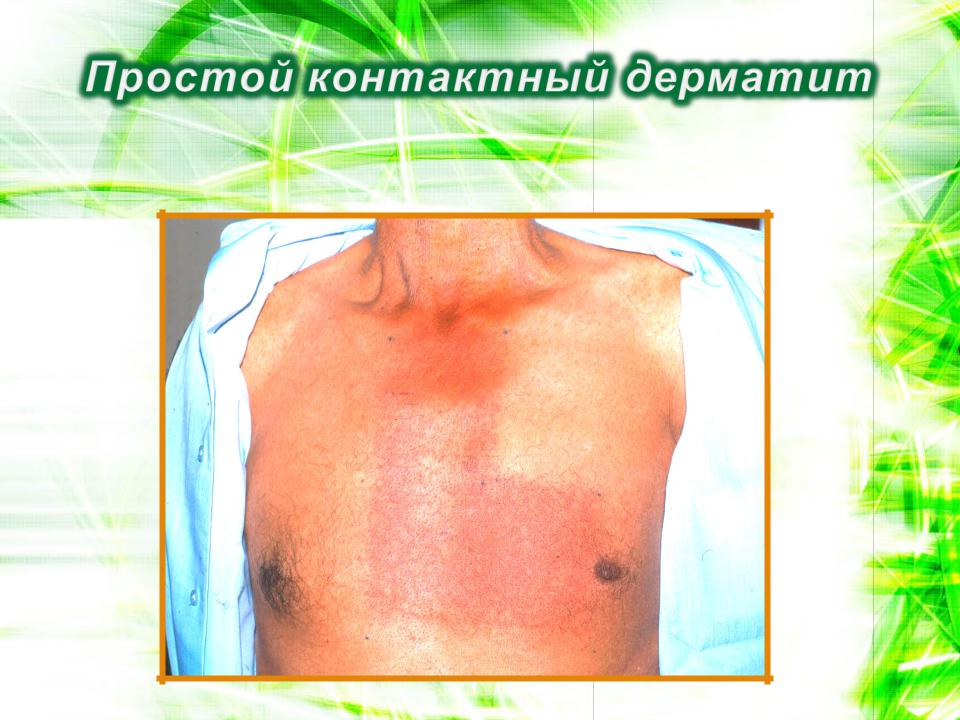
Простой контактный дерматит
Облигатные раздражители
•Химические вещества:
едкие щёлочи и кислоты
•Физические факторы: высокие и низкие температуры, ультрафиолетовое излучение, радиационное излучение
•Биологические вещества:
борщевик и растения рода sumachi
Аллергический контактный дерматит
Факультативные раздражители
•Синтетические моющие средства:
средства для мытья посуды и уборки, стиральные порошки
•Косметическая и парфюмерная
продукция: компоненты растительного и животного происхождения, отдушки
•Металлы: кобальт, никель
•Лакокрасочные материалы
•Лекарственные препараты для
местного применения: анестетики, антибактериальные и противогрибковые средства
•Промышленные материалы: краска для
одежды, шерсть, тальк, цемент
•Резиновые изделия: обувь, перчатки,
презервативы

Простой контактный дерматит
•Прямое повреждение эпидермиса:
Из поврежденных клеток высвобождаются медиаторы воспаления и факторы хемотаксиса, вызывающие расширение сосудов (эритема), выход жидкости в дерму и эпидермис (отек и везикула)
и клеточную инфильтрацию.
•Скопление клеток Лангерганса
•В пораженном участке сначала выявляется лимфоцитарная, затем – нейтрофильная инфильтрация.
•Внеклеточный и внутриклеточный
отек эпидермиса.
Аллергический контактный дерматит
•Аллергические реакции замедленного типа , которые
развиваются при непосредственном контакте кожи с аллергенами:
Активированные Т-лимфоциты и клетки Лангерганса вырабатывают цитокины усиливающие иммунный ответ и воспалительную реакцию. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов. При повторном контакте с аллергеном происходит активация клеток памяти
и более быстрое накопление клеток-эффекторов аллергической реакции замедленного типа – макрофагов, лимфоцитов СD4 и лимфоцитов СD8.
•На ранних стадиях развивается лимфоцитарная
инфильтрация.
•На поздних стадиях развивается спонгиоз. Если
спонгиоз развивается быстро, межклеточные контакты разрушаются и в шиповатом слое эпидермиса образуются везикулы. При медленном развитии спонгиоза происходит гиперплазия эпидермиса.
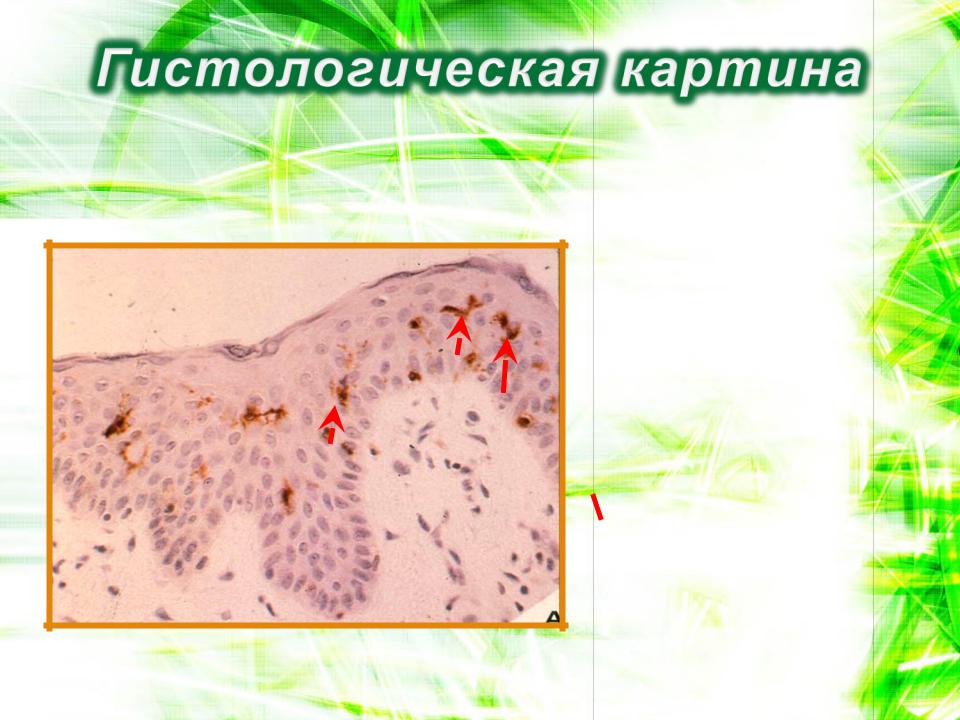
Простой контактный дерматит
 Скопление клеток Лангерганса в эпидермисе
Скопление клеток Лангерганса в эпидермисе
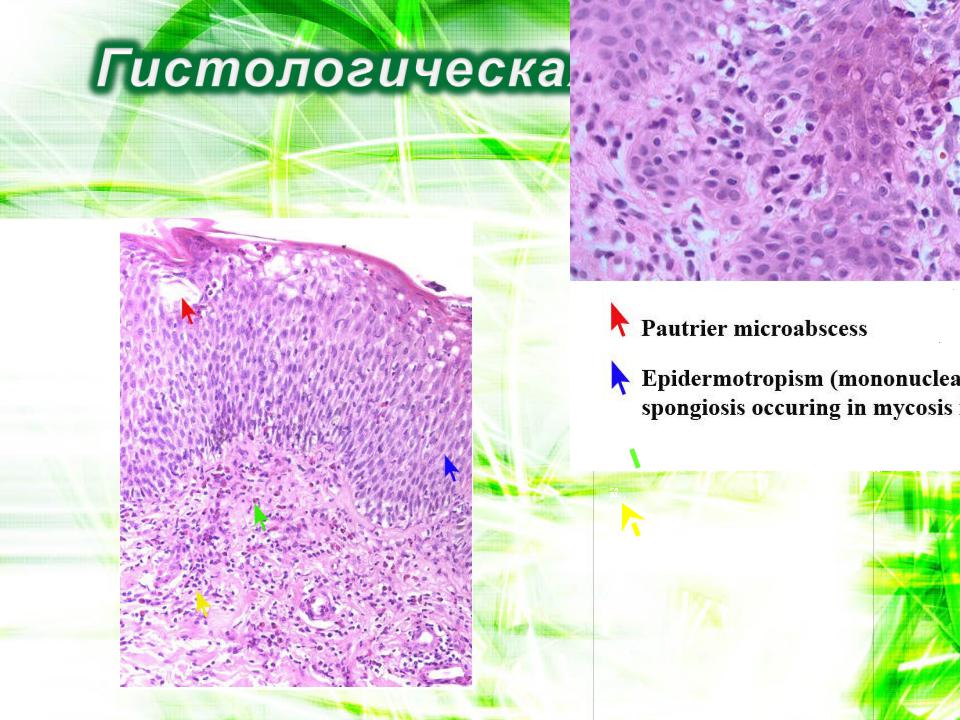
Аллергический контактный дерматит
Микровизикулы
Спонгиоз
 Эозинофилы
Эозинофилы
Лимфоциты

Простой контактный дерматит
•Развитие непосредственно
сразу после контакта с раздражителем
•Площадь дерматита строго
соответствует площади контакта с раздражителем
•Высыпания, как правило,
носят ассиметричный характер
Аллергический контактный дерматит
•Возникает после
продромального периода (от 1 суток до 30-45 дней) после повторных контактов с раздражителем
•Площадь дерматита превышает
площадь контакта с раздражителем
•При остром течении высыпания,
как правило, носят симметричный характер

Простой контактный | Аллергический |
контактный дерматит | |
дерматит | |
1. Эритема с четкими границами | 1. | Эритема с нечеткими границами |
2. Пузыри | 2. | Пузырьки |
3. Боль, жжение | 3. | Зуд, жжение |
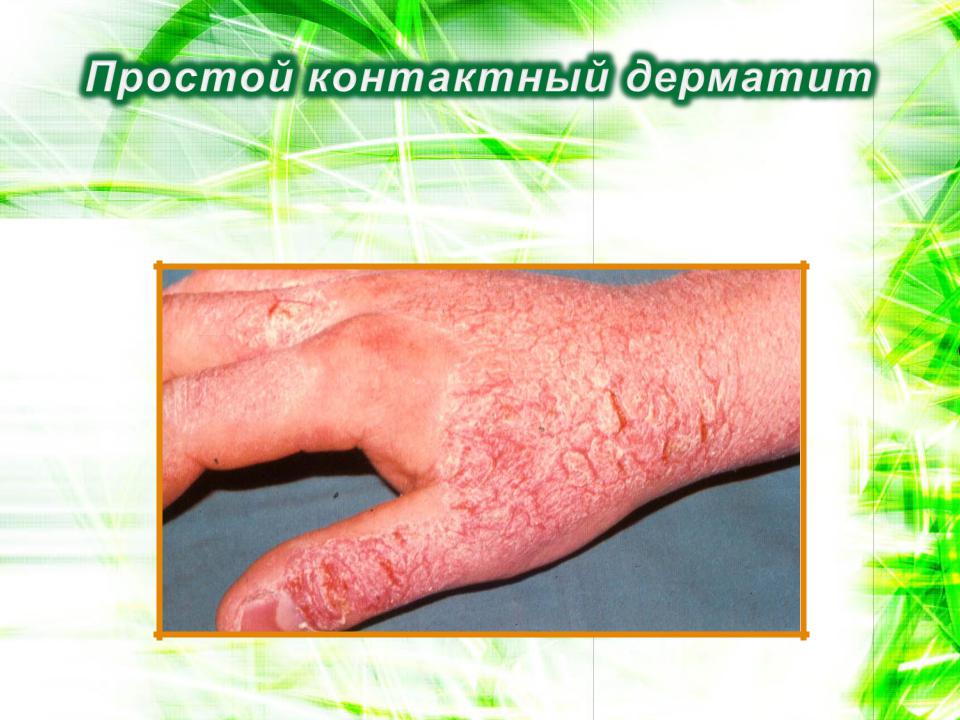
врезультате контакта
сэлектролитом из аккумулятора автомобиля
в результате контакта с перцовым пластырем
Источник
А. Простой контактный дерматит обусловлен прямым повреждением эпидермиса. Из поврежденных клеток высвобождаются медиаторы воспаления и факторы хемотаксиса, вызывающие расширение сосудов (эритема), выход жидкости в дерму и эпидермис (отек и волдырь) и клеточную инфильтрацию. В пораженном участке сначала выявляется лимфоцитарная, затем — нейтрофильная инфильтрация. Наблюдается внеклеточный и внутриклеточный отек эпидермиса. Простой контактный дерматит, вызванный однократным воздействием едкого вещества, например сильной кислоты или щелочи, на кожу, называют химическим ожогом. При химическом ожоге воспаление развивается в течение нескольких минут или часов. Более легкая форма простого контактного дерматита возникает при многократном воздействии слабого раздражающего вещества, например мыла или моющего средства, и проявляется через несколько недель или месяцев после первого контакта с этим веществом. У больных атопическими заболеваниями, особенно диффузным нейродермитом, кожа более чувствительна к действию раздражающих веществ. Следует отметить, что некоторые вещества могут вызывать как простой, так и аллергический контактный дерматит.
Б. Аллергический контактный дерматит обычно обусловлен аллергическими реакциями замедленного типа, которые развиваются при непосредственном контакте кожи с аллергенами. Аллергические реакции замедленного типа развиваются лишь на вещества с молекулярной массой более 5000, а неповрежденный роговой слой эпидермиса проницаем только для веществ, молекулярная масса которых не превышает 500. В связи с этим, чтобы вызвать аллергическую реакцию замедленного типа, низкомолекулярные вещества должны связаться с тканевыми белками и образовать полный антиген. Его захватывают и перерабатывают клетки Лангерганса, а затем представляют T-лимфоцитам. Активированные T-лимфоциты и клетки Лангерганса вырабатывают интерфероны, интерлейкины-1 и -2, усиливающие иммунный ответ и воспалительную реакцию. Активированные T-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфоузлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть T-лимфоцитов принимает участие в иммунном ответе, остальные превращаются в клетки памяти. После первого контакта с аллергеном происходит накопление распознающих его T-лимфоцитов, оно длится обычно 10—14 сут. После этого T-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и более быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов CD4 и CD8. На ранних стадиях аллергического контактного дерматита в пораженных участках вокруг венул поверхностного сосудистого сплетения кожи определяются лимфоцитарные инфильтраты. Лимфоциты проникают сквозь сосочковый слой дермы в эпидермис, что приводит к спонгиозу. Если спонгиоз развивается быстро, межклеточные контакты разрушаются и в шиповатом слое эпидермиса образуются везикулы. При медленном развитии спонгиоза происходит гиперплазия эпидермиса, в верхних его слоях появляются ядросодержащие клетки, которые обнаруживаются в чешуйках, отделяющихся при шелушении. Лимфоцитарная инфильтрация дермы усиливается, в инфильтрате появляются эозинофилы.
Аллергический контактный дерматит, монетовидная и дисгидротическая экзема, легкая форма простого контактного дерматита характеризуются сходной гистологической картиной. При диффузном нейродермите (за исключением тяжелых случаев) и других заболеваниях из группы зудящих дерматитов риск аллергического контактного дерматита выше, чем среди населения в целом. У больных тяжелым диффузным нейродермитом клеточный иммунитет угнетен, поэтому аллергический контактный дерматит у них возникает редко.
В. Фототоксические и фотоаллергические реакции. По патогенезу фототоксические реакции сходны с простым контактным, а фотоаллергические — с аллергическим контактным дерматитом. Однако для развития фототоксических и фотоаллергических реакций необходимо действие ультрафиолетового излучения. Вещества, вызывающие фототоксическую реакцию, под действием ультрафиолетового излучения расщепляются с образованием токсичных продуктов, а вещества, вызывающие фотоаллергическую реакцию, — связываются с эндогенными белками-носителями. Фототоксические и фотоаллергические реакции проявляются такими же гистологическими изменениями, как простой и аллергический контактный дерматит.
Источник: Г.Лолор-младший, Т.Фишер, Д.Адельман «Клиническая иммунология и аллергология» (пер. с англ.), Москва, «Практика», 2000
опубликовано 17/08/2011 10:31
обновлено 17/08/2011
— Аллергические заболевания кожи
Источник
ГОУ
ВПО Красноярский государственный
медицинский университет им. Проф.
В.Ф.Войно-Ясенецкого
Кафедра
кожных и венерологических болезней
Реферат
«Контактный
аллергический дерматит»
Выполнил:
ст. 414гр. лечебного факультета
Траханов
Максим Андреевич
Красноярск
2009
Контактные
дерматиты
Патогенез
аллергического контактного дерматита
АКД
относится к IV типу аллергических реакций
— гиперчувствительности замедленного
типа. Гаптен (антиген с низкой (500-1000)
молекулярной массой), попадая на кожу,
образует гаптен-носитель белковый
комплекс, который связывается
эпидермальными клетками Лангерганса
и в качестве полного антигена представляется
Т-хелперам, что завершается выбросом
различных медиаторов. В последующем Т-
клетки попадают в регионарные лимфатические
узлы и продуцируют специфические клетки
памяти и Т-эффекторы, которые циркулируют
в крови. Этот процесс занимает 5-21 день.
При повторном контакте со специфическим
антигеном происходит пролиферация
активированных Т-лимфоцитов, выделение
медиаторов и миграция цитотоксичных
Т- клеток, что сопровождается развитием
экзематозной воспалительной кожной
реакции в месте контакта. Эта фаза длится
48-72 ч. Многие аллергены являются
раздражителями, поэтому нередко
первоначально развивается раздражение
кожи, усиливающее абсорбцию аллергена.
В отличие от раздражителей, аллерген
обладает относительно низкой концентрацией,
которая может быть достаточной, чтобы
вызвать воспалительную реакцию.
6.
Выделяют ли подтипы АКД?
АКД
разделяют на острый и хронический.
Острый АКД характеризуется эритемой,
отеком, везикулами и зудом. Поражения
кожи часто выходят за пределы зоны
контакта и становятся генерализованными.
Классический пример АКД — дерматит от
ядовитого плюща. Хронический АКД
проявляется зудом, эритемой, шелушением,
лихенификацией, частично — экскориациями.
Он весьма напоминает ИКД.
7.
Могут ли развиваться уртикарные реакции
при контакте с веществом?
Иногда.
Аллергическая контактная крапивница
развивается при взаимодействии IgE и
тучной клетки, что приводит к выделению
вазоактивных веществ. Несмотря на то
что крапивница появляется на месте
контакта, могут одновременно наблюдаться
сосудистый отек, анафилаксия,
риноконъюнктивит, а также распространенная
крапивница. Пример — немедленная реакция
на перчатки из латекса у медицинских
работников. Неиммунологическая контактная
уртикария встречается в тех случаях,
когда антиген вызывает выделение
медиаторов из тучных клеток без участия
антител или оказывает прямое действие
на сосуды кожи.
8.
Как диагностировать контактную
крапивницу?
Для
диагностики контактной крапивницы
обычно применяется игольчатый тест,
заключающийся в нанесении на кожу
небольшого количества аллергена и
прокола ее иглой. Появление волдыря в
течение 15-20 мин означает положительный
результат.
Диагностика контактного дерматита
16.
Как проводится дифференциальная
диагностика КД?
КД,
проявляющийся шелушением, эритемой,
лихенификацией и/или везикулами,
относится к группе экзематозных
дерматозов. КД следует дифференцировать
от атопического дерматита, нуммулярной
экземы, нейродермита, себорейного
дерматита, фотодерматозов, дерматофитий,
медикаментозных высыпаний и дисгидротической
экземы (помфоликс). Диагноз КД
устанавливается на основании тщательно
собранного анамнеза, содержащего
сведения о предшествующих дерматозах,
применении медикаментов, воздействии
на кожу агентов внешней среды, локализации
и течении высыпаний, данных лоскутного
теста и теста с едким калием.
17.
Является ли зуд диагностическим признаком
КД?
Нет,
зуд — это неспецифический симптом,
встречающийся при многих дерматозах,
в т. ч. при АКД и ИКД. Чувство жжения более
свойственно ИКД.
18.
Какой аллерген определяется наиболее
часто при обычном обследовании?
Никель,
входящий в состав ювелирных изделий. В
США сенситизированы к никелю приблизительно
5,8 % населения, а по данным, полученным
при проведении лоскутного теста -10 %.
Высокий уровень аллергизации к никелю
связан с ношением ушных серег, поэтому
этот тип аллергии более распространен
среди женщин.
19.
Является ли никель самым распространенным
аллергеном?
Нет.
Ядовитый плющ — самый распространенный
аллерген IV типа; к нему чувствительны
примерно 50-70 % населения.
20.
Если замена косметического средства
для кожи привела к исчезновению сыпи у
больного, означает ли это, что предыдущее
средство не являлось причиной сыпи?
Совсем
необязательно. Многие косметические
средства содержат одни и те же аллергены
(обычно одораторы и консерванты). Более
того, в них могут присутствовать вещества,
вызывающие перекрестные реакции, что
усложняет ситуацию. Например, если у
пациента аллергия на местный анестетик
бензокаин, ему следует отказаться от
применения солнцезащитных кремов,
содержащих р-аминобензойную кислоту.
Оба вещества относятся к группе
р-аминосоединений и вызывают перекрестную
реакцию.
Соседние файлы в предмете Дерматовенерология
- #
- #
04.01.201472.03 Кб237Задачи с ответами на телефон (они же в билетах) — стом..jar
- #
- #
- #
- #
Источник
Dr.Anisimova
21.09.2009, 10:37
Дерматит
Термины «экзема» и «дерматит» часто используются как синонимы, их значения пересекаются. Есть и нюансы их употребления: если воспалительная реакция развилась преимущественно в результате внешнего воздействия при контакте-принято употреблять «дерматит», если нет явного внешнего фактора — «экзема»(например, детская экзема-«атопический дерматит», когда внешний фактор не всегда известен, не всегда его влияние явное, может не преобладать над другими факторами), в обоих случаях воспаление называют «экзематозным»-острым, подострым, хроническим.
Дерматит-общее понятие в дерматологии, обозначающее воспаление кожи в результате внешнего воздействия(экзогенные факторы), например, раздражающего(контактный раздражительный/ирритантный дерматит) или сенсибилизирующего(контактный аллергический дерматит). По механизму развития воспаления это разные заболевания. Объединяет их сам факт воспалительного изменения кожи, ограниченное распространение, связанное с местом контакта. Дерматит или экзема — это модель кожного воспаления, которая представлена эритемой, отеком, пузырьками и зудом в острую фазу. Хроническая фаза характеризуется сухостью, шелушением, трещинами(могут быть зуд, гиперкератоз, лихенизация).
Контактный дерматит развивается в результате контакта кожи(прямое воздействие) с раздражителем или аллергеном.
Dr.Anisimova
21.09.2009, 10:47
— это кожный ответ(неиммунологическая воспалительная реакция, потому что прямое повреждающее действие кератиноцитов — неиммунологических клеток кожи ведет к выборсу провоспалительных медиаторов; этот процесс не требует предшествующей сенсибилизации) на контакт с раздражающим веществом.
Острая форма заболевания может развиться у любого человека после однократного контакта с раздражителем. Сильные раздражители вызывают дерматит практически сразу после попадания на кожу(концентрированные кислоты, например). Однако в большинстве случаев заболевание является результатом кумулятивного токсического действия раздражителя/лей. Играют роль и внутренние(эндогенные факторы)- барьерная функция кожи, предшествующие заболевания. Для каждого из раздражителей существует пороговая концентрация, начиная с которой проявляется их токсическое действие.Тяжесть поражения будет зависеть от концентрации попавшего на кожу раздражителя и др. факторов.
Чаще всего страдают руки. Это самое распространенное профессиональное заболевание кожи. Роль раздражителя могут выполнять: частые контакты с водой, мылом, др. моющими средствами, горюче-смазочные, растительные(крапива), механический фактор(трение), воздействие высокой/низкой температуры, ионизирующей радиации(ожоги, отморожения, солнечный дерматит, лучевые дерматиты), химические вещества(кислоты, щелочи) и др.
Атопический дерматит-фактор риска для развития контактного дерматита(нарушенная барьерная функция кожи,- более низкий порог раздражения кожи). Раздражительный контактный дерматит в свою очередь всегда фактор риска для развития аллергического контактного дерматита(рекомендуются кожные аллергопробы для диф. диагноза)
Интенсивность неспецифического воспаления связана с концентрацией раздражителя(в отличие от аллергического дерматита), продолжительностью контакта. Нет сенсибилизации к раздражителю, нет аллергической реакции, может не быть предшествующей экспозиции вещества для развития реакции кожи.
Тестирование с помощью кожных аллергопроб должно проводиться при хроническом раздражительном дерматите. Идентификация и избегание потенцитального раздражителя-основное в лечении.
Этиол. и патогенез:
Влияющие факторы:
— экзогенные(раздражителя): химические свойства, экспозиция(время воздействия), окружающие факторы(область тела, температура, сопутствующие механические факторы-давление, трение); был установлен феномен пересечения, когда при действии нескольких раздражающих веществ клинические проявления будут более выражены, чем если бы раздражители действовали по одному
— эндогенные(генетические, барьерные функции кожи, сопутствующие заболевания и т.д.)
— атопический дерматит, аллергические заболевания-фактор риска
4 взаимосвязанных механизма:
— удаление поверхностных липидов и водоудерживающих веществ
— повреждение клеточных мембран
— денатурация эпидермального кератина
— прямой цитотоксический эффект
Клинические проявления:
— в острую стадию полиморфная картина воспаления: эритема, отек, зуд, пузырьки
— в подострую/хроническую: сухость, шелушение, трещины, корки, лихенификация, гиперкератоз, пигментация(поствоспалительная)
— субъективные ощущения: жар, жжение, боль
— если контакт с раздражающим веществом был однократным, дерматит проходит без лечения. При регулярных и частых контактах с раздражающим веществом заболевание переходит в хроническую форму, развивается лихенизация. Границы очагов поражения становятся размытыми
— одно из проявлений у детей-пеленочный дерматит(по сути и есть простой раздражительный дерматит на мочу, кал малыша, нередко присоединяется кандидозная инфекция), подробнее:
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Лечение:
— идентификация и устранение раздражителя; исключить дальнейшее воздействие
— в острую фазу могут быть примочки прохладные(физ.раствор/жидкость Бурова)
— роль кортикостероидов спорна в отношении данного вида дерматита, однако могут быть полезны при выраженной воспалительной реакции, при затруднении в точной дифференцировке с аллергическим дерматитом
— эмоленты(например, на основе вазелина/ланолина показали большую эффективность, чем содержащие липиды) играют важную роль в поддержании барьерной функции кожи как и при других дерматитах/экземах
— пимекролимус может использоваться при хроническом дерматите
— фототерапия(псоралены с UVA|UVB) или системные препараты(азатиоприн, циклоспорин, глюкокртикостероиды) могут быть эффективны; применение возможно в хронически протекающих ситуациях, в тяжелых случаях, когда обычные меры дают недостаточный эффект
Подробнее(англ.):
Contact Dermatitis, Irritant
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
— лечение:
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Dr.Anisimova
21.09.2009, 11:22
— Types of Irritant Contact Dermatitis (ICD)
— Diagnostic Criteria of Irritant Contact Dermatitis
Dr.Anisimova
21.09.2009, 11:31
— это одно из самых распространенных кожных заболеваний
— классическая аллергическая реакция замедленного типа(4тип)-не ранее 48часов развивается реакция
— возникает после повторного многократного воздействия(контакта) на участок кожи аллергена
— сенсибилизация возможна в любом возрасте, но у маленьких детей и пожилых старше 70лет риск ниже
Этиология и патогенез:
— попавший на кожу антиген (аллерген) захватывается специализированными отростчатыми клетками эпидермиса — клетками Лангерганса, в которых он частично расщепляется и связывается с молекулами HLA класса II. Клетки Лангерганса мигрируют из эпидермиса в регионарные лимфоузлы, где происходит презентация антигена Т-лимфоцитам. Т-лимфоциты сенсибилизируются, пролиферируют и из лимфоузлов перемещаются в кровь. Таким образом вся кожа становится сенсибилизированной к данному антигену. Т-лимфоциты сами высвобождают цитокины и действуют на другие клетки, которые тоже вырабатывают цитокины при встрече с тем же антигеном. Аллергический контактный дерматит возникает только у сенсибилизированных людей. Концентрация раздражителя (аллергена) при этом почти не имеет значения, а тяжесть заболевания определяется степенью сенсибилизации.
Клинические проявления:
— сильный зуд, жжение, боль
— аллергический контактный дерматит возникает всегда в месте воздействия аллергена, поэтому очаг поражения сначала четко отграничен, хотя и выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение распространяется на другие участки тела или становится генерализованным
Диагноз:
— осмотр дерматологом, кожные аллергопробы
Лечение:
— установить аллерген, избегать в будущем контакта(наиболее эффективный способ, значительно снижает вероятность обострения)
— использовать перчатки на тканевой основе(можно под хозяйственные для бытовых нужд), без талька и др. добавок
— эмоленты
— антигистаминные препараты(местных антигистаминных и анестезирующих средств рекомендуется избегать ввиду незначительной эффективности, повышения риска вторичной аллергии)
— топические(наружные) стероиды являются «золотым стандартом»; предпочтительно применение короткими курсами во избежание отрицательных последствий побочных эффектов при неконтролируемом длительном использовании
— в сложных острых случаях допустимо применение системных кортикостероидов( в таблетках) под контролем врача
— в последующем после снятия обострения подходит пимекролимус(Элидел зарегистрирован в РФ) или такролимус(Програф-в наружной форме планируется в РФ)
— фототерапия, фотохимиотерапия(используются реже)
Подробнее(англ.):
Contact Dermatitis, Allergic
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
— лечение
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Dr.Anisimova
21.09.2009, 11:45
Differential Diagnosis of the Eczematous Dermatoses
The American Contact Dermatitis Society (ACDS)
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Dermacase
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Dr.Anisimova
16.09.2010, 19:34
Контактный раздражительный дерматит(экзема)
Вызывается моющими средствами, щелочами, кислотами, растворителями и пылевыми частицами. Существует широкий диапазон восприимчивости к слабым раздражителям. Контактная экзема широко распространена на промышленных предприятиях и может привести к профессиональному заболеванию и потере трудоспособности. Особенно уязвимы пожилые лица, люди со светлой и сухой кожей и страдающие атопией (с личным или семейным анамнезом астмы, сенной лихорадкой или экземы). У младенцев из-за раздражающего действия аммиака мочи и фекалий часто развивается пеленочный дерматит.
Сильные раздражители в месте контакта вызывают острую реакцию, тогда как слабые чаще всего приводят к хронической экземе, особенно в области кистей.
Наилучшими мероприятиями при контактной экземе оказываются регулярное применение смягчающих веществ, ношение защитной одежды, например перчаток, и исключение контакта с раздражителями.
Контактная аллергическая экзема(дерматит).
Возникает при участии замедленной реакции гиперчувствительности после контакта с антигенами или гаптенами. Для развития гиперчувствительности требуется предшествующее воздействие аллергена, реакция специфна для аллергена, либо тесно связана с химическими агентами.
Наиболее частые аллергены и их происхождение:
Аллерген: Присутствие:
Никель: Бижутерия, заклепки на джинсовой одежде, застежки бюстгалтера
Дихромат: Цемент, кожа, спички
Резина: Одежда, обувь, автопокрышки
Канифоль: Лейкопластырь, коллодий
Парафенилендиамин: Краски для волос, одежда
Перуанский бальзам: Духи, цитрусовые фрукты
Неомицин, бензокаин: Местное применение
Парабены: Консерванты в косметике и кремах
Твердые животные жиры: Ланолин, косметика, кремы
Эпоксидная смола: Синтетический клей
Экзематозная реакция может развиваться в любом месте контакта аллергена с кожей, при этом гиперчувствительность сохраняется надолго. Важно установить начальную локализацию высыпаний, прежде, чем вторичное распространение затруднит понимание картины заболевания, поскольку именно это часто помогает выявить контактный аллерген. Существует ряд легко узнаваемых локализаций, например, экзема мочки уха, запястий и спины из-за контакта с никелем из бижутерии, часов и застежек бюстгалтера; или экзема кистей и запястий из-за применения резиновых перчаток. Отек кожных складок век и половых органов часто сопутствует аллергической контактной экземе.
Самое важное в лечении этой формы экземы — избегать контакта с аллергеном; также может понадобиться изменение образа жизни: переход на новую работу или отказ от хобби. Зачастую полезны меры, используемые при контактной раздражительной экземе.
См. также общие принципы лечения экземы:
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
— информирование, ободрение и поддержка пациента
— избегать контакта с раздражителями
— регулярно использовать ожиряющие смягчающие средства
— адекватное применение наружных кортикостероидов
Dr.Anisimova
16.09.2010, 19:48
Скарификационная кожная проба — это способ обнаружения кожной гиперчувствительности I типа (немедленная) к различным антигенам, например пыльце, клещевым аллергенам домашней пыли или к раздражению. Кожу скарифицируют стилетами с нанесенными на них растворами соответствующих антигенов. Положительный ответ в виде волдыря и воспалительной эритемы появляется через 10 мин. Волдырь возникает из-за местного увеличения капиллярной проницаемости, покраснение происходит в результате активации аксон-рефлекса. Параллельно необходимо проводить положительный (гистамин) и отрицательный (разбавленный антиген) контроль. Одновременно принимаемые системные антигистаминные ослабляют реакцию. У людей с анамнезом специфической гиперчувствительности I типа после скарификационной кожной пробы нередко может наблюдаться системная реакция, поэтому под рукой всегда должны находится средства реанимации (противошоковая аптечка). В качестве альтернативы сыворотке можно измерить уровни специфических IgE-антител к антигенам с помощью радиоаллерго-сорбентного теста.
Аппликационная кожная проба
Проводят при подозрении на контактный аллергический дерматит. С помощью аппликационной кожной пробы выявляют гиперчувствительность IVтипа (замедленную, или клеточно- опосредованную). Этот тест часто используют с применением примерно 20 обычных антигенов, включая такие часто встречающиеся вещества, как никель, каучук и парфюмерная смесь, которые наносят на алюминиевые диски и прикладывают к коже спины на 48 ч. Результат на положительную реакцию читают через 24 часов затем повторно через 24 ч. Экзематозная реакция при отсутствии реакции раздражения предполагает наличие гиперчувствительности IV типа к специфическому аллергену. Соответствующие конкретному случаю антигены не всегда присутствуют в стандартном наборе проб, поэтому может понадобиться совет специалиста. Отрицательная аппликационная кожная проба не исключает патогенной роли конкретного антигена, а присутствие специфического ответа на антиген указывает на причину заболевания.
Источник


