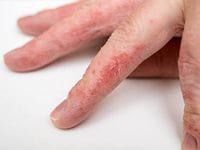
Поражение ногтей при атопическом дерматите

Экзема ногтей это хроническое воспалительное заболевание, сопровождающееся жжением и зудом. Поражаются, как правило, несколько ногтей или все ногти на одной или двух руках. Выраженность симптомов изменяется в течении календарного года – для экземы ногтей характерны периоды обострений, чередующихся с относительным благополучием.
Причины развития экземы ногтей
Экзема ногтей может быть как частью комплексной проблемы, так и самостоятельным заболеванием
Иногда экзема ногтей бывает частью экзематозного процесса, захватывающего кожу верхних конечностей, иногда – самостоятельным заболеванием.
Причин и факторов, влияющих на развитие экземы ногтей, довольно много.
Чаще всего – причина состоит в постоянном контакте с аллергеном (контактный дерматит). Изолированность поражения в этом случае объясняется тем простым фактом, что руки после контакта с агрессивными веществами моют почти все и всегда, а ногти – далеко не каждый. В результате постоянного контакта с аллергеном развивается контактный дерматит, который постепенно переходит в экзему ногтей.
Отличительным моментом, разделяющим экзему ногтей и контактный дерматит, является ситуация, когда контакта с аллергеном уже нет, а воспалительный процесс продолжает развиваться.
Контактный дерматит отличается от экземы тем, что последняя не зависит от наличия аллергена
В этом случае пусковым механизмом обострения экземы ногтей может быть стресс, холодная погода или воздействие горячих предметов и многое другое.
Экзема ногтей также может быть вызвана бактериальной или грибковой инфекцией. В этом случае реактивность тканей вызвана реакцией на грибок или бактерию. Как и в первом случае, после определённого этапа взаимодействия возбудителя и тканей развивается хронический воспалительный процесс. Даже если полностью санировать (очистить) все ногтевые пластины от следов возбудителя, воспаление может ещё достаточно долго циркулировать из-за своей аутоиммунной природы.
Проще говоря — организм атакует кожу и ногтевое ложе из-за привычки клеток иммунитета бороться с возбудителем или воспалительным процессом в этих участках
Симптомы заболевания
Ногтевые валики краснеют, становятся отёчными. В период обострения на тканях вокруг ногтя появляются пузырьки, после разрешения которых остаются корочки. Процесс сопровождается болезненными ощущениями: зудом, жжением, болью при надавливании на заинтересованные фаланги.
Сама ногтевая пластина также вовлекается в патологический процесс. Это связано с постепенным разрушением матрицы ногтя из-за череды постоянных воспалительных процессов аллергической или инфекционной природы.
Проявляется это в виде помутнения ногтя и постепенных дистрофических его изменениях.
Процесс поражения ногтевой пластины начинается от лунки к периферии, и захватывает всю поверхность. Как правило — ноготь начинает утолщаться и расслаиваться. Экзема ногтя также может способствовать онихогрифозу (разрастание ногтя в виде птичьего когтя), онихолизису (постепенное отслоение ногтя) и ониходезису (отпадение ногтя).
Ноготь в процессе становится рыхлым и шероховатым, что заметно как визуально, так и на ощупь. Для экземы ногтей характерны поперечные борозды и мелкие точечные вдавливания.
Признаки экземы ногтей (фото)
По этой причине экзему ногтя часто путают с псориазом ногтя. В отличие от псориаза, эти вдавливания будут неглубокими. Тем не менее – для точной верификации необходима консультация дерматолога, а также ряд исследований, которые необходимо провести в дерматологическом диспансере. Кроме псориаза дифференциальная диагностика производится с кандидозом (онихомикозом) и некоторыми формами лишая.
Если экзему запустить, возможно полное разрушение ногтя
Постепенно ноготь становится грязно-серого цвета, для экземы ногтей характерна постепенная потеря кутикулы (эпонихиум).
Отторжение ногтевой пластины при экземе ногтей зависит от интенсивности воспалительных процессов в коже вокруг ногтя, а также продолжительности обострений. Если ничего не предпринимать – ноготь отслаивается. В некоторых случаях процесс может быть стремительным, и ногтевая пластина отходит всего за несколько дней.
Лечение экземы ногтей
Осуществляется под руководством дерматолога стационара соответствующего диспансера. Экзему вообще лечить непросто, так как в процесс вовлечены самоподдерживающиеся аутоиммунные механизмы. С экземой ногтей ситуация усложняется тем, что ноготь это относительно изолированная структура, в которую не слишком хорошо проникают местные формы лекарственных веществ, зато отлично себя чувствует грибковая и бактериальная инфекция.
Диагностика и лечение заболевания (фото)
Даже если грибок не является ведущей причиной экземы ногтя, он с удовольствием присоединяется к воспалительному процессу, поэтому в лечении экземы этого типа достаточно часто назначаются противогрибковые препараты.
При обнаружении патогенных бактерий назначаются антибиотики – как местно в виде мазей, так и системно (по необходимости).
В комплексную терапию экземы ногтя входят антигистаминные средства, снижающие тяжесть воспалительного компонента заболевания. Вообще, при экземе любой локализации, антигистаминные препараты должны быть в аптечке всегда.
Зачастую экзема связана со стрессом — тогда необходим приём седативных препаратов
Помогают при экземе ногтя далеко не все препараты этой группы. На хронический аллергический процесс хорошо действуют цетиризин, левоцетиризин и другие препараты 2-3 поколения.
Параллельно врач выявляет аллерген, ставший причиной экземы. Как правило, это либо контакт с тем или иным веществом на работе, либо непереносимость одного из видов косметики или бытовой химии. После исключения контакта с аллергеном частота и выраженность проявлений экземы ногтей значительно уменьшается.
Достаточно часто экзему ногтей лечат тиамином и пиридоксином, эти средства оказывают седативное действие. Вообще, обострения экземы и других аналогичных процессов (нейродермита, например) очень часто происходят на пике эмоциональных переживаний.
Если вы ощущаете нервное напряжение или стресс, а через некоторое время наблюдаете обострение экземы ногтей – стоит пройти курс седативных препаратов, а также носить их с собой на случай сильных негативных эмоций.
Назначаются также препараты железа, желатин для укрепления ногтей, рекомендовано наложение компрессов.
Компрессы готовят на основе 2% тинола, хризаробина или 5% гелиомициновой мази, а также синтомициновой эмульсии. Эти средства способствуют восстановлению структуры ногтевой пластины.
Для ускорения восстановления кожи и ногтевой пластины назначаются поливитамины с микроэлементами, а также диета.
Диета при патологии ногтей
Гипоаллергенная диета поможет снизить негативное воздействие на организм
Особенностью диеты является исключение потенциальных аллергенов, тяжёлых для организма белковых соединений, уменьшение калорийности и токсического воздействия на пищеварительную систему.
Пользу от диеты при любой форме экземы сложно переоценить – вне зависимости от причины развития этого процесса.
На время диеты (от 10 дней до месяца) основными методами готовки становятся варка, запекание и запаривание.
Исключаются жирные, жареные, копчёные и солёные продукты и блюда.
Мясо можно только диетическое: нежирная птица, телятина, кролик, нутрия.
Дешёвую курятину к диетическому мясу относить не надо – это один из самых опасных для здоровья продуктов.
Рыбу лучше морскую, нежирную. Желательно запекать без корочки.
Полностью исключается маргарин и все виды спредов.
Противопоказаны яйца, жирный творог, острый сыр, а также цельное молоко.
Нельзя есть шоколад и любые его производные
Грибы, все бобовые (фасоль, горох, соя и т.п.) исключаются, орехи всех видов – тоже.
На время диеты придётся обходиться без специй, соусов, любых других приправ.
Шоколад и все его производные противопоказаны, как и кофе, а также чёрный чай.
Кондитерские изделия отменяются (высокая калорийность) полностью.
Нельзя есть оранжевые и красные фрукты и ягоды: клубнику, цитрусовые, ананасы, гранаты, хурму, клубнику и малину, виноград, облепиху и т.п.
Ну и, разумеется, стоит внимательно читать любые этикетки даже на разрешённых продуктах – консервантов и искусственных красителей в пище быть не должно.
На период диеты пациент питается кашами, крупяными или овощными супами (мясные, рыбные или грибные бульоны не показаны). Допущены кисломолочные напитки, компоты, кисели.
Можно есть свежие и отварные овощи: капусту, картофель, тыкву, кабачок. Масло используется только растительное.
Лечение экземы ногтей методами народной медицины
Народные методы помогают снять воспаление, восстановить питание ногтя и предупреждают присоединение бактериальной и грибковой инфекции.
Ночной компресс из мать-и-мачехи. Растение измельчают в блендере и смешивают со свежим молоком. После нанесения на ногти надевают перчатки на всю ночь.
Популярным средством лечения экземы являются солевые ванночки. Для их приготовления используется морская соль.
Средства народной медицины (фото)
Для снижения аллергических реакций используют следующие рецепты.
Настой пустырника. 15г травы пустырника на стакан кипятка, после остывания по 50 капель 3 раза в сутки (можно взять жидкий экстракт, по 20 капель на приём).
Отвар зверобоя. Используется десертная ложка травы зверобоя на стакан кипятка. После настаивания разбивают на три порции и выпивают за 40 минут до еды.
Качественное лечение экземы ногтей предотвращает отслаивание и разрушение ногтевых пластин и позволяет значительно уменьшить частоту обострений этого неприятного состояния. Экзема ногтей не терпит самолечения – обращайтесь к дерматологу вовремя.
Видео: лечение экземы народными средствами
- Автор: Александра
- Распечатать
Врач-терапевт городской поликлиники. Восемь лет назад закончила Тверской Государственный Медицинский Университет с красным дипломом.
Оцените статью:
Источник

Болею АД с детства. еще проблема с ногтями. Если какие-нибудь способы лечения?

Дмитрий, а проблема в виде пупырышек?
Дмитрий, у меня ногти еще хуже( На ногтях отражается каждое наше обострение, поэтому ногти лечить бесполезно. Но на всякий случай, лучше сделать соскоб.

На фото не очень видно что с ногтями, кажется, что ямочки. У моего ребенка месяцев с 4-х на ноготках появились ямочки, как-будно кто-то кусал острыми зубками. Врачи сказали, что не хватает витаминов из-за постоянной диеты. Стала давать витамин «А» масляный раствор, клюканат кальция и, конечно, витамин «Д». Состояние ногтей улучшилось, почти все прошло. Не знаю сколько вам лет, но попробуйте витамин А, в дозировке, соответсвующей возрасту и кальций, правда сейчас есть его различные формы выпуска. нам просто нельзя примеси всякие.
у меня с ногтями все намного ..сложнее. Три года выводила грибок, но все равно периодически выступает у основания ногтя и потом ноготь волнистый идет плюс к тому кожа вокруг ногтя нарывает и уплотняется, без препаратов точно не житье, а выживание(( мази использую тридерм (наш аналог акридерм ГК), пимафуцин, жидкости — экзодерил
Светлана, для профилактики грибка можно использовать Микостоп- лосьон, почитайте про это средство. Для обуви Микостоп- спрей.
Тоже ногти волнистые бывают.
Светлана, в свое время на больших пальцах обеих рук был грибок, чем я только не пыталась вывести несколько лет, ничего не помогало. Потом вычитала, что гриб не любит кислую среду, взяла баночку из под витамин туда уксуса столового залила и пару капель йода, взболтала и каждый день утром и вечером промазывала все ногти и вуаля, все прошло. Попробуйте.
Александра, у меня сейчас фаза обострения, еще присоседилась инфекция, мажу фукорцином, потом попробую уксус)
Светлана, там, где очаги инфекции, нанесите раствор хлорофиллипта ( спиртовой). Убирает инфекцию.
вот, посмотрите , какие ногти теперь у меня после инфекции, теперь пока отрастут, главное, чтоб новое не прибавилось.

Светлана, отрастут. втирайте растительные масла: оливковое, подсолнечное нераф.
Светлана, Светлана это вы чем лечили, после какого препарата у вас началось выздоровления?!
Ольга, очень долгое лечение было. Т.к. инфекция вроде прошла, но грибок оставался. Фукорцин, гентамициновая мазь, экзодерил , крем экзодерил, травоген
Светлана, спасибо! Я уже год лечусь голова и ноги ниже колена все вылечила мазью ЭПЛАН, другие препараты непомогали , только 10кг набрала из-за гормональных препаратов. А вот ногти это ужас, не помогает, врачи назначают, но ничего не помогает даже улучшения нету, на работу не берут меня из-за моих ногтей….
Ольга, да ,у меня та же история, из-за ногтей ничего недоступно.
Дмитрий, Аевит посоветовал мне дерматолог. Состояние ногтей улучшилось)
Светлана, как сейчас ваши ногти ? Мои в таком же состоянии ((
Ляйсан,состояние повторяется с перерывами. Уже надоело так. Хоть совсем не мой руки, поняла уже, что вода очень влияет и кожу ,и так же на сам ноготь. Постоянно трещины сверху ногтя. Гормональными мазями вообще боюсь уже пользоваться, т.к. кожа истончается, а противогрибковые не снимают отек и валик набухает и «горит». Сейчас хочу попробовать наш микодерил, к травогену уже привыкание.
Источник
 Невзирая на то, что многие изменения ногтей оказываются на поверку грибком, необходимо учитывать и другую структуру таких изменений. Прежде всего необходимо выделить, экзему, псориаз и хроническую травму ногтей. Могут изменения ногтей произойти при общих болезнях кожи, а также инфекционных внутренних заболеваниях, пораженных эндокринной, нервной и сердечной систем, а также дистрофии. Наконец, могут быть изменения ногтей врожденными. Такие изменения ногтей схожи внешне с поражением грибка, хотя таковыми не являются. При не грибковых заболеваниях ногтей лечение противогрибковыми препаратами, успеха, конечно, не принесет. Это вам послужит поводом обратиться к дерматологу, а не самостоятельно начать лечение при любом изменении ногтей. В дерматологии самыми распространенными болезнями ногтей являются дерматиты, экзема и псориаз, нередко напоминающие при вовлечении ногтей заболевание грибка. В отличие от других различных болезней кожи, для грибковой типичной инфекции поражение ногтей на руках не характерно. Болезни ногтей негрибкового характера одновременно могут наблюдаться с онихомикозом или же ему предшествовать.Когда же на самом деле изменения ногтей, не являются, скорее всего, грибковыми?
Невзирая на то, что многие изменения ногтей оказываются на поверку грибком, необходимо учитывать и другую структуру таких изменений. Прежде всего необходимо выделить, экзему, псориаз и хроническую травму ногтей. Могут изменения ногтей произойти при общих болезнях кожи, а также инфекционных внутренних заболеваниях, пораженных эндокринной, нервной и сердечной систем, а также дистрофии. Наконец, могут быть изменения ногтей врожденными. Такие изменения ногтей схожи внешне с поражением грибка, хотя таковыми не являются. При не грибковых заболеваниях ногтей лечение противогрибковыми препаратами, успеха, конечно, не принесет. Это вам послужит поводом обратиться к дерматологу, а не самостоятельно начать лечение при любом изменении ногтей. В дерматологии самыми распространенными болезнями ногтей являются дерматиты, экзема и псориаз, нередко напоминающие при вовлечении ногтей заболевание грибка. В отличие от других различных болезней кожи, для грибковой типичной инфекции поражение ногтей на руках не характерно. Болезни ногтей негрибкового характера одновременно могут наблюдаться с онихомикозом или же ему предшествовать.Когда же на самом деле изменения ногтей, не являются, скорее всего, грибковыми?
• Когда изменению поддались только ногти рук
• Появилось изменения ногтей сразу же после рождения
• Когда стали изменяться в одно время все 20 ногтей
• Когда наблюдаются другие заболевания кожи (дерматит, псориаз и другие.)
Заболевание ногтей
Ногти собой представляют роговые плотные пластинки, которые ткань ложа ногтя защищают от различного воздействия термических и химических окружающей среды.
Достаточно часто поражаются ногти при инфекционных заболеваниях кожи (дерматитах, кандидозах, пиодермии).
В процесс нередко они вовлекаются и при других заболеваниях кожи. В ряд случаев могут происходить изменение ногтей при некоторых высыпаниях. Можно также выделить группы профессиональных и травматических повреждений, несколько аномалий могут носить наследственный и врожденный характер.
К группе наследственных аномалий принадлежит врожденное отсутствие ногтей. Встречается приобретенная анонихия при травмах ложа ногтя, заболеваниях нервной системы, при некоторых дерматитах (болезнь Дюринга, пузырчатка и др.). Терапию, тактику и прогноз заболевания своевременно и правильно определяет тот жиогноз, который был поставлен.
Атрофия ногтей. Чаще всего они бывают врожденные и связаны с приобретенными дерматитами или нарушениями эндокринной системы, вызвавшия повреждение самого ногтя. Бороздки, точечная или наперстковидная поверхность, ломкость и расщепление краев могут быть обусловлены нехваткой витаминов. Возникновение на пластине ногтя белых точек, продольных и поперечных полосок – результат инфекции спровоцировшего дерматит через скусанную или удаленную неудачно заусеницу.
Методы лечение дерматитов ногтей. Необходимо перед назначением терапевтического лечения обследовать тщательно больного, особо обращая внимание на состояние эндокринной и нервной системы и возраст. Назначают лечение в зависимости основной болезни. Витамины (кроме А) показаны во всех случаях при любом дерматите, применяют препараты, которые содержат цинк, железо, кальций. Показаны небольшие дозы тиреоидина, дрожжи, соблюдение диеты.
Очень часто встречается дистрофия ногтей, при которой связь ногтя с тканями ложа нарушается. В результате размера отделившегося части ногтя различают полный и частичный онихолизис, который случается чаще всего у женщин. Его причины многообразны. Очень часто онихолизис случается при буллезных и атопических дерматитах, псориазе и экземе. Иногда возникает отторжение ногтя в результате долгого употребления антибиотиков на основе тетрациклина. Симптомом системных заболеваний, может также быть нарушение пищеварительной, нервной систем, и инфекционных заболеваний. Дерматит ногтей не заразный и его излечение вполне удается.
Похожие статьи
Источник
Общие сведения
Атопический дерматит является наиболее распространенным дерматозом (заболеванием кожи), развивающимся в раннем детстве и сохраняющим те или иные свои проявления в течение всей жизни. В настоящее время под термином «атопический дерматит» понимается наследственно обусловленное, незаразное, аллергическое заболевание кожи хронического рецидивирующего течения. Заболевание является предметом курации специалистов в сфере амбулаторной дерматологии и аллергологии.
Синонимами атопического дерматита, также встречающимися в литературе, служат понятия «атопическая» или «конституциональная экзема», «экссудативно-катаральный диатез», «нейродермит» и др. Понятие «атопия», впервые предложенное американскими исследователями A. Coca и R. Cooke в 1923 г., подразумевает наследственную склонность к аллергическим проявлениям в ответ на тот или иной раздражитель. В 1933 г. для обозначения наследственных аллергических реакций кожи Wiese и Sulzberg ввели термин «атопический дерматит», который в настоящее время считается общепринятым.
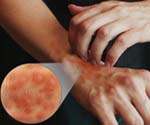
Атопический дерматит
Причины
Наследственно обусловленный характер атопического дерматита определяет широкую распространенность заболевания среди родственных членов семьи. Наличие у родителей или ближайших родственников атопической гиперчувствительности (аллергического ринита, дерматита, бронхиальной астмы и т. д.) определяет вероятность возникновения атопического дерматита у детей в 50% случаев. Атопический дерматит в анамнезе обоих родителей повышает риск передачи заболевания ребенку до 80%. Подавляющее большинство начальных проявлений атопического дерматита приходится на первые пять лет жизни (90%) детей, из них 60% отмечается в период грудного возраста.
По мере дальнейшего роста и развития ребенка симптомы заболевания могут не беспокоить или ослабевать, однако, большинство людей живут с диагнозом «атопический дерматит» всю жизнь. Нередко атопический дерматит сопровождается развитием бронхиальной астмы или аллергии.
Широкое распространение заболевания во всем мире связано с общими для большинства людей проблемами: неблагоприятными экологическими и климатическими факторами, погрешностями в питании, нервно-психическими перегрузками, ростом инфекционных заболеваний и количества аллергических агентов. Определенную роль в развитии атопического дерматита играют нарушения в иммунной системе детей, обусловленные укорочением сроков грудного вскармливания, ранним переводом на искусственное вскармливание, токсикозом матери во время беременности, неправильным питанием женщины во время беременности и лактации.
Симптомы атопического дерматита
Начальные признаки атопического дерматита обычно наблюдаются в первые полгода жизни. Это может быть спровоцировано введением прикормов или переводом на искусственные смеси. К 14-17 годам у почти 70% людей заболевание самостоятельно проходит, а у остальных 30% переходит во взрослую форму. Заболевание может протекать долгие годы, обостряясь в осенне-весенний период и затихая летом.
По характеру течения различают острую и хроническую стадии атопического дерматита.
 Острая стадия проявляется красными пятнами (эритемой), узелковыми высыпаниями (папулами), шелушением и припухлостью кожи, образованием участков эрозий, мокнутия и корочек. Присоединение вторичной инфекции ведет к развитию гнойничковых поражений.
Острая стадия проявляется красными пятнами (эритемой), узелковыми высыпаниями (папулами), шелушением и припухлостью кожи, образованием участков эрозий, мокнутия и корочек. Присоединение вторичной инфекции ведет к развитию гнойничковых поражений.
Для хронической стадии атопического дерматита характерны утолщение кожи (лихенизация), выраженность кожного рисунка, трещины на подошвах и ладонях, расчесы, усиление пигментации кожи век. В хронической стадии развиваются типичные для атопического дерматита симптомы:
- Симптом Моргана – множественные глубокие морщинки у детей на нижних веках
- Симптом «меховой шапки» — ослабление и поредение волос на затылке
- Симптом «полированных ногтей» — блестящие ногти со сточенными краями из-за постоянных расчесов кожи
- Симптом «зимней стопы» — одутловатость и гиперемия подошв, трещины, шелушение.
В развитии атопического дерматита выделяют несколько фаз: младенческую (первые 1,5 года жизни), детскую (от 1,5 лет до периода полового созревания) и взрослую. В зависимости от возрастной динамики отмечаются особенности клинических симптомов и локализации кожных проявлений, однако ведущим симптомам во всех фазах остается сильнейший, постоянный или периодически возникающий кожный зуд.
 Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица, конечностей, ягодиц участков эритемы ярко-розового цвета, на фоне которых возникают пузырьки (везикулы) и участки мокнутия с последующим образованием корочек и чешуек.
Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица, конечностей, ягодиц участков эритемы ярко-розового цвета, на фоне которых возникают пузырьки (везикулы) и участки мокнутия с последующим образованием корочек и чешуек.
Во взрослой фазе очаги эритемы бледно-розового цвета с выраженным кожным рисунком и папулезными высыпаниями. Локализуются преимущественно в локтевых и подколенных сгибах, на лице и шее. Кожа сухая, грубая, с трещинами и участками шелушения.
При атопическом дерматите встречаются очаговые, распространенные или универсальные поражения кожи. Зонами типичной локализации высыпаний являются лицо (лоб, область вокруг рта, около глаз), кожа шеи, груди, спины, сгибательные поверхности конечностей, паховые складки, ягодицы. Обострять течение атопического дерматита могут растения, домашняя пыль, шерсть животных, плесень, сухие корма для рыбок. Часто атопический дерматит осложняется вирусной, грибковой или пиококковой инфекцией, является фоном для развития бронхиальной астмы, поллиноза и других аллергических заболеваний.
Осложнения
 Главной причиной развития осложнений при атопическом дерматите служит постоянное травмирование кожи в результате ее расчесывания. Нарушение целостности кожи ведет к снижению ее защитных свойств и способствует присоединению микробной или грибковой инфекции.
Главной причиной развития осложнений при атопическом дерматите служит постоянное травмирование кожи в результате ее расчесывания. Нарушение целостности кожи ведет к снижению ее защитных свойств и способствует присоединению микробной или грибковой инфекции.
Наиболее частым осложнением атопического дерматита являются бактериальные инфекции кожи – пиодермии. Они проявляются гнойничковыми высыпаниями на теле, конечностях, в волосистой части головы, которые, подсыхая, образуют корочки. При этом часто страдает общее самочувствие, повышается температура тела.
Вторыми по частоте возникновения осложнением атопического дерматита служат вирусные инфекции кожи. Их течение характеризуется образованием на коже пузырьков (везикул), заполненных прозрачной жидкостью. Возбудителем вирусных инфекций кожи является вирус простого герпеса. Наиболее часто поражается лицо (кожа вокруг губ, носа, ушных раковинах, на веках, щеках), слизистые оболочки (конъюнктива глаз, полость рта, горло, половые органы).
Осложнениями атопического дерматита нередко служат грибковые инфекции, вызываемые дрожжеподобными грибками. Зонами поражения у взрослых чаще являются складки кожи, ногти, кисти, стопы, волосистая часть головы, у детей — слизистая полости рта (молочница). Часто грибковое и бактериальное поражение наблюдаются вместе.
Лечение атопического дерматита
Лечение атопического дерматита проводится с учетом возрастной фазы, выраженности клиники, сопутствующих заболеваний и направлено на:
- исключение аллергического фактора
- десенсибилизацию (снижение чувствительности к аллергену) организма
- снятие зуда
- детоксикацию (очищение) организма
- снятие воспалительных процессов
- коррекцию выявленной сопутствующей патологии
- профилактику рецидивов атопического дерматита
- борьбу с осложнениями (при присоединении инфекции)
Для лечения атопического дерматита используются разные методы и лекарственные средства: диетотерапия, ПУВА-терапия, акупунктура, плазмаферез, специфическая гипосенсибилизация, лазерное лечение, кортикостероиды, аллергоглобулин, цитостатики, кромогликат натрия и т. д.
Диетотерапия
Регуляция питания и соблюдение диеты могут значительно улучшить состояние и предотвратить частые и выраженные обострения атопического дерматита. В периоды обострений атопического дерматита назначается гипоаллергенная диета. При этом из рациона убираются жареные рыба, мясо, овощи, наваристые рыбные и мясные бульоны, какао, шоколад, цитрусовые, черная смородина, земляника, дыня, мед, орехи, икра, грибы. Также полностью исключаются продукты, содержащие красители и консерванты: копчености, пряности, консервы и другие продукты. При атопическом дерматите показано соблюдение гипохлоридной диеты – ограничение употребляемой поваренной соли (однако, не меньше 3 г NaCl в сутки).
У пациентов с атопическим дерматитом наблюдается нарушение синтеза жирных кислот, поэтому диетотерапия должна включать в себя пищевые добавки, насыщенные жирными кислотами: растительные масла (оливковое, подсолнечное, соевое, кукурузное и др.), линолевую и линоленовую кислоты (витамин Ф-99).
Медикаментозное лечение
Лекарственная терапия в лечении атопического дерматита включает в себя применение транквилизаторов, противоаллергических, дезинтоксикационных и противовоспалительных средств. Наибольшее значение в практике лечения имеют препараты, обладающие противозудным действием – антигистаминные (противоаллергические) препараты и транквилизаторы. Антигистаминные средства используются для облегчения зуда и снятия отечности кожи, а также при других атопических состояниях (бронхиальная астма, поллиноз).
Существенным недостатком антигистаминных препаратов первого поколения (мебгидролин, клемастин, хлоропирамин, хифенадин) является быстро развивающееся привыкание организма. Поэтому смену этих препаратов необходимо проводить каждую неделю. Выраженный седативный эффект, ведущий к снижению концентрации внимания и нарушению координации движений, не позволяет применять препараты первого поколения в фармакотерапии людей некоторых профессий (водители, учащиеся, и др.). Из-за оказываемого атропиноподобного побочного действия противопоказанием к применению этих препаратов служит ряд заболеваний: глаукома, бронхиальная астма, аденома предстательной железы.
Значительно более безопасно в лечении атопического дерматита у лиц с сопутствующей патологией применение антигистаминных средств второго поколения (лоратадин, эбастин, астемизол, фексофенадин, цетиризин). К ним не развивается привыкание, отсутствует атропиноподобное побочное действие. Самым эффективным и безопасным на сегодняшний день антигистаминным препаратом, применяемым в лечении атопического дерматита, является лоратадин. Он хорошо переносится пациентами и наиболее часто используется в дерматологической практике для лечения атопии.
Для облегчения состояния пациентов при сильных приступах зуда назначаются средства, воздействующие на вегетативную и центральную нервную систему (снотворные, успокоительные средства, транквилизаторы). Применение кортикостероидных препаратов (метипреднизолона или триамцинолона) показано при ограниченных и распространенных поражениях кожи, а также при выраженном, нестерпимом зуде, не снимающимся другими медикаментами. Кортикостероиды назначаются на несколько дней для купирования острого приступа и отменяются с постепенным понижением дозы.
При тяжелом течении атопического дерматита и выраженных явлениях интоксикации применяется внутривенное вливание инфузионных растворов: декстрана, солей, физиологического раствора и др. В ряде случаев бывает целесообразным проведение гемосорбции или плазмафереза – методов экстракорпорального очищения крови. При развитии гнойных осложнений атопического дерматита обоснованным является применение антибиотиков широкого спектра действия в возрастных дозировках: эритромицин, доксициклин, метациклин в течение 7 дней. При присоединении герпетической инфекции назначаются противовирусные препараты — ацикловир или фамцикловир.
При рецидивирующем характере осложнений (бактериальные, вирусные, грибковые инфекции) назначаются иммуномодуляторы: солюсульфон, препараты тимуса, нуклеинат натрия, левамизол, инозин пранобекс и др. под контролем иммуноглобулинов крови.
Наружное лечение
Выбор метода наружной терапии зависит от характера воспалительного процесса, его распространенности, возраста пациента и наличия осложнений. При острых проявлениях атопического дерматита с мокнутием поверхности и корочками назначаются дезинфицирующие, подсушивающие и противовоспалительные примочки (настой чая, ромашки, жидкость Бурова). При купировании острого воспалительного процесса применяются пасты и мази с противозудными и противовоспалительными компонентами (ихтиолом 2-5%, дегтем 1-2%, нафталанской нефтью 2-10%, серой и др.). Ведущими препаратами для наружной терапии атопического дерматита остаются кортикостероидные мази и кремы. Они оказывают антигистаминное, противовоспалительное, противозудное и противоотечное действия.
Световое лечение атопического дерматита является вспомогательным методом и применяется при упорном характере заболевания. Процедуры УФО проводятся 3-4 раза в неделю, практически не вызывают побочных реакций (кроме эритемы).
Профилактика
Различают два вида профилактики атопического дерматита: первичную, направленную на предотвращение его возникновения, и вторичную – противорецидивную профилактику. Проведение мероприятий по первичной профилактике атопического дерматита должно начинаться еще в период внутриутробного развития ребенка, задолго до его рождения. Особую роль в этот период играют токсикозы беременной, прием медикаментов, профессиональные и пищевые аллергены.
Особое внимание вопросам профилактики атопического дерматита следует уделять на первом году жизни ребенка. В этот период важно избежать излишнего приема медикаментов, искусственного вскармливания, чтобы не создавать благоприятного фона для гиперчувствительности организма к различным аллергическим агентам. Соблюдение диеты в этот период не менее важно и для кормящей женщины.
Вторичная профилактика имеет своей целью предотвращение обострений атопического дерматита, а, в случае возникновения, — облегчение их протекания. Вторичная профилактика атопического дерматита включает в себя коррекцию выявленных хронических заболеваний, исключение воздействия провоцирующих заболевание факторов (биологических, химических, физических, психических), соблюдении гипоаллергенной и элиминационной диет и т. д. Профилактический прием десенсибилизирующих препаратов (кетотифена, кромогликата натрия) в периоды вероятных обострений (осень, весна) позволяет избежать рецидивов. В качестве противорецидивных мер при атопическом дерматите показано лечение на курортах Крыма, Черноморского побережья Кавказа и Средиземноморья.
Особое внимание следует уделять вопросам ежедневного ухода за кожей и правильному выбору белья и одежды. При ежедневном душе не следует мыться горячей водой с мочалкой. Желательно применять нежные гипоаллергенные сорта мыла (Dial, Dove, детское мыло) и теплый душ, а затем аккуратно промокнуть кожу мягким полотенцем, не растирая и не травмируя ее. Кожу следует постоянно увлажнять, питать и защищать от неблагоприятных факторов (солнца, ветра, мороза). Средства по уходу за кожей должны быть нейтральными не содержащими ароматизаторов и красителей. В белье и одежде следует отдавать предпочтение мягким натуральным тканям, не вызывающим зуд и раздражение, а также использовать постельные принадлежности с гипоаллергенными наполнителями.
Прогноз
Наиболее тяжелыми проявлениями атопического дерматита страдают дети, с возрастом частота обострений, их длительность и тяжесть становятся менее выраже