При герпесе снижение нейтрофилов
Как лечить лейкоцитоз?
Может ли быть причина — герпес, а он же не лечится?
Елизавета
Здравствуйте, Елизавета.
Может ли герпес стать причиной лейкоцитоза?
Герпес – это вирусная инфекция, а реакцией организма на любой вирусный агент является снижение в сыворотке крови лейкоцитов. Подтверждением наличия вирусной инфекции являются и нормальные показатели СОЭ, т.к. вирусные инфекции на скорость оседания эритроцитов не влияют. Достаточно редко лейкоциты и СОЭ повышаются при тяжелых формах вирусных заболеваний, а также при мутациях вируса. Повышение уровня лейкоцитов и СОЭ характерно для бактериальных инфекций.
Если вы сдаете анализ крови и вам ставят диагноз «лейкоцитоз» (повышенное количество лейкоцитов), то любую вирусную инфекцию, в т.ч. и герпетическую, можно исключить сразу (во всяком случае, в остром ее проявлении), ведь при вирусах лейкоциты снижаются. Это явление называют «лейкопенией», и именно оно присуще многим вирусным инфекциям.
Повышение концентрации лейкоцитов, если говорить об инфекциях, связано не с вирусами, а с бактериями. Лейкоцитоз говорит о воспалении в организме, а воспаление – это не что иное, как скопление лейкоцитов вокруг патологического агента, попавшего в кровь человека; говоря простыми словами, это защитная реакция организма.
Наиболее вероятные причины лейкоцитоза
Сам по себе лейкоцитоз патологией не является, но указывает на наличие определенных нарушений в организме человека. Лейкоцитоз всегда требует тщательного анализа и диагностики, но спровоцирован может быть не только патологическими факторами, но и физиологическими. К физиологическим факторам относят питание, чрезмерные физические нагрузки, беременность, принятие ванн, стрессы.
Врач должен убедиться в том, что причиной лейкоцитоза является именно физиологический фактор, и при необходимости принять меры по нормализации показателя лейкоцитов (диета, отсутствие нагрузок, покой и т.д.). Иногда лейкоцитоз из-за физиологических факторов вообще не требует никакого вмешательства.
К наиболее вероятным патологическим факторам развития лейкоцитоза относят:
- Бактериальные инфекции;
- Аллергические заболевания;
- Онкологические заболевания;
- Травмы, в особенности те, которые связаны с кровопотерей.
Это далеко не полный перечень патологических причин развития лейкоцитоза. Говоря простыми словами, повышение уровня лейкоцитов может возникнуть из-за любого нарушения и заболевания, с которым пытается бороться иммунитет. Именно так организм пытается устранить ту проблему, с которой столкнулся. Сказать однозначно, как лечить лейкоцитоз, невозможно, ведь лечение целиком и полностью зависит от той причины, из-за которого развилось нарушение. Лечат не лейкоцитоз, а саму причину.
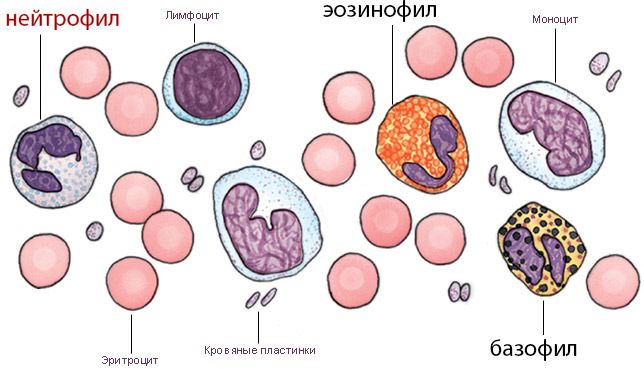
Для того чтобы врачу было легче выявить, какое именно заболевание стало причиной лейкоцитоза, начинают исследовать лейкоциты по типу кровяных клеток. Лейкоциты делятся на базинофилы, нейтрофилы, эозинофилы, моноциты и лимфоциты. Каждой группе клеток (концентрация которых завышена) присущи определенные группы заболеваний. К примеру, при повышении моноцитов начинают искать затяжные инфекции, эозинофилах – аллергии, опухоли и паразитов, лимфоциты указывают на коклюш и туберкулез, нейтрофилы говорят о перенесенном шоке, воспалительных процессах, кровотечениях.
Именно из-за обилия причин и провоцирующих факторов специфического лечения лейкоцитоза не существует. Лечащий врач обязательно должен обращать внимание на пациентов с лейкоцитозом и назначать развернутые анализы крови на изучение лейкоцитов по типу крови. Это упрощает и ускоряет поиск причины защитной реакции организма.
С уважением, Наталья.
Внимание!
Напоминаем вам, что статья носит рекомендательный характер.
Для установления правильного диагноза нужна очная консультация врача!
Источник
Содержание
- Описание
- Дополнительные факты
- Нормальные значения
- Классификация
- Причины
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
нейтрофилы крови понижены, снижение числа нейтрофилов, нейтрофилы ниже нормы, относительная нейтропения, абсолютная нейтропения.
Названия
Нейтропения.

Нейтропения
Описание
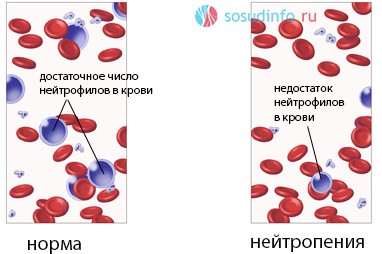
Нейтропения – это патологическое состояние, при котором в организме резко снижается количество нейтрофилов. Она может выступать в качестве самостоятельной патологии, но чаще – это следствие других заболеваний и внешних причин, то есть носит характер осложнения.
Дополнительные факты
Лейкоциты считают главными клетками иммунной системы, в функции которых входят распознавание всего чужеродного, его уничтожение и хранение памяти о встрече с конкретным антигеном (чужеродным белком). Часть лейкоцитов, имеющих в цитоплазме специфические гранулы, именуют гранулоцитами. Снижение их числа называют агранулоцитозом.
К гранулоцитам относят, помимо нейтрофилов, эозинофильные и базофильные лейкоциты, но поскольку основную массу составляют именно нейтрофилы, то термин агранулоцитоз может применяться и как синоним нейтропении, при этом имеется в виду уменьшение числа, прежде всего, нейтрофилов.
Нейтрофилы принимают активное участие в обезвреживании микроорганизмов, их обнаруживают в большом количестве в очагах гнойного воспаления. Собственно, гной – это результат разрушения микробов, собственных клеток ткани и нейтрофилов, которые стремительно мигрируют в очаг воспаления из кровяного русла.
В организме нейтрофилы содержатся в костном мозге, где происходит их созревание из предшественниц белого ростка кроветворения, в периферической крови в свободном состоянии или связанном с сосудистой стенкой, а также в тканях.
Нейтропения
Нормальные значения
В норме нейтрофилы составляют 45-70% всех лейкоцитов. Случается, что этот процент выходит за пределы нормы, но судить при этом о нейтропении нельзя. Важно подсчитать именно абсолютное число нейтрофилов, которое может оставаться нормальным даже при изменении относительного количества тех или иных клеток лейкоцитарного звена.
Говоря о нейтропении, имеют в виду случаи, когда количество этих клеток снижается до 1,5 х 109 в литре крови и даже меньше. У темнокожих лиц в костном мозге изначальное содержание нейтрофилов несколько ниже, поэтому о нейтропении у них говорят при показателе 1,2 х 109/л.
Классификация
В зависимости от абсолютного числа нейтрофильных лейкоцитов нейтропения бывает:
• Легкой степени выраженности – 1,0-1,5х109 клеток в литре крови;
• Умеренная – нейтрофилов 0,5-1,0х109/л;
• Тяжелая – при снижении показателя ниже 500 в микролитре крови.
Чем тяжелее степень абсолютной нейтропении, тем выше вероятность опасных осложнений, которые очень характерны для тяжелой формы патологии. В этом случае возможно как наличие распространенного инфекционно-воспалительного процесса, так и полное отсутствие воспаления в ответ на микроб, что указывает на окончательное истощение гранулоцитарного звена иммунитета.
Нейтропения
Причины
Причины снижения нейтрофилов крайне разнообразны. К ним относят:
• Генетические мутации и врожденные заболевания – врожденные иммунодефициты, агранулоцитоз генетической природы, врожденная хондродисплазия и дискератоз и ;
• Приобретенную патологию, сопровождающуюся нейтропенией в качестве одного из симптомов – системная красная волчанка, апластическая анемия, ВИЧ-инфекция, метастазы рака в кости, сепсис, туберкулез;
• Длительное действие радиации;
• Употребление некоторых лекарств (нестероидные противовоспалительные, диуретики, анальгетики );
• Аутоиммунное разрушение нейтрофилов.
Выделены несколько разновидностей нейтропении:
• Аутоиммунная;
• Лекарственная;
• Инфекционная;
• Фебрильная;
• Доброкачественная хроническая;
• Наследственная (при некоторых генетических синдромах).
Инфекционная нейтропения.
Инфекционная нейтропения нередко транзиторная и сопровождает острые вирусные инфекции. Например, у маленьких детей респираторные заболевания вирусной природы часто протекают с кратковременной нейтропенией, которую связывают с переходом нейтрофилов в ткани или «прилипанием» к стенкам сосудов. Примерно через неделю такая нейтропения самостоятельно исчезает.
Более тяжелую форму патологии составляет инфекционная нейтропения при ВИЧ-инфекции, сепсисе, других хронических инфекционных поражениях, при которых происходит не только нарушение созревания нейтрофилов в костном мозге, но и усиливается их разрушение на периферии.
Лекарственная нейтропения.
Лекарственная нейтропения наиболее часто диагностируется у взрослых. Она возникает по причине аллергии, токсического действия лекарственных препаратов, развивающихся при их приеме иммунных реакций. Действие химиотерапии – несколько иное, его не относят к этому роду нейтропений.
Иммунная лекарственная нейтропения провоцируется приемом антибиотиков пенициллинового ряда, цефалоспоринов, хлорамфеникола, некоторых нейролептиков, антиконвульсантов, сульфаниламидов. Ее признаки могут оставаться до недели, а затем показатели крови постепенно нормализуются.
Аллергические реакции и, как следствие, нейтропения встречаются при употреблении противосудорожных препаратов. Среди признаков лекарственной аллергии, помимо нейтропении, возможны сыпь, гепатит, нефрит, повышение температуры тела. Если на какое-либо лекарства была замечена реакция в виде нейтропении, то повторное назначение его опасно, так как может вызвать глубокий иммунодефицит.
Облучение и химиотерапия очень часто провоцируют нейтропению, которая связана с пагубным их влиянием на молодые размножающиеся клетки костного мозга. Нейтрофилы снижаются уже через неделю после введения цитостатика, и низкий показатель может держаться до месяца. В этот период следует особенно помнить о повышенном риске инфицирования.
Иммунная нейтропения.
Иммунная нейтропения развивается тогда, когда к нейтрофилам начинают образовывать белки (антитела) разрушающего действия. Это могут быть аутоантитела при других аутоиммунных заболеваниях либо изолированное антителообразование к нейтрофилам при отсутствии признаков другой аутоиммунной патологии. Часто диагностируется этот вид нейтропении у детей с врожденными иммунодефицитами.
Доброкачественная нейтропения на фоне приема некоторых лекарств или острой вирусной инфекции быстро разрешается, и число клеток крови приходит в норму. Другое тело – тяжелые иммунодефициты, облучение, при которых можно наблюдать резкое падение нейтрофилов и присоединение инфекционных осложнений.
У грудничка нейтропения может быть вызвана иммунизацией, когда антитела проникли из крови мамы еще во время беременности либо она принимала какие-то лекарства, которые могли спровоцировать разрушение нейтрофилов малыша в первые дни жизни. Кроме того, причиной снижения нейтрофилов может стать наследственная патология – периодическая нейтропения, которая проявляется в первые месяцы жизни и протекает с обострениями через каждые три месяца.
Фебрильная нейтропения.
Фебрильная нейтропения – это такая разновидность патологии, которая появляется наиболее часто при лечении цитостатиками опухолей кроветворной ткани, несколько реже ее вызывают облучение и химиотерапия других форм онкопатологии.
Непосредственной причиной фебрильной нейтропении считают тяжелую инфекцию, которая активируется при назначении цитостатиков, происходит интенсивное размножение микроорганизмов в условиях, когда иммунная система фактически подавлена.
Среди возбудителей фебрильной нейтропении – те микроорганизмы, которые для большинства людей не представляют существенной угрозы (стрептококки и стафилококки, грибы кандиды, вирус герпеса и ), но в условиях недостатка нейтрофилов приводят к тяжелым инфекциям и гибели больного. Основным симптомом становится резкое и очень быстрое повышение температуры, сильная слабость, озноб, яркие признаки интоксикации, но ввиду недостаточности иммунного ответа очаг воспаления обнаружить крайне затруднительно, поэтому диагноз ставится путем исключения всех других причин внезапной лихорадки.
Доброкачественная нейтропения.
Доброкачественная нейтропения – это хроническое состояние, характерное для детского возраста, продолжающееся не более 2 лет без какой-либо симптоматики и не требующее никакого лечения.
Диагностика доброкачественной нейтропении основывается на выявлении сниженных нейтрофилов, при этом остальные составляющие крови остаются в своих нормальных пределах. Ребенок растет и развивается правильно, а педиатры и иммунологи относят это явление к признакам недостаточной зрелости костного мозга.
Симптомы
Симптомы нейтропении могут быть очень разнообразны, но все они возникают по причине недостаточности иммунитета. Характерны:
• Язвенно-некротические поражения ротовой полости;
• Кожные изменения;
• Воспалительные процессы в легких, кишечнике и других внутренних органах;
• Лихорадка и другие симптомы интоксикации;
• Септицемия и тяжелый сепсис.
Изменения со стороны слизистой оболочки полости рта – едва ли не самый частый и характерный признак агранулоцитоза. Ангины, стоматит, гингивит сопровождаются воспалением, резкой болезненностью, отеком и изъязвлением слизистой ротовой полости, которая становится красной, покрывается белым или желтым налетом, может кровоточить. Воспаление во рту провоцируется чаще всего условно-патогенной флорой и грибками.
У пациентов с нейтропенией часто диагностируется пневмония, нередки абсцессы в легких и гнойное воспаление плевры, что проявляется сильной лихорадкой, слабостью, кашлем, болями в грудной клетке, в легких выслушиваются хрипы, появляется шум трения плевры при фибринозном характере воспаления.
Поражение кишечника сводится к образованию язв и некротическим изменениям. Пациенты жалуются на боли в животе, тошноту, рвоту, расстройства стула в виде диареи или запора. Главная опасность поражения кишечника – возможность его перфорации с перитонитом, который характеризуется высокой летальностью.
Лекарственный агранулоцитоз нередко протекает стремительно: быстро повышается температура до значительных цифр, возникает головная боль, боль в костях и суставах, сильная слабость. Острый период лекарственной нейтропении может занимать всего несколько суток, за которые формируется картина септического генерализованного процесса, когда воспаление затрагивает многие органы и даже системы.
На коже больных нейтропенией обнаруживаются гнойничковые поражения и фурункулы, при которых температуры повышается до высоких цифр, достигая 40 градусов. Уже имевшиеся длительно не заживающие поражения усугубляются, присоединяется вторичная флора, возникает нагноение.
Нейтропения у детей.
У детей возможна как доброкачественная нейропения, так и патологическое снижение числа нейтрофилов, степень тяжести которого определяют по их числу в зависимости от возраста. У грудничка нижним пределом, позволяющим говорить о нейтропении, считается показатель в 1000 клеток на микролитр крови, для более старших детей эта цифра аналогична таковой у взрослых (1,5х109).
У детей до года нейтропения может протекать в острой форме, развиваясь внезапно и стремительно, и хронически, когда симптоматика нарастает на протяжении нескольких месяцев.
Лечение
Классической схемы лечения нейтропении не существует по причине разнообразия симптоматики и причин патологии. Интенсивность терапии зависит от общего состояния пациента, его возраста, характера флоры, вызывающей воспалительный процесс.
Легкие формы, протекающие бессимптомно, лечения не требуют, а периодические рецидивы инфекционной патологии лечатся так же, как и у всех остальных больных.
При тяжелой нейтропении требуется круглосуточное наблюдение, поэтому госпитализация – обязательное условие для этой группы больных. При инфекционных осложнениях назначаются антибактериальные, противовирусные и противогрибковые средства, но дозировка их выше, чем для больных без нейтропении.
При выборе конкретного препарата первостепенное значение отводится определению чувствительности к нему микрофлоры. До того момента, как врач узнает, что именно подействует лучше всего, применяются антибиотики широкого спектра действия, вводимые внутривенно.
Если в течение первых трех суток состояние пациента улучшилось или стабилизировалось, можно говорить об эффективности антибактериального лечения. В случае, если этого не произошло, необходима смена антибиотика или повышение его дозы.
Транзиторная нейтропения у больных злокачественными опухолями, вызванная химиотерапией или облучением, требует назначения антибиотиков до того момента, как показатель нейтрофилов не достигнет 500 на микролитр крови.
При присоединении грибковой флоры к антибиотикам добавляют фунгициды (амфотерицин), но для профилактики грибковой инфекции эти препараты не назначаются. В целях предупреждения бактериальной инфекции при нейтропении возможно применение триметоприма сульфометоксазола, но нужно помнить о том, что он может спровоцировать кандидоз.
Популярность приобретает применение колониестимулирущих факторов – филграстим, например. Их назначают при тяжелой степени нейтропении, детям с врожденными иммунодефицитами.
В качестве поддерживающей терапии применяются витамины (фолиевая кислота), глюкокортикостероиды (при иммунных формах нейтропении), препараты, улучшающие обменные процессы и регенерацию (метилурацил, пентоксил).
При сильном разрушении нейтрофилов в селезенке можно прибегнуть к ее удалению, но в случае тяжелых форм патологии и септических осложнений операция противопоказана. Одним из вариантов радикального лечения некоторых наследственных форм нейтропении является пересадка донорского костного мозга.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Нейтропения — состояние, при котором количество нейтрофилов в крови снижается за пределы нижней границы регионарной нормы. Нейтрофилы — тип лейкоцитов, известных как полиморфноядерные лейкоциты, нейтрофильные гранулоциты. Нейтропения обусловливает снижение способности организма бороться с бактериальными и грибковыми и вирусными инфекциями..
- базофилы
- эозинофилы,
- лимфоциты (Т-клетки и B-клетки)
- моноциты и
- нейтрофилы.
Базофилы, эозинофилы и нейтрофилы — лейкоциты, которые называют гранулоциты, потому, что в их цитоплазме содержатся гранулы. В гранулах сосредоточены средства уничтожения чужого. В гранулах нейтрофилах распознано более 300 белков. Нейтрофилы, эозинофилы, базофилы являются частью иммунной системы, которая называется клеточное звено врожденного иммунитета. Нейтрофилы — солдаты ее величества иммунной системы, специализируются на уничтожении бактерий и вирусов; эозинофилы — на уничтожении паразитов даже таких как цепни; базофилы — важные модуляторы (регуляторы) иммунного ответа. Выполнение функций гранулоцитов обеспечивается содержимым их гранул.
Нормальные диапазоны относительного и абсолютного содержания лейкоцитов
Количество лейкоцитов в единице объема крови. Нормальный диапазон лейкоцитов варьирует, как правило, между 4300 и 10 800 клеток на мкл или кубический миллилитр (мл3). Количество лейкоцитов может быть выражено в международных единицах как
4,3 х 109 — 10,8 х 109 клеток на литр. Процентное содержание различных типов лейкоцитов называется лейкограммой или лейкоформулой.
Абсолютное количество каждого типа лейкоцитов определяется произведением количества лейкоцитов и процентного содержания либо нейтрофилов, либо базофилов и т.д. в лейкограмме. Например, если содержание лейкоцитов в крови равно 10000 на микролитр, а нейтрофилов в лейкограмме 70% , то абсолютное содержание нейтрофилов равно 7000 клеток на микролитр.
Классификация нейтропений
Общепринятым определением нейтропении является состояние, при котором абсолютное содержание нейтрофилов менее 1500 кл / мкл. Дополнительно нейтропению классифицируется как:
мягкая нейтропения — если абсолютное содержание нейтрофилов лежит в пределах от 1000-1500/мкл;
умеренная нейтропения — если абсолютное содержание нейтрофилов лежит в пределах от 500-1000/мкл;
тяжелая нейтропения— если абсолютное содержание нейтрофилов ниже 500/мл.
Лейкопения — это снижение содержания лейкоцитов крови в целом, в то время как гранулоцитопения относится к уменьшению числа всех гранулоцитов (нейтрофилы, эозинофилы и базофилы). Поскольку нейтрофилов обычно гораздо больше, чем других типов гранулоцитов, то термин гранулоцитопения чаще используется для обозначения нейтропении.
Наконец, агранулоцитоз буквально означает полное отсутствие всех гранулоцитов, но этот термин чаще используется для обозначения тяжелой нейтропении.
Нейтропения сопровождается повышенной восприимчивостью к бактериальной инфекции. Степень риска зависит от причины и тяжести нейтропении, состояния пациента, а также наличие или отсутствия в костном мозге резерва для образования нейтрофилов.
Нейтропения часто не вызывает симптомов. В некоторых случаях люди случайно узнают о том, что они имеют нейтропению, когда выполняют анализ крови по другой причине. Но, как правило, нейтропения сопровождается инфекциями. Чаще это инфекции в слизистых оболочек, полости рта и кожи.
Эти инфекции могут проявляться как:
- язвы
- абсцессы (собрания гноя)
- сыпи
- длительно не заживающие раны.
Повышенная температура — общий симптом инфекции.
Риск развития серьезных инфекций, тем выше,чем
- ниже содержание нейтрофилов;
- продолжительнее тяжелая нейтропения.
Бактериальные инфекции поражают кожу (например, золотистый стафилококк)), желудочно-кишечный и мочевой тракта. У пациентов с нейтропенией. чаще встречаются грибковые инфекции. Инфекция может быть ограничена некоторым участком тела (обычно полостью рта, гениталий и кожи). При тяжелой, продолжительной нейтропении инфекция может распространяться через кровоток в легкие и другие органы.
Причины нейтропении отражены в таблице
Категория | Патология | Дефектный ген |
Первичные (редкие дефекты гена) | Аутосомальная рецессивная врожденная нейтропения | Гомозиготные мутации митохондриального HS-1-ассоциированного белка X1 (HAX1) |
Аутосомная доминантная врожденная нейтропения | В 60% гетерозиготная мутация гена эластазы нейтрофилов (ELA-2) | |
Циклическая нейтропения | ELA-2 | |
Синдрм Швахмана-Даймонда | Ген синдрома Швахмана-Даймонда | |
Категория нейтропении | Механизм нейтропении | Причины |
Ппервичная | Снижение продукции нейтрофилов костным мозгом | Первичные вирусные инфекции |
Лекарства (идиосинкразические) иммуно-опосредованные Химиотерапия, Лучевая терапия. НЕдостаточность костного мозга (лейкемия, миелодисплазия, аплазия) | ||
Снижение миграции нейтрофилов из костного мозга | Первичная мутация рецептора хемокина CXCR4 | |
Повышенное разрушение нейтрофилов на периферии | Аутоиммунная нейтропения Гиперспленизм |
Нейтропения может иметь место (хотя и сравнительно редко) у нормальных здоровых людей, в частности, у некоторых лиц африканского или арабского происхождения и у йеменских евреев. Нейтропения может возникнуть в результате сниженной продукции нейтрофилов, усиленного разрушения нейтрофилов после их образования, или повышенного потребления нейтрофилов (миграцией нейтрофилов из кровообращения в ткани).
Нейтропения может возникнуть в результате многочисленных заболеваний:
- Инфекции (чаще вирусные инфекции, а также бактериальные и паразитарные инфекции):. ВИЧ, туберкулез, малярия, вирус Эпштейна-Барра (EBV);
- Лекарства, которые могут ингибировать кроветворение в костном мозге, в том числе химиотерапия рака;
- Дефицит витаминов (мегалобластная анемия как следствие дефицита В12 и / или дефицита фолиевой кислоты);
- Заболевания костного мозга, такие как лейкозы, миелодиспластический синдром, апластическая анемия, миелофиброз;
- Лучевая терапия;
- Врожденное (врожденный) нарушение функции костного мозга или образования нейтрофилов( например, синдром Костмана);
- Аутоиммунные разрушения нейтрофилов (или как основное условие или связано с другим заболеванием, таким как синдром Фелти), или из-за приема препаратов стимуляторов иммунной системы;
- Гиперспленизм — увеличенная селезенка поглощает и / или уничтожает клетки крови
Лечение нейтропении определяется основной причиной заболевания, тяжестью нейтропении и наличим сопутствующих инфекций или симптомов, а также общим состоянием здоровья пациента. Очевидно, что лечение должно быть направлено на любой основной процесс болезни.
Методы лечения, которые непосредственно связаны с нейтропенией, могут включать
- антибиотики и / или противогрибковые препараты, чтобы помочь в борьбе с инфекциями;
- в случае тяжелой нейтропении (< 500 нейтрофилов/мкл) эффективен фактор роста гранулоцитов — рекомбинантный колониестимулирующий фактор гранулоцитов (G-CSF, филграстим);
- переливание гранулоцитов,
- кортикостероидная терапия или внутривенное введение иммуноглобулина для некоторых случаев иммунной нейтропении.
- замена препаратов, если это возможно, в случае медикаментозной нейтропении; лечение основной инфекции, если это вызывает проблемы
- трансплантация стволовых клеток при лечении некоторых типов тяжелой нейтропении, в том числе вызванных проблемы костного мозга.
Людям с нейтропенией часто приходится принимать специальные меры для предотвращения инфекций. Меры предосторожности при нейтропении включают:
- тщательную гигиену, включая частое мытье рук, регулярную чистку зубов мягкой щеткой и зубной нитью;
- избегание контакта с больными людьми;
- всегда носить обувь (не ходить босиком);
- порезы и царапины закрывать повязкой;
- использовать электробритвы вместо бритв с лезвиями;
- избегать непастеризованные молочные продукты; недоваренные мясо;
- держаться подальше от горячих ванн, прудов и рек.
Источник


