Причина контактного дерматита у ребенка

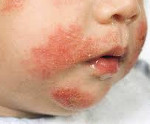
Дерматит у детей – комплекс воспалительно-аллергических реакций кожи, возникающих в ответ на воздействие различных раздражителей. Дерматит у детей проявляется эритемой различных участков кожи, зудом, наличием сыпи или чешуек, изменением чувствительности воспаленных участков кожи, ухудшением общего самочувствия. Диагностика дерматита у детей и его формы основана на данных визуального осмотра, анализов соскоба с пораженной поверхности кожи, иммунологического и биохимического обследования. Лечение дерматита у детей предусматривает устранение контакта с вызвавшим реакцию раздражителем, обработку пораженных участков кожи, прием антигистаминных, иммуномодулирующих, седативных средств.
Общие сведения
Дерматит у детей – локальное или распространенное воспаление кожных покровов ребенка, развивающееся вследствие прямого или опосредованного воздействия факторов биологической, физической или химической природы. В детской дерматологии и педиатрии дерматиты составляют 25-57% случаев всех заболеваний кожи. У детей чаще всего встречаются атопический, себорейный, контактный и пеленочный дерматиты. Как правило, дерматиты у детей манифестируют на первом году жизни, а в дошкольном и школьном возрасте впервые развиваются относительно редко. Начавшись в раннем детстве, дерматит может приобрести рецидивирующее течение и привести к снижению социальной адаптации ребенка.
Дерматит у детей
Причины дерматита
Атопический дерматит у детей является типичным аллергодерматозом, в основе развития которого лежит наследственная предрасположенность, аллергенные и неаллергенные причинные факторы. Для обозначения атопического дерматита у детей дерматологи и педиатры иногда используют термины «детская экзема», «экссудативный диатез», «аллергический диатез» и др.
У детей с атопическим дерматитом чаще всего имеется отягощенный семейный анамнез по аллергическим заболеваниям (бронхиальной астме, пищевой аллергии, поллинозу и др.). К атопическому дерматиту склонные дети, находящиеся на искусственном вскармливании, страдающие пищевой, лекарственной, пыльцевой или бытовой аллергией, частыми инфекционно-вирусными заболеваниями, патологией ЖКТ (гастродуоденитом, аскаридозом, дисбактериозом и др.), иммунодефицитом.
Пеленочный дерматит у детей связан с плохим или неправильным уходом за ребенком: недостаточно частой сменой подгузников и одежды, редкими купаниями и т. д. Пеленочный дерматит у детей может возникать при длительном контакте кожи с механическими (тканью пеленки или подгузника), физическими (влажностью и температурой), химическими (аммиаком, солями желчных кислот, пищеварительными ферментами) и микробными (условно-патогенными и патогенными бактериями, дрожжевыми грибками рода кандида) факторами.
К развитию пеленочного дерматита предрасполагает недостаточная морфофункциональная зрелость кожных покровов у детей грудного возраста, обусловленная слабостью соединительнотканного компонента дермы, хрупкостью базальных мембран, тонкостью и ранимостью эпидермиса, слабой увлажненностью кожи, несовершенством терморегуляторной и иммунной функции кожи. К группе риска по возникновению пеленочного дерматита относятся недоношенные дети, страдающие гипотрофией, рахитом, дисбактериозом кишечника, частыми поносами.
Этиологическим агентом себорейного дерматита у детей выступает грибок Malassezia furfu, являющийся представителем нормобиоты здоровой кожи человека. При хорошей иммунной реактивности грибок ведет себя спокойно, однако при различного рода нарушениях гомеостаза может вызывать перхоть, фолликулит и себорейный дерматит у детей.
Контактный дерматит у детей может возникать при чрезмерном воздействии на кожу низких или высоких температур, солнечных лучей, УФО, рентгеновских лучей; частой обработке кожи дезинфицирующими средствами (спиртом, эфиром, йодом); применении средств гигиены и косметики (стиральных порошков, кремов, присыпок), контакте с некоторыми видами растений (борщевик, молочай, лютик, примула, арника) и насекомых.
Усугубить течение различных видов дерматита у детей могут климато-географические и метеорологические факторы, бытовые условия, ОРВИ, анемии, ожирение, психологические стрессы, вакцинация.
Симптомы дерматита у детей
Симптомы атопического дерматита
Обычно манифестирует в первом полугодии жизни; реже развивается в дошкольном, школьном или подростковом возрасте. Кожные высыпания при атопическом дерматите у детей могут быть представлены стойкой гиперемией или преходящей эритемой, сухостью и шелушением кожи либо мокнущей папулезно-везикулезной сыпью на эритематозном фоне. К характерным признакам атопического дерматита у детей относятся симметричность поражения кожи на лице, конечностях, сгибательных поверхностях суставов; зуд различной интенсивности. Довольно часто при атопическом дерматите у детей обнаруживается складчатость (гиперлинеарность) ладоней и подошв; фолликулярный гиперкератоз локтей, предплечий, плеч; белый дермографизм, расчесы кожи, пиодермии, гиперпигментация век («аллергическое сияние»), хейлит, крапивница, кератоконус, рецидивирующий конъюнктивит и др.
Естественным ходом прогрессирования атопического дерматита у детей при отсутствии надлежащего лечения может стать так называемый «атопический марш» или атопическая болезнь, характеризующаяся присоединением других аллергических заболеваний: аллергического конъюнктивита, аллергического ринита, бронхиальной астмы.
Симптомы себорейного дерматита
Данный вид дерматита встречается примерно у 10% детей первых 3 месяцев жизни и полностью прекращается к 2-4 годам. Первые проявления себорейного дерматита у ребенка могут появиться уже на 2-3 неделе жизни. При этом на волосистых участках головы образуются сероватые отрубевидные чешуйки (гнейс), которые, сливаясь, превращаются в сплошную сальную корку. Гнейс может распространяться на кожу лба, бровей, заушной области; иногда пятнисто-папулезные высыпания, покрытые чешуйками на периферии, обнаруживаются в естественных складках туловища и конечностей.
Отличительными особенностями себорейного дерматита у детей служит минимальная выраженность зуда, отсутствие экссудации (чешуйки сальные, но сухие). При насильственном снятии корочек обнажается ярко гиперемированная кожа; в этом случае она может мокнуть и легко инфицироваться.
Симптомы пеленочного дерматита
Пеленочный дерматит характеризуется раздражением кожных покровов ягодичной области, внутренней поверхности бедер, промежности, поясницы, живота, т. е. участков кожи, соприкасающихся с мокрыми и загрязненными подгузниками, пеленками, ползунками. Пеленочный дерматит встречается у 35-50% грудничков, чаще развивается у девочек в возрасте от 6 до 12 месяцев.
По степени выраженности клинических проявлений выделяют 3 степени пеленочного дерматита. При легких проявлениях дерматита у детей возникает умеренная гиперемия кожи, неярко выраженная сыпь и мацерация кожи в местах типичной локализации. Пеленочный дерматит средней степени тяжести характеризуется образованием папул, пустул и инфильтратов на раздраженных участках кожных покровов. Тяжелый пеленочный дерматит у детей протекает с вскрытием пузырьков, образованием участков мокнутия и эрозий, обширных сливных инфильтратов.
Развитие пеленочного дерматита влияет на общее самочувствие детей: они становятся беспокойными, часто плачут, плохо спят, поскольку воспаленные участки кожи сильно зудят, а прикосновения к ним причиняют дискомфорт и боль. У девочек пеленочный дерматит может приводить к развитию вульвита.
Симптомы контактного дерматита у детей
Проявления возникают непосредственно на том участке кожи, с которым соприкасался какой-либо раздражитель. Основные признаки контактного дерматита у детей включают отечную гиперемию кожи с резкими границами, сильный зуд, жжение, болезненность, образование волдырей, вскрытие которых приводит к формированию мокнущих эрозивных участков.
Контактный дерматит у детей может принимать острое или хроническое течение. Острая фаза наступает сразу после контакта с раздражителем и прекращается вскоре после завершения воздействия. Хроническое течение дерматит у детей приобретает после частого повторного воздействия агрессивного фактора.
Диагностика
Появление любых высыпаний на коже ребенка требует внимательной оценки со стороны педиатра, детского дерматолога, детского аллерголога-иммунолога, иногда – детского инфекциониста. При подозрении на дерматит у детей проводится тщательный сбор анамнеза, осмотр кожных покровов, клинико-лабораторное обследование.
В диагностике атопического дерматита у детей важную роль играет выявление в крови эозинофилии, повышенного уровня общего IgE, аллергенспецифических IgE и IgG методами ИФА, RAST, RIST, MAST; наличие положительных кожных или провокационных тестов с аллергенами.
При наличии вторичной инфекции проводится бактериологическое исследование мазков; для обнаружения патогенных грибков изучается соскоб с гладкой кожи. В рамках обследования детей с дерматитом важно исследование копрограммы, кала на дисбактериоз и яйца гельминтов, проведение УЗИ органов брюшной полости. Иногда с целью дифференциальной диагностики выполняется биопсия кожи.
В процессе обследования важно уточнить причины и форму дерматита у детей, а также исключить наличие иммунодефицитных заболеваний (синдрома Вискотта-Олдрича, гипериммуноглобулинемии Е), розового лишая, микробной экземы, чесотки, ихтиоза, псориаза, лимфомы кожи.
Лечение дерматита у детей
Реализация комплексного подхода к терапии атопического дерматита у детей включает снижение или исключение контакта с аллергеном, правильный подбор диеты, медикаментозную терапию, аллерген-специфическую иммунотерапию. Системная фармакотерапия предусматривает прием антигистаминных препаратов, НПВС, энтеросорбентов, ферментов, витаминных препаратов; при тяжелом течении дерматита у детей – глюкокортикоидов. Для купирования обострений атопического дерматита у детей используется плазмаферез или гемосорбция.
Топическая терапия направлена на устранение воспаления и сухости кожи, восстановление барьерных свойств кожи и профилактику вторичной инфекции. Она включает наружное применение кортикостероидных мазей, нестероидных гидролипидных кремов, дезинфицирующих жидкостей, примочек, влажно-высыхающих повязок. При атопическом дерматите у детей хорошо себя зарекомендовали нефармакологические методы лечения: рефлексотерапия, гипербарическая оксигенация, индуктотермия, магнитотерапия, светотерапия. При резистентных к традиционной терапии формах атопического дерматита у детей может применяться ПУВА-терапия.
Основу лечения себорейного дерматита составляет правильно организация ухода за пораженной кожей с помощью специальных противогрибковых шампуней и кремов. Детям назначается мытье головы дерматологическими шампунями с кетоконазолом циклопироксом, дегтем и др.), обладающими фунгистатическим, фунгицидным, кераторегулирующим и противовоспалительным и действием. После этого на кожу головы наносится минеральное или оливковое масло. Для очищения участков себореи на гладкой коже используются специальные гели, после чего кожа смазывается дерматологическим кремом. В среднем курс терапии себорейного дерматита у детей длится около 6 недель.
В лечении пеленочного дерматита у детей главная роль отводится организации правильного гигиенического ухода: частой смене пеленок и подгузников, подмыванию ребенка после каждого акта мочеиспускания и дефекации, принятию воздушных и травяных ванн. Пораженные участки кожи ребенка должны тщательно высушиваться, обрабатываться присыпками и лечебными средствами гигиены, содержащими пантенол, декспантенол, пироктона оламин и т. п.). Следует избегать назначения топических кортикостероидов при лечении пеленочного дерматита у детей. Терапия контактного дерматита предполагает исключение воздействия на кожу агрессивных веществ. Для снятия воспаления применяются пасты на основе цинка, мази на основе ланолина, присыпки, отвары трав.
Профилактика
При любых формах дерматита у детей важны общие мероприятия: закаливающие процедуры, правильный уход за детской кожей, использование высококачественной детской косметики и гипоаллергенных средств гигиены, ношение одежды из натуральных материалов и т. д. Необходима смена подгузников каждые 4 часа (или сразу после дефекации), недопущение длительного контакта кожи с выделениями. Важное значение имеет коррекция рациона питания, нормализация деятельности ЖКТ.
При атопическом дерматите у детей следует избегать контакта с бытовыми и пищевыми аллергенами. Продлению ремиссии способствуют длительные курсы климатотерапии.
Источник
Контактный дерматит у детей это воспаление участков кожи преимущественно аллергической природы. Проявляется покрасневшими пятнами на тех зонах тела, которые взаимодействуют с раздражающим веществом-аллергеном. Определить, чем лечить ребенка с контактным дерматитом, должен дерматолог.

Причины и механизмы развития
Появление воспаления на коже обусловлено физиологическими особенностями детского организма.
На фоне повышенной кожной чувствительности причинами контактного дерматита у детей становятся факторы окружающей среды:
- химические компоненты в составе косметических детских средств по уходу;
- синтетические элементы одежды;
- низкая температура – обычно вызывает контактный дерматит у новорожденного из-за неразвитой сосудистой и нервной системы;
- вода для купания выше 40 °C;
- влияние ультрафиолетовых лучей;
- биологические раздражители растительного происхождения – цветы примулы, молочая, арники.
Контактный дерматит на лице у ребенка нередко возникает как реакция на укусы жуков, гусениц.
Воспаление кожи может вызвать одежда, для стирки которой применялся новый стиральный порошок. Однако родители принимают сыпь за пищевую аллергию. Истинная причина распознается благодаря свободным от высыпаний частям тела, не контактировавшим с этой вещью. Если использовать другой стиральный порошок, раздражение не появляется.
Механизм аллергии запускает атипичная реакция иммунной системы на чужеродные вещества. Тучные клетки воспринимают аллергены как опасного врага. При этом происходит выброс в кровь биологически активного гистамина. Именно он вызывает симптомы дерматита – зудящую красную сыпь.
Классификация
Контактный дерматит у грудничка по происхождению разделяется на три вида:
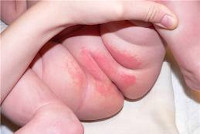
- Простой – возникает после контакта слизистых или кожных покровов с раздражающим веществом. Одна из распространенных разновидностей контактного дерматита у детей – пеленочная. Опрелость вызывается повышенной влажностью внутри подгузников, а также бактериями в составе мочи и фекалий. Покраснение возникает через 48 часов после ношения подгузников и длится 2–3 дня.
- Аллергический – проявляется общей реакцией организма. Симптомы развиваются постепенно: от 2–3 дней до нескольких месяцев. Насчитывается около 2 тысяч веществ, способных вызвать нетипичный ответ иммунной системы.
- Фототоксический – возникает после воздействия солнечных лучей.
Врачи различают 2 формы дерматита по течению. При остром заболевании симптомы появляются сразу после контакта с аллергеном. После прекращения действия раздражителя сыпь исчезает. Если связь с веществом продолжается, дерматит принимает хроническое течение. После лечения язвочки покрываются корочкой, которая через 2–3 дня отходит.
Стадии развития и симптомы
Обострение сезонного заболевания у ребенка обычно наблюдается в осенне-весенний период, но может проявиться зимой.
Изменения кожи проходят несколько стадий:
- Эритремальная – проявляется красными отечными пятнами. Опрелость у новорожденных начинается с небольшой гиперемии в области ягодиц. При своевременном лечении раздражение исчезает, не доставляя беспокойства.
- Везикуло-буллезная – характерны зудящие пузырьки, на поверхности которых появляется гной. Лопаясь, они превращаются в язвочки, присутствует болевой симптом.
- Некротически-язвенная – сопровождается сильным воспалительным процессом. Поврежденные ткани отмирают, оставляя струпья. После заживления остаются шрамы.
Обычно контактный дерматит у детей останавливается на первом этапе. Чтобы не допустить тяжелого течения, нужно вовремя предпринять лечебные меры. Для этого нужно знать клинические проявления заболевания.
Симптомы контактного дерматита у детей:
- покраснения, отечность (появляются при острой форме);
- зуд, жжение;
- волдыри, которые после самопроизвольного вскрытия образуют эрозии;
- мокнущие раны – выделение жидкости из пузырьков наблюдается при запущенной стадии болезни;
- образование корочек, шелушение;
- беспокойство, нарушения сна.

Локализация
Обычно очаги локализуются на открытых участках тела. В зависимости от этиологии дерматита и возраста пациента локализация месторасположения вариабельна.
У детей до 12 месяцев:
- промежность и ягодицы;
- лицо;
- предплечья;
- подмышечные впадины.
У детей от 1 до 12 лет:
- шея;
- грудь;
- локтевые сгибы.
Часто дерматит на ногах у ребенка возникает в подколенных ямках. В подростковом возрасте признаки высыпания появляются на любых участках тела.
К какому врачу обращаться
Диагностикой и терапией кожных болезней у малышей занимается детский дерматолог. В легких случаях простой дерматит может лечить педиатр. Если высыпания сильно выражены, следует посетить аллерголога. При необходимости он направит на консультацию к иммунологу для выявления конкретного аллергена.
Диагностика
Чтобы правильно лечить поврежденную дерматитом кожу, сначала нужно выяснить природу высыпаний. Уже при осмотре и сборе анамнеза опытный врач может установить диагноз.
При необходимости специалист назначает лабораторные тесты:
- крови и мочи;
- кожную пробу для обнаружения аллергена;
- ИФА – иммуноферментный анализ на обнаружение антител плазмы крови;
- кала на выявление яиц глистов;
- копрограмму (общий анализ кала).
Если подозревается наличие инфекции, проводится соскоб кожи для гистологического и бактериологического исследования. Биопсия проводится редко.
Лечение
Схема лечения включает устранение контакта с аллергеном или другим раздражителем, вызвавшим дерматит. Медикаментозная терапия заболевания всегда комплексная. Если присоединяется микробная флора, лечение контактного дерматита у детей затягивается на неопределенное время.
Препараты для внутреннего применения
Избавиться от заболевания помогают препараты различного механизма действия:
- Антигистаминные таблетки – Фенистил, Эриус, Зиртек, Супрастин, Эдем.
- Пробиотики – средства, регулирующие микрофлору кишечника. Для этого применяют Аципол, Бифидумбактерин, Линекс, которые лечат дисбактериоз как причину дерматита.
- Иммуностимуляторы назначаются при тяжелом течении.
В случае осложнения бактериальной инфекцией лечение проводят антибиотиками общего действия.
Препараты для наружного применения
Дерматит на лице у ребенка, кроме пробиотиков и антигистаминных средств, эффективно лечится местными наружными препаратами смягчающего действия:
- Крем для новорожденных Бепантен снимает воспаление, то же действие оказывает цинковая мазь, Тимоген, присыпки с лекарственными травами, Судокрем.
- Гормональные мази лечат выраженное аллергическое воспаление. Применяют Элидел, Локоид, Адвантан.

Эти средства можно использовать с первых дней жизни. Терапевтический курс длится не более недели.
Народные средства
В качестве дополнения можно использовать народные методы после консультации с лечащим врачом. Они применяются только при легком течении болезни.
Допускаются такие народные средства:
- компресс с картофельным соком на несколько минут;
- льняное масло для смазывания сухих участков;
- глицерин при сухости и шелушении кожи;
- разогретый прополис и растительное масло в соотношении 1:4 для компрессов по 5 минут.
Не стоит заниматься самолечением такого серьезного заболевания, как дерматит. Кожа грудничков очень чувствительна. Вместо пользы, родители могут легко нанести вред растущему организму.
Осложнения
После расчесывания ранок может присоединиться бактериальная инфекция. В этом случае развивается пиодермия – гнойное воспаление. Более тяжелые осложнения – абсцесс, флегмона.
После перенесенного дерматита кожа претерпевает изменения, которые выражаются в виде:
- атрофии – истончение эпидермиса;
- гиперпигментации – усиление окраски отдельных участков;
- лихенификации – утолщение верхнего слоя кожи;
- шрамов и рубцов.
Простое раздражение эпидермиса без правильной терапии может перейти в грибковый дерматит. При этом появляются другие симптомы – усиление зуда, шелушение кожи. Малыш становится нервозным, плохо спит.
Образ жизни ребенка с контактным дерматитом
Чтобы не допустить возникновения кожных проблем, важно правильно ухаживать за малышом.
Необходимо соблюдать несколько простых правил:
- мыть воспаленные участки кожи кипяченой водой без мочалки;
- купать ребенка до одного года 1 раз в день, используя детское мыло;
- устраивать регулярное проветривание;
- часто менять подгузники, которые должны быть без отдушек и ароматизаторов;
- выбирать детскую одежду из натуральных тканей;
- исключить из гардероба вещи с тугими резинками, синтетическими наклейками и вставками;
- использовать для стирки белья гипоаллергенный порошок.
При появлении красных пятнышек на коже малыша нельзя заниматься самолечением. Прежде всего, следует обратиться к педиатру. Правильная врачебная тактика убережет ребенка от хронической формы дерматита и осложнений.
Автор: Людмила Плеханова, врач,
специально для Dermatologiya.pro
Полезное видео про контактный дерматит у детей
Источник


