Приоритетной проблемой ребенка страдающего атопическим дерматитом является
а) лечебные ванны с калиной, ромашкой, чередой
б) смазывание корочек растительным маслом с последующим удалением
в) воздушные ванны
г) лечение ферментами
Выберите один правильный ответ.
Возраст, наиболее характерный для начальных проявлений атопического дерматита
а) первые 10 дней жизни
б) от 2 до 9 месяцев
в) 1 — 2 года
г) 3 — 4 года
Выберите один правильный ответ.
Характерным проявлением нервно-артритического диатеза у детей являются
а) приступ рвоты
б) приступ удушья
в) отёки
г) желтуха
Выберите один правильный ответ.
167.Потенциальной проблемой ребёнка, страдающего атопическим дерматитом, является
а) ранимость кожи и слизистых и склонность их к воспалительным процессам
б) риск развития респираторных аллергозов
в) отставание в нервно-психическом развитии
г) повышенная резистентность организма ребёнка к условиям внешней среды
Выберите один правильный ответ.
Нервно-артритический диатез развивается преимущественно у детей
а) дошкольного и младшего школьного возраста
б) дошкольного возраста
в) в первые недели и месяцы жизни
г) младшего школьного возраста
Выберите один правильный ответ.
Приоритетной проблемой ребенка, страдающего атопическим дерматитом, является
а) нарушение целостности кожи
б) нарушение ритма дыхания
в) повышенная возбудимость
г) сепсис
Выберите два правильных ответа.
Детям с атопическим дерматитом показано
а) кормление искусственными смесями
б) максимально длительное кормление грудью
в) включение в прикорм больше овощей и фруктов
г) при смешанном вскармливании использование индивидуально подобранных молочных смесей
Выберите один правильный ответ.
В пищевом рационе больных детей лимфатико-гипопластическим диатезом ограничивают
а) жиры, углеводы и воду
б) мясо, птицу, рыбу, жиры растительного происхождения
в)молочные продукты, овощи, фрукты
г) овощи, фрукты
Выберите два правильных ответа.
В пищевом рационе больных детей с нервно-артритическим диатезом присутствует
а) мясо, птица, рыба, жиры животного происхождения
б) щавель, шпинат, редька, редис, помидоры
в) молочные продукты, овощи, фрукты
г) щелочные минеральные воды
Выберите два правильных ответа.
Провоцирующим фактором нервно-артритического диатеза может быть
а) эмоциональное напряжение
б) насильственное кормление
в) нерациональное вскармливание
г) длительное кормление грудью
Выберите один правильный ответ.
Частота дыханий в минуту у ребенка 1-го года составляет
а) 16 – 18
б) 20 – 25
в) 30 – 35
г) 40 – 60
Выберите один правильный ответ.
Грудной тип дыхания характерен для детей
а) до 1 года
б) раннего возраста
в) с 8 лет у мальчиков
г) с 8 лет у девочек
Выберите два правильных ответа.
176.Каковы анатомо-физиологические особенности органов дыхания новорожденного?
а) бронхи, трахея узкие
б) голосовая щель широкая
в) легкие эластичные, воздушные
г) слизистые богато васкуляризированы
Выберите один правильный ответ.
177.Пневмония – это воспаление тканей
а) легких
б) бронхов
в) трахеи
г) придаточных пазух
Выберите два правильных ответа.
Источник
Проблема аллергических поражений кожи у детей в настоящее время является одной из наиболее остро стоящих в практике врача-педиатра. У многих маленьких пациентов диагностируется атопический дерматит – хроническое аллергическое заболевание кожи, сопровождающееся кожным зудом и сыпью, симптомы которого нередко появляются с первых месяцев жизни.
Факторы развития и природа атопического дерматита
Один из основных факторов развития атопического дерматита является наследственная предрасположенность. Кроме того, заболевание провоцируют беременность, протекающая с осложнениями; позднее прикладывание ребенка к груди; искусственное вскармливание; несоблюдение диеты кормящей матерью; неправильный или ранний ввод прикорма; заболевания пищеварительного тракта у ребенка; частые респираторные заболевания и хронические болезни лор-органов.
Аллергическая реакция затрагивает преимущественно верхние слои кожи. Иммунные комплексы, состоящие из антигена (аллергена) и антитела (иммуноглобулина), оседают на поверхности сосудистой стенки кожных покровов, разрушают мембрану клеток и вызывают высвобождение биологически активных веществ: гистамина, серотонина, лейкотриенов и др. Повышенное их содержание приводит к чрезмерной проницаемости сосудов. Из-за этого появляется местный отек, зуд и различные высыпания. Отличительным признаком аллергической природы атопического дерматита является повышенное содержание IgE и эозинофилов в крови.
Разновидности проявления заболевания
В 60–70% случаев атопический дерматит дебютирует на первом году жизни. У большинства малышей он является следствием пищевой аллергии или ее комбинацией с воздействием лекарственных препаратов. Пищевые продукты по степени аллергизирующей активности можно разделить на три группы. Высокой активностью обладают коровье молоко, рыба, какао, икра, шоколад, морковь, помидоры, клубника, малина, цитрусовые, свекла, мед, пшеница, ананас, черная смородина. Среднеаллергенными считаются свинина, индейка, кролик, кукуруза, гречка, картофель, абрикосы, бананы, зеленый перец. К группе с низкой активностью относятся зеленые и желтые яблоки и груши, кабачки, патиссоны, конина, баранина, репа, белая черешня, крыжовник.
С 1–2 лет увеличивается значимость в развитии атопического дерматита аллергенов домашней пыли и клещей. К 5 годам на первый план выходит сенсибилизация к эпидермальным аллергенам (шерсти, кошки, собаки), и усиление кожных высыпаний отмечается после контакта с домашним животным, при ношении одежды, изготовленной из шерсти животных или даже при пребывании в квартире, где постоянно находится кошка или собака. Обострения атопического дерматита могут вызывать и особые плесневые грибки Alternaria, которые используются для приготовления ряда продуктов (грибы, квас, сдобное тесто), а также содержатся в плесени и сырых помещениях. Течение такого атопического дерматита обычно очень тяжелое.
К неаллергическим факторам развития атопического дерматита относятся психоэмоциональные нагрузки, пищевые добавки и консерванты, промышленный смог. Усиливает действие аллергенных и неаллергенных факторов развития атопического дерматита нарушения питания и ухода за кожей.
Клиническая картина
Клиническая картина атопического дерматита зависит прежде всего от возраста ребенка и в каждом периоде жизни имеет свои особенности. Необходимо учитывать и тщательно анализировать начало и течение заболевания, степень поражения кожи, а также наследственность.
Для детей первого года жизни выделяют два типа течения заболевания атопическим дерматитом:
1. Себорейный тип характеризуется появлением на волосистой части головы чешуек, которые появляются в первые недели жизни малыша.
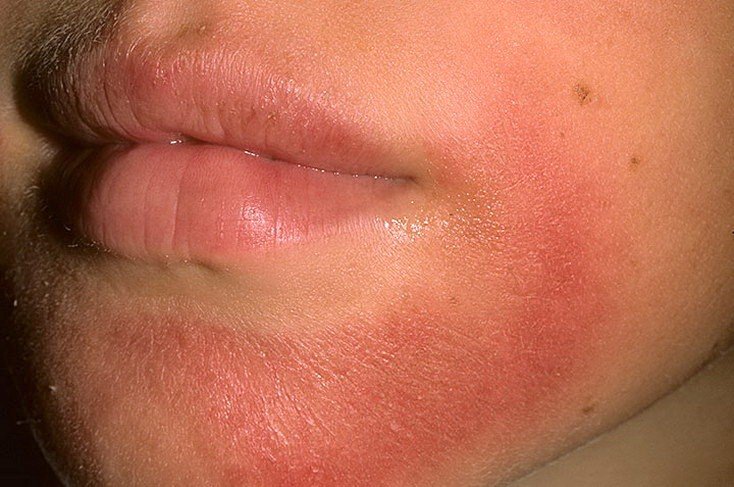
2. Нумулярный тип появляется в возрасте от 2 до 6 месяцев, и характеризуется появлением пятнистых элементов, покрытых корочками, которые локализуются на щеках, ягодицах и конечностях ребенка.
У 50% детей к 2 годам все проявления исчезают. У оставшихся 50% детей поражение кожи, как правило, остается на сгибах.
В школьном возрасте заболевание поражает кожные складки. Отдельная форма атопического дерматита в этом возрасте – ювенильный ладонно-подошвенный дерматоз, обостряющийся в холодное время года.
Провоцирующие факторы
Нужно отметить, что атопический дерматит – это хроническое заболевание, протекающее с периодами обострений и ремиссий. Обострения чаще всего провоцируют:
— погрешности в диете;
— раздражители, непосредственно воздействующие на кожу: шерстяные вещи, некоторые средства по уходу за кожей, дезодоранты, стиральные порошки и др.;
— кожные инфекции, вызванные золотистым стафилококком или другими бактериями;
— смена климата, сезона, погоды;
— гормональные перестройки в подростковом периоде.
Диагностика атопического дерматита
При появлении у ребенка симптомов атопического дерматита необходимо немедленно обратиться к врачу. Для постановки диагноза проводятся следующие исследования:
1. Кожные пробы с аллергенами помогают выявить те вещества, которые способны вызвать обострение атопического дерматита.
2. Определение в крови уровня антител, или иммуноглобулинов группы Е – IgE (антитела, отвечающие за развитие аллергии). У больных с атопическим дерматитом уровень иммуноглобулинов Е повышен.
Как правило, диагноз атопического дерматита устанавливается на основании выявленных симптомов, наличия аллергических заболеваний у других членов семьи, а также на основании данных, полученных при обследовании.
Лечение заболевания
Лечение атопического дерматита проводится длительно, под наблюдением педиатра и аллерголога. Необходимо точно установить причины развития заболевания, а также уменьшить воздействие вредных факторов, таких, как стрессы, инфекционные заболевания, контакт с пищевыми и ингаляционными аллергенами, контакт с химическими веществами (моющие средства, косметика), уменьшить физические нагрузки, которые сопровождаются сильным потоотделением, избавиться от раздражителей (вещей из шерстяной ткани и шерсти животных).
Диета при атопическом дерматите является основной составляющей в лечении. Адекватно назначенная диетотерапия способствует удлинению перерывов между обострениями заболеваниями и даже выздоровлению.
При аллергии на белок коровьего молока, входящий в состав обычных смесей для питания ребенка на первом году жизни, приходится вводить специализированные лечебные смеси, содержащие белок коровьего молока в расщепленном виде.
При возникновении атопического дерматита у ребенка на грудном вскармливании, необходимо тщательно корректировать диету мамы, уменьшая количество соли и сахара, белого хлеба, исключая орехи, мед, цитрусовые, редис, острые приправы, мясные и рыбные бульоны, шоколад, клубника, а в 10–15% случаев – и молочные продукты.
В первый прикорм рекомендуют вводить кабачки, цветную и брюссельскую капусту. Сначала дают моноовощное пюре, добавляя в него растительное масло. Во второй прикорм предпочтительны безмолочные каши (из кукурузы и гречки). Манная и овсяная каша считаются более аллергенными. Детям, страдающим атопическим дерматитом, для коррекции белковой части рациона с 5–5,5 месяцев можно предлагать мясное пюре из нежирной свинины, кролика, конины.
В медикаментозном лечении выделяют два вида терапии – местную и системную.
К местной терапии относятся индифферентные кремы, мази, масляные ванны, лосьоны, состоящие из различных увлажняющих, а также смягчающих кожу компонентов. Для достижения наилучшего результата желательно каждые 3–4 недели менять препарат.
Применение глюкокортикоидных препаратов возможно строго по назначению специалиста.
Местные антибиотики используются при наличии бактериальной инфекции.
Системное лечение предусматривает применение лекарств, которые снижают постоянную готовность организма развить аллергическую реакцию. Антигистаминные средства уменьшают эффект гистамина и способствуют стиханию кожного зуда, отека и покраснения кожи.
При атопическом дерматите важная роль принадлежит профилактике, которая уже сама по себе является лечением. Поэтому необходимо обратить внимание на рацион беременной и кормящей матери, а также организацию питания ребенка в соответствии с возрастом. Во время заболевания и в период выздоровления рекомендуется давать ребенку хорошо обработанную пищу в умеренных количествах, избегать введения новых продуктов. Необходимо соблюдение правил вакцинации, которую желательно проводить только в период ремиссии и после соответствующей подготовки с использованием антигистаминных препаратов. При гигиеническом уходе за грудничком нужно исключить раздражающие и сильно ароматизированные вещества.
Источник
Сестринский процесс при атопическом дерматите. За последние годы распространенность аллергических заболеваний во всем мире увеличилась в 3 раза и продолжает неуклонно возрастать. Атопический дерматит — одно из наиболее ранних и частых клинических проявлений аллергии у детей.
Информация о заболевании. Атопический дерматит (АтД) — хроническое рецидивирующее аллергическое воспалительное заболевание кожи. Начинается в 60 % случаев на первом году жизни. АтД часто предшествует развитию бронхиальной астмы у детей.
Факторы риска развития АтД: генетическая предрасположенность к развитию аллергии (семейный аллергический анамнез); особенности конституции ребенка — диатезы (аномалия конституции, состояние. при котором организм на обычные раздражители отвечает неадекватными реакциями и определяет предрасположенность к развитию определенных патологических процессов); нерациональное питание матери во время беременности и в период кормления ребенка грудью; курение и злоупотребление алкоголем во время беременности и в период кормления грудью; раннее искусственное вскармливание, быстрое введение в рацион ребенка продуктов, обладающих высокоаллергенными свойствами; неправильный уход за кожей (использование шампуней, лосьонов, кремов со щелочными высокими значениями рН. способствующими сухости кожи); нарушение правил проведения вакцинации: нарушение функции желудочно-кишечного тракта: нерациональная антибиотикотерапия: социальный и экологический дискомфорт.
Причинные факторы АтД:
Аллергены. Наибольшее значение в детском возрасте имеют аллергены неинфекционного происхождения пища, лекарства и химические вещества. Основной причиной развития АтД у детей первого года жизни являются пищевые аллергены. Причинно-значимым аллергеном может быть любой пищевой продукт, но есть пищевые продукты, обладающие наиболее высокой сенсибилизирующей активностью и вызывающие аллергические реакции у большинства больных детей. Роль различных аллергенов неодинакова и зависит от возраста ребенка. У детей первых лет жизни чаше всего аллергические реакции появляются при употреблении молока, яиц, пищевых злаков, сои. рыбы.
Причинно-значимые аллергены (пищевые продукты):
С высокой степенью аллергенности: молоко животных (коровье, козье молоко и др.). куриное яйцо; рыба, морепродукты, икра; куриное мясо; злаковые культуры (пшеница, рожь); орехи; овощи (морковь, томаты); фрукты и ягоды (киви, виноград, клубника, земляника. малина, манго, ананас, хурма, гранаты, цитрусовые, дыня); грибы: мед. кофе, шоколад.
Со средней степенью аллергенности: свинина, говядина, мясо индейки; гречневая и овсяная крупа, рис; горох, бобы, соя; кукуруза; картофель, капуста, перец красный; абрикосы, персики, бананы, клюква, черника, брусника, черная смородина.
С низкой степенью аллергенности: конина, мясо кролика, тощая баранина; перловка, пшено; кабачки, патиссоны, тыква светлой окраски, репа, огурцы, арбуз; зеленые сорта яблок, белая смородина, крыжовник, слива, белая черешня.
Важной проблемой пищевой аллергии является перекрестное реагирование различных групп аллергенов. Знание возможных вариантов таких реакций помогает правильно составить элиминационную (гипоаллергенную) диету. Например, при аллергии к коровьему молоку может появиться аллергическая реакция на козье молоко; при аллергии к куриному яйцу — на майонез, крем. Под пищевой сенсибилизацией может скрываться псевдоаллергическая реакция на вещества. попадающие в пищевые продукты при их переработке — это пищевые красители, консерванты и ароматизаторы. С возрастом значимость пищевых аллергенов снижается и возрастает роль ингаляционных (бытовые и пыльцевые аллергены).
Триггеры (факторы, вызывающие обострение): резкие изменения климатических условий; высокие значения температуры и влажности; химические раздражающие вещества: средства для стирки, уборки помещений; мыла; лосьоны с отдушкой и др.; физические раздражающие факторы: расчесывание, потение, синтетическая одежда; пища, оказывающая раздражающий эффект (острая, кислая): инфекция; психосоциальные стрессы: хронические заболевания.
Современные методы диагностики:
— Кожные тесты с аллергенами прик-тест, скарификацнонные кожные пробы, внутрикожные пробы в период ремиссии для выявления причинно-значимых аллергенов. Элиминационно-провокационные пробы с пищевыми продуктами для выявления пищевой аллергии, особенно к злаковым и коровьему молоку. Определение концентрации иммуноглобулинов Е в сыворотке крови. Определение аллергенспецифических иммуноглобулинов Е-антител в сыворотке крови.
Радиоаллергосорбентный тест — выявление аэроаллергенов.
Принципы лечения. При лечении требуются усилия не только педиатра, но и аллерголога, дерматолога, диетолога, гастроэнтеролога, отоларинголога, а также настойчивость и терпение самих родителей, полное доверие между родителями, врачами и медицинской сестрой.
I. Диетотерапия: должна обеспечивать физиологические потребности ребенка в основных пищевых ингредиентах, энергии, витаминах. минеральных веществах, микроэлементах.
Назначается в два этапа.
Первый этап: до проведения аллергологического исследования: назначается неспецифическая гипоаллергенная диета с исключением из рациона наиболее вероятных аллергенов: режим питания.
Суточный объем и качественный состав пищевого рациона должен соответствовать возрасту ребенка.
Второй этап после получения результатов обследования: дополнительная коррекция пищевого рациона с целью элиминации (исключения) причинно-значимых аллергенов.
— Продолжительность диеты индивидуальна. Расширение осуществляется осторожно и постепенно под контролем общего состояния ребенка. Для установления причинно-значимого аллергена необходимо ведение «Пищевого дневника» не менее 1 мес., в котором отмечают все получаемые ребенком продукты питания, время их введения, количество. качество (свежие, консервированные, длительность хранения и др.). Врач-педиатр анализирует результаты и проводит исключение подозреваемого пищевого аллергена. Исключается не только основной продукт, но и продукты, вызывающие перекрестные аллергические реакции. Самым лучшим питанием для ребенка является грудное молоко, поэтому необходимо стараться сохранять естественное вскармливание как можно дольше. При невозможности грудного вскармливания и в случае сенсибилизации к белкам коровьего молока можно использовать смеси НАН Гипоаллергенный 1 или 2, смеси на основе соевого белка: Ниутриция, Нутрилак-соя. Продолжительность безмолочного питания составляет от 4-6 мес. до 1 года и более. При аллергической реакции на соевые смеси и тяжелом течении АтД можно перейти на смеси с высокогидролизированным белком: Альфаре (Нестле). Нутрилон Пепти, Прегистимил. Фресопеп. Фрисопеп АС и др. Детям с риском формирования АтД и при отсутствии аллергии к белкам коровьего молока при невозможности естественного вскармливания лучше назначать: НАН Гипоаллергенный, Хумана, Хипп Гипоаллергенный. При легких проявлениях АтД в качестве основного продукта можно использовать адаптированные кисломолочные смеси — НАН кисломолочный.
Прикормы: 1-й вводится с 4,5-5 мес. — это монокомпонентное овощное пюре из кабачков, белокочанной капусты, патиссонов, цветной капусты, брокколи, тыквы светлоокрашенной и других овощей зеленой и белой окраски. К овощному пюре добавляется растительное масло (оливковое, кукурузное, подсолнечное): 2-й вводится с 5.5-6.0 мес. в виде безмолочной каши из гречневой, кукурузной, рисовой, ячневой, овсяной крупы. Каши разводятся водой или получаемыми молочными смесями. Кашу давать 1 раз в день, и каждый раз из разной крупы: с 5.5-6.0 мес. вводится мясное пюре из дважды вываренного мяса (говядина); 3-й вводится с 8-9 мес. в виде второго овощного пюре или овошекрупяного блюда (кабачки с рисовой крупой, цветная капуста с гречкой). Мясной бульон противопоказан. Супы лучше готовить вегетарианские. Соки только из зеленых сортов яблок.
Диетотерапия у детей старше I года: из рациона исключаются причинно-значимые аллергены и назначается индивидуальная элиминационная диета — безмолочная, беззлаковая, без яиц и т. д.
В период клинических проявлений АтД диета должна быть максимально строгой, элиминация не только причинно-значимых, но и перекрестно реагирующих аллергенов. В стадии ремиссии рацион ребенка постепенно расширяется за счет ранее исключенных продуктов и блюд. Адекватно подобранное питание на начальных стадиях АтД ускоряет ремиссию, а при тяжелом течении способствует улучшению состояния ребенка.
II. Создание гипоаллергенного быта.
Установлено, что бытовые, эпидермальные. пыльцевые и другие аллергены окружающей среды играют определенную роль в развитии обострений и хронизации АтД. Поэтому необходимо:
— максимально разгрузить комнату (квартиру) от лишних вещей. особенно собирающих пыль:
— ежедневно проводить влажную уборку: использовать воздухоочистители, тщательно проветривать квартиру, следить за свежестью воздуха в ночное время;
— не держать комнатные растения, домашних животных и птиц, шкуры животных:
— использовать специальные противоаллергенные постельные принадлежности, одеяла, подушки, матрацы:
— не допускать контакта ребенка с бытовой химией; веществами с резким запахом (косметика, духи, дезодоранты и т. д.);
— исключить пассивное курение ребенка.
III. Медикаментозная терапия: антигистаминные препараты (супрастин, диазолин и др.), обладающие десенсибилизирующим, противовоспалительным и седативным эффектом, уменьшают зуд; кларитин, зиртек, кестин, телфаст — препараты нового поколения, не обладают седативным эффектом, не вызывают привыкание, назначаются длительно до 6 мес.; применяются у детей старше 1 года. Витаминные препараты назначают для нормализации обменных процессов; ферментативные препараты — абомин, панзинорм форте, креон и биопрепараты хилак форте — при функциональных нарушениях желудочно-кишечного тракта.
IV. Наружная (местная) терапия для восстановления эпидермиса. устранения субъективных ощущений и воспалительной реакции кожи. лечения и профилактики вторичной инфекции: примочки, эмульсии. лосьоны, болтушки, пасты, кремы, присыпки, мази. гели.
— Прогноз. Полное клиническое выздоровление наступает у 17- 30 % больных детей.
— Неблагоприятный прогноз на выздоровление имеют дети, у которых АтД развился в возрасте 1 -3 мес. жизни; дети с АтД в сочетании с бронхиальной астмой.
Показания к госпитализации. Обострение АтД с нарушением общего состояния; распространенный кожный процесс, сопровождающийся вторичным инфицированием; рецидивирующие кожные инфекции; неэффективность стандартной противовоспалительной терапии.
Этапы сестринского процесса при атопическом дерматите:
1 этап. Сбор информации о пациенте
Субъективные методы обследования. Характерные жалобы: беспокойство, нарушение сна, нарушение аппетита, кожный зуд, сухость. шелушение, различные высыпания, отеки, локальные или распространенные. гиперемия на коже: упорные опрелости (у детей первых месяцев жизни).
История (анамнез) заболевания: начало острое или постепенное, чаше в грудном возрасте.
История (анамнез) жизни: заболевший ребенок из группы риска, наличие аллергических заболеваний у родителей и/или родственников.
Объективные методы обследования:
Осмотр: ребенок беспокойный, раздражительный, кожный зуд. Опрелости в области ягодиц и промежности: гнейс на бровях и волосистой части головы, гиперемия и шелушение, мелкие чешуйки на коже шек: мокнущие трещины, эрозии; полиморфные высыпания, пятна, везикулы, папулы, мелкая узелковая сыпь, наполненная серозным содержимым.
Результаты методов диагностики (амбулаторная карта или история болезни): общий анализ крови — эозинофилия, лейкоцитоз, лимфоцитоз; скарификационные кожные пробы — выявляются причинно-значимые аллергены.
2 этап. Выявление проблем больного ребенка
Существующие проблемы, обусловленные аллергигеским воспалением кожи и слизистых оболочек. Кожный зуд. Патологические изменения на коже (отек, гиперемия, мокнутие или сухость, высыпания). Обильные слизистые выделения из носа. Неустойчивый стул, метеоризм.
Возможные потенциальные проблемы: прогрессирование заболевания в более тяжелое течение; риск вторичного инфицирования.
3-4 этапы. Планирование и реализация ухода за пациентом в условиях «стационар на дому».
Цель ухода: способствовать улучшению, не допустить переход в более тяжелое течение и развитие осложнений.
Сестринский процесс при атопическом дерматите представлен в таблице.
Сестринский процесс при атопическом дерматите
| № | План сестринского ухода | Реализация ухода с мотивацией |
| 1 | Opганизовать «стационар на дому» | Взаимозависимое вмешательство: Обеспечение сестринской помощи и лечения Обеспечение комфортных условий больному ребенку |
| 2 | Провести беседу с ребенком и/или родителями о заболевании, причинах развития, необходимости лечения,профилактике. | Независимое вмешательство: |
| 3 | Дать конкретные рекомендации: По проведению элиминационной диеты; организации режима; контролю над окружающей средой (гипоаллергенный быт); правилам приема назначенных препаратов; уходу — обеспечить влажность в квартире;в жаркую погоду использовать кондиционер; ежедневно купать ребенка, за исключением детей с распространенной инфекцией кожи; длительность купания 15-20 мин; температура воды 35-37 «С; перед купанием воду отстаивать в ванне в течение 1-2 ч с последующим согреванием; лучше использовать воду, прошедшую очистку через фильтр; нельзя растирать кожу, использовать мочалку; после купания кожу досужа не вытирать, промокнуть простыней или полотенцем; для смягчения кожи во время купания можно добавлять в воду специальные гели для ванны (ванна трикзера); для ухода за кожей лучше использовать увлажняющие смягчающие средства; крем Трикзера, атодерм, липикар, нутриложи, топикрем, крем Мюстела. Эти средства наносятся сразу же после купания, чтобы кожа не осталась сухой, в первые дни 5-10 раз в сутки, а далее не более 3 раз в cyтки после сна. после купания и перед сном; одежда, нательное и постельное белье должны быть просторными из хлопчатобумажной ткани; новую одежду перед ношением выстирать; для стирки использовать только жидкие моющие средства, тщательно прополаскивать; в период обострения коротко стричь ногти, спать ребенок должен в х/б носках и перчатках; в солнечную погоду пользоваться солнцезащитными кремами, не вызывающими контактного раздражения кожи. | Независимое вмешательство: — расширение знаний о заболевании; — формирование навыков ухода за ребенком; — обеспечение качества ухода за больным ребенком; — удовлетворение физиологической потребности быть чистым; — уменьшение сухости кожи; — противовоспалительный эффект; — уменьшение расчесывания; — профилактика вторичного инфицирования; — выявление причинно-значимых аллергенов; — коррекция диеты; — противовоспалительная терапия, профилактика инфицирования кожи |
| 4 | Активные патронаж с целью: контроля над соблюдением режима и питания: проведением общей и местной терапии, назначенной врачом: выполнением всех рекомендации по уходу за ребенком; ведением «Пищевого дневника»; обучения матери правильному приему лекарственных препаратов; проведения динамического наблюдения за реакцией на лечение; самочувствие ребенка, аппетит, эмоциональное состояние, длительность и характер сна. состояние кожи и видимых слизистых оболочек; физиологические отправления, при ухудшении состояния срочное сообщение врачу или вызов на дом | Зависимое вмешательство: — контроль и коррекция лечебных мероприятий; — оценка эффективности проводимого лечения; — своевременное выявление осложнений; — коррекция лечения. |
5 этап. Оценка эффективности ухода.
При правильной организации сестринского ухода наступает улучшение общего состояния ребенка.
Источник